Хирургические аспекты позиционирования индивидуальных трехфланцевых имплантатов при замещении дефектов тазовой кости в ревизионном эндопротезировании тазобедренного сустава
Автор: Гольник В.Н., Джухаев Д.А., Красовский И.Б., Павлов В.В., Пелеганчук В.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 4 (50), 2022 года.
Бесплатный доступ
Современной особенностью ревизионного эндопротезирования является снижение возраста пациентов, увеличение количества пациентов, перенесших повторные ревизионные операции. Массивные дефекты костной ткани, возникающие у данной группы больных, представляют самую сложную для лечения категорию.Цель исследования: определить влияние различных факторов на точность достигнутого позиционирования трехфланцевых индивидуальных конструкций при ревизионном эндопротезировании тазобедренного сустава.Материалы и методы: Проведен ретроспективный анализ данных применения индивидуальных трехфланцевых конструкций при ревизионном эндопротезировании тазобедренного сустава у 12 пациентов в период с марта 2020 г по февраль 2022. Среди них было 9 женщин и 3 мужчин в возрасте от 43 до 79 лет (средний возраст 64 года). Результаты: Среднее отклонение между запланированной инклинацией и окончательным послеоперационным положением составило -0,96º (МКД -5,9 - 1,9º). Среднее отклонение антеверсии составило 2,7º (МКД 0,4 - 5,4º). Среднее значение ротации имплантата составило 1,8º (МКД -1,2 - 3,6º). С учетом допустимых 10° отклонения в 100% случаев установленные трехфланцевые конструкции имели правильное положение. При оценке центра ротации превышение установленных границ более 5 мм наблюдались лишь в 3 (25%) случаях.Заключение: Проведенный анализ результатов показал, что при используемом нами подходе в большинстве случаев (75%) были достигнуты запланированные параметры положения трехфланцевых конструкций. К основным факторам, определяющим точность позиционирования, можно отнести исходное качество полученных данных компьютерной томографии и выполненной 3D реконструкции, и наличие артефактов. С учетом индивидуальности и разнообразия дизайнов трехфланцевых конструкций принципиальным является точное воссоздание центра ротации, а комплементарность в абсолютном смысле мало достижима. Наиболее важным является достижение надежной опоры и стабильной фиксации в области фланцев.
Ревизионное эндопротезирование тазобедренного сустава, трехфланцевый индивидуальный имплантат, позиционирование имплантатов
Короткий адрес: https://sciup.org/142237445
IDR: 142237445 | УДК: 617-089.844 | DOI: 10.17238/2226-2016-2022-4-15-26
Surgical aspects of positioning individual three-flanged implants in replacement of bone defects in revision hip arthroplasty
A modern feature of revision arthroplasty is a decrease in the age of patients, as well as an increase in the number of patients who underwent repeated revision surgeries. Massive bone defects that occur in this group of patients represent the most difficult category for treatment.The purpose of the study: to determine the influence of various factors on the positioning accuracy of individual three-flange implants in revision hip arthroplasty.Materials and methods: A retrospective analysis of the data on the use of individual three-flange constructions in revision hip arthroplasty in 12 patients from March 2020 to February 2022 was carried out. Among them, there were 9 women and 3 men aged 43 to 79 years (mean age 64 years).Results: The mean deviation between the planned inclination and the final postoperative position was -0.96º (MKD -5.9 - 1.9º). The average deviation ofanteversion was 2.7º (MKD 0.4 - 5.4º). The average value of implant reversal was 1.8º (MKD -1.2 - 3.6º). Given the allowable 10° deviation, in 100% of cases, the installed three-flange structures had the correct position. When assessing the center of rotation, exceeding the established limits by more than 5 mm was observed only in 3 (25%) cases.Conclusion: The analysis of the results showed that with the approach we used, in most cases (75%), the planned parameters were achieved when positioning the three-flange structure. The main factors determining the accuracy of positioning include the initial quality of the obtained CT data and the performed 3D reconstruction, and the presence of artifacts. Taking into account the individuality and variety of designs of three-flange structures, it is fundamental to accurately recreate the center of rotation, and complementarity in the absolute sense is hardly achievable. The most important thing is to achieve reliable support and stable fixation in the area of the flanges.
Текст научной статьи Хирургические аспекты позиционирования индивидуальных трехфланцевых имплантатов при замещении дефектов тазовой кости в ревизионном эндопротезировании тазобедренного сустава
Несмотря на постоянное совершенствование хирургической техники и дизайна эндопротезов крупных суставов из года в год растет группа пациентов, нуждающихся в ревизионных вмешательствах. Современной особенностью ревизионного эндопротезирования является снижение возраста пациентов, возросшие, в связи с этим требования к восстановлению функции сустава, а также увеличение количества пациентов, перенесших повторные ревизионные операции [1]. Что в целом приводит к накоплению пула пациентов с костным дефицитом в области оперативного вмешательства на суставе, которым требуются все более затратные ревизионные вмешательства [2]. Массивные дефекты костной ткани, возникающие при расшатывании компонентов эндопротеза и остеолизисе с тяжелым повреждением края вертлужной впадины или опорных структур (дефекты группы 3A и 3B по W. Paprosky) представляют самую сложную для лечения категорию [3, 4, 5, 6]. В настоящее время данная проблема успешно решается применением индивидуально спроектированных конструкций с восстановлением функции сустава [7, 8, 9, 10, 11]. Цифровые технологии уже достаточно прочно вошли в арсенал возможностей современной травматологии и ортопедии во всем мире. Благодаря уникальным возможностям по визуализации, предопераци- онному планированию, проектированию новых имплантатов аддитивные технологии выводят современную ортопедию, на совершенно иной уровень, вводят новые критерии оценки результатов, подчеркивая важность персонифицированного подхода в первичном и ревизионном эндопротезировании [12, 13]. Тем не менее отсутствие единых критериев и уникальность практически каждой операции делают важным оценку точности позиционирования индивидуально изготовленных и имплантированных конструкций.
В Российской Федерации крупные ортопедические центры, стоявшие у истоков внедрения данной технологии в отечественном здравоохранении показывают обнадеживающие ранние и среднесрочные результаты применения индивидуальных конструкций при замещении ацетабулярных дефектов во время ревизионного эндопротезирования тазобедренного сустава [14, 15, 16]. При этом ревизионная артропластика остается исходно очень комплексной проблемой. Поскольку пациенты, нуждающиеся в ревизионной артропластике тазобедренного сустава с замещением костных дефектов, аккумулируют многочисленные факторы риска, которые часто реализуются в осложнения [17, 7]. Массивные дефекты костной ткани и изменённая анатомия с утраченными привычными анатомическими ориентирами несут в себе угрозу неправильного пространственного положения конструкции. Нередко интраоперационная картина может отличаться от запланированной на цифровой модели. При сопоставлении клинических данных, полученных во время операции, контрольных послеоперационных рентгенограмм и контрольной компьютерной томографии (КТ) зачастую выявляется достаточно обширная поверхность с отсутствием контакта пористого покрытия конструкции и кости в области дефекта в виде рентген-прозрачных линий (рис. 1). Несмотря на то, что индивидуальная конструкция смоделирована с учетом геометрии этих дефектов и клинически полностью соответствует топографии костной поверхности не всегда удается достичь абсолютной комплементарности, определяемой рентгенологически.
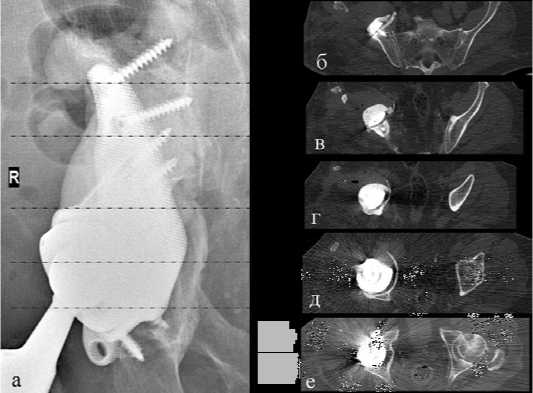
Рисунок 1. Сопоставление данных рентгенографии и компьютерной томографии на различных уровнях после ревизионного эндопротезирования правого тазобедренного сустава с использованием индивидуальной конструкции, линиями показаны соответствующие уровни сканов КТ: а) фрагмент рентгенограммы правого тазобедренного сустава; б) по данным КТ на уровне верхнего винта подвздошного фланца видно плотное прилегание конструкции к поверхности кости; в) на среднем уровне фланца на скане КТ видна рентген-прозрачная линия; г-д) на уровне верхнего полюса и середины полусферической части отмечается отсутствие контакта конструкции с подлежащей костью; е) на уровне нижнего полюса полусферической части по данным КТ имеется плотный контакт конструкции с подлежащей костью в области передней и задней колонны .
Целью данного исследования было: определить влияние различных факторов на точность достигнутого позиционирования трехфланцевых индивидуальных конструкций при ревизионном эндопротезировании тазобедренного сустава в сравнении с запланированным положением.
Материалы и методы.
Проведен ретроспективный анализ клинических данных применения индивидуально спроектированных трехфлан- цевых конструкций при ревизионном эндопротезировании тазобедренного сустава в ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России (г. Барнаул). В период с марта 2020 г. по февраль 2022 г. были выполнены ревизионные вмешательства на тазобедренном суставе 12 пациентам с дефектами вертлужной впадины 3A, 3B и 2С по W. Paprosky с применением индивидуально спроектированных трехфланцевых конструкций. Среди них было 9 женщин и 3 мужчин в возрасте от 43 до 79 лет (средний возраст 64 года). Основными причинами ревизионных оперативных вмешательств были асептическое расшатывание компонентов эндопротеза (4 случая) и глубокая перипротезная инфекция, также ассоциированная с расшатыванием компонентов эндопротеза (7 случаев), разрушение и миграция компонентов с формированием массивных костных дефектов вертлужной впадины и развитием pelvic discontinuity в сочетании с перипро-тезной инфекцией в одном случае. Основные демографические данные пациентов и хирургические показания представлены в таблице 1.
Таблица 1
Демографические данные пациентов, перенесших ревизионное эндопротезирование с применением индивидуально изготовленных трехфланцевых конструкций
|
& 2 с К |
к с Н |
я & М |
S S |
я S и -S № 3 £ я Е с S |
S S & н |
й 66 Й Я «и Я Н ^ |
« |
,s ° & н о |
1 ^ & « у & \© с ■®" о Я и |
Я S |
з 3 м |
я я о |
|
1 |
М |
68 |
42 |
ОА |
ППИ |
3 |
п/б |
3A |
II |
7 |
Гематома |
|
|
2 |
Ж |
66 |
24 |
ШБ |
ППИ |
1 |
п/б |
3А |
IIIB |
КП |
7 |
Вывих |
|
3 |
Ж |
43 |
20 |
ОА |
ППИ |
0 |
Задний |
3A |
IIIA |
5 |
||
|
4 |
Ж |
74 |
33 |
ОА |
Ас. Расш. |
1 |
п/б |
3B |
II |
КП |
8 |
Вывих |
|
5 |
М |
48 |
30 |
Перт. |
ППИ |
0 |
п/б |
3B |
IIIB |
КП |
8 |
|
|
6 |
Ж |
79 |
43 |
ОА |
Ас. Расш. |
2 |
п/б |
3А |
II |
6 |
Вывих |
|
|
7 |
Ж |
70 |
35 |
ОА |
ППИ |
2 |
п/б |
2С |
II |
8 |
||
|
8 |
Ж |
68 |
35 |
ОА |
Ас. Расш. |
0 |
п/б |
2C |
II |
КП |
7 |
|
|
9 |
Ж |
54 |
30 |
ОА |
ППИ |
1 |
п/б |
3А |
II |
7 |
||
|
10 |
Ж |
60 |
33 |
ОА |
ППИ* |
5 |
Задний |
3В |
IV |
КП |
8 |
|
|
11 |
М |
67 |
22 |
ОА |
Ас. Расш. |
1 |
п/б |
3А |
IIIA |
КП |
8 |
|
|
12 |
Ж |
68 |
40 |
ОА |
ППИ |
2 |
Задний |
3В PD |
II |
КП |
10 |
Вывих |
Перт. – последствия перенесеной болезни Пертеса-Легга-Кальве, ОА-остеоартроз, ШБ – перелом шейки бедренной кости, ППИ – перипротезная инфекция, ППИ* – свищевая форма перипротезной инфекции в течение 5 лет, Ас.расш. – асептическое расшатывание компонентов эндопротеза, п/б – передне-боковой доступ к тазобедренному суставу, PD – pelvic discontinuity, КП – костная пластика.
а)

Рисунок 2. Индивидуально изготовленная трехфланцевая конструкция для дефекта 3В по W. Paprosky: а) внешняя гладкая полированная поверхность, обращенная в сторону мягких тканей, б) внутренняя поверхность, контактирующая с костью, имеет пористую поверхность, конгруэнтную топографии тазовой кости.
б)

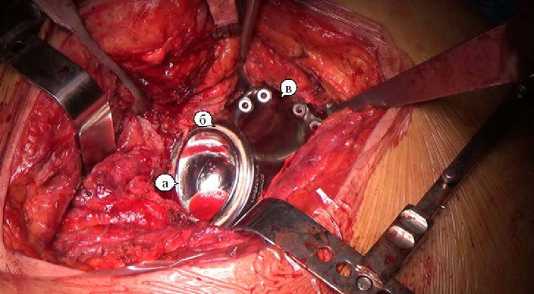
Рисунок 3. Вид в ране установленной индивидуально спроектированной конструкции: а) артикулирующая поверхность впадины двойной мобильности Smith&Nephew Polarcup, б) цементная мантия, в) подвздошный фланец индивидуальной конструкции.
По завершению оперативных вмешательств также была дана оценка сопутствующих факторов, которые обусловили специфичность процесса имплантации, позиционирования и фиксации индивидуальной конструкции в процессе оперативного вмешательства и могли повлиять на точность установки имплантата.
Всем пациентам в послеоперационном периоде была выполнена контрольная обзорная рентгенография таза (рис. 4) и компьютерная томография для оценки точности позиционирования трехфланцевых конструкций после операции. Сравнение запланированного и достигнутого после операции положения конструкций проводилось инжене- рами «ЛОГИКС Медицинские системы» путем наложения трехмерных моделей, полученных на основе КТ с помощью открытого программного обеспечения (рис. 5). Проводилась оценка основных 6 параметров, описанных в литературе: инклинация и антеверсия полусферической части конструкции, ротация имплантата относительно горизонтальной оси. Ротация конструкции в направлении часовой стрелки имела положительное значение и, соответственно, против часовой стрелки отрицательное, для левой стороны данные значения были обратными. Также оценивалось пространственное смещение центра ротации в медиолатеральном (х), переднезаднем (у), и краниокаудальном (z) направлениях согласно триангулярной системе координат в соответствии со стандартом, установленным международным обществом биомеханики (ISB) [18], как это было ранее выполнено M. Baauw с соавторами [19].
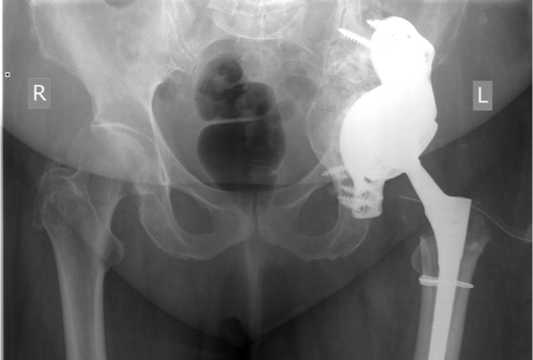
Рисунок 4. Контрольная рентгенография таза после ревизионной артропластики левого тазобедренного сустава с дефектом 3B по W. Paprosky и Pelvic Discontinuity с использованием индивидуально изготовленной трехфланцевой конструкции и костной пластикой дефекта вертлужной впадины.
Материалы исследования были подвергнуты статистической обработке с использованием методов параметрического и непараметрического анализа. Накопление, корректировка, систематизация исходной информации и визуализация полученных результатов осуществлялись в электронных таблицах Microsoft Office Excel 2010. Статистический анализ проводился с использованием программы MedCalc. Количественные показатели оценивались на предмет соответствия нормальному распределению, для этого использовался критерий Шапиро-Уилка. Совокупности количественных показателей описывались при помощи значений медианы (Me) и нижнего и верхнего квартилей (межквартильного диапазона), потому что распределение результатов угла инклинации и значений по направлению Y отличалось от нормального. С целью изучения связи между явлениями, представленными количественными данными, рас- пределение которых отличалось от нормального, использовался непараметрический метод – расчет коэффициент ранговой корреляции Спирмена.
Рис. 5 а)
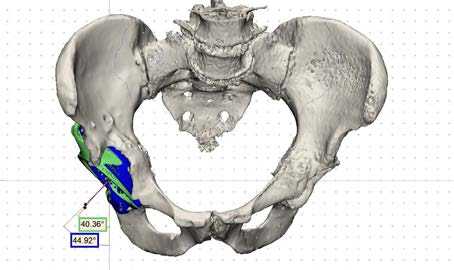
Рис. 5 б)
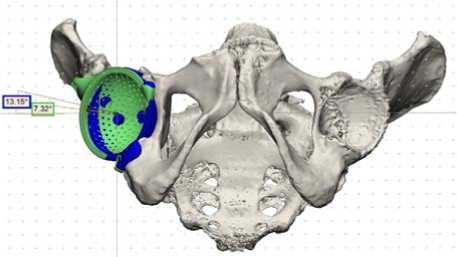
Рис. 5 в)
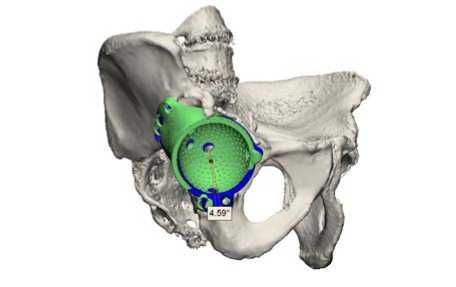
Рисунок 5. Пример сравнения запланированного и достигнутого после операции положения конструкций путем наложения трехмерных моделей, зелёным цветом показано планируемое положение, синим цветом – достигнутое положение: а) разница инклинации, б) разница антеверсии, в) ротация компонента.
Результаты
Среднее значение инклинации индивидуальной конструкции при планировании составило 45º (межквартильный диапазон (МКД 42,5 – 45º), среднее значение инклинации после операции 43º (МКД 40,6 – 50º). Среднее значение запланированной антеверсии составило 13º (МКД 10,3 – 22,5º), после установки 10º (МКД 8,3 – 19,2º). Среднее отклонение между запланированной инклинацией и окончательным послеоперационным положением составило -0,96º (МКД -5,9 – 1,9º). Соответственно, среднее отклонение между запланированной и конечной послеоперационной антеверсией составило 2,7º (МКД 0,4 – 5,4º). Среднее значение разворота импланта составило 1,8º (МКД -1,2 – 3,6º). С учетом условно допустимых границ отклонения в 10° от заданных значений инклинации и антеверсии при позиционировании 100% установленных трехфланцевых конструкций имели правильное положение. Однако при учёте безопасной зоны Lewinnek три имплантата (3/12) имели инклинацию выше 50° или антеверсию меньше 5°. При оценке центра ротации, мы обнаружили среднее отклонение установленного имплантата по отношению к предоперационному запланированному положению 2,5 мм (1,5 – 3,1 мм) в медиолатеральном (x) направлении, 0,5 мм (0,2 – 1,6 мм) в переднезаднем (y) направлении и 1,4 мм (1 – 2,4 мм) в краниокаудальном (z) направлении. Превышение установленных границ более 5 мм для центра ротации по сравнению с предоперационным планированием наблюдались у двоих пациентов в направлении X, в направлении Y в одном случае, и в направлении Z ни у одного пациента (таб. 2). Таким образом суммарно лишь в 3 (25%) случаях имелись отклонения от условно допустимых границ значений при позиционировании тазового компонента не более 2 мм. Корреляции полученных данных с возрастом пациентов, индексом массы тела, типом дефекта, двухэтапным лечением или pelvic discontinuity в данном исследовании выявлено не было.
Клинические результаты лечения отслежены в сроки от 6 до 25 мес. с момента операции. В послеоперационном периоде зарегистрированы осложнения у 5 (41,7%) пациентов. В 4 (33,3%) случаях вывихи бедренного компонента эндопротеза и в 1 (8,3%) случае гематома. Из них в 3 случаях потребовалось одно дополнительное оперативное вмешательство в виде санации гематомы и в 2 случаях открытое вправление вывиха эндопротеза с переустановкой бедренного компонента для коррекции его антеверсии. В 2 случаях возникших вывихов было произведено закрытое вправление. Во всех случаях вывихи произошли при использовании компонентов с двойной мобильностью.
Обсуждение
В данном исследовании было важным определить, насколько точно используемые нами методы обследования, сегментации, проектирования, дизайн индивидуальных конструкций позволяют выполнить реконструкцию тазобедренного сустава, и достичь запланированной позиции с учетом многочисленных факторов, прямым или косвенным путем влияющих на данный параметр. Точности воспроизведения центра ротации, а также антеверсии и наклону впадины отводится ведущее значение при реконструкции тазобедренного сустава, как основным факторам, определяющим нормальную биомеханику тазобедренного сустава и выживаемость эндопротеза [20, 21]. Поэтому точное воспроизведение костного дефекта в модели позволяет с высокой степенью точности произвести реконструкцию тазобедренного сустава непосредственно в ране. Имеющиеся к настоящему моменту исследования точности позиционирования индивидуально изготовленных конструкций выполнены на достаточно небольших и разнородных группах, поэтому каждое исследование определенно является ценным.
Таблица 2.
Результаты сравнения запланированных и полученных после операции показателей положения индивидуальной конструкции
|
Пациент |
Смещение центра ротации (мм) |
Угол инклинации (º) |
Угол антеверсии (º) |
Ротация имплантата |
||||||
|
N |
x |
y |
z |
план |
результат |
Δ |
план |
результат |
Δ |
Δ |
|
1 |
6,95 |
1,37 |
1,06 |
44,83 |
52,25 |
-7,42 |
24,39 |
20,69 |
3,7 |
2,68 |
|
2 |
3,05 |
1,3 |
0,23 |
45 |
37,64 |
7,36 |
24,52 |
19,63 |
4,89 |
-1,64 |
|
3 |
0,08 |
0,17 |
0,42 |
44,91 |
42,54 |
2,37 |
8,65 |
10,08 |
-1,43 |
-0,81 |
|
4 |
1,07 |
0,06 |
1,43 |
45,01 |
43,6 |
1,41 |
3,5 |
6,44 |
-2,94 |
2,1 |
|
5 |
5,26 |
0,05 |
2,72 |
43,83 |
48,2 |
-4,37 |
11,14 |
9,92 |
1,22 |
0,98 |
|
6 |
2,68 |
6,67 |
4,33 |
45,07 |
53,69 |
-8,62 |
9,42 |
3,45 |
5,97 |
5,17 |
|
7 |
0,97 |
0,41 |
1,33 |
41,21 |
41,84 |
-0,63 |
11,14 |
9,33 |
1,81 |
1,37 |
|
8 |
1,94 |
0,21 |
3,74 |
43,88 |
53,42 |
-9,54 |
19,37 |
11,54 |
7,83 |
9,68 |
|
9 |
3,19 |
0,54 |
1,75 |
38,53 |
40,77 |
-2,24 |
25,23 |
21,69 |
3,54 |
0,31 |
|
10 |
2,15 |
0,14 |
0,93 |
44,92 |
40,36 |
4,56 |
13,15 |
7,32 |
5,83 |
4,59 |
|
11 |
3,08 |
1,83 |
2 |
44,94 |
45,86 |
-0,92 |
13,18 |
13,67 |
-0,49 |
-4,63 |
|
12 |
2,4 |
3,26 |
0,97 |
39,39 |
40,39 |
-1 |
20,64 |
18,83 |
1,81 |
-3,02 |
Жирным шрифтом выделены значения, выходящие за пределы допустимых границ. Δ – разница между значениями.
Несмотря на уникальность практически каждого оперативного вмешательства с использованием индивидуальной трехфланцевой конструкции возникающие трудности и технические особенности в ходе данных оперативных вмешательств носили достаточно типичный характер. Некоторые из них также описываются другими авторами [16, 18, 10]. К наиболее специфичным техническим аспектам имплантации индивидуальной трехфланцевой конструкции можно отнести сложную геометрическую форму имплантата, которая требует одновременной концентрации внимания хирурга и манипуляций в точках опоры фланцев. В связи с чем возникала необходимость расширения хирургического доступа, дополнительного выделения костного массива за пределами привычных анатомических структур для обеспечения адекватного угла операционного действия в ране [20]. Поэтому к особенности данной серии оперативных вмешательств, вероятно повлиявшей на результаты, можно отнести замену всех компонентов эндопротеза. Предварительное удаление бедренного компонента позволяло увеличить угол наклонения операционного действия, что освобождало дополнительное пространство для манипуляций в ране и существенно улучшало обзор раны и визуальный контроль установки конструкции.
В одном из первых исследований, посвященном точности позиционирования индивидуальных компонентов М. Baauw с соавторами произвели оценку позиционирования индивидуальных конструкций у 16 пациентов [19]. В группу исследования вошли пациенты с дефектами 3A и 3B по W. Paprosky. Авторы показали, что средняя разница в достигнутой и запланированной инклинации составила 2º и для антеверсии 5º. Отклонение центра ротации было описано как смещение на 1,4 мм в переднезадней плоскости (y), 1,3 мм в медиолатеральной плоскости (x) и 2,4 мм в краниокаудальной плоскости (z). В 1 случае имелась мальпозиция по инклинации, в 3 по антеверсии и в 6 случаях смещение центра ротации более 5 мм в одной из плоскостей. Всего 7 имплантатов находились в мальпозиции по сравнению с запланированным положением, и в 4 случаях зарегистрированы осложнения. Позднее M. Weber опубликовал схожие результаты в оценке положения индивидуальных конструкций при дефектах 3 типа по W. Paprosky [23]. В группе из 11 пациентов средняя разница составила 3,6° для наклона и -1,2° для антеверсии. Аналогичным образом, в отношении восстановления центра ротации среднюю разницу между предоперационным планированием и полученным положением: -0,3 мм в медиолатеральном (x), 1,1 мм в переднезаднем (y) и 0,4 мм в краниокаудальном (z) направлениях. Полученные нами данные среднего отклонения инклиниации -1,6°, антеверсии 2,6° и среднего смещения центра ротации 2,7 мм в медиолатераль-ном (x) направлении, 1,3 мм в переднезаднем (y) направлении и 1,7 мм в краниокаудальном (z) направлении сопоставимы с аналогичными исследованиями.
M. Durand-Hill с соавторами в своем исследовании показали в 18 (95%) случаях из 20 отсутствие смещения или поворота конструкции за пределы допустимых границ [24]. Однако критерии допустимого смещения центра ротации в данной работе были расширены до 10 мм.
Среди ведущих факторов, определяющих точность имплантации, многие авторы выделяют точность соответствия полученной 3D модели и топографии костной раны [12, 25]. В своем исследовании A. Di Laura с соавторами исследовали влияние артефактов на дизайн конструкции выполняя КТ дважды до и после удаления проблемного эндопротеза, показав тем самым разницу в реконструированных костных дефектах одного и того же больного до и после удаления металлических имплантов [26]. Данные отличия были обусловлены как артефактами на исходной томограмме, так и удалением части кости вместе с эндопротезом на первом этапе, тем самым было показано, что при использовании двухэтапного подхода происходит более точная реконструкция костного дефекта и соответственно проектируется конструкция наиболее оптимального дизайна. В нашей работе у 8 пациентов с перипротезной инфекцией также был применен двухэтапный подход. Во время установки спейсера основная часть костного дефекта заполнялась костным цементом с антибиотиком. С учетом временной функции спейсера и предстоящего его удаления с целью профилактики дополнительной потери костной ткани пластическую массу костного цемента помещали в дефект на стадии полимеризации, чтобы исключить прессуризацию полимера в кость. В качестве артикулирующей части использовали полиэтиленовую впадину. Таким образом непосредственно в области прилегания к кости металлические компоненты отсутствовали. Это позволило уменьшить интенсивность артефактов, а отсутствие прессуризации существенно облегчало процесс сегментации и вероятно позволило с высокой точностью произвести реконструкцию костного дефекта.
А.Н. Коваленко с соавторами в своей работе показали, что вероятность отклонения положения от запланированного при ревизионном эндопротезировании достаточно велика [27]. Группа исследования была достаточно разнородная, в нее вошли случаи применения индивидуально изготовленных аугментов, сферических конструкций и трехфланцевых конструкций. Из 20 имплантированных индивидуальных конструкций (из них 9 трехфланцевых) только 5 (2 трехфланцевые) были установ- лены в пределах условно допустимых границ, однако это не привело к негативным последствиям в исследуемый период. Статистически значимой связи между типом конструкции и соответствием положения имплантата планируемому выявлено не было.
Одним из преимуществ индивидуальных конструкций является заранее спланированное положение и длина винтов для конкретной клинической ситуации в направлении наиболее выраженного массива кости. С другой стороны, такая индивидуальность может сыграть злую шутку, поскольку реализовать план операции с точным направлением винтов возможно при абсолютно точном позиционировании конструкции, а смещение на несколько миллиметров или градусов может существенно изменить направлении винтов от намеченной цели, что может повлиять на стабильность фиксации и безопасность проведения винтов. Поэтому соблюдение принципа безопасных зон при проведении винтов или использование технических приемов, уменьшающих вероятность повреждения, внутритазовых структур сохраняет свою актуальность [28, 29, 30].
Многочисленные ревизионные вмешательства на суставе впоследствии могут приводит к фиброзу, ишемии мягких тканей и кости и жировой дистрофии мышц. У некоторых из пациентов в процессе повторных операций вообще были утрачены точки фиксации абдукторов и мышечный аппарат стал не эффективен в стабилизации тазобедренного сустава. Все вышеперечисленные факторы, как правило, максимально сконцентрированы у пациентов, которым имплантируется индивидуальная конструкция. По результатам разных авторов в случаях ревизионных операций при массивных костных дефектах с применением индивидуальных конструкций процент осложнений в послеоперационном периоде достигает до 67,7% [31]. Не случайно одной из частых комбинаций при ревизионном эндопротезировании для повышения стабильности прооперированного сустава является сочетание индивидуальных конструкций с компонентами системы двойной мобильности [32, 33, 19]. В нашем исследовании, несмотря на высокое соответствие достигнутого положения и применение двойной мобильности, в 4 случаях все же произошли вывихи бедренного компонента. Что, на наш взгляд, было связано с скомпрометированным мягкотканым стабилизирующим аппаратом и в 2 случаях с мальпозицией бедренного компонента эндопротеза, потребовавшей переустановки.
Имея в арсенале практически безграничные возможности создания конструкции любой геометрии, особенно на начальных этапах освоения технологии происходит избыточное увлечение оригинальностью с отклонением от классических подходов, реализованных в большинстве современных серийных конструкций. Необходимо понимать, что с одной стороны полученная цифровая модель не является абсолютной копией тазовой кости, а с другой стороны доработать конструкцию после изготовления не получится. От абсолютной комплемен-тарности кости всей поверхности конструкции по мере приоб- ретения опыта пришлось уйти, чтобы избежать критических трудностей с установкой имплантатов в должном положении, о которых сообщают авторы других работ, такие как невозможность имплантации в связи со сложной геометрической формой и невозможность достичь адаптации конструкции к поверхности костного дефекта [34]. По нашему мнению, мы пришли к оптимальному дизайну трехфланцевой конструкции, представляющей собой моноблочный имплантат в виде полусферической части, устанавливаемой непосредственно в область дефекта вертлужной впадины и опорные фланцы, геометрии которых уделяется особое внимание. Именно фланцы проектируются с максимальными контактом к поверхности костных структур, а оставшееся пространство между полусферической частью и костью в зоне дефекта при необходимости заполнялась костным трансплантатом. Адаптация фланцев до полного прилегания всегда выполнялась с ориентиром на пластиковую модель костного дефекта, поскольку в условиях измененной анатомии области вертлужной впадины и других традиционных костных ориентиров алгоритмы компьютер-ассистированных технологий не работают. Так как пластиковая модель тазовой кости с дефектом и шаблон конструкции позиционированы наиболее оптимальным образом относительно друг друга, наша задача при установке индивидуальной конструкции заключалась в максимально точном воспроизведении этих взаимоотношений непосредственно в ране. Поэтому визуальный ориентир существенно облегчает данную задачу при подготовке костного ложа для имплантации и окончательного позиционирования индивидуальной трехфланцевой конструкции [10, 30].
В совокупности, данные особенности позволяют отнести операции с использованием индивидуальных конструкций к достаточно комплексным оперативным вмешательствам. И как показывает опыт отечественных и зарубежных коллег технические трудности, возникающие во время операций с применением индивидуальных конструкций, являются составляющей частью данных операций. Тем не менее, несмотря на всю сложность ревизионного эндопротезирования, аддитивные технологии позволяют выполнять реконструкцию тазобедренного сустава достаточно точно.
Выводы
-
1. Проведенный анализ результатов точности ориентации индивидуально изготовленных трехфланцевых конструкций показал, что при используемом нами подходе в подавляющем большинстве случаев были достигнуты запланированные параметры при позиционировании конструкции. Полученные данные сопоставимы с результатами, полученными в подобных исследованиях. Однако сравнение параметров недостоверно, поскольку группы достаточно разнородны по количеству пациентов, геометрии дефектов и применяемым конструкциям.
-
2. К основным факторам, определяющим точность позиционирования, можно отнести исходное качество полученных
-
3. С учетом индивидуальности и разнообразия дизайнов используемых трехфланцевых конструкций в настоящий момент при оценке позиционирования принципиальным является точное воссоздание центра ротации, оптимальной антевер-сии и инклинации полусферической части индивидуальной конструкции, а комплементарность по всей поверхности в абсолютном смысле мало достижима без предварительной подготовки кости, поэтому более важным является достижение надежной опоры и стабильной фиксации в области фланцев.
данных МСКТ и выполненной 3D реконструкции, которое существенно зависит от наличия металлических артефактов, достижение адекватного угла операционного действия, а также использование прототипа в виде пластиковой модели тазовой кости с дефектом для навигации во время оперативного вмешательства.
Список литературы Хирургические аспекты позиционирования индивидуальных трехфланцевых имплантатов при замещении дефектов тазовой кости в ревизионном эндопротезировании тазобедренного сустава
- Bayliss L.E, Culliford D, Monk AP, et al. The effect of patient age at intervention on risk of implant revision after total replacement of the hip or knee: a population-based cohort study. Lancet. 2017; 389(10077): 1424-1430.
- Weber M, Renkawitz T, Voellner F, et al. Revision surgery in total joint replacement is cost-intensive. BioMed Res Int. 2018; 2018: 8987104-8987108.
- Какие особенности дефекта вертлужной впадины влияют на выбор ацетабулярного компонента при ревизионном эндопротезировании тазобедренного сустава? /Тихилов Р.М., Джавадов А.А., Коваленко А.Н., Денисов А.О., Демин А.С., Ваграмян А.Г., Шубняков И.И.// Травматология и ортопедия России. 2020;26(2):31-49. doi: 10.21823/2311-2905-2020-26-2-31-49. [What Characteristics of the Acetabular Defect Influence the Choice of the Acetabular Component During Revision Hip Arthroplasty? / Tikhilov R.M., Dzhavadov A.A., Kovalenko A.N., Denisov A.O., Demin A.S., Vahramyan A.G., Shubnyakov I.I // Traumatology and Orthopedics of Russia. 2020;26(2):31-49. (In Russian). doi: 10.21823/2311-2905-2020-26-2-31-49]
- Paprosky W.G., Perona P.G., Lawrence J.M. Acetabular defect classification and surgical reconstruction in revision arthroplasty. A 6-year follow-up evaluation. J Arthroplasty. 1994; 9(1):33-44. https://doi.org/10.1016/0883-5403(94)90135-х
- Paprosky W.G., O’Rourke M., Sporer S.M. The treatment of acetabular bone defects with an associated pelvic discontinuity. Clin Orthop Relat Res. 2005; 441:216-220. https://doi.org/10.1097/01.blo.0000194311.20901.f9
- DeBoer DK, Christie MJ, Brinson MF, Morrison JC. Revision total hip arthroplasty for pelvic discontinuity. The Journal of Bone and Joint Surgery. 2007;89(4): 835-840. https://doi.org/10.2106/JBJS.F.00313
- Taunton M.J., Fehring T.K., Edwards P., Bernasek T., Holt G.E., Christie M.J. Pelvic discontinuity treated with custom triflange component: a reliable option. Clin Orthop Relat Res. 2012;470(2):428-434. doi:10.1007/s11999-011-2126-1
- Berasi C.C., Berend K.R., Adams J.B., Ruh E.L, Lombardi A.V. Are custom triflange acetabular components effective for reconstruction of catastrophic bone loss? Clin Orthop Relat Res. 2014;473(2):528-535. doi: 10.1007/s11999-014-3969-z
- Barlow B.T., Oi K.K., Lee Y., Carli A.V., Choi D.S., Bostrom M.P. Outcomes of custom flange acetabular components in revision total hip arthroplasty and predictors of failure. J Arthroplasty. 2016;31(5):1057-1064. doi: 10.1016/j.arth.2015.11.016.
- Myncke I., van Schaik David, Scheerlinck Thierry. Custom-made triflanged acetabular components in the treatment of major acetabular defects. Short-term results and clinical experience, Acta Orthop. Belg. 2017;83 (3): 341-350
- Yuvraj A., Bassam A.M. Triflange Acetabular Cup for Severe Acetabular Bone Defect. Biomed J Sci & Tech Res. 2017;1(6):1775-1777. https://doi.org/10.26717/BJSTR.2017.01.000545
- Выбор хирургической тактики при первичном и ревизионном эндопротезировании тазобедренного сустава с использованием инструментов объемной визуализации / Базлов В.А., Мамуладзе Т.З., Голенков О.И., Ефименко М.В., Пронских А.А., Харитонов К.Н., Панченко А.А., Павлов В.В. // Травматология и ортопедия России. 2020; 26(2):60-70. https://doi.org/10.21823/2311-2905-2020-26-2-60-70. [The choice of surgical tactics in primary and revision hip arthroplasty using volumetric imaging tools. / Bazlov V.A., Mamuladze T.Z., Golenkov O.I., Efimenko M.V., Pronskikh A.A., Kharitonov K.N., Panchenko A.A., Pavlov V.V. // Traumatology and Orthopedics of Russia. 2020;26(2):60-70. https://doi.org/10.21823/2311-2905-2020-26-2-60-70]
- Rivière, C., Harman, C., Logishetty, K., Van Der Straeten, C. (2020). Hip Replacement: Its Development and Future. In: Rivière, C., Vendittoli, PA. (eds) Personalized Hip and Knee Joint Replacement. Springer, Cham. https://doi.org/10.1007/978-3-030-24243-5_3
- Среднесрочные результаты ревизионного эндопротезирования тазобедренного сустава с использованием ацетабулярных аугментов. / Корыткин А.А., Новикова Я.С., Ковалдов К.А., Королёв С.Б., Зыкин А.А., Герасимов С.А., Герасимов Е.А. // Травматология и ортопедия России. 2019;25(1):9-18. DOI: 10.21823/2311-2905-2019-25-1-9-18. [Mid-Term Outcomes of Revision Hip Arthroplasty with Acetabular Augments. / Korytkin A.A., Novikova Ya.S., Kovaldov K.A., Korolev S.B., Zykin A.A., Gerasimov S.A., Gerasimov E.A. // Traumatology and Orthopedics of Russia. 2019;25(1):9-18. (In Russ.). DOI: 10.21823/2311-2905-2019-25-1-9-18]
- Среднесрочные результаты использования индивидуальных конструкций при ревизионном эндопротезировании тазобедренного сустава. / Коваленко А.Н., Джавадов А.А., Шубняков И.И., Билык С.С., Денисов А.О., Черкасов М.А., Мидаев А.И., Тихилов Р.М. // Травматология и ортопедия России. 2019;25(3):37-46. https://doi.org/10.21823/2311-2905-2019-25-3-37-46. [Medium-term results of the use of individual constructions in revision hip arthroplasty. / Kovalenko A.N., Dzhavadov A.A., Shubnyakov I.I., Bilyk S.S., Denisov A.O., Cherkasov M.A., Midaev A.I., Tikhilov R.M. // Traumatology and Orthopedics of Russia. 2019;25(3):37-46. https://doi.org/10.21823/2311-2905-2019-25-3-37-46]
- Применение индивидуальных вертлужных компонентов при ревизионном эндопротезировании тазобедренного сустава. / Кавалерский Г.М., Мурылев В.Ю., Рукин Я.А., Лычагин А.В., Елизаров П.М. // Травматология и ортопедия России. 2016;22(4):114-121. DOI: 10.21823/2311-2905-2016-22-4-114-121. [Customized Acetabular Components in Revision hip Arthroplasty. / Kavalersky G.M., Murylev V.Yu., Rukin Y.A., Lychagin A.V., Elizarov P.M. // Traumatology and orthopedics of russia. 2016;22(4):114-121 (in Russ.). DOI: 10.21823/2311-2905-2016-22-4-114-121]
- Badarudeen S., Shu A.C., Ong K.L., Baykal D., Lau E., Malkani A.L. Complications after revision total hip arthroplasty in the Medicare Population. J Arthroplasty. 2017; 32(6): 1954-1958. https://doi.org/10.1016/j.arth.2017.01.037
- Standardization and Terminology Committee of the International Society of Biomechanics. ISB recommendation on definitions of joint coordinate system of various joints for the reporting of human joint motion – part I: ankle, hip, and spine: International Society of Biomechanics. Wu. G, Siegler S., Allard P., Kirtley C.et al.. J Biomech 2002; 35:543 – 548. doi: 10.1016/s0021-9290(01)00222-6.
- Baauw M., van Hellemondt G. G., van Hooff M. L., Spruit M. The accuracy of positioning of a custommade implant within a large acetabular defect at revision arthroplasty of the hip. Bone Joint J. 2015; 97-B (6):780–5. https://doi.org/10.1302/0301-620X.97B6.35129
- Mayeda B.F., Haw J.G., Battenberg A.K., Schmalzried T.P. Femoral- acetabular mating: the effect of femoral and combined anteversion on cross-linked polyethylene wear. J Arthroplast. 2018;33(10):3320–4. DOI: 10.1016/j.arth.2018.06.003
- Teeter M.G., Lanting B.A., Naudie D.D., McCalden R.W., Howard J.L., MacDonald S.J. Highly crosslinked polyethylene wear rates and acetabular component orientation: a minimum ten-year follow-up. Bone Joint J. 2018 Jul;100-B(7):891-897. doi: 10.1302/0301-620X.100B7.BJJ-2017-1457.R3.
- Созон-Ярошевич А.Ю. Анатомо-клиническое обоснование хирургических доступов к внутренним органам / А.Ю. Созон-Ярошевич. М. - Л.: Медгиз, 1954. - 180 с. // [Sozon-Yaroshevich A.Yu. Anatomical and clinical substantiation of surgical approaches to internal organs / A.Yu. Sozon-Yaroshevich. M. - L.: Medgiz, 1954. - 180 p.]
- Weber M., Witzmann L., Wieding J., Grifka J., Renkawitz T., Craiovan B. Customized implants for acetabular Paprosky III defects may be positioned with high accuracy in revision hip arthroplasty. International Orthopaedics. 2019;43(10):2235-2243. https://doi.org/10.1007/s00264-018-4193-3
- Durand‐Hill M., Henckel J., Di Laura A., Hart A.J. Can custom 3D printed implants successfully reconstructmassive acetabular defects? A 3DCT assessment. J. Orthop Res. 2020;38:2640–2648. https://doi.org/10.1002/jor.247522648
- Ревизии вертлужных компонентов индивидуальными конструкциями с минимальным сроком наблюдения 12 месяцев: функциональные результаты, качество жизни и удовлетворенность пациентов. / Коваленко А.Н., Тихилов Р.М., Шубняков И.И., Билык С.С., Денисов А.О., Черкасов М.А., Ибрагимов К.И.. // Травматология и ортопедия России. 2019;25(1):21-31. DOI: 10.21823/2311-2905-2019-25-1-21-31. [Minimum One-Year Outcomes after Revision Hip Arthroplasty with Custome-Made Implants: Function, Quality of Life and Patients Satisfaction. / Kovalenko A.N., Tikhilov R.M., Shubnykov I.I., Bilyk S.S., Denisov A.O.,Cherkasov M.A., Ibragimov K.I. // Traumatology and Orthopedics of Russia. 2019;25(1):21-31. (In Russ.). DOI: 10.21823/2311-2905-2019-25-1-21-31.]
- Di Laura A., Henckel J., Wescott R., Hothi H., Hart A.J. The effect of metal artefact on the design of custom 3D printed acetabular implants, 3D Printing in Medicine (2020) 6:23 https://doi.org/10.1186/s41205-020-00074-5
- Позиционирование индивидуальных вертлужных компонентов при ревизиях тазобедренного сустава: действительно ли они подходят как «ключ к замку» / Коваленко А.Н., Тихилов Р.М., Билык С.С., Шубняков И.И., Черкасов М.А., Денисов А.О. // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2017; 4:31-37. Режим доступа: https://elibrary.ru/item.asp?id=32586947. [Positioning of individual acetabular components in hip revisions: do they really fit like a “key to a lock” / Kovalenko A.N., Tikhilov R.M., Bilyk S.S., Shubnyakov I.I., Cherkasov M.A., Denisov A.O. // Bulletin of Traumatology and Orthopedics. N.N. Priorov. 2017; 4:31-37. https://elibrary.ru/item.asp?id=32586947]
- Kawasaky Y, Egawa H, Hamada D, Takao S, Nakano S, Yasui N (2012) Location of intrapelvic vessels around the acetabulum assessed by three-dimensional computed tomographic angiography: prevention of vascular related complications in total hip arthroplasty. J Orthop Sci 17(4):397–406
- Возможности современных технологий визуализации и моделирования в ортопедии и их роль в разработке индивидуальных конструкций в хирургии тазобедренного сустава. / Коваленко А. Н., Шубняков И. И., Билык С. С., Денисов А. О., Тихилов Р. М.// «Вестник хирургии» • 2016, том 175, №4, С. 46-52. УДК 616.728.2-07:617.3.001.57 [Vozmozhnosti sovremennykh tekhnologii vizualizatsii i modelirovaniya v ortopedii i ikh rol’ v razrabotke individual’nykh konstruktsii v khirurgii tazobedrennogo sustava. / Kovalenko A. N., Shubnyakov I. I., Bilyk S. S., Denisov A. O., Tikhilov R. M.// «Vestnik khirurgii» • 2016, tom 175, №4, S. 46-52. UDK 616.728.2-07:617.3.001.57]
- Michael D. Ries, MD The triflange cup: Build it and they will wait. SEMINARS IN A RTHROPLASTY. 2017;28(4):264 – 266. https://doi.org/10.1053/j.sart.2018.02.011
- Citak M., Kochsiek L., Gehrke T., Haasper C., Suero E.M., Mau H. Preliminary results of a 3D-printed acetabular component in the management of extensive defects. Hip Int. 2018;28(3):266-271. doi: 10.5301/hipint.5000561
- Индивидуальные трехфланцевые вертлужные компоненты при ревизионном эндопротезировании тазобедренного сустава у пациентов со значительными дефектами вертлужной впадины: планирование, хирургическая техника, результаты. / Корыткин А.А., Новикова Я.С., Морозова Е.А., Герасимов С.А., Ковалдов К.А., Эль Мудни Ю.М. // Травматология и ортопедия России. 2020;26(2):20-30. doi: 10.21823/2311-2905-2020-26-2-20-30. [Custom Triflange Acetabular Components for Revision Hip Arthroplasty in the Patients with Severe Acetabular Defects: Planning, Surgical Technique, Outcomes. / Korytkin A.A., Novikova Ya.S., Morozova E.A., Gerasimov S.A., Kovaldov K.A., El moudni Yo.M. //Traumatology and Orthopedics of Russia. 2020;26(2):20-30. (In Russian). doi: 10.21823/2311-2905-2020-26-2-20-30.]
- Neri T, Boyer B, Batailler C, Klasan A, Lustig S, Philippot R & Farizon F. Dual mobility cups for total hip arthroplasty: tips and tricks. SICOT- J. 2020;6,17. https://doi.org/10.1051/sicotj/2020018
- Применение индивидуальных вертлужных компонентов в эндопротезировании тазобедренного сустава при посттравматическом коксартрозе. / Николаев Н.С., Малюченко Л.И., Преображенская Е.В., Карпухин А.С., Яковлев В.В., Максимов А.Л. // Гений ортопедии. 2019;25(2):207-213. https://doi.org/10.18019/1028-4427-2019-25-2-207-213 [The use of individual acetabular components in hip arthroplasty in post-traumatic coxarthrosis. / Nikolaev N.S., Malyuchenko L.I., Preobrazhenskaya E.V., Karpukhin A.S., Yakovlev V.V., Maksimov A.L. // Orthopedic Genius. 2019;25(2):207-213. https://doi.org/10.18019/1028-4427-2019-25-2-207-213]


