Хирургическое лечение деформации переднего отдела стопы при metatarsus adductus
Автор: Усольцев И.В., Леонова С.Н.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 1 (43), 2021 года.
Бесплатный доступ
В статье представлен случай успешного хирургического лечения пациентки с тяжёлыми деформациями пальцев стопы, возникшими на фоне metatarsus adductus. При клинико-рентгенологическом обследовании пациентки было диагностировано вальгусное отклонение I пальца стопы, при этом угол вальгусного отклонения составлял 60° градусов, и вальгусно-молоткообразная деформация II, III, IV пальцев стопы с вывихами в плюсне-фаланговых суставах. Имело место нарушение статодинамической функции стопы, выраженный болевой синдром. Были выбраны две суставосохраняющие методики лечения. Коррекцию деформации I пальца выполняли по авторской технологии, для коррекции деформации других пальцев стопы так же была использована авторская модификация. Результатом проведённого лечения явилось устранение вальгусного отклонения I пальца, деформации II, III, IV пальцев и всего переднего отдела стопы. Пациентка полностью удовлетворена результатом проведённого оперативного лечения: эстетичностью внешнего вида стопы с полным восстановлением функциональных показателей, что подтверждалось возможностью ходить без боли, заниматься регулярными физическими нагрузками и пользоваться стандартной обувью. Описанный клинический случай хирургического лечения тяжёлой деформации переднего отдела стопы на фоне metatarsus adductus демонстрирует возможность и важность проведения суставосберегающих операции для получения хорошего косметического и функционального результата. Динамика баллов по шкале AOFAS составила от 44 до операции и 90 после операции. AOFAS до операции - 52,67±11,07, AOFAS через 1 год после операции - 88,33±3,26. Средний возраст пациентов - 41,5 ± 15,6 лет. Время наблюдения с момента операции- 13,16 ± 13,36 месяцев. Выполнение остеотомий плюсневых костей в предложенных модификациях позволяет добиться коррекции вальгусного отклонения I пальца стопы и деформации других пальцев стопы на фоне metatarsus adductus. В результате использования данных технологий удаётся уменьшить объем хирургической агрессии, устранить вывихи и подвывихи, а также восстановить функцию суставов стопы, полностью купировать болевой синдром, и тем самым улучшить анатомо-функциональные показатели всей стопы.
Деформация переднего отдела стопы, вальгусное отклонение первого пальца, вальгусно-молоткообразная деформация пальцев, приведенная стопа
Короткий адрес: https://sciup.org/142229609
IDR: 142229609 | УДК: 617.3 | DOI: 10.17238/issn2226-2016.2021.1.5-10
Surgical treatment of the forefoot deformity in metatarsus adductus
The article presents the case of successful surgical treatment of a female patient with severe deformities of the toes arising from metatarsus adductus. After clinical and radiological examination the patient was diagnosed with a hallux valgus deviation of the first toe, with 60 degrees of valgus deviation angle, and a valgus-hammered deformity of the II, III, IV toes with a dislocation of the II-IV toes. There was a violation of the stato-dynamic function of the foot, severe pain. Two techniques of joint-preserving surgical treatment were selected. Correction of deformation of the first toe was carried out according to the author’s technology, to correct the deformation of other toes was used the author’s technology too.The result of the treatment was the elimination of hallux valgus of the I finger, deformity of the II, III, IV fingers and the entire forefoot. The patient is completely satisfied with the result of the surgical treatment: the aesthetics of the appearance of the foot with complete restoration of functional parameters, which was confirmed by the ability to walk without pain, engage in regular physical activity and use standard shoes. The described clinical case of surgical treatment of severe deformity of the forefoot in metatarsus adductus demonstrates the possibility and importance of joint-saving surgery to obtain a good cosmetic and functional result. The dynamics of AOFAS scores ranged from 44 before surgery and 90 after surgery. Preoperative AOFAS - 52.67 ± 11.07, AOFAS 1 year after surgery - 88.33 ± 3.26. Mean age of the patients was 41.5 ± 15.6 years. Follow-up time since surgery was 13.16 ± 13.36 months.Performing osteotomies of the metatarsal bones in the proposed modifications makes it possible to correct the hallux valgus and deformities of the other toes in metatarsus adductus. As a result of using these technologies, it is possible to reduce the volume of surgical aggression, eliminate dislocations and subluxations, as well as restore the function of the joints of the foot, completely stop pain syndrome, and thereby improve the anatomical and functional indicators of the entire foot.
Текст научной статьи Хирургическое лечение деформации переднего отдела стопы при metatarsus adductus
Известно, что одним из видов деформации стопы является приведенная стопа – metatarsus adductus (varus), которая характеризуется аддукцией или медиальным отклонением переднего отдела стопы в предплюсне-плюсневом суставе, являющимся вершиной деформации [1]. Ассоциация metatarsus adductus и вальгусного отклонения первого пальца (hallux valgus) представляет собой сложную для исправления деформацию [2]. Hallux valgus на фоне metatarsus adductus, зачастую, ведет к вальгусному отклонению соседних пальцев [2,3], которое может встречаться в более чем 50% случаев [4]. Если при hallux valgus имеется множество хорошо описанных вариантов оперативного лечения, то при его сочетании с metatarsus adductus нет конкретного лечебного алгоритма, а современные хирургические методы демонстрируют низкие клинические и рентгенологические результаты [2,3]. Частота рецидива деформаций у пациентов с metatarsus adductus достигает 28,9% [4]. Поиск новых эффективных методов коррекции сочетанных деформаций пальцев стопы и metatarsus adductus является актуальным, чему и посвящена данная статья.
Материалы и методы
Пациентка Ц., 61 года была госпитализирована в клинику Иркутского научного центра хирургии и травматологии в плановом порядке. Во время госпитализации пациентке было выполнено стандартное клиническое обследование, которое не выявило каких-либо отклонений и подтверждением диагноза: поперечно-продольное плоскостопие II-III степени слева. Metatarsus adductus. Вальгусное отклонение I пальца, вальгусно-молоткообразная деформация II, III, IV пальцев левой стопы с тыльным вывихом основной фаланги II-IV пальца. Остеоартроз I-IV плюснефаланговых суставов II степени левой стопы. Комбинированная контрактура I-IV плюснефаланговых суставов. Болевой синдром.
Подробный сбор анамнеза позволил выяснить, что пациентка страдает данным заболеванием на протяжении 30 лет, когда на фоне полного благополучия впервые отметила нарастающую деформацию в области I плюснефалангового сустава левой стопы. Консервативное лечение по месту жительства желаемого эффекта не принесло. Со временем деформация переднего отдела стопы начала прогрессировать, присоединился болевой синдром, беспокоивший в течение последних лет, значимо снижая качество жизни пациентки, ограничивая возможность свободно передвигаться, заниматься любыми видами активности, что усугублялось эстетической составляющей данного заболевания. Пациентка обратилась в лечебно-профилактическое учреждение по месту жительства, откуда была направлена в поликлинику Иркутского научного центра хирургии и травматологии. Пациентка была консультирована, было рекомендовано плановое оперативное лечение. Пациентка госпитализирована по очереди.
На момент госпитализации в клинику Иркутского научного центра хирургии и травматологии, пациентка предъявляла жалобы на наличие деформации переднего отдела левой стопы, что в свою очередь, полностью исключало использование стандартной обуви. Выраженный болевой синдром, который был ло- кализован в области I-IV плюснефаланговых суставов, а так же на подошвенной поверхности стопы, в проекции головок II, III, IV плюсневых костей, которые препятствовали передвижению. Шкала AOFAS – 44 балла.
При осмотре, имело место значимое изменение походки пациентки, которая характеризовалась увеличением нагрузки на задне-наружный отдел стопы с ограничением нагрузки на передне-медиальный отдел. Очевидная тяжёлая деформация переднего отдела левой стопы характеризовалась вальгусным отклонением I пальца и вальгусно-молоткообразной деформацией II, III, IV пальцев стопы, грубо изменяя внешний вид стопы. При более детальном осмотре, было отмечено наличие грубых натоптышей, как в проекции головки первой плюсневой кости, так и на подошвенной поверхности стопы, особенно, в проекции головок II-IV плюсневых костей (Рис. 1). Пальпация последних была резко болезненна. Активные и пассивные движения в плюснефаланговых суставах cтопы были ограниченны и болезненны в крайних положениях.
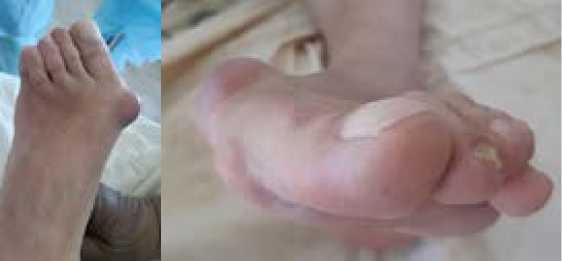
Риc. 1. Фото левой стопы пациентки Ц. до операции: а – вид сверху, b – вид спереди.
Fig. 1. Photo of Patient Т.’s left foot before the surgery: a – top view, b – front view.
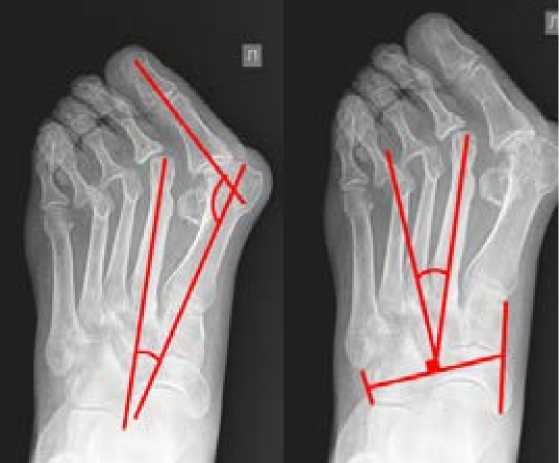
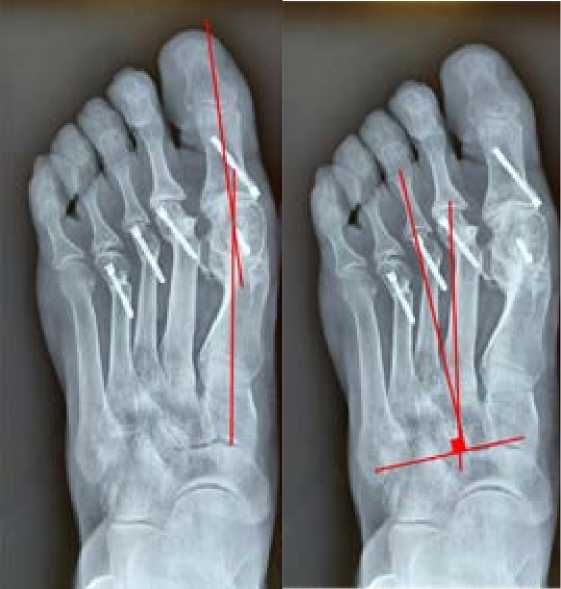
На исходных рентгенограммах левой стопы в дорсо-план-тарной проекции угол вальгусного отклонения I пальца (HV) равен – 60о, угол между I и II плюсневыми костями (IMA) равен - 15о, имеет место вальгусно-молоткообразная деформация с вывихом проксимальных фаланг II-IV пальцев стопы. Деформирующий артроз I-IV плюснефаланговых суставов II степени (Рис. 2). Так же была определена величина угла варусного отклонения плюсневых костей (MA) (Sgarlato’s angle), который составил 25 градусов, что соответствовало средней степени metatarsus adductus по Sgarlato [3].
С учётом данных клинико-рентгенологического исследования, для достижения поставленных целей, были использованы две оригинальных методики. Оперативное вмешательство было осуществлено поэтапно: начиная с коррекции вальгусного отклонения I пальца стопы, в соответствии с протоколом хирургического пособия [5], которое проводилось в условиях спинального блока, с обязательным наложением кровоостанавливающего пневматического турникета в нижней трети бедра и соблюдением правил асептики и антисептики. Положение пациентки при этом было «лежа на спине». По средством разреза размером 6-7 см, который начинался от основания I пальца и продлевался до середины плюсневой кости, строго по медиальному краю, с послойным рассечением подкожно-жировой клет- чатки, капсулы сустава, обнажались основная фаланга I пальца, плюснефаланговый сустав и I плюсневая кость. Избыток кожи, в области головки I плюсневой кости экономно резецировался. Далее, проводилась мобилизация сесамовидного «гамака», являющегося непосредственным препятствием для латерализации подошвенного фрагмента. Затем, при помощи осцилляторной пилы была выполнена медиальная экзостозэктомия, с обязательным сохранением борозды Гейбаха. После установки тканевых ретрактров Гомана и выведением проксимальной части I плюсневой кости в рану, выполнялась z-образная остеотомия I плюсневой кости. После остеотомии и мобилизации подошвенного фрагмента, были сформированы фигурные направляющие пропилы на подошвенном фрагменте, как то предписывала методика [5]. После чего было осуществлено сопоставление осте-отомированных фрагментов I плюсневой кости и остеосинтез канюлированным винтом диаметром 2,5 мм. Стабильно. Выступающий «бортик», образующийся после репозиции экономно резецировался и плотно импактировался в зону остетомии. После выполненных манипуляций, добившись декомпрессии в плюснефаланговом суставе, осуществлялся латеральный релиз последнего. Далее, при помощи тканевых ретракторов Гомана, в рану выводилась основная фаланга I пальца. При помощи осцилляторной пилы выбирался костный «клин», с основанием медиально. Далее фрагменты сопоставлялись и фиксировались так же канюлированным винтом 2,5 мм (Рис. 3). Избыток капсулы плюснефалангового сустава экономно резецировался при помощи скальпеля.
b
a
Рис. 2. Рентгенограмма левой стопы пациентки Ц. до операции.
Fig. 2. X-ray of the left foot of the Patient Т. before the surgery.
а - угол HV - 60о, угол IMA - 15о b - угол МА - 25о
Наличие деформации II, III, IV пальцев левой стопы в сочетании с вывихами основных фаланг и явлениями метатарзал- гии предписывалo использование дистальных остеотомий IIIV плюсневых костей, которые обеспечивали бы декомпрессию в плюсне-фаланговых суставах, устранение вывихoв и выведение головок плюсневых костей из-под нагрузки. Для достижения всех вышеперечисленных целей, была использована другая разработанная нами методика [6].
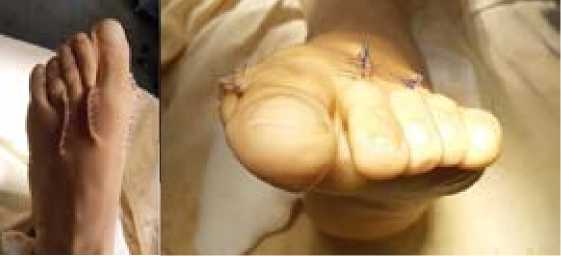
Двумя проекционными разрезами, 4 и 3 см соответственно, с послойной препаровкой тканей, был осуществлён доступ к центральным плюсневым костям левой стопы. После мобилизации сухожильного комплекса разгибателей, установив тканевые ретракторы Гомана, последовательно, в рану были выведены II, III и IV плюсневая кость. Капсула сустава вскрыта, выполнен мягкотканный релиз с целью мобилизации основных фаланг пальцев. После выполненных манипуляций, вывих последних устранён, интерпонирующие ткани иссечены. Далее, при помощи осцилляторной пилы, с отступом от шейки II плюсневой кости 10 мм, была выполнена косая дистальная остеотомия, по направлению от тыла к подошве. При помощи распатора дистальный фрагмент плюсневой кости оттеснён книзу. Затем, с латеральной стороны проксимального фрагмента выполнено формирование «ступенеобразной» выемки глубиной, соответствующей величине необходимого укорочение II плюсневой кости (6 мм). В сформированную выемку устанавливали дистальный фрагмент плюсневой кости, что обеспечивало латерализацию, укорочение и тыльное смещение последнего. Остеосинтез проводили канюлированным винтом, диаметром 2,5 мм, проведённом в диагональном направлении, с встречно-боковой компрессией между фрагментами. Вправление основной фаланги пальца устойчивое, нестабильности отмечено не было. На III и IV плюсневых костях были выполнены аналогичные манипуляции, с соблюдением расчётного укорочения III плюсневой кости на 5 мм, а IV плюсневой кости на 4 мм. При этом латера-лизация дистального фрагмента составила 3 мм. Вправление так же было устойчивым, артикуляция свободная. Затем был осуществлён тщательный гемостаз, лаваж ран растворами антисептиков, послойное ушивание ран (Рис. 3). Наложены асептические повязки. Иммобилизация оперированной стопы ортопедическим ботинком и преданием возвышенного положения конечности.
b
a
Рис. 3. Фото левой стопы пациентки Ц. после операции: а – вид сверху, b – вид спереди.
Fig. 3. Photo of Patient T.’s left foot after surgery: a – top view, b – front view.
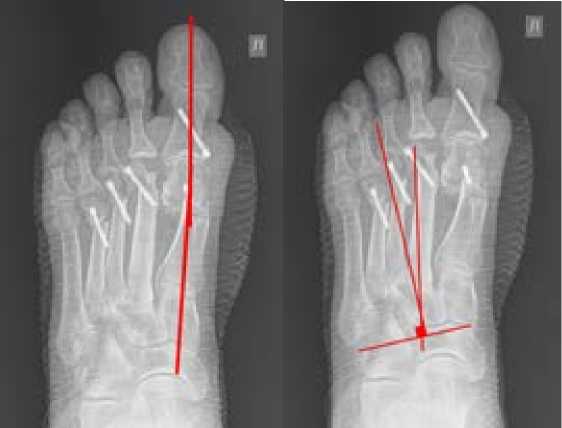
После операции выполнена рентгенография левой стопы (Рис. 4).
a b
Рис. 4. Рентгенограмма левой стопы пациентки Ц. после операции.
-
Fig. 4. X-ray of the left foot of the Patient T. after the surgery.
а - угол HV - 2 о, b - угол МА – 9 о
На послеоперационной рентгенограмме в дорсо-плантарной проекции угол вальгусного отклонения I пальца составил 2 градуса; устранено вальгусное отклонение I, II, III, IV пальцев, восстановлено соотношение суставных поверхностей в I, II, III, IV плюснефаланговых суставах, то есть была достигнута коррекция деформации I и II, III, IV пальцев левой стопы. Величина угла варусного отклонения плюсневых костей (Sgarlato’s angle) уменьшилась до 9 градусов, то есть, нормальных значений, что позволило говорить о коррекции metatarsus adductus.
Последующий послеоперационный период у данной пациентки протекал без особенностей. Активизация пациентки на следующие сутки после операции, ходьба в специальной послеоперационной обуви с разгрузкой переднего отдела стопы. Заживление послеоперационных ран первичным натяжением. Медикаментозная терапия состояла из курсового приема нестероидных противовоспалительных препаратов и пероральных антикоагулянтов в возрастной дозировке. В удовлетворительном состоянии пациентка была выписана на амбулаторный этап лечения с рекомендациями. Динамическое наблюдение осуществлялось на контрольных осмотрах в сроке 1, 3, 6 и 12 месяцев после операции. Курс послеоперационного восстановительного лечения включал в себя лечебную физкультуру, физиопроцедуры и лимфодренажный массаж. Суммарный срок иммобилизации в ортопедическом ботинке был 4 недели.
Финальный контрольный осмотр был осуществлён через 12 месяцев после операции. Пациентка жалоб не предъявляла. При контрольном осмотре: пациентка передвигается в стандартной обуви с полной нагрузкой на левую нижнюю конечность, боли нет, функ- ция переката левой стопы удовлетворительная, рецидива деформации пальцев стопы отмечено не было, активные и пассивные движения в суставах переднего отдела стопы безболезненные, свободные. На подошвенной поверхности левой стопы натоптышей отмечено не было, пальпация в проекции головок плюсневых костей безболезненная. Шкала AOFAS – 90 баллов.
На контрольной рентгенограмме левой стопы в дорсо-план-тарной проекции, выполненной через 12 месяцев после операции, рецидивов деформации I, II, III, IV пальцев отмечено не было (Рис. 5).
a b
Рис. 5. Рентгенограмма левой стопы пациентки Ц. через 12 месяцев после операции:
-
Fig. 5. X-ray of the left foot of Patient Т. three months after the surgery: а – HV - 6, IMA - 7, b –МА - 10.
Определяется незначительная потеря коррекции вальгусного отклонения I пальца стопы, угол вальгусного отклонения через 12 месяцев после операции увеличился с 2 градусов до 6 градусов (значение соответствует норме). Вывихов и подвывихов в плюснефаланговых суставах нет.
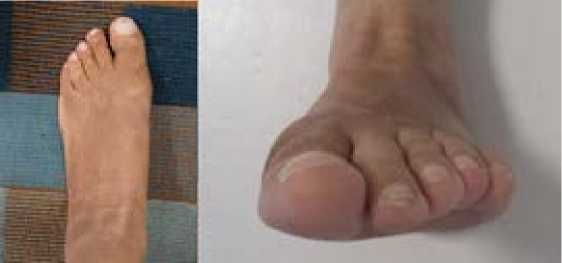
Следует отметить, что пациентка полностью удовлетворена результатом проведённого оперативного лечения: эстетичностью внешнего вида стопы (Рис. 6) с полным восстановлением функциональных показателей, что подтверждалось возможностью ходить без боли, заниматься регулярными физическими нагрузками и пользоваться стандартной обувью.
Обсуждение
По нашему мнению, русскоязычный термин «приведённая стопа» не соответствует сути заболевания, при кото- ром изменения происходят только в переднем отделе. Тогда как использование латинских терминов Metatarsus adductus или Metatarsus varus является более логичным. Однако, в Меж- дународной классификации болезней термин «приведённая стопа» и Metatarsus varus представлены как одно заболевание.
a b
Рис. 6. Фото левой стопы пациентки Ц. через 12 месяцев после операции: а – вид сверху, b – вид спереди.
-
Fig. 6. Photo of the left foot of Patient Т. 12 months after the operation: a – top view, b – front view.
В диагностике Metatarsus adductus рентгенологический метод является основным. Существуют различные методики измерения угла МА [7,3] В своей клинической практике мы используем методику рассчёта угла МА по Sgarlato, как более точную и репрезентативную. МА классифицируется по степеням: легкая (угол МА от 15° до 20°), средняя (угол МА от 21 ° до 25 °) и тяжелая ((угол МА > 25 °) [1]
Предлагаемые нами методики по коррекции деформации переднего отдела стопы могут быть использованы при лёгкой и средней степени МА. В представленном клиническом примере хороший результат хирургического лечения пациентки был достигнут при средней степени МА. При тяжёлой степени МА наиболее оптимальными являются проксимальные панметатарзальные остеотомии [1]
В данном клиническом случае была показана хирургическая коррекция деформации всего переднего отдела стопы, так как изолированное устранение отклонения только первого пальца, без исправления сопутствующей деформации смежных пальцев, имеет больший риск рецидива, который может достигать 80% [4,8]
Вся сложность оперативного лечения вальгусного отклонения первого пальца стопы на фоне metatarsus adductus заключается в уменьшенном первом межплюсневом промежутке, который во-первых, ограничивает латерализацию плюсневой кости при выполнении любого вида остеотомии, во-вторых, может ввести в заблуждение оперирующего хирурга, если для предоперационного планирования будут применены классические протоколы, без учёта metatarsus adductus. Только симультанная коррекция приведения всех лучей переднего отдела стопы, особенно, при наличии сопутствующей деформации малых пальцев, позволяет добиваться полной коррекции деформации и являться залогом долговременности полученного результата. Поиск оптимального сочетания методик, которые при своей эффективности будут снижать объем хирургической агрессии и ускорять процесс реабилитации пациента, является приоритетным.
Использованные в представленном клиническом примере хирургические методики были разработаны для устранения различных деформаций I – V пальцев стопы. Устранение вальгусного отклонения I пальца стопы достигается благодаря латерализации и укорочению I плюсневой кости, ротации ее подошвенного фрагмента и нормализации угла наклона суставной поверхности головки плюсневой кости (PASA), смещения в подошвенном направлении головки I плюсневой кости. Выполнение коррекции вальгусно-молоткообразной деформации II – IV пальцев стало возможным в результате укорочения на необходимое расстояние II – IV плюсневых костей, латерального смещения дистальных фрагментов плюсневых костей на необходимую величину, подъема к тылу головок плюсневых костей и выведения их из-под нагрузки.
Кроме того, было определено, что применение данных методик при сочетании вальгусного отклонения I пальца, вальгусно-молоткообразной деформации малых пальцев с приведением плюсневых костей, позволяет скорректировать не только деформации всех заинтересованных пальцев, но и угол МА, то есть выполнить коррекцию metatarsus adductus. Данный вид коррекции стал возможен благодаря смещению дистального фрагмента с головкой II плюсневой кости латерально, что способствовало изменению механической оси, проходящей через II плюсневую кость.
Результатом оперативного лечения пациентки стало: устранение деформаций пальцев стопы, коррекция metatarsus adductus, улучшение состояния поперечного свода стопы, нормализация механической оси стопы.
Был проведён анализ собственных результатов хирургического лечения 9 пациентов с деформациями пальцев стопы в сочетании с metatarsus adductus. Все пациенты были женского пола в возрасте от 19 до 57 лет (средний возраст - 41,5 ± 15,6 лет). Давность заболевания составила 13,16 ± 13,36 лет. Статистическую обработку полученных результатов проводили с использованием программы Statistica 10.0. В исследуемой группе определяли среднюю арифметическую величину (М) и стандартное отклонение (± SD). При выполнении сравнительного анализа полученных данных до и после операции использовали непараметрический критерий Манна – Уитни. Оценка результатов хирургического лечения проводилась через год после операции по шкале АОFAS. В дооперационном периоде, среднее количество баллов было - 52,67±11,07. На финальном обследовании количество баллов достигло 88,33±3,26, при этом, по количеству баллов, у 6 пациентов результат был оценен, как хороший (75-94 балла), у 3 пациентов – отличный (95–100 баллов). Была получена статистически значимая разница между до- и послеоперационными значениями баллов (p<0,01). Клинико-рентгенологическая оценка результатов показала, что у всех пациентов удалось устранить деформацию пальцев стопы и достигнуть коррекции metatarsus adductus. Пациенты были удовлетворены функциональным результа- том, эстетическим видом стопы и возможностью носить стандартную обувь.
Выводы
Хирургические методики, используемые для устранения вальгусного отклонения I пальца, вальгусно-молоткообразной деформации малых пальцев стопы, позволяют выполнить коррекцию варусного отклонения плюсневых костей при metatarsus adductus легкой и средней степени тяжести.
Использование предложенных хирургических методик при тяжелых деформациях пальцев стопы в сочетании с metatarsus adductus, как в данном клиническом примере, позволило полностью устранить все компоненты деформации переднего отдела стопы, улучшив результаты по шкале AOFAS c 44 до 90 баллов, что свидетельствует об отличном косметическом и функциональном результате.
Представленные обнадёживающие результаты хирургического лечения такой сложной патологии, достигнутые применением авторских технологий, требуют дальнейшего продолжения научных исследований в этом направлении.
Список литературы Хирургическое лечение деформации переднего отдела стопы при metatarsus adductus
- Siegel, S.J. The Modified Lepird Procedure for Correction of Metatarsus Adductus. The Journal of Foot and Ankle Surgery. 2019; Vol.58, Issue 5 pp.1045-1050. DOI: 10.1053/j.jfas.2018.12.033
- Burg A., Palmanovich E. Correction of Severe Hallux Valgus with Metatarsal Adductus Applying the Concepts of Minimally Invasive Surgery. Foot Ankle Clin N Am 25 (2020) pp. 337-343 DOI: 10.1016/j.fcl.2020.02.001
- Sharma J., Aydogan U. Algorithm for severe hallux valgus associated with metatarsus adductus. Foot Ankle Int. 2015; 36(12): pp.1499-1503. DOI: 10.1177/1071100715593799
- Aiyer, A.A., Shariff, R., Ying, L., Shub, J., Myerson, M.S. Prevalence of metatarsus adductus in patients undergoing hallux valgus surgery. Foot Ankle Int. 2014;35(12):1292-1297. DOI: 10.1177/1071100714551022
- Леонова С.Н., Усольцев И.В. Способ оперативного лечения вальгусного отклонения первого пальца стопы: медицинская технология. - Иркутск: ИНЦХТ, 2016. - 20 с. 978-5-98277-205-3 ISBN: 978-5-98277-205-3
- Leonova S.N., Usol'tsev I.V. Sposob operativnogo lecheniya val'gusnogo otkloneniya pervogo pal'tsa stopy: meditsinskaya tekhnologiya. - Irkutsk: INTsKhT, 2016. - 20 p. 978-5-98277-205-3. RUS ISBN: 978-5-98277-205-3
- Леонова С.Н., Усольцев И.В. Хирургическое лечение перекрещенных пальцев стопы // Новости хирургии. - 2019. Т. 27. - № 2. - С. 227 - 231. DOI: 10.18484/2305-0047.2019.2.227
- Leonova S.N., Usol'tsev I.V. Surgical treatment of crossover toes of the foot// Novosti hirurgii. 2019. Vol.27, № 2.P.227-231.(in Russ.) DOI: 10.18484/2305-0047.2019.2.227
- Dawoodi A.I., Perera A. Reliability of metatarsus adductus angle and correlation with hallux valgus. Foot Ankle Surg 2012;18(3):180-6. 10.1016/j. fas.2011.10.001 DOI: 10.1016/j.fas.2011.10.001
- Loh B., Chen J.Y., Yew A.K.S., et al. Prevalence of metatarsus adductus in symptomatic hallux valgus and its influence on functional outcome. Foot Ankle Int 2015; 36: 1316-21. DOI: 10.1177/1071100715595618


