Хирургическое лечение неврином периферических нервов. Информативность ультразвуковой диагностики
Автор: Крайнюков П.Е., Николенко В.К., Колодкин Б.Б., Химченко Ю.В., Огинский Д.Ю., Кондаков Е.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.15, 2020 года.
Бесплатный доступ
Описаны особенности хирургического лечения невриномы глубокой ветви малоберцового нерва. Показана информативность ультразвуковой диагностики на этапе предоперационного планирования.
Невринома, хирургическое лечение, ультразвуковая диагностика
Короткий адрес: https://sciup.org/140249352
IDR: 140249352 | DOI: 10.25881/BPNMSC.2020.33.28.026
Surgical treatment of peripheral nerves with neurin. Informative ultrasound diagnostics
Features of surgical treatment of deep branch fibular nerve neurinoma are described. The informative value of ultrasound diagnostics at the stage of preoperative planning is shown.
Текст краткого сообщения Хирургическое лечение неврином периферических нервов. Информативность ультразвуковой диагностики
Шваннома (невринома, нейролем-мома) — медленно растущая, однородная, чаще доброкачественная опухоль, которая развивается из шванновских клеток нервной оболочки. Обычно встре- чается в виде единичного образования, локализуется чаще на сгибательной поверхности конечностей. Местом развития опухоли могут служить самые разные нервы конечностей или нервные стволы сплетений [1]. Опухоли периферических нервов чаще всего доброкачественные опухоли, поражающие основной ствол нерва или его ветви. Классически доброкачественные опухоли периферических

нервов разделяют на шванномы (не-врилеммомы) и нейрофибромы. Именно эти опухоли относятся к наиболее распространенным доброкачественным опухолям нервов. Редкими доброкачественными опухолями нервов являются гранулярноклеточная опухоль, миксома оболочки нерва и экстракраниальная менингиома. На долю поражения периферических нервов приходится около 5–10% от всех заболеваний населения. В структуре неврологических больных поражение периферических нервов встречается у 48–52%, занимая первое место по степени потери трудоспособности у населения. Шваннома встречается приблизительно у 5% пациентов с клиническими проявлениями поражения периферических нервов [2; 3].
Внешние признаки нейролеммомы-узел плотной консистенции округлой или неправильной формы с бугристой поверхностью, который имеет капсулу из соединительной ткани. Отличительными признаками опухолей, берущих основу из нервных стволов, являются их подвижность, смещаемость в боковые стороны и отсутствие смещения по длиннику конечности. Располагаются опухоли нервных стволов обычно поверхностно, имеют длительное бессимптомное течение. Все доброкачественные опухоли характеризуются медленным ростом [4].
До настоящего времени этиология невриномы остается неизвестной. Новообразование появляется вследствие разрастания шванновских клеток. Ней-ролеммома развивается в результате мутации генов 22-й хромосомы. Они кодируют синтез белка, подавляющего рост клеток миелиновой оболочки. Поэтому нарушение синтеза этого белка приводит к избыточному разрастанию шванновских клеток [5].
Первыми клиническими проявлениями опухолей являются развитие парестезий и преходящее онемение конечностей. Иногда при перкуссии или пальпации опухоли, связанной с нервом, возникают проекционные боли или парестезии (положительный симптом Ти-неля), болевой синдром непостоянен. Со временем развиваются слабость и атрофия в отдельных группах мышц, соответствующих поражению нервных стволов, могут возникать болевые ощущения в конечности.
В свете все более широкого развития микрохирургии вопросы своевременной диагностики состояния периферических нервов в настоящее время являются как никогда актуальными. При постановке диагноза травматологи, неврологи и нейрохирурги опираются преимущественно на клинические проявления патологии, анамнестические данные и результаты осмотра пациента, однако этого бывает недостаточно при выявлении объемного мягкотканного образования. Использование функциональных методов исследования, таких как электронейромиография, часто не дает объективных результатов, так как нет нарушения целостности основных магистральных нервных стволов, и при исследовании выявляется лишь незначительное или умеренное нарушение проводимости.
Рентгенография конечностей при наличии опухоли нервного ствола не имеет большого значения для диагностики, но почти всегда выполняется для исключения костной патологии.
Компьютерная томография, наряду с рентгенографией является наименее точным методом, поскольку позволяет обнаружить образования размерами более 1,5 см [6].
Магнитнорезонансная томография является методом выбора и золотым стандартом диагностики опухолей, связанных с основными крупными нервными стволами и сплетениями, однако если объемное образование имеет небольшие размеры и локализуется под углом к длинной оси конечности, то при выполнении исследования и интерпретации полученных результатов могут возникнуть определенные трудности [7].
Эхография может являться как скрининговым, так и основным методом обнаружения опухолей нервов. Учитывая особенности ультразвуковой диагностики, можно наиболее точно визуализировать анатомические структуры и расположение образований относительно них или связь с ними, выполнить более точную разметку для операционного планирования [8; 9].
Лечение неврином осуществляется с помощью оперативного вмешательства или неинвазивными лучевыми методами [10; 11]. От лучевой терапии было решено отказаться, ввиду ряда возможных осложнений: высокая травматичность, усиление атаксии, лучевой нагрузки, лучевого поражения прилегающих анатомических образований.
В травматологическое отделение госпиталя им. П.В. Мандрыка поступила пациентка 56 лет с жалобой на боли в области мягкотканого образования тыла правой стопы с переходом на голеностоп- ный сустав с простреливающими болями в среднюю треть голени, беспокоящие в течение 3-х лет. За период своего существования опухоль медленно увеличивалась в размерах. В связи с появлением жалоб на нарушение чувствительности в пальцах стопы, онемение стопы, нарушение опорной функции правой нижней конечности обратилась к травматологу поликлиники. Рекомендована госпитализация для обследования и определения дальнейшей тактики лечения. Направительный диагноз: гигрома тыла правой стопы.
При визуальном осмотре на тыльной поверхности правой стопы определялась небольшая припухлость. При пальпации в мягких тканях хорошо пальпировалось плотное образование овальной формы, смещающееся в стороны.
Ультразвуковое исследование проводилось на аппарате iU22(Philips) (широкополосными линейными датчиками с диапазонами частот сканирования 5–12 и 5–17 МГц) в режимах серошкальной визуализации, цветового и энергетического картирования и импульсноволновой допплерографии. Предварительная подготовка пациента и обезболивание области исследования при ультразвуковом сканировании не проводились.
Выявлено постепенное увеличение диаметра глубокой ветви малоберцового нерва в дистальном отделе с максимальным увеличением над областью пальпируемого образования и постепенным уменьшением размеров нерва к тылу стопы, вплоть до нормализации его диаметра. Таким образом, образование непосредственно связано со стволом глубокой ветви малоберцового нерва и является внутриствольной структурой. Следующим этапом исследования было продольное сканирование глубокой ветви малоберцового нерва и объемного образования. При продольном сканировании в проекции припухлости выявлено объемное образование веретенообразной формы, деформирующее контуры глубокой ветви малоберцового нерва и располагающееся центрально относительно нервного ствола (Рис. 1).
Рядом с неизмененным отделом глубокой ветви малоберцового нерва в области голеностопного сустава располагалась передняя большеберцовая артерия с магистральным неизмененным кровотоком Образование характеризовалось ровным, четким, гиперэхогенным контуром, умеренно пониженной эхогенностью, неоднородной внутренней эхоструктурой (Рис. 2, 3).

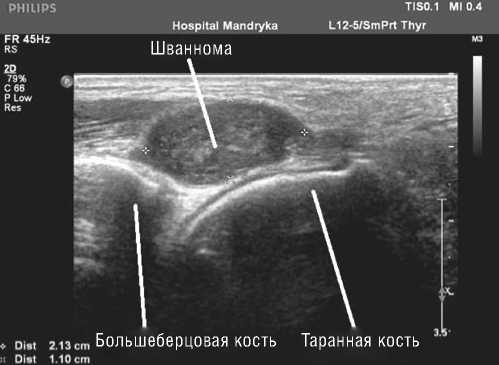
Рис. 1. Эхограмма шванномы глубокой ветви малоберцового нерва тыла правой стопы. В-режим, продольное сканирование.
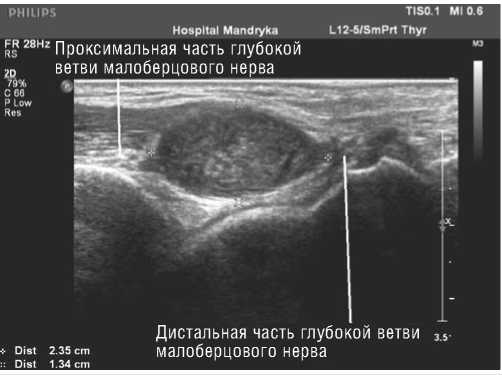
Рис. 2. Эхограмма шванномы глубокой ветви малоберцового нерва тыла правой стопы. В-режим, продольное сканирование.
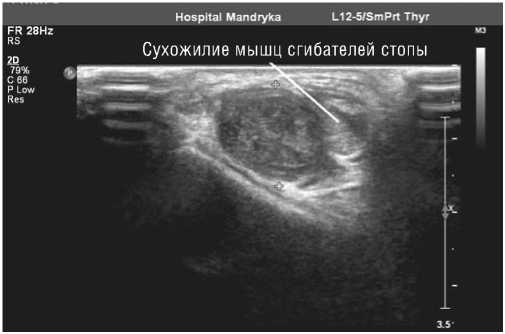
Рис. 3. Эхограмма шванномы глубокой ветви малоберцового нерва тыла правой стопы. В-режим, поперечное сканирование.
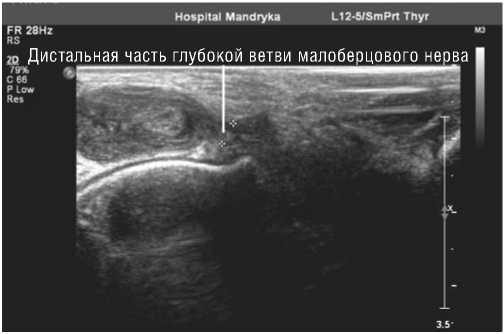
Рис. 4. Эхограмма места перехода опухоли в неизмененный нервный ствол (крестики). В-режим, продольное сканирование.
При этом четко выявлялось место перехода неизмененной ткани нерва в опухоль, что позволило довольно точно определить ее границы и размеры (Рис. 4).
Размеры образования составляли 21 х 13 х 14 мм3. При исследовании в режиме цветового допплеровского картирования в ткани неизмененной глубокой ветви малоберцового нерва кровоток не определялся. При перемещении датчика на опухоль нерва внутри нее и по периферии, в наружной оболочке, выявлена обильная васкуляризация (Рис. 5).
Рис. 5. Васкуляризованная опухоль глубокой ветви малоберцового нерва. Режим цветового допплеровского картирования, продольное сканирование.
Большое количество сосудистых сигналов выявлялось и в режиме энергетического картирования. При включении режима импульсноволновой допплеро- графии регистрировался артериальный кровоток. Скоростные показатели кровотока не учитывались ввиду невозможности корректной установки допплеровского угла.
По результатам обследования принято решение о проведении операции по открытому удалению невриномы.
Под комбинированной (спинальная + внутривенная) анестезии операционное поле тщательно обработано раствором спирта, на нижнюю треть правой голени наложен жгут. Клюшкообразным разрезом над образованием правого голеностопного сустава, выполнен разрез длиной 7 см. Лоскуты взяты на держалки. В дне раны визуализируется веретенообразное эластичное образование интимно спаянное с прилегающими тканями и большой свой частью прилежит к передней большеберцовая артерия по бокам сухожилия разгибателей пальцев стопы (Рис. 6). Образование иссечено на всем протяжении в пределах не изменённых тканей. Послойное ушивание раны. Наложена иммобилизация на 5 суток. Макропрепарат: округлое продолговатое образование, на разрезе однородное, плотной консистенции (Рис. 7). Гистологическое заключение: В присланном биоматериале визуализируются Шванновские клетки (класс I степени).
Швы сняты через 12 суток, рана зажила первичным натяжением, движения в голеностопном суставе восстановились в полном объем через неделю после операции. Кровоснабжение сохранено, иннервация и чувствительность восстановились (через 8 часов после окончания действия анестезии (спинальный блок).
Время жгута 25 минут. Жгут снят — контроль гемостаза, и целостности артерии и сухожилий.

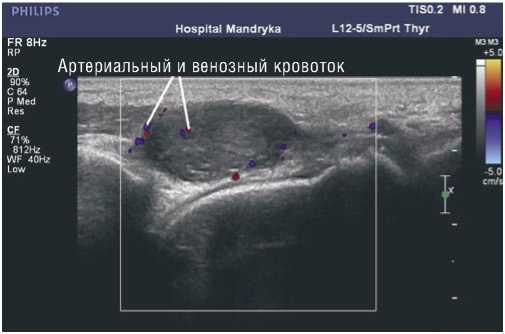
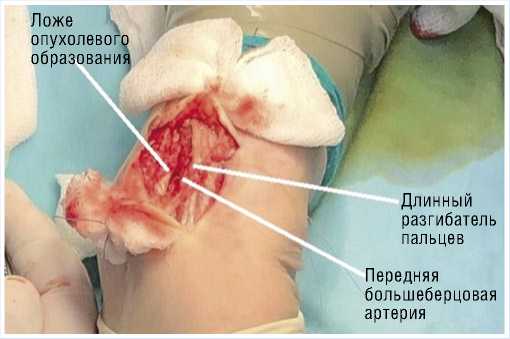
Рис. 5. Васкуляризованная опухоль глубокой ветви малоберцового нерва. Рис. 6. Иссеченное опухолевидное образование и окружающие его ткани. Режим цветового допплеровского картирования, продольное сканирование.
Подводя итог, мы пришли к выводу, что при наличии объемного образования мягких тканей и определенной, пусть даже минимальной, неврологической симптоматики необходимо выполнять пациентам ультразвуковое исследование для диагностики опухоли периферического нерва. Во время ультразвукового исследования определяются размеры опухоли нерва, подробно описана ее топографической локализации, вида и особенностей кровоснабжения, что позволяет хирургам выбирать наиболее приемлемый метод оперативного лечения и способ микрохирургической реконструкции пораженного нерва.
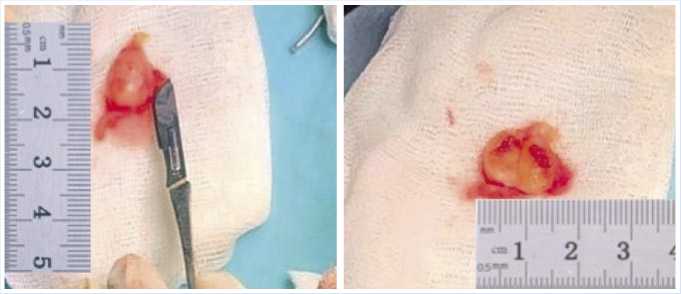
Рис. 7. Шваннома, размерами 21 х 13 х 14 мм. Округлое продолговатое образование, на разрезе однородное, плотной консистенции.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Хирургическое лечение неврином периферических нервов. Информативность ультразвуковой диагностики
- Eldridge R, Parry D. Vestibular schwannoma (acoustic neuroma). Consensus development conference. Neurosurgery. 1992;30(6):962-964. DOI: 10.1227/00006123-199206000-00030
- Никифоров А.С., Коновалов А.Н., Гусев Е.И. Клиническая неврология. - Т. 1. - М.: Медицина; 2002. - 199 c.
- Nikiforov AS, Konovalov AN, Gusev EI. Klinicheskaya nevrologiya. Vol. 1. Moscow: Meditsina; 2002. 199 p. (In Russ).
- Никонова Н.Г., Капитанов Д.Н., Голанов А.В., Золотова С.В. Современный взгляд на диагностику и лечение неврином слухового нерва // Вестник оториноларингологии. - 2009. - №1 - C. 61-66.
- Nikonova NG, Kapitanov DN, Golanov AV, Zolotova SV. Current concepts of diagnosis and treatment of acoustic neurinomas. Vestnik otorinolaringologii.2009;(1):61-66. (In Russ).
- Тастанбеков М.М. Вестибулярные шванномы гигантских размеров: особенности диагностики, клиники и хирургического лечения: Aвтореф. дис.... д-ра мед. наук. - СПб.; 2012. - 42 c.
- Tastanbekov MM. Vestibulyarnye shvannomy gigantskikh razmerov: osobennosti diagnostiki, kliniki i khirurgicheskogo lecheniya. [dissertation abstract] St. Petersburg; 2012. 42 p. (In Russ).
- Гринберг М.С. Нейрохирургия. - М.: МЕДпрессинфом; 2010. - 449 c.
- Grinberg MS. Neirokhirurgiya. Moscow: MEDpressinfom; 2010. 449 p. (In Russ).
- Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Магнитно-резонансная томография в нейрохирургии. - М.: ВИДАР; 1997. - C. 268-275.
- Konovalov AN, Kornienko VN, Pronin IN. Magnitno-rezonansnaya tomografiya v neirokhirurgii. Moscow: VIDAR; 1997. pp. 268-275. (In Russ).
- House JW, Bassim MK, Schwartz M. False-positive magnetic resonance imaging in the diagnosis of vestibular schwannoma. Otol Neurotol.2008;29(8):1176-1178.
- DOI: 10.1097/MAO.0b013e318187e199
- Еськин Н.А., Голубев В.Г., Богдашевский Д.Р., и др. Эхография нервов, сухожилий и связок // SonoAce International. - 2005. - №13 - C. 82-94.
- Es'kin NA, Golubev VG, Bogdashevskii DR, et al. Ekhografiya nervov, sukhozhilii i svyazok. SonoAce International.2005;(13):82-94. (In Russ).
- Волков Г.П., Бабаев М.В. Возможности ультразвукового исследования в диагностике посттравматических нейропатий периферических нервов. В кн.: Материалы XI Межвузовской конференции с международным участием "Обмен веществ при адаптации и повреждении". - Ростов-на-Дону; 2012. - C. 77-78.
- Volkov GP, Babaev MV. Vozmozhnosti ul'trazvukovogo issledovaniya v diagnostike posttravmaticheskikh neiropatii perifericheskikh nervov. In: (Conference proceedings) XI Mezhvuzovskaya konferentsiya s mezhdunarodnym uchastiem "Obmen veshchestv pri adaptatsii i povrezhdenii".Rostov-na-Donu; 2012. p. 77-78. (In Russ).
- Лубнин А.Ю. Диагностика, терапия и профилактика осложнений во время нейрохирургических вмешательств: Автореф. дис.... д-ра мед. наук. - М.; 2001. - 47 c.
- Lubnin AYu. Diagnostika, terapiya i profilaktika oslozhnenii vo vremya neirokhirurgicheskikh vmeshatel'stv. [dissertation abstract] Moscow; 2001. 47 p. (In Russ).
- Пустовой С.В., Тастанбеков М.М. Особенности клинических проявлений и результаты хирургического лечения кистозных вестибулярных шванном. В кн.: Сборник научных материалов VI съезда нейрохирургов Росии "Сибирский международный нейрохирургический форум". - Новосибирск; 2012. - C. 232.
- Pustovoi SV, Tastanbekov MM. Osobennosti klinicheskikh proyavlenii i rezul'taty khirurgicheskogo lecheniya kistoznykh vestibulyarnykh shvannom. In: (Conference proceedings) VI s"ezd neirokhirurgov Rosii "Sibirskii mezhdunarodnyi neirokhirurgicheskii forum". Novosibirsk; 2012. p. 232. (In Russ).


