Хирургическое лечение обширных кист челюстей с использованием остеопластики биокомпозиционными материалами и метода направленной тканевой регенерации
Автор: Умаров Алмазбек Молдалиевич, Бакиев Бахтияр Абдуллаевич, Жартыбаев Рахмет Нокеевич, Шукпаров Асылбек Баядилович, Эмилбеков Эрбол Эмилбекович
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 4 т.7, 2021 года.
Бесплатный доступ
Совершенствование методов лечения одонтогенных кист челюстей продолжает оставаться актуальной проблемой хирургической стоматологии и челюстно-лицевой хирургии. В настоящее время наиболее перспективным является использование многокомпонентных костнопластических материалов с целью оптимизации репаративного остеогенеза после операции цистэктомии при обширных кистах челюсти. Целью исследования: совершенствование способа цистэктомии при хирургическом лечении обширных кист верхней челюсти с остеопластикой костного дефекта биокомпозиционными материалами в комбинации с методом направленной тканевой регенерации. Клинический, рентгенологический, гистологический. За период 2015-2019 гг. под наблюдением находились 54 больных с одонтогенными кистами челюстей, из которых 12 диагностировались как обширные. После цистэктомии костная полость заполнялась биокомпозиционным материалом: гранулами гидроксилаппатита (Полистом, РФ) в сочетании с ОТПК, сверху аутоплазменная мембрана, выделенная из ОТПК. и коллагеновая мембрана (Полистом, РФ). Ближайшие и отдаленные сроки лечения протекали вполне благоприятно. При контрольной рентгенографии через 12 месяцев у всех больных наблюдалось полное восстановление костного дефекта с органотипичным строением.
Киста, цистэктомия, остеопластика, мембрана, аутоплазма, регенерация
Короткий адрес: https://sciup.org/14120936
IDR: 14120936 | УДК: 616.031-089 | DOI: 10.33619/2414-2948/65/17
Surgical treatment of large cysts of the jaws with the use of osteoplasty with biocomposite materials and the method of guided tissue regeneration
Improvement of methods of treatment of odontogenic cysts of the jaws continues to be an urgent problem in surgical dentistry and maxillofacial surgery. Currently, the most promising is the use of multicomponent osteoplastic materials in order to optimize reparative osteogenesis after cystectomy for extensive jaw cysts. The aim of the study is to improve the method of cystectomy in the surgical treatment of large cysts of the upper jaw with osteoplasty of the bone defect with biocomposite materials in combination with the method of directed tissue regeneration. Clinical, radiological, histological. During the period 2015-2019, 54 patients with odontogenic cysts of the jaws were under observation, of which 12 were diagnosed as extensive. After cystectomy, the bone cavity was filled with biocomposite material: hydroxylappatite granules (Polistom, RF) in combination with PRP, on top of an autoplasma membrane isolated from PRP and collagen membrane. The immediate and long-term periods of treatment were quite favorable. Control X-ray examination after 12 months showed complete recovery of the bone defect with an organotypic structure in all patients.
Текст научной статьи Хирургическое лечение обширных кист челюстей с использованием остеопластики биокомпозиционными материалами и метода направленной тканевой регенерации
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.031-089
Актуальной проблемой хирургической стоматологии и челюстно-лицевой хирургии (ЧЛО) продолжает оставаться совершенствование методов лечения одонтогенных кист челюстей [1–4]. Что объясняется рядом причин: кисты челюстей занимают значительный удельный вес (от 7% до 12%) среди заболеваний ЧЛО [5–6]. При нагноении кист возможно развитие таких осложнения, как верхнечелюстной [7–8]. Не исключается возможность малигнизации эпителиальной оболочки кисты с развитием так называемого центрального рака челюсти [9]. При обширных поражениях челюсти рекомендуется цистотомия и ее варианты, т. к. после цистэктомии при больших, и особенно, обширных дефектах процесс восстановления не идет дальше формирования соединительнотканных рубцов и затягивается на годы [10–12]. Установлено, что при обширных кистах верхней челюсти можно успешно использовать двухэтапный метод лечения [13] или следует завершить с помощью цистэктомии. Одним из способов профилактики осложнений и оптимизации восстановления костной ткани челюстей является использование остеопластических материалов [14–16]. Имеющееся многообразие остеопластических материалов нередко ставит перед врачом нелегкую задачу выбора наиболее оптимального из них, соответственно, на сегодняшний день нельзя выделить «идеальный» биоматериал для использования в различных областях хирургии. По мнению [17–18], идеальный костный материал должен быть стерильным, нетоксичным, обладать остеокондуктивными и/или остеоиндуктивными свойствами, резорбироваться, быть доступным в адекватных количествах, недорогим и удобным в обращении, а также не должен вызывать иммунных реакций. Среди остеозамещающих материалов широко распространены материалы на минеральной основе (гидроксиапатит, трикальций фосфат и керамика), на основе коллагена животного происхождения и их композиции [19–20].
Однако, в последующем стало очевидным, что для полноценной остеорегенерации необходимо соблюдение 2 условий:
-
1. создание замкнутой костной полости для предотвращения врастания эпителия в регенерат и контаминации бактериальной флоры ротовой полости с использованием барьерной технологии направленная тканевая регенерация (НТР) из ауто-аллогенных
-
2. использование факторов роста для ускорения регенеративных процессов в ране, как одного из перспективных достижений в медицины в целом, и в частности стоматологии (пародонтология, имплантология) [23].
резорбируемых или аллопластических нерезорбируемых мембран [21–22];
Исследованиями установлено, что введение в состав остеопластических материалов факторов роста, обладающих остеоиндуцирующими свойствами, повышает их способность активировать остеогенез [24–25]. В настоящее время использование обогащенной тромбоцитами плазмы (ОТПК, БоТП и т. п.) для ускорения роста кости и мягких тканей стало одним из перспективных направлений в реконструктивно-восстановительной хирургии [26–27]. Следовательно, на сегодня наиболее перспективным является создание и использование многокомпонентных биоповязок с целью оптимизации репаративного остеогенеза после операции цистэктомии при обширных кистах челюсти.
Целью данного исследования явилось совершенствование способа цистэктомии при хирургическом лечении обширных кист верхней челюсти с остеопластикой костного дефекта биокомпозиционными материалами в комбинации с методом направленной тканевой регенерации.
Материал и методы исследования
За период 2015–2019 гг. под нашим наблюдением находились 54 больных с одонтогенными кистами челюстей, из которых 12 диагностировались как обширные. Из них 8 пациентов были женщины и 4 мужчины в возрасте от 12 до 46 лет. Радикулярные кисты встречались в 7 случаях, фолликулярные у 5 больных. Жалобы больных с ненагноившимися обширными кистами при поступлении сводились к наличию деформаций челюсти или свищей на альвеолярном отростке. При нагноении кист ухудшалось общее состояние, больные жаловались на появление болей и припухлости.
При внешнем осмотре больных деформация лица наблюдалась при наличии кист во фронтальном отделе верхней челюсти. При осмотре со стороны полости рта у 10 больных при ненагноившихся кистах определялась сглаженность или выбухание округлой формы передней стенки челюсти в области переходной складки. Пальпация безболезненная, границы выбуханий четкие. Симптом Дюпюитрена наблюдался у 8 пациентов, а симптом флюктуации у 4. У 2 больных с кистами в области больших коренных зубов верхней челюсти не наблюдалось видимой деформации челюсти в связи с ростом кисты в сторону верхнечелюстной пазухи. В случае фолликуллярных (зубосодержащих) кист, при внутриротовом осмотре обнаруживалось отсутствие одного-двух постоянных зубов, а в некоторых случаях — наличие молочных зубов у взрослых пациентов. Диагностику одонтогенных обширных кист проводили методом пункционной биопсии, рентгенологического обследования (ортопантомограмма) и, при необходимости, компьютерной томографии. Во время пункции кисты получали опалесцирующую прозрачную жидкость. При нагноении кисты в пунктате появлялся гной. Рентгенологическая картина кист характеризовалась наличием участка разрежения костной ткани округлой формы с четкими границами. В случае фолликулярных кист в очаге проецируется коронка ретенированного зуба либо полностью весь зуб.
Операция цистэктомия всем больным выполнялась по классической методике под местным обезболиванием у 9 пациентов и 3 под общим эндотрахеальным наркозом. Зубы, корни которых находились в очаге и представляли функциональную ценность депульпировались с дальнейшим эндодонтическим лечением. После полного удаления кистозной оболочки костная полость обрабатывалась антисептиком «Декасан» и заполнялась биокомпозиционным материалом гранулами гидроксилаппатита (Полистом, РФ) в сочетании с ОТПК, сверху аутоплазменная мембрана, выделенная из ОТПК и коллагеновая мембрана 0,6 мм (Полистом, РФ). В 3 случаях при отсутствии кости дна носовой полости и небной пластинки в переднем отделе, указанные дефекты закрывались также коллагеновыми мембранами. Таким образом, осуществлялась полная изоляция раны и регенерата с созданием оптимальных условий для направленной тканевой регенерации. Рана ушивалась наглухо.
Результаты и обсуждение
Динамическое наблюдение за больными включало прежде всего клиническое обследование, которое проводили по общепринятой методике на 2–7, 14-е сутки, спустя 1, 3, 6 месяцев и через год после оперативного вмешательства. В первые сутки выраженная инфильтрация краев раны отмечалась у 2 больных. Ликвидация послеоперационного отека наблюдалась на 6–7 сутки. Расхождение швов в послеоперационном периоде не наблюдалось ни в одном случае. При повторном обследовании через 1 мес. и последующие сроки наблюдения больные жалоб не предъявляли, слизистая оболочка в области оперативного вмешательства была бледно розового цвета, без отечности. Рентгенологический контроль включал панорамную рентгенографию челюстей. На 6-м месяце рентгенологически наблюдалось полное восстановление дефекта, однако гомогенности не наблюдалось. Зрелая органотипичная костная ткань прослеживалась по периферии дефекта. В центральных участках костный рисунок не носил признаков органотипичности: не наблюдалось сформированных гаверсовых каналов, типичного костного рисунка, минерализации кости. При контрольной рентгенографии через год у всех больных наблюдалось полное восстановление костного дефекта с органотипичным строением и минерализацией. Снижения высоты костной ткани не наблюдалось ни в одном случае, что очень важно для дальнейшей имплантологической реабилитации больных.
Клинический пример: Больная Ко-вой А. А., 1993 г. р. (амбулаторная карта №46), обратилась в 20.09.2015 г. в частную стоматологическую клинику «Д-ра Умарова» с жалобами: на появление опухолевидного образования верхней челюсти, периодические боли в зубах и челюсти, искривление передних зубов, затрудненный прием пищи, эстетический недостаток.
Из анамнеза: указанные симптомы появились 2–3 месяца назад, ни с чем болезнь не связывает. После осмотра врачом-стоматологом А. М. Умаровым была направлена на консультацию и лечение на кафедру хирургической стоматологии КГМА им. И.К. Ахунбаева.
При внешнем осмотре изменений не обнаружено. При осмотре полости рта выявлено опухолевидное образование верхней челюсти в преддверии полости рта по проекции 14, 13, 12, 11 зубов, малоболезненная при пальпации, слизистая оболочка и костная ткань истончены, определяется симптом «Дюпитрена», альвеолярный отросток верхней челюсти деформирован также в переднем отделе твердого неба справа. 13 зуб отсутствует в зубном ряду, 11 зуб смещен вестибулярно, а 12 орально, оба интактны. Перкуссия 12, 14 зубов слегка болезненна. Слизистая оболочка в этой области в цвете не изменена, но истончена, имеется свищ со скудным гнойным отделяемым. На панорамной рентгенограмме в области верхушки корней 14, 13, 12, 11 зубов определяется тень кисты размером 1,7×2,2 см с нечеткими контурами. По нижнему краю патологического очага, между корнями 14, 12 зубов определяется интенсивная тень удлиненной формы коронки фолликула 13 зуба. Корневые каналы зубов не пломбированы (Рисунок 1).
Предположительный диагноз: Фолликулярная киста верхней челюсти в области 14, 13, 12 зубов.
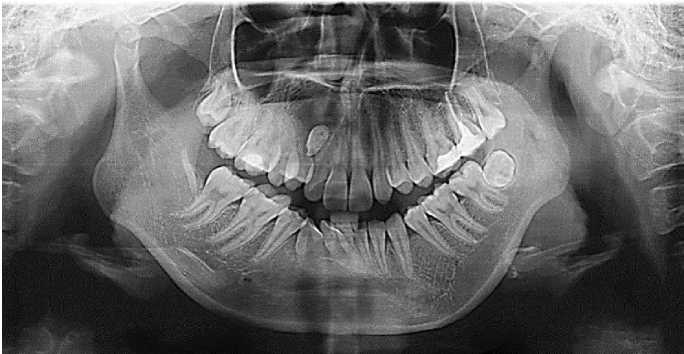
Рисунок 1. На одонтопантомограмме определяются: тень деструкции костной ткани в области верхушек корней 14, 13, 12, 11 зубов размером 22×28 мм с нечеткими контурами, а также интенсивная тень удлиненной формы коронки фолликула 13 зуба
Лечение: 28.09.2015 г. после пломбирования каналов 14, 12 зубов выполнена операция -цистэктомия с удалением фолликула 13 зуба, остеопластикой костного дефекта биокомпозитными материалами и изоляцией аутоплазменной и коллагеновой мембраной с сохранением анатомической формы зубов (Рисунки 2–6).
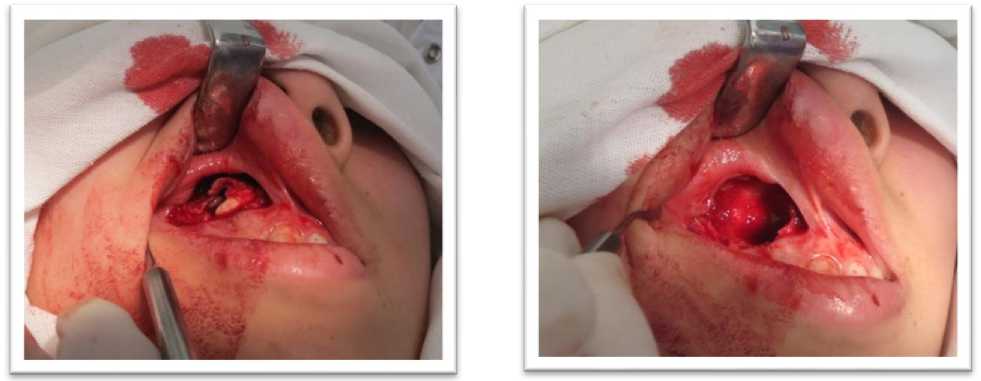
Рисунок 3. Обширный дефект костной ткани (24×28мм)
Рисунок 2. Этап операции цистэктомии с удалением фолликула 13 зуба
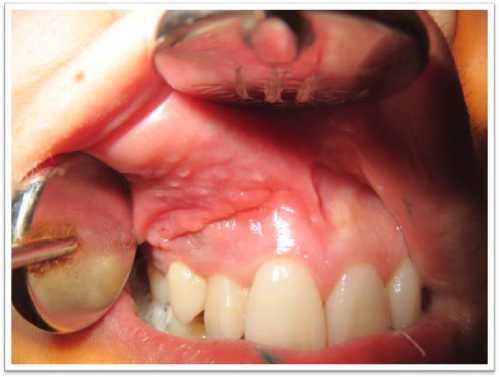
Рисунок 6. Заживление раны первичным натяжением
Гистологически в удаленных тканях выявлена фиброзная стенка кисты, выстланная частично грануляционной тканью, частично — многослойным плоским эпителием. Послеоперационное течение гладкое, рана зажила первичным натяжением на 5-е сутки. Проводилась общая антибактериальная терапия с назначением линкомицина, а также трихопола и диазолина. Холод, антисептические орошения р-ром хлоргексидином биглюконата 0,05%. По окончании лечения при внешнем осмотре патология не выявлена, швы удалены через 7 дней. Слизистая оболочка не изменена. При контрольном осмотре, проведенном через 13 мес. после операции и на контрольных рентгенограммах видно, что анатомическая форма 11 зуба сохранена. В области костного дефекта наблюдается полное восстановление структуры костной ткани. Пациент снят с диспансерного наблюдения. Окончательный диагноз: Обширная фолликулярная киста верхней челюсти в области 14, 13, 12 зубов.
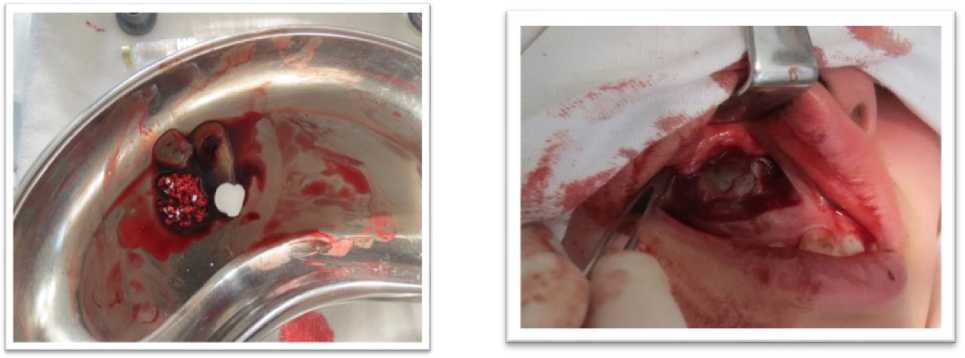
Рисунок 5. Костный дефект заполнен биокомпозицией, сверху аутомембрана
Рисунок 4. Биокомпозиция: гидроксиапатит, О.Т.П.К с аутомембраной, губка Колапол
Заключение
Таким образом, для полноценной остеорегенерации необходимо соблюдение 2 условий: создание замкнутой костной полости для предотвращения врастания эпителия в регенерат и контаминации бактериальной флоры ротовой полости с использованием барьерной технологии — заполнение послеоперационных дефектов биокомпозитным костнопластическим материалом с использованием факторов роста для ускорения регенеративных процессов и применение ауто-аллогенных резорбируемых мембран для направленной тканевой регенерации.
Список литературы Хирургическое лечение обширных кист челюстей с использованием остеопластики биокомпозиционными материалами и метода направленной тканевой регенерации
- Безруков В. М., Григорьянц Л. А., Рабухина Н. А., Бадалян В. А. Амбулаторная хирургическая стоматология: Совр. методы. М.: Мед. информ. агентство (МИА), 2002. 75 с.
- Семкин В. А., Зарецкая А. С. Амбулаторное лечение пациентов с обширными кистами челюстных костей // Стоматология. 2010. Т. 89. №3. С. 34-36.
- Сысолятин П. Г., Сысолятин С. П., Байдик О. Д. Эндоскопическая хирургия при лечении больных с обширными одонтогенными кистами челюстей // Стоматология. 2017. Т. 96. №5. С. 40-42.
- Blanas N., Freund B., Schwartz M., Furst I. M. Systematic review of the treatment and prognosis of the odontogenic keratocyst // Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology. 2000. V. 90. №5. P. 553-558. https://doi.org/10.1067/moe.2000.110814
- Иорданишвили А. К. Хирургическое лечение периодонтитов и кист челюстей. СПб.: Нордмед-Издат, 2000. 217 с.
- Mosqueda-Taylor A., Irigoyen-Camacho M. E., Diaz-Franco M. A., Torres-Tejero M. Odontogenic cysts. Analysis of 856 cases // Medicina oral: organo oficial de la Sociedad Espanola de Medicina Oral y de la Academia Iberoamericana de Patologia y Medicina Bucal. 2002. V. 7. №2. P. 89-96.
- Ефимов Ю. В., Шабанова Н. В., Ефимова Е. Ю., Долгова И. В. Профилактика послеоперационных осложнений у больных с околокорневыми кистами челюстей // Волгоградский научно-медицинский журнал. 2014. №1 (41). С. 45-46.
- Ledesma-Montes C., Hernández-Guerrero J. C., Garcés-Ortíz M. Clinico-pathologic study of odontogenic cysts in a Mexican sample population // Archives of medical research. 2000. V. 31. №4. P. 373-376. https://doi.org/10.1016/S0188-4409(00)00069-2
- Робустова Т. Г., Афанасьев В. В., Базикян Э. А., Биберман Я. М. Хирургическая стоматология. М.: Медицина, 2003. 504 c.
- Соловьев М. М., Семёнов Г. М., Галецкий Д. В. Оперативное лечение одонтогенных кист. СПб.: СпецЛит, 2004. 126 с.
- Годунова И. В.. Клинико-морфологическое обоснование эффективности одноэтапного лечения кист челюстей за счет совершенствования методики цистотомии: дисс. ... канд мед. наук. М., 2016. 169 с.
- Morgan T. A., Burton C. C., Qian F. A retrospective review of treatment of the odontogenic keratocyst // Journal of oral and maxillofacial surgery. 2005. V. 63. №5. P. 635-639. https://doi.org/10.1016/jjoms.2004.07.026
- Бакиев Б. А. Хирургическое лечение одонтогенных кист челюстей: автореф. дисс. ... канд. мед. наук. Пермь, 1986.
- Панкратов А. С., Лекишвили М. В., Копецкий И. С. Костная пластика в стоматологии и челюстно-лицевой хирургии: остеопластические материалы: руководство для врачей. М.: Бином, 2011. 271 с.
- Ешиев А. М. Инновационные методы, технологии и материалы в челюстно-лицевой хирургии: автореф. дисс. ... д-ра мед. наук. Бишкек, 2011. 42 с.
- Abdel-Fattah W. I., Osiris W. G., Mohamed S. S., Khalil M. R. Reconstruction of resected mandibles using a hydroxyapatite veterinary bone graft // Biomaterials. 1994. V. 15. №8. P. 609614. https://doi .org/10.1016/0142-9612(94)90211 -9
- Яременко А. И., Галецкий Д. В., Королев В. О. Современные остеопластические и остеоиндуктивные материалы. Состояние проблемы. Перспективы применения в стоматологии и челюстно-лицевой хирургии // Институт стоматологии. 2011. №2. С. 70-71.
- Gao T., Lindholm T. S., Marttinen A., Urist M. R. Composites of bone morphogenetic protein (BMP) and type IV collagen, coral-derived coral hydroxyapatite, and tricalcium phosphate ceramics // International orthopaedics. 1996. V. 20. №5. P. 321-325. https://doi.org/10.1007/s002640050086
- Бадалян В. А. Хирургическое лечение периацакальных деструктивных изменений с использованием остеопластических материалов на основе гидроксиапатита. М., 2000.
- Иванов С., Мухаметшин Р., Мураев А., Бонарцев А., Рябова В. Синтетические материалы, используемые в стоматологии для замещения дефектов костной ткани // Современные проблемы науки и образования. 2013. №1. С. 60-60.
- Грудянов А. И., Чупахин П. В. Методика направлений регенерации тканей. Посадочные материалы. М.: Мед. информ. агентство (МИА), 2007. 58 с.
- Schenk R. K., Buser D., Hardwick W. R., Dahlin C. Healing pattern of bone regeneration in membrane-protected defects: a histologic study in the canine mandible // International journal of oral & maxillofacial implants. 1994. V. 9. №1.
- Адда Ф. Тромбоциты с высоким содержанием фибрина // Институт стоматологии. 2003. Т. 1. С. 67-69.
- Максютин И. А., Мухаев Х. Х., Ярыгина Е. Н., Афанасьева О. Ю., Сербин А. С., Алешанов К. А. Применение аутогенного тромбоцитарного геля при лечении околокорневых кист // Стоматология-наука и практика. перспективы развития. 2014. С. 57-60.
- Модина Т. Н., Болбат М. В. Применение комплекса «Cerasorb-богатая тромбоцитами плазма-бедная тромбоцитами плазма» в пародонтальной хирургии // Dental market. 2004. №2.
- Робустова Т. Г., Гребенникова И. П. Плазма, обогащенная тромбоцитами, при костно-восстановительных операциях на челюстях // Российский стоматологический журнал. 2005. №2. С. 19-23.
- Таиров У Т., Кудратов А. Р. Хирургическое лечение нагноившихся околокорневых кист челюстей с применением биокомпозиционного костнопластического материала в сочетании с богатой тромбоцитами плазмой крови и антибиотиком // Наука, новые технологии и инновации. 2016. №7. С. 100-103.


