Хирургическое лечение огнестрельных ранений груди и живота
Автор: Алиев С.А., Алиев Т.Г.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.18, 2023 года.
Бесплатный доступ
Цель исследования - изучение структуры боевой огнестрельной травмы в период Карабахской войны и анализ результатов лечения пострадавших с проникающими огнестрельными ранениями груди и живота. Материал и методы. Проанализированы результаты хирургического лечения 50 раненых с проникающими огнестрельными ранениями груди и живота, что составило 83,3% от общего количества пострадавших (60) с боевой огнестрельной травмой. Из 50 раненых изолированные повреждения груди наблюдали у 20 (40%), живота - у 22 (44%), сочетанные ранения груди и живота у 3 (6%), комбинированные торако-абдоминальные ранения-у 5 (10%). Спектр обследования включал общеклинические, лабораторные и лучевые методы (рентгенографию, УЗИ, КТ, МРТ) диагностики, по показаниям - торакоскопию и лапароскопию. Оценку тяжести повреждения проводили в соответствии с критериями количественной градации тяжести БОТ по шкале «ВПХП» (военнополевая хирургия повреждения). Тяжесть состояния раненых оценивали на основе двух шкал: «ВПХ-СП» (военно-полевая хирургия-состояние при поступлении) -для оценки тяжести состояния при поступлении на этап медицинской эвакуации; «ВПХ-СГ» (военно-полевая хирургия - состояние госпитальное) - для мониторирования состояния раненых в процессе интенсивной терапии. Результаты. Хирургическую тактику, выбор оптимального объема и метода оперативного вмешательства при проникающих огнестрельных ранениях груди и живота определяли дифференцированно, с учетом локализации, характера, клинической манифестации повреждений органов плевральной и брюшной полости, а также тяжести состояния пострадавших. Оптимальным вариантом хирургической тактики при проникающих огнестрельных ранениях груди был торакоцентез с дренированием плевральной полости по Бюлау, который был выполнен у 24 (85,9%) из 28 пострадавших. Неотложная торакотомия была произведена у 3 (10,7%) раненых. Одноэтапное и окончательное устранение повреждений произведено у 94% раненых. У 3 (6%) раненых с изолированным огнестрельным ранением живота (1) и сочетанными огнестрельными ранениями груди и живота (2) была применена тактика «Damage control». Различные осложнения в послеоперационном периоде возникли у 30% больных. Летальность составила 2%.
Боевая огнестрельная травма, проникающие огнестрельные ранения груди и живота, торако-абдоминальные ранения, хирургическая тактика, летальность
Короткий адрес: https://sciup.org/140302008
IDR: 140302008 | DOI: 10.25881/20728255_2023_18_3_51
Surgical treatment of firearms chest and abdominal injuries
The purpose of the study is to study the structure of combat gunshot injury during the Karabakh war and to analyze the results of treatment of victims with penetrating fire-shooting wounds of the chest and abdomen. Material and methods. The results of surgical treatment of 50 wounded with penetrating gunshot wounds of the chest and abdomen were analyzed, which amounted to 83,3% of the total number of victims (60) with a combat gunshot injury. Of the 50 wounded, isolated chest injuries were observed in 20 (40%), abdominal injuries in 22 (44%), combined chest and abdominal injuries in 3 (6%), combined thoracoabdominal injuries in 5 (10%). The spectrum of examination included general clinical, laboratory and radiation methods (radiography, ultrasound, CT, MRI) diagnostics, according to indications - thoracoscopy and laparoscopy. The severity of the damage was assessed in accordance with the criteria of quantitative gradation of the severity of the BOT on the scale of «VPHP» (military field surgery of damage). The severity of the condition of the wounded was assessed on the basis of two scales: «VPH-SP» (military field surgery - admission status) - to assess the severity of the condition upon admission to the medical evacuation stage; «VPH-SG» (military field surgery - hospital condition) - to monitor the condition of the wounded during intensive care. Results. Surgical tactics, the choice of the optimal volume and method of surgical intervention for penetrating gunshot wounds of the chest and abdomen were determined differentially, taking into account the localization, nature, clinical manifestation of damage to the organs of the pleural and abdominal cavities, as well as the severity of the condition of the victims. The optimal variant of surgical tactics for penetrating gunshot wounds of the chest was thoracocentesis with drainage of the pleural cavity by Bulau, which was performed in 24 (85,9%) of 28 victims. Emergency thoracotomy was performed in 3 (10,7%) of the wounded. One-stage and final elimination of damage was performed in 94% of the wounded. In 3 (6%) of the wounded with an isolated gunshot wound to the abdomen (1) and combined gunshot wounds to the chest and abdomen (2), the «Damage control» tactic was applied. Various complications in the postoperative period occurred in 30% of patients. The mortality rate was 2%.
Текст научной статьи Хирургическое лечение огнестрельных ранений груди и живота
За последние десятилетия в связи с учащением локальных войн и вооруженных конфликтов в хирургии повреждений стали доминировать боевые огнестрельные и минно-взрывные травмы [1–8]. Современная боевая огнестрельная травма (БОТ) характеризуется сочетанными и множественными повреждениями различных анатомических областей (65–70%), большой частотой гнойно-септических осложнений (36–65%), стойкой инвалидностью (40%) и высокой летальностью (39–45%) [9–15]. В структуре БОТ особой тяжестью отличается минно-взрывная травма, которая занимает одно из лидирующих позиций, как по частоте и тяжести ранений, так и по величине санитарных потерь [7; 8; 10; 11; 14; 16].
Особую группу среди раненых с БОТ составляют пострадавшие с повреждениями груди и живота, у которых диагностика и лечение представляют значительную сложность. По данным литературы, в эпоху современных вооруженных конфликтов частота огнестрельных ранений груди (ОРГ) составляет 3–12% [17–27], живота (ОРЖ) — 4–7% [28–35]. Летальность при изолированных ОРГ колеблется от 10,8 до 22,7% [19; 20; 22], при сочетанных и множественных ОРГ — от 30,2 до 45,5% [20]. Уровень летальности при изолированных ОРЖ варьирует от 8 до 36%, при сочетанных и множествен-

ных ОРЖ — от 39,7 до 80%. При этом частота послеоперационных осложнений составляет 36–65% [28; 29; 32–35]. Представленные данные наглядно демонстрируют высокую медико-социальную и демографическую значимость проблемы. Вопросы о выборе рациональной хирургической тактики, оптимального объема и метода оперативного вмешательства при ОРГ и ОРЖ до сих пор остаются окончательно нерешенными.
В настоящее время стратегия лечения пострадавших с ранениями груди базируется на применении активновыжидательной тактики и заключается в торакоцентезе и дренировании плевральной полости с динамическим наблюдением и определением показаний к торакотомии исходя из количества выделяющейся по дренажу крови с учетом данных современных лучевых методов диагностики.
Показаниями к неотложной торакотомии считаются:
– продолжающееся профузное внутриплевральное кровотечение;
– массивный (большой) гемоторакс по определению П.А. Куприянова или нарастающий гемоторакс (одномоментное выделение по плевральному дренажу 1500 мл или 300 мл/час. крови, или любое количество крови при положительной пробе Рувилуа-Грегуара);
– тампонада сердца и ранение крупных сосудов;
– напряженный клапанный пневмоторакс, сопровождающийся прогрессирующим нарушением внешнего дыхания и газообмена, а также дыхательной недостаточностью;
– открытый пневмоторакс с обширным повреждением легкого;
– наличие достоверных критериев торако-абдоминаль-ных ранений (локализация раны «в опасной анатомической зоне» грудной клетки — VII–VIII или выше X–XI ребер);
– гемопневмоторакс при наличии раны на брюшной стенке;
– эвентрация органов брюшной полости через рану грудной стенки [17–27].
Показаниями к лапаротомии являются:
– наличие достоверных признаков повреждения органов брюшной полости, геморрагический шок, перитонит;
– наличие свободной жидкости в брюшной полости по данным УЗИ;
– проникающий характер раны, установленный при ревизии раневого канала [27; 28; 31–35].
Опыт многих авторов [31; 32; 34; 36; 37] свидетельствует о высокой эффективности запрограммированного многоэтапного хирургического лечения в соответствии с тактикой («Damage Control» Surgery — DSC), применяемой у тяжелого контингента пострадавших с ОРГ и ОРЖ, позволяющей минимизировать травматичность первичного оперативного вмешательства и тем самым улучшить непосредственные результаты лечения ране- ных с сочетанными и множественными повреждениями. Базовой основой для изменения парадигмы и пересмотра устоявшейся в 80-е годы ХХ века традиционной концепции тотальной помощи (early total care), при которой выполнялась одномоментная хирургическая коррекция всех имеющихся повреждений, независимо от их локализации и тяжести, явилось строгое регламентирование взаимодействия врачей разного профиля путем планированного ограничения объема и сокращения времени первичного оперативного вмешательства только мероприятиями по восстановлению витальных функций у тяжелого контингента пострадавших. Однако до настоящего времени не сформулированы четкие рекомендации по применению тактики «Damage Control», основанной на объективной оценке тяжести повреждений и общего состояния больных.
Цель исследования — изучение структуры БОТ в период 2-й Карабахской войны и анализ результатов лечения пострадавших с проникающими ОРГ и ОРЖ.
Материал и методы
В период 2-й Карабахской войны (с 27.09 по 08.11.2020) в Учебно-Хирургическую Клинику (УХК) Азербайджанского медицинского университета были госпитализированы 60 раненых с БОТ с повреждениями различных анатомических областей, у 50 (83,3%) из которых были выявлены ОРГ и ОРЖ). В общей структуре БОТ повреждения других анатомических областей наблюдали у 10 (16,7%) из 60 раненых. Эти раненые были исключены из исследования. У 25 (41,7%) из 60 раненых ранения были получены в результате минно-взрывной травмы. 75% раненых (45 человек) были в возрасте от 18 до 30 лет. Возраст 25% раненых (15 человек) варьировал от 30 до 40 лет. Мужчин было 59, женщина — 1. Из 50 раненых изолированные повреждения груди наблюдали у 20 (40%), живота — у 22 (44%), сочетанные ранения груди и живота — у 3 (6%), комбинированные торако-абдоминальные ранения — у 5 (10%). При ОРГ правосторонняя локализация повреждений выявлены у 13 (46,4%) раненых, левосторонняя — у 15 (53,6%) (Табл. 1).
Алгоритм обследования включал общеклинические, лабораторные и лучевые методы диагностики (УЗИ, КТ и МРТ), по показаниям — торакоскопию и лапароскопию. Оценку тяжести повреждения проводили в соответствии с критериями количественной градации тяжести БОТ по
Табл. 1. Частота огнестрельных ранений груди и живота
|
Локализация повреждений |
Число раненых |
|
|
абс. |
% |
|
|
Грудь |
20 |
40% |
|
Живот |
22 |
44% |
|
Грудь и живот |
3 |
6% |
|
Торако-абдоминальные повреждения |
5 |
10% |
|
Всего |
50 |
100% |

шкале «ВПХП» (военно-полевая хирургия повреждения). Тяжесть состояния раненых оценивали на основе двух шкал: «ВПХ-СП» (военно-полевая хирургия — состояние при поступлении) — для оценки тяжести состояния при поступлении на этап медицинской эвакуации; «ВПХ-СГ» (военно-полевая хирургия — состояние госпитальное) — для мониторирования состояния раненых в процессе интенсивной терапии.
Статистическую обработку результатов исследования проводили с помощью пакета программ «IBM SPSS Statistics Version 250». Оценку статистической значимости различных параметров исследования осуществляли непараметрическим методом с вычислением критерия χ 2 Пирсона. Критериям достоверности результатов считали p<0,05.
Результаты
Хирургическую тактику, выбор объема и метода оперативного вмешательства при ОРГ и ОРЖ определяли дифференцированно, в зависимости от локализации, характера, клинической манифестации повреждений органов грудной и брюшной полости с учетом тяжести состояния раненых.
Всем раненым проводили интенсивную многокомпонентную инфузионно-трансфузионную, мультимодальную антибактериальную и корригирующую терапию с участием междисциплинарной бригады (общий и торакальный хирург, реаниматолог, радиолог, специалист по эндоскопической хирургии, бактериолог и т.д.). Оценку эффективности проводимой терапии проводили под строгим мониторированием витальных функций и лабораторных показателей.
Оптимальным вариантом хирургической тактики при проникающих ранениях груди считали торакоцентоз с дренированием плевральной полости по пятому или шестому межреберью по передней подмышечной линии по Бюлау. Данное вмешательство нами выполнено у 24 раненых с изолированными (18), сочетанными ранениями груди и живота (1) и комбинированными торако-абдо-минальными ранениями (5). Показанием к торакотомии явилось продолжающееся массивное внутриплевральное кровотечение, которая была выполнена у 3 (10,7%), раненых с изолированными (1) и сочетанными (2) ОРГ. Реинфузия крови выполнена 4-раненым.
Во время лапаротомии повреждения тощей кишки выявлены у 2 из 30 раненых, двенадцатиперстной — у 1, толстой — у 19, селезенки — у 4, печени — у 1, почки — у 3.
Из 30 раненых с проникающими изолированными (22), сочетанными (3) ОРЖ и комбинированными торако-абдоминальными ранениями (5) резекция поврежденного сегмента тонкой кишки с формированием еюноеюноанастомоза выполнена у 2, резекция толстой кишки с наложением одноствольной колостомы по типу операции Гартмана — у 12, правосторонняя гемиколэктомия с формированием илеотрансверзоанастомоза — у 5,
Табл. 2. Структура оперативных вмешательств, выполненных у раненых с ОРГ и ОРЖ
Среди раненых с проникающими ОРГ и ОРЖ интерес представляет раненый, получивший сочетанное повреждение груди, живота и левой нижней конечности, в результате минно-взрывной травмы.
Проводим клиническое наблюдение.
Рядовой Г.Э., 1995 года рождения, ист. бол №236/20, 30.10.2020 г. на фронте получил МВТ с множественными сочетанными проникающими ранениями груди и живота, осколочными ранениями левой стопы с отрывом II–IV пальцев. Экстренная квалифицированная хирургическая помощь была оказана в Главном Военном Клиническом Госпитале Вооруженных Сил Азербайджанской Республики, где раненому выполнены торакоцентез с дренированием левой плевральной полости по Бюлау, лапаротомия, спленэктомия, левосторонная гемиколэктомия с формированием трансверзостомы, первичная

хирургическая обработка ран грудной стенки и левой стопы. 01.11.2020 г. — для этапного лечения больной был эвакуирован в УХК АМУ. Состояние раненого при поступлении средней тяжести. Сознание ясное, но несколько заторможен. Кожа и видимые слизистые бледны с некоторым иктеричным оттенком. Дыхание поверхностное, частота дыхательных движений 20 в мин. Над легкими слева выслушиваются резко ослабленное дыхание и влажные хрипы. Пульс ритмичный, слабого наполнения и напряжения 100–104 в мин. AД 100/60 мм рт. ст. Тоны сердца чистые и ясные. Язык влажный, обложен белым налетом. Живот несколько вздут, дыхательная экскурсия брюшной стенки несколько ограничена. По средней линии имеется рана после лапаратомии, в левой подвздошной области — функционирующая колостома, в правой подвздошной области — дренажная трубка. Пальпаторно живот мягкий, умеренно болезненный в области ран. Симптомов раздражения брюшины нет. Анализ крови: Г — 9,8 г/л, Л — 26,939/л, АСТ — 84,3 мкмоль, АЛТ — 40,7 мкмоль, билирубин — 3,5 мкмоль/л, С-реактивный белок — 246 мг/л.
Местный статус. На боковой стенке левого гемиторакса по подмышечным линиям отмечается обширная касательная рана, частично ушитая при первичной хирургической обработке длиной около 30 см с глубоким дефектом покровных тканей. Дефект между краями раны 5–6 см. По всему периметру раны отмечается гнойнонекротическое расправление мягких тканей, шириной около 3–4 см. Вокруг раны грудная стенка отечна, инфильтрирована, пальпаторно-тестоватой консистенции и резко болезненна. Определяются подкожная эмфизема и крепитация (Рис. 1).
Имеется травматический отрыв II–IV пальцев левой стопы, культя которых покрыта некротической тканью. При КТ грудной клетки определяется скопление жидкости до уровня V ребра, переломы VIII–Х ребер с незначительными смешениями фрагментов. Больному выполнены торакоцентез с дренированием левой плевральной полости по Бюлау, вторичная хирургическая обработка ран грудной стенки и левой стопы с иссечением некротических тканей. Проводили интенсивную многокомпонентную инфузионно-трансфузионную, антибактериальную, корригирующую и симптоматическую терапию. Больному назначили профилактическую дозу поливалентной противогангренозной сыворотки 30,000 МЕ. Выполняли этапную санационную некрэктомию, в сочетании с ваку-ум-терапией и обработкой раны с пульсирующей струёй антисептиков. Вакуум-терапию проводили в течение 5 суток. В результате комплексного лечения рана очистилась от гнойно-некротических тканей и выполнялась сочной, розовой, мелко- и крупнозернистой грануляцией (Рис. 2 и 3). По компенсации общего состояния больного и появлению репаративных процессов в ране, произведена аутодермопластика дефекта стенки левого гемиторакса с использованием кожно-подкожно-жирового лоскута на ножке, а также свободного лоскута выкроенных из
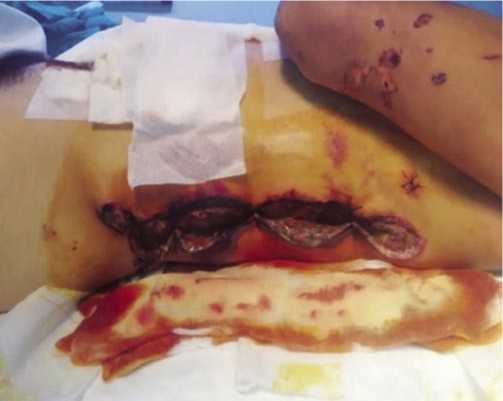
Рис. 1. Вид раны боковой стенки левого гемиторакса при поступлении (объяснения в тексте).
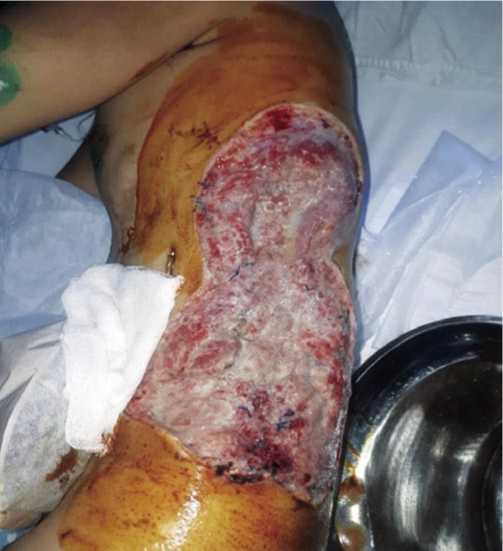
Рис. 2. Вид раны боковой стенки левого гемиторакса на 7-е сутки после иссечения некротических тканей.
здорового участка грудной стенки (Рис. 4). В послеоперационном периоде развился некроз свободного кожного трансплантата с последующим его отторжением. Рана зажила частично вторичным натяжением (Рис. 5). Культи II–IV пальцев левой стопы покрылись грануляционной тканью. 11.02.2021 г. больному выполнено закрытие ко-лостомы с восстановлением толстокишечного пассажа формированием однорядного трансверзоректоана-стомоза. Послеоперационный период протекал гладко.
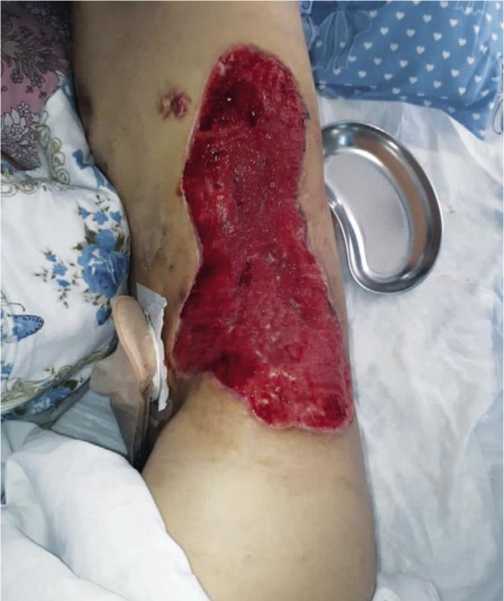
Рис. 3. Вид раны боковой стенки левого гемиторакса перед аутодермопластикой.
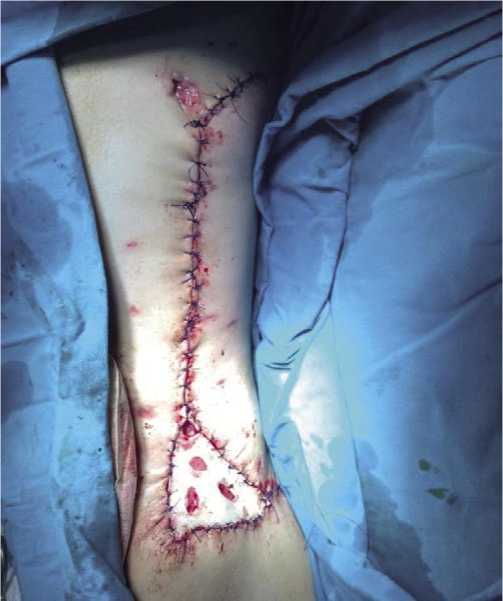
Рис. 4. Вид раны боковой стенки левого гемиторакса после аутодермопластики.
03.03.2021 г. больной в удовлетворительном состоянии выписан под амбулаторное наблюдение. Через 3 мес. больному выполнена ликвидация колостомы с восстановлением непрерывности толстой кишки.
Таким образом, 50 раненым суммарно выполнены 58 операций (Табл. 2). Умер 1 раненый от профузного кровотечения, возникшего на 5-е сутки после медиасти-нотомии и удаления металлического осколка из заднего средостения, что составило 3,6% от числа раненых с ОРГ и 2% по отношению к общему количеству пострадавших. В связи с тем, что аутопсия не производилась, выяснить причину и источника кровотечения не удалось.
В раннем послеоперационном периоде различные осложнения развились у 15 (30%) из 50 раненых: несостоятельность кишечного анастомоза — у 2, экссудативный плеврит — у 7, свернувшийся гемоторакс — у 3, некротическая флегмона передней брюшной стенки — у 1, ранняя спаечная тонкокишечная непроходимость — у 2. Повторные операции выполнены у 7 раненых по поводу несостоятельности швов кишечного анастомоза (у 2), спаечной тонкокишечной непроходимости (у 2), свернувшегося гемоторакса (у 3).
Обсуждение
Результаты нашего исследования показывают, что в общей структуре БОТ частота изолированных ОРГ и ОРЖ составила 40 и 44%, соответственно. Сочетан-
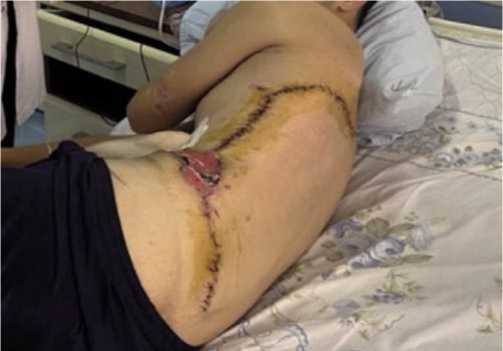
Рис. 5. Вид раны боковой стенки левого гемиторакса через 4 нед после аутодермопластики.
ные ранения груди и живота наблюдали у 6%, торако-абоминальные ранения у 10% пострадавших. Эти данные сопоставимы с данными литературы [21; 27; 28; 34]. Ряд авторов [13; 18; 19; 27], указывают на более высокую частоту сочетанных повреждений груди и живота, достигающую 65–86,2%.
Частота торакотомии (10,7%) выполненной нами, сопоставима с данными некоторых авторов [23–25], у которых этот показатель составил 10,1–18,1%. Исследования других авторов [19; 21; 23] демонстрируют
более высокую частоту торакотомии, колеблющуюся от 30 до 38,2%. Ряд авторов [20; 22] считают, что одним из значимых факторов, влияющих на частоту торакотомии, является время от момента получения ОРГ до поступления в стационар. По данным этих авторов, частота торакотомии, выполненной раненым, госпитализированным в стационар в сроки до- и после 1 часа после получения ОРГ, составила 19,8 и 35,8%, соответственно. Авторы также декларируют, что при шокогенной огнестрельной травме груди частота торакотомии достигает 44,3–55,7%. По мнению этих авторов, применение такой тактики объясняется особенностью БОТ груди и оправдано более частыми повреждениями органов плевральной полости. Одномоментное и окончательное устранение повреждений выполнено у 94% раненых. У 3 (6%) раненых с изолированным огнестрельным ранением живота (1) и сочетанными огнестрельными ранениями груди и живота (2) была применена 2-х этапная тактика хирургического лечения в соответствии с концепцией «Damage control». Наши данные не коррелируют с аналогичным показателем у других авторов [31; 34], у которых частота применения тактики «Damage control» статистически значимо выше и составляет 77–81%. Столь частое применение тактики «Damage control» ряд авторов [34] объясняют преобладанием наблюдавшихся ими раненых с множественными повреждениями внутрибрюшных органов, тяжелыми внебрюшными повреждениями, сопровождающимися геморрагическим шоком, требующим неотложных внебрюшных операций. Необходимо отметить, что статистически значимые различия между некоторыми показателями нашего исследования и данными других авторов, касающимися частоты применения торакотомии и тактики «Damage control», возможно связаны с неоднородностью сравниваемых групп, вошедших в исследования.
Выводы
-
1. Результаты нашего исследования показали, что в общей структуре БОТ частота изолированных ОРГ и ОРЖ составила 40 и 44%, соответственно. Сочетанные ранения груди и живота наблюдали у 6% пострадавших, комбинированные торакоабдоминальные ранения — у 10%.
-
2. Хирургическая тактика, выбор оптимального объема и метода оперативного вмешательства при ОРГ и ОРЖ должна определяться дифференцированно с учетом локализации, характера, клинической манифестации повреждений органов плевральной и брюшной полости, а также тяжести состояния раненых.
-
3. По нашим данным, частота торакотомии при ОРГ составила 10,7%.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Хирургическое лечение огнестрельных ранений груди и живота
- Riedy G, Senseney JS, Liu W, Ollinger J, et al. Findings from structural MR imaging in military traumatic brain injury. Radiology. 2016; 279(1): 207-215. doi: 10.1148/radiol.2015150438.
- Wells TS, Seelig AD, Ryan MA, et al. Hearing loss associated with US military combat deployment. Noise Health. 2015; 17(74): 34-42. doi:10.4103/1463-1741.149574.
- Connelly C, Martin K, Elterman J, Zonies D. Early traumatic brain injury screen in 6594 in patient combat casualties. Injury. 2017; 48(1): 64-69. doi: 10.1016/j. injury 2016.08.025.
- Jin H, Hou LJ, Wang ZG. Military brain science-how to influence future wars Chin. J. Traumatol. 2018; 21(5): 277-280. doi:10.1016/j.cjtee.2018.01.006.
- Брюсов П.Г., Самохвалов И.А., Петров А.Н. Проблемы военно-полевой хирургии и хирургии повреждений в программе 47-го Всемирного конгресса хирургов // Воен.мед.журнал. – 2018. – №339(2). – С.93-96.
- Regasa LA, Agimi Y, Stout KC. Traumatic brain injury following military deployment: evaluation of diagnosis and cause of injury. J. Head Trauma Rehabil. 2019; 34(1): 21-29. doi: 10.1097/HTR0000000000000417.
- Singh D, Cronin D. Multiscale modeling of head kinematics and Brain tissue response to blast exposure. Ann. Biomed. Eng. 2019; 47(9): 1993-2004. doi:10.1007/s1`0439-018-02193-x.
- Singh AK, Ditkofsky NG, York JD, et al. Blast injuries: from improvised explosive Device Blasts to the Boston Marathon Bombing. Radiographics. 2016; 36(1): 295-300. doi: 10.1148/rg. 2016150114.
- Temizkan S, Kelestimur F. A clinical and pathophysiological approach to traumatic brain injury – induced pituitary dysfunction. Pituitary 2019; 22(3): 220-228. doi: 10.1007/s11102-019-00941-3.
- Bricknell M. Fundamentals of military medicine: a new resource from the US Army Borden Institute. BMJ. Mil. Health. 2020; 166(4): 284. doi: 10.1136/jramc-2019-001289.
- Bieler D, Cernak I, Martineau L, et al. Guidelines for conducting epidemiological studies of blast injury. J.R. Army Med. Corps. 2019; 165(1): 41-44. doi: 10.1136/jramc-2018-000948.
- Patel JN, Tan A, Dzewulski P. Civilian blast-related burn injuries. Ann Burns Fire Disasters. 2016; 29(1): 43-46.
- Lichtenberger J, Kim AM, Ficher D, et al. Imaging of Combat-related Thoracic Trauma-Blunt trauma and Blast lung Inkury. Mil.Med. 2018; 183: 89-96. doi: 10.1093/milmed/USX033.
- Scott TE, Kirkman E, Haque M, Gibb IE, Mahoney P, Hardman JG. Primary blast lung injury – a review. Br. J.Anesth. 2017; 118(3): 311-316. doi:10.1093/bja/aew385.
- Prat NJ, Daban J-L, Voiglio EJ, Rongieras F. Wound ballistics and blast injuries. J. Visc. Surg. 2017; 154(1). 9-12. doi: 10.1016/j.jviscsurg.2017.07.005.
- İgnatiadis IA, Mavrogenis AF, İgoumenou VG, et al. Gunshot and blast injuries of the extremities: a review of the 45 cases. Eur J. Orthop Surg. Traumatol 2019; 29(2): 295-305. doi: 10.1007/s00590-018-2350-4.
- Sziklavari Z, Molnar TF. Blast injures to the thorax. J. Thorac. Dis. 2019: 11(2): 167-171. doi: 10.21037/jtd.2018.11.106.
- Boutillier J, Deck C, Maguan P, Naz P, Willenger R. A critical literature review on primary blast thorax injury and their outcomes. J.Trauma Acute Care Surg. 2016; 81(2): 371-379. doi: 10.1097/TA0000000000001076.
- Ивченко Д.Р., Колтович А.П., Кукунчиков А.А. Хирургическая тактика при огнестрельных ранениях груди, сопровождающихся шоком // Вест. хир. – 2014. – №173(4). – С.62-65.
- Масляков В.В., Барсуков В.Г., Куркин К.Г. Непосредственные результаты лечения огнестрельных ранений груди гражданского населения в условиях локальных военных конфликтов // Новости хирургии. – 2016. – №24(4). – С.379-384. doi: 10.18484/2305-0047.2016/4.379.
- Масляков В.В., Барсуков В.Г., Куркин К.Г. Особенности оказания медицинской помощи при огнестрельных ранениях груди в условиях локального вооруженного конфликта // Медицина экспериментальных ситуаций. – 2018. – №20(11). – С.48-59.
- Масляков В.В. Течение послеоперационного периода при огнестрельных ранениях груди // Medicus. – 2020. – №2(32). – С.66-71.
- Yazıcı U, Yazıcioglu A, Aydın E, Aydoğdu K, Kaya S, Karaoğlanoğlu N. Penetrating chest injuries: analysis of 99 cases. Turk J. Med. Sciş 2012; 42(6): 1082-1083. doi: 10.3906/sag.1203-1256.
- Onat S, Ulku R, Avci A, Ates G, Ozcelik C. Urgent thoracotomy for penetrating chest trauma: Analysis of 158 patients of a single center. Injury 2011; 42(9): 900-904. doi:10.1016/j.imjury.2010.02.004.
- Grigorian A, Nahmias J, Chin Th, et al. Patients with gunshot wounds to the torso differ ion risk of mortality depanding on treating hospital. Updates in Surgery. 2019; 71: 561-567. doi: 10.1007/s13304-019-00657-w.
- Polireddy K, Hoff C, Kinger N, Tran A, Maddu K. Blunt thoracic trauma: role of chest radiography and comparison with CT-findings and literature review. Emerg.Radiol. 2022; 29(4): 743-755. doi: 10.1007/s10140-022-02061-1.
- Мануковский В.А., Тулупов А.Н. Огнестрельные ранения груди, живота, таза и позвоночника. Руководство для врачей. – М.: ГЭОТАР-Медиа, 2022. – 240 с.
- Масляков В.В., Дадаев А.Я., Керимов А.З., Хасиханов С.С., Громов М.С., Полковов С.В. Непосредственные и отдаленные результаты лечения больных с огнестрельными ранениями живота // Фундаментальные исследования. – 2013. – №7(2). – С.339-343.
- Garst GC, Miller HJ, Leung PS, Kaplan MJ, Biffl WL. Delayed duodenal injury following abdominal gunshot wound. J. Trauma Acute Care Surg. 2014; 77(5): 796-797. doi: 10.1097/TA.0000000000000449.
- Martin MJ, Brown CVR, Shatz DV, et al. Evaluation and management of abdominal gunshot wounds: A western trauma association critical decisions algorithm. J. Trauma Acute Care Surg. 2019; 87(5): 1220-1227. doi:10.1097/TA.0000000000002410.
- Smith İM, Beech ZK, Lundy JB, Bowley DM. A prospective observational study of abdominal injury management in contemporary operations: damage control laparotomy is associated with high survivability and low rates of faecal diversion. Ann Surg. 2015; 261(4): 765-773. doi:10.1097/SLA0000000000000657.
- Hommes M, Chowdhury S, Visconti D, Navsaria PH, Krige JEJ, Cadosch D, Nicol AJ. Contemporary damage control surgery outcomes: 80 patients with severe abdominal injury in the right upper quadrant analyzed. Eur. J. Trauma Emerg Surg. 2018; 44: 78-85. doi: 10.1007/s00068-017-0768-8.
- Bonko NM, Badawy M, Nchifor K, Mumba M, et al. Outcome of gunshot abdominal injuries. The Annals of African Surgery 2020; 17(1): 30-34. doi:104314/aas.v17i1.8.
- Линев К.А., Торба А.В. Тактика хирургического лечения огнестрельных ранений живота // Новости хирургии. – 2016. – №24(1). – С.93-98. doi: 18484/2305-0047.2016.1.93.
- Алисов П.Г., Самохвалов И.М. Огнестрельные ранения живота. Особенности, диагностика и лечение в современных условиях. Синтез-Бук, 2018. – 320 с.
- Beaven A, Parker P. Treatment principles of blast injuries. Surgery for major incidents. 2015; 33(9): 424-429. doi:10.1016/j.mpsur.2015.07.004.
- Nielsen JS, Watson J. Damage control resuscitation and surgery in a forward combat setting. Current Trauma Reports 2016; 2(4): 165-172. doi: 10.1007/s40719-016-0049-8.
- Гуманенко Е.К. Объективная оценка тяжести боевой хирургической травмы. Военно-полевая хирургия локальных войн и вооруженных конфликтов. Руководствo для врачей. М.: ГЭОТАР-Медиа, 2011. – С.91-117.


