Хирургическое лечение пациента с синдромом аорто-мезентериальной компрессии
Автор: Батрашов В.А., Юдаев С.С., Башилов С.А., Сергеев О.Г., Яшкин М.Н., Манафов Э.Н.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.11, 2016 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188542
IDR: 140188542 | УДК: 616.34-005.4
Surgical treatment of patient with aortomesenterical compression syndrome
Текст статьи Хирургическое лечение пациента с синдромом аорто-мезентериальной компрессии
УДК: 616.34-005.4
SURGICAL TREATMENT OF PATIENT WITH AORTOMESENTERICAL COMPRESSION SYNDROME
Batrashov V. A., Yudaev S.S., Bashilov S.A., Sergeev O.G., Yashkin M.N., Manafov E. N.
Сдавление дистального сегмента левой почечной вены (ЛПВ) между верхней брыжеечной артерией (ВБА) и брюшной аортой было впервые описано в 1937 году J. C. B. Grant. Позднее, в 1950 году, El Sadr AR. и Mina A. описали симптоматику, обусловленную венозным стазом в левой почке, а бельгийский врач de Schepper A. дал название этому феномену синдром щипцов (nutcraker syndrome). В отечественной литературе чаще используют термин «аорто-мезентериальный пинцет». Это достаточно редкое состояние, которое чаще наблюдается у женщин в возрасте от 30 до 40 лет, и при наличии выраженной симптоматики требует открытого или эндоваскулярного хирургического вмешательства.
Возникновение аорто-мезентериальной компрессии обосновано особенностями синтопии левой почечной вены. Дистальная часть вены располагается между передней стенкой юкстареналь-ного отдела аорты и проксимальным участком верхней брыжеечной артерии. Она впадает в нижнюю полую вену под углом 55о по отношению к фронтальной плоскости между 12 грудным и 2 поясничным позвонками. В норме верхняя брыжеечная артерия отходит от аорты под прямым углом, идет вентрально и только через 4–5 мм делает изгиб в каудальном направлении. Сдавление левой почечной вены в большинстве наблюдений происходит вследствие отхождения верхней брыжеечной артерии от аорты под острым углом. Компрессия сопровождается развитием ренофлебогипер-тензии и приводит к варикозной транс- формации вен, а также формированию коллатеральных путей оттока. Другими возможными механизмами венозного стаза являются опущение левой почки, аномально высокое или ретроаортальное отхождение левой почечной вены.
Клиническая картина чаще всего проявляется болями в пояснице, иррадиирующими в ягодичную область, и гематурией (от микро- до макрогематурии). Возможно появление симптомов, характерных для венозного застоя в малом тазу у женщин (хроническая тазовая боль, дисменоррея, дизурические расстройства) или возникновения варикоцеле у мужчин вследствие массивного рефлюкса по левой яичковой вене. Симптомы могут усиливаться в вертикальном положении за счет сдавления вены под тяжестью кишечника и уменьшаться в положении лежа.
Синдром аорто-мезентериальной компрессии, сопровождающийся выраженной симптоматикой, является показанием к открытому или эндоваскулярному хирургическому вмешательству. Предложено несколько видов открытых операций, включающих транспозицию левой почечной вены, аутотрансплантацию почки, наружное стентирование вены, различные виды шунтирующих вмешательств. Однако, в настоящее время операцией выбора при симптомном течении аорто-мезентериального пинцета является прямая реимплантация левой почечной вены в нижнюю полую вену. Ниже приводится клинический пример.
Пациент Х., 15 лет поступил в отделение сосудистой хирургии ФГБУ НМХЦ имени Н.И. Пирогова 15 января 2009 г. с жалобами на изменение цвета мочи от бледно-розового до насыщенного крас-
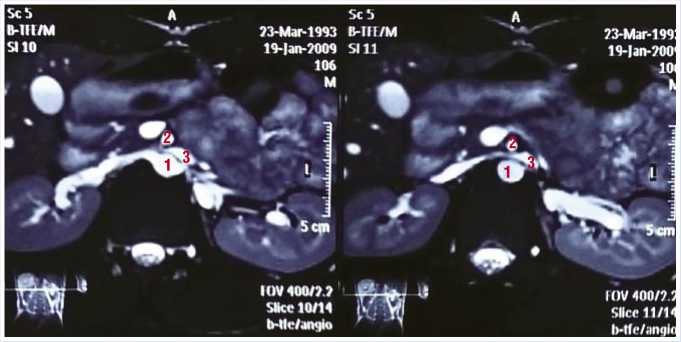
Рис 1. МРТ больного Х. Левая почечная вена до 11 мм в диаметре, уплощена при прохождении между верхней брыжеечной артерией и аортой. 1 – Аорта; 2 – Верхняя брыжеечная артерия; 3 – Левая почечная вена
ного с периодическим появлением кровяных сгустков. Из анамнеза известно, что вышеописанные жалобы дебютировали в октябре 2008 года после падения на спину. При амбулаторном обследовании у пациента выявлена макрогематурия, при КТ органов брюшной полости с контрастированием левая почечная вена по сравнению с правой расширена, максимально до 14 мм.
Дифференциальная диагностика проводилась между синдромом аортомезентериальной компрессии, посттравматической артериовенозной фистулой сосудов левой почки и синдромом Фрейли – врожденной аномалией сосудов почек, при которой передние и задние ветви верхней сегментарной артерии перекрещиваются и сдавливают верхнюю часть лоханочно – мочеточникового сегмента.
При общем осмотре и физикальном исследовании патогномоничных симптомов не обнаружено. В общем анализе мочи: протеинурия – 0,40г/л, неизмененные эритроциты покрывают все поле зрения. В общем анализе крови уровень гемоглобина и число эритроцитов в пределах нормальных значений. Для верификации диагноза было принято решение о выполнении аортографии, каваграфии, УЗДГ почек, нефросцинтиграфии. В связи с развитием у пациента аллергической реакции на контрастное вещество ему была выполнена МРТ почек.
По данным инструментальньных методов исследования выявлено сужение левой почечной вены в области аортомезентериального угла (до 4,6 мм), при её диаметре на протяжении проксимального участка, средней трети и части дистального отдела 11,2 мм (рис. 1, 2).

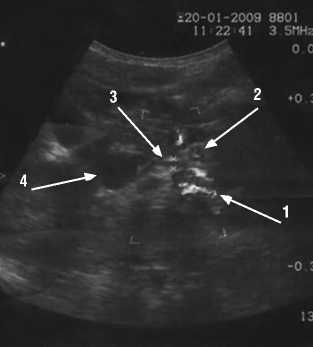
Рис. 2. УЗАС, ЦДК. Левая почечная вена между аортой и верхней брыжеечной артерией. 1 – Аорта; 2 – Верхняя брыжеечная артерия; 3 – Левая почечная вена. 4 – Нижняя полая вена
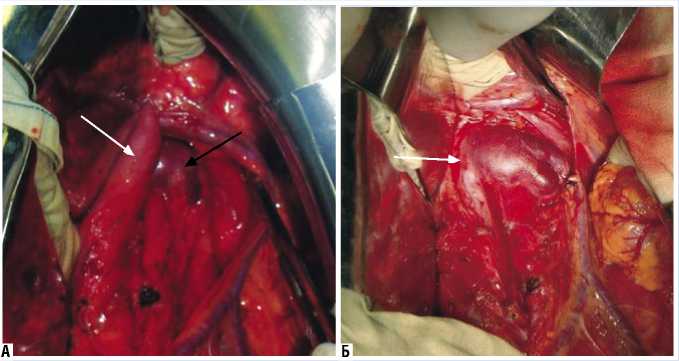
Рис. 3. Фотографии интраоперационного этапа. А – Интраоперационный вид левой почечной вены (стрелка черного цвета) и верхней брыжеечной артерии (стрелка черного цвета). Б – Верхняя брыжеечная артерия отведена, открыто устье левой почечной вены (стрелка белого цвета)
При выполнении динамической сцинтиграфии выявлено нарушение секреторно-экскреторной функции по паренхиматозному типу слева.
Учитывая итоги проведенного обследования, отсутствие данных за иную патологию был выставлен клинический диагноз «Стеноз левой почечной вены. Аорто-мезентериальный «пинцет», принято решение о выполнении оперативного лечения.
28.01.09 г. выполнена операция – реимплантация левой почечной вены в нижнюю полую вену. После полной срединной лапаротомии вскрыт задний листок брюшины. Выделена и мобилизована левая почечная вена от левой почки до места впадения в нижнюю полую вену (рис. 3).
Левая почечная вена пересечена, устье её ушито. После повторного бокового пристеночного отжатия выполнен рено-кавальный анастомоз по типу «конец в бок» на 2,5 см дистальнее (рис. 4).
Послеоперационный период протекал гладко. При контрольном УЗИ исследовании размер почечной вены в области ворот левой почки 12 мм, линейная скорость кровотока 37 см\с. На 5 сутки моча приобрела соломенно-желтый цвет, в общем анализе плотность – 1010, белок – следы, эритроциты 18–24 в поле зрения. 10.02.09 г. Больной Х. выписан в удовлетворительном состоянии на амбулаторное лечение. В настоящее время пациент регулярно проходит обследование в отделении торакальной и сосудистой хирургии НМХЦ им. Н.И. Пирогова, жалоб не предъявляет, результаты клинико – лабораторных исследований в пределах нормальных значений.
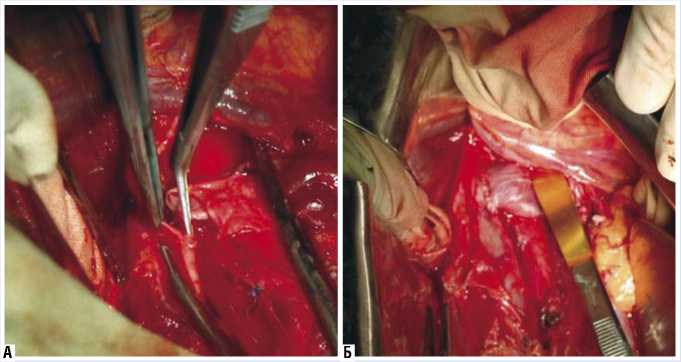
Рис. 4. Реимплантация вены в новое устье. А – Начало формирования анастомоза. Б – Анастомоз сформирован
Таким образом, несмотря на достаточную редкость описанного нами синдрома, он, тем не менее, имеет большое клиническое значение, поскольку снижает качество жизни пациентов, приводит к выраженной ренофлебогипертензии, нарушению функции органа, развитию анемии. Операцией выбора является транспозиция ЛПВ, как метод позволяющий радикально и эффективно восстановить физиологическую гемодинамику почки. Тщательно проанализированный анамнез, проведенное в достаточном объеме инструментальное обследование, знание патологической анатомии данного заболевания позволяет предпринять правильную тактику лечения и отказаться от таких бесполезных, а порой инвалидизи-рующих методов лечения, как консервативная терапия и нефрэктомия.


