Хирургическое лечение переломовывиха в переходном грудопоясничном отделе позвоночника (клинический случай)
Автор: Лихачев С.В., Зарецков В.В., Иванов Д.В., Шульга А.Е., Арсениевич В.Б., Степухович С.В., Мизюров С.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 2 т.16, 2020 года.
Бесплатный доступ
Представленный клинический случай демонстрирует успешную двухэтапную хирургическую реконструкцию при редко встречающемся повреждении - неосложненном переломовывихе на уровне переходного грудо-поясничного отдела позвоночника (тип С по классификации AOSpine). В ходе планирования вмешательства оптимальная компоновка стабилизирующей системы определена с использованием компьютерного биомеханического моделирования. Получены оптимальные функциональные результаты с полным восстановлением утраченной анатомии, сохранением неврологической функции на дооперационном уровне и отсутствии осложнений в послеоперационном периоде.
Компьютерное биомеханическое моделирование, переломовывих позвоночника, переходный грудопоясничный отдел, спондилосинтез
Короткий адрес: https://sciup.org/149135560
IDR: 149135560 | УДК: 617-089.844:616-001.516:616.711
Surgical management of thoracolumbar fracture-dislocation (clinical case)
The article presents a clinical case history of successful two-stage surgical reconstruction of a rare injury - a simple thoracolumbar fracture-dislocation (Type С AOSpine classification). The optimal arrangement of the stabilizing system at the stage of surgical intervention planning was designed using computer biomechanical simulation. The functional outcome was optimal ensuring complete reconstruction of the lost anatomy with no complication in post-operative period observed.
Текст научной статьи Хирургическое лечение переломовывиха в переходном грудопоясничном отделе позвоночника (клинический случай)
в послеоперационном периоде [3]. При этом до 50% переломов требуют хирургической коррекции и стабилизации, а ассоциированный с травмой неврологический дефицит встречается в 17-18% случаев. Переломовывихи на этом уровне (повреждения типа С по классификации AOSpine) встречаются по данным различных авторов в 15-23% случаев [4, 5]. Обращает на себя внимание высокий риск развития неврологического дефицита при подобной травме (55-70%) [6, 7]. Таким образом, у неврологически интактных пациентов повреждения типа С по классификации AOSpine в общей структуре травмы позвоночного столба встре- чается достаточно редко, а информация о них в доступной литературе представлена преимущественно описанием клинических случаев [8–15]. Неврологически неосложненная травма, безусловно, налагает на хирурга повышенную ответственность за сохранение неврологического статуса пациента на доопераци-онном уровне. Мы представляем клиническое наблюдение успешного хирургического лечения застарелого повреждения позвоночника типа С, локализованного на уровне Th12-L1 позвонков, не сопровождающегося неврологическим дефицитом. При предоперационном планировании учитывался потенциальный риск развития травматизации спинного мозга во время коррекции деформации позвоночника, особенности повреждения, не характерные для травмы этой локализации, (подвывих Th12-позвонка с минимальными костными травматическими изменениями при субтотальном разрушении капсульно-связочного аппарата), а также значительные сроки, прошедшие с момента травмы. Использованы современные информационные технологии (компьютерное биомеханическое моделирование, основанное на методе конечных элементов) [16, 17]. Предпосылкой к публикации данного клинического случая, в том числе, послужило отсутствие в доступных источниках работ, посвященных биомеханическому моделированию спондилосинтеза при переломовывихах грудопоясничного переходного отдела.
Выбор методики реконструктивного вмешательства (транспедикулярная полисегментарная система + передний опорный межтеловой корпородез) продиктован необходимостью обеспечить максимально контролируемую репозицию в условиях застарелого подвывиха и достичь оптимальной механической стабильности фиксации с перспективой удаления дорзальной конструкции по завершении формирования костного блока. Сопутствующее применение интраоперационного нейрофизиологического мониторинга (спонтанная электромиография + моторные вызванные потенциалы) позволило снизитьвероятность развития неврологического дефицита в ходе репозиции.
Описание клинического случая . Получено информированное согласие пациента на публикацию данных из медицинской карты стационарного больного. Пациент К., 30 лет, получил травму позвоночника в результате падения с высоты 10 метров и удара о строительные леса. С места травмы доставлен в стационар по месту жительства, где после рентгенографии был диагностирован передний подвывих Th12-позвонка. Осмотрен неврологом. Неврологического дефицита не выявлено. По причине наличия стойкой декомпенсации общесоматического заболевания пациент был направлен в НИИТОН СГМУ только через 40 дней.
При поступлении больной предъявлял жалобы на интенсивные боли в области переходного грудопоясничного отдела позвоночника, усиливающиеся при движении, невозможность более 10 минут находиться в вертикальном положении из-за болевого синдрома. При осмотре: больной ходит в корсете. Обращает на себя внимание кифотическая деформация переходного грудопоясничного отдела позвоночника с вершиной на уровне Th12-позвонка, остистый отросток Th12 выступает. Боль при пальпации в проекции остистых отростков и дугоотростчатых суставов Th11-L2. Неврологически интактен.
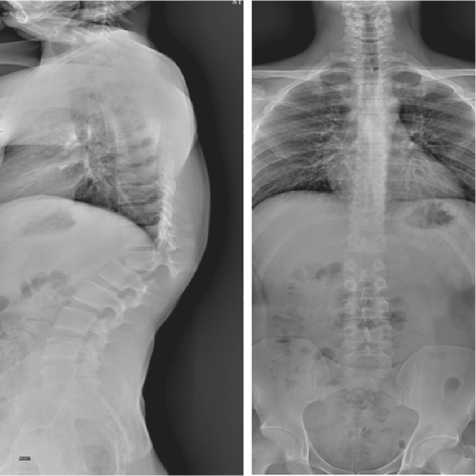
Выполнена рентгенография позвоночника (рис. 1) и компьютерная томография (КТ) Th11-L2-позвонков (рис. 2).
а) б)
Рис. 1. Рентгенограммы больного К. до операции в боковой (а) и прямой (б) проекциях (в положении стоя)
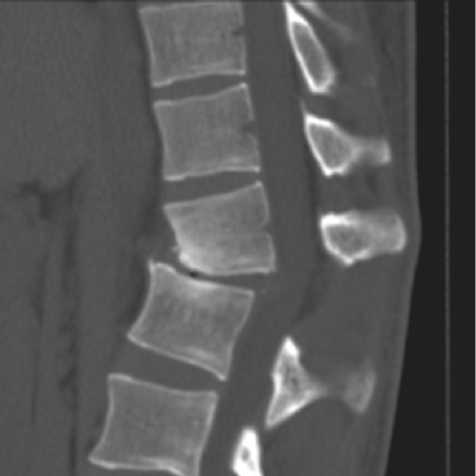
Рис. 2. Компьютерная томограмма переходного грудопоясничного отдела позвоночника больного К. до операции
При рентгенографии выявлен переломовывих тела Th12-позвонка. Вывих в дугоотростчатых суставах с двух сторон на уровне Th12-L1. Тело Th12-позвонка смещено кзади на 1,6 см, влево — на 0,5 см. Определяется посттравматическая деформация передненижнего угла тела позвонка, на этом уровне прилежит к центральным отделам верхней замыкательной пластинки тела L1-позвонка. Структура тел позвонков в этой зоне неоднородно уплотнена. Высота диска Th12-L1 резко снижена, неоднородная за счет участка просветления — вакуум-феномен. Угол локального патологического кифоза 30о. При КТ также обнаружен вывих в дугоотростчатых суставах
а)
б)
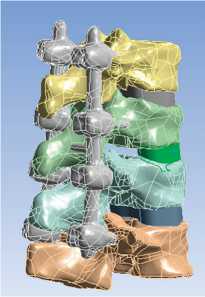
в)
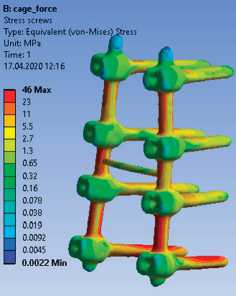
г)
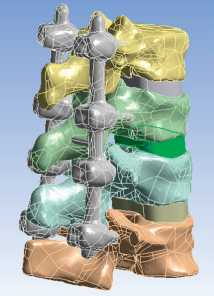
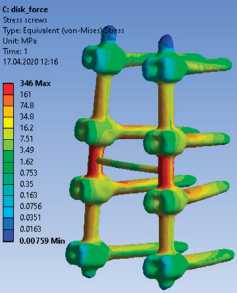
Рис. 3. Твердотельные модели и соответствующие им картины эквивалентных напряжений в транспедикулярных системах, МПа: а, б — изолированное применение транспедикулярной фиксации; в, г — транспедикулярная фиксация, дополненная межтеловым опорным имплантатом с двух сторон на уровне Th12-L1. Тело Th12-позвонка смещено кзади на 0,9 см с компрессией дурального мешка, влево — на 0,5см. Определяется посттравматическая деформация передневерхнего угла тела позвонка. Структура тел позвонков на этом уровне неоднородно уплотнена. На уровне смежных замыкательных пластинок тел Th12-L1 на фоне остеосклероза определяются субкортикальные мелкие кисты, субхондральные дефекты, местами с нечетким неровным контуром. Высота диска Th12-L1 резко снижена, структура неоднородная за счет участка воздушной плотности — «вакуум» — феномен, по дорзальной поверхности диска определяется костный фрагмент. Угол патологического кифоза 340. Подвывих головки 12-го ребра слева.
Различия в выраженности смещения Th12-позвон-ка, по всей видимости, обусловлены нестабильностью на уровне поврежденного позвоночно-двигательного сегмента.
В ходе предоперационного планирования нами было использовано компьютерное биомеханическое моделирование. В качестве исходного материала для биомеханического моделирования использованы DICOM-файлы, полученные при КТ грудопоясничного перехода больного К.
При планировании реконструктивного вмешательства были рассмотрены следующие возможные варианты:
-
1. Коррекция, фиксация в сегментах Th11-Th12-L1-L2 полисегментарной транспедикулярной системой (ТПС).
-
2. Коррекция, фиксация в сегментах Th11-Th12-L1-L2 полисегментарной ТПС, дополненная межтеловым опорным спондилодезом.
Твердотельная трехмерная модель Th11-L2-позвонков на основе данных КТ создана при помощи программы Mimics 13. Модели системы фиксации и межтелового имплантата создавались в системе автоматизированного проектирования SolidWorks (рис. 3). Биомеханическое моделирование сегмента позвоночника осуществлялось при действии пяти видов нагрузок. Нижняя замыкательная пластина нижнего позвонка жестко фиксировалась. С математической точки зрения решалась трехмерная статическая задача теории упругости. Информация о биомеханических свойствах системы фиксации, костной ткани, тканей капсульно-связочного аппарата заимствованы из общедоступных источников [18].
При анализе результатов расчетов для каждой модели сравнивались поля полных перемещений, их максимальные значения, а также эквивалентные напряжения в системах фиксации и позвонках.
Оценивалась стабильность фиксации для рассмотренных вариантов фиксации и нагрузок.
Для всех типов нагружения напряжения в варианте компоновки металлоконструкции, при котором использован опорный межтеловой имплантат, оказа-
Таблица 1
Показатели напряженно-деформированного состояния позвоночного столба при различных вариантах компоновки металлоконструкции
|
Тип нагрузки |
Перемещения, мм |
Напряжения в имплантатах, МПа |
Напряжения в позвонках, МПа |
|||
|
ТПС +межтеловой имплантат |
ТПС |
ТПС +межтеловой имплантат |
ТПС |
ТПС +межтеловой имплантат |
ТПС |
|
|
Только вес |
0,5 |
1,6 |
46 |
346 |
9 |
19 |
|
Вес и поворот тела |
0,9 |
1,8 |
124 |
385 |
15 |
34 |
|
Вес и наклон назад |
1,3 |
0,4 |
106 |
122 |
20 |
9 |
|
Вес и наклон вперед |
0,5 |
3,1 |
59 |
571 |
6 |
37 |
|
Вес и наклон вправо |
1 |
1,8 |
118 |
372 |
14 |
22 |
|
Вес и наклон влево |
0,9 |
1,7 |
125 |
366 |
18 |
27 |
П р и м еч а н и е : ТПС — транспедикулярная система.
лись существенно меньше, чем при изолированном применении транспедикулярной системы. Перемещения в случае циркулярной фиксации также оказались значимо меньше, чем в случае изолированного использования дорзальной стабилизации (табл. 1).
Таким образом, анализируя напряжения и перемещения в моделях, возникающие при приложении типовых нагрузок, можно сделать вывод о том, что с точки зрения биомеханики наиболее стабильным является второй вариант спондилосин-теза, а именно коррекция, фиксация в сегментах Th11-Th12-L1-L2 полисегментарной ТПС, дополненная межтеловым опорным спондилодезом.
Учитывая данные анамнеза, рентгенографии, КТ, интенсивность болевого синдрома, а также принимая во внимание результаты биомеханического моделирования, больному К. под общей анестезией с использованием интраоперационного нейрофизиологического мониторинга (спонтанная электромиография + моторные вызванные потенциалы) выполнено двухэтапное хирургическое вмешательство.
Первым этапом в положении больного лежа на животе с валиками под грудную клетку и таз, после обработки и отграничения операционного поля был произведен разрез кожи и подкожной клетчатки длиной 15 см в проекции остистых отростков от Th11 до L2-позвонков. Выполнено скелетирование задних структур позвоночника, гемостаз раны. Обращал на себя внимание разрыв над- и межостистых связок на уровне Th12-L1. Через точки Рой-Камилла были установлены транспедикулярные моноакси-альные винты билатерально в тела Th11, Th12, L1, L2-позвонков. Выполнена фасетэктомия Th12-L1 с обеих сторон. Отмечали выраженный рубцовый процесс в зоне дугоотростчатых суставов поврежденного позвоночно-двигательного сегмента. Резецированы фрагменты над- и межостистой связок, желтой связки на уровне подвывиха. Подготовлены стержни, отмоделированы согласно физиологическому сагиттальному профилю переходной грудопоясничной зоны. Стержни уложены билатерально в головки винтов на уровне Th11–12. Затем подвывих вправлен за счет дистракции на уровне Th12-L1, «утапливания» стержней в головки винтов, установленных в L1-, L2-позвонки. В ходе репозиции изменений регистрируемых нейрофизиологических параметров, по сравнению с базисными величинами, не выявлено. Фиксация гайками. При рентгенологическом контроле положение металлоконструкции удовлетворительное, ось позвоночника восстановлена, достигнута полная коррекция деформации. Установлен поперечный коннектор. Выполнен задний спондилодез синтетическим остеоиндуктивным материалом. Окончательная протяжка гаек. Послойное ушивание раны, дренирование двумя трубчатыми выпускниками, монтаж дренажной системы.
Вторым этапом в положении больного лежа на левом боку с валиком под поясничной областью после обработки и отграничения операционного поля был произведен косой разрез кожи и подкожной клетчатки длиной 13 см по ходу 10-го межреберья от лопаточной до среднеключичной линии. Торакоф-ренотомия. Доступ к диску Th12-L1, Рентгенологический контроль. Диск Th12-L1 был скелетирован. Произведена дискэктомия Th12-L1. Обращало на себя внимание наличие разрыва диска, продольных связок. В сформированное ложе был установлен контейнерный имплантат, заполненный синтетическим
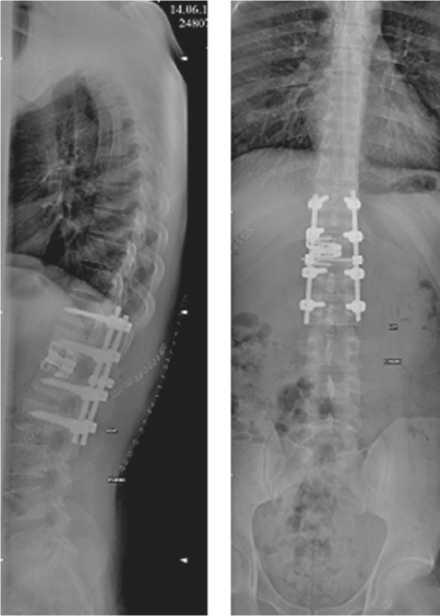
а) б)
Рис. 4. Рентгенограммы больного К. после операции (в положении стоя) в боковой (а) и прямой (б) проекциях остеоиндуктивным материалом, последний фиксирован двумя винтами к телам смежных позвонков для предотвращения миграции. Рентгенологический контроль. Установлен дренаж в правую плевральную полость. Рана герметично ушита послойно. Смонтирован активный дренаж.
В 1-е сутки после операции определялась адекватность коррекции и опороспособности стабилизированной зоны. При контрольной рентгенографии (рис. 4) признаков нестабильности металлоконструкции обнаружено не было. Пациент был активизирован стоя. Неврологически интактен. Со стороны послеоперационных ран осложнений не было. Выписан из стационара на 11-е сутки после хирургического вмешательства. Амбулаторно пациент получал восстановительное лечение в объеме магнитотерапии на область вмешательства, электростимуляции паравертебральных мышц (1 месяц после выписки), затем — лечебная гимнастика под контролем методиста. Ежеквартальный рентгенологический контроль в течение года не выявил развития нестабильности металлоконструкции.
Спустя 6 месяцев после вмешательства пациент вернулся к прежней трудовой деятельности.
Обсуждение клинического случая . Первопричиной высокой частоты повреждений позвоночника в сегментах Th11-L2 являются повышенные нагрузки на переход малоподвижного грудного отдела в мобильный поясничный. Наиболее механически нестабильными и, как следствие, в большинстве случаев неврологически осложненными, являются повреждения типа С по классификации AOSpine. Существующие в настоящее время хирургические алгоритмы адаптированы для лечения осложненной острой травмы. Таким образом, достаточно интересным
Таблица 2
Неосложненные неврологически переломовывихи на уровне переходного грудопоясничного отдела позвоночника (по данным литературы)
|
Автор |
Возраст (лет), пол |
Локализация повреждения |
Повреждение задних структур |
Обстоятельства травмы |
Сроки до момента операции, суток |
Операция |
Результат лечения |
|
K. M. Akay, et al. (2003) [8] |
21, М |
Th12-L1 |
Есть |
ДТП |
Нет данных |
Транспедикулярная фиксация (ТПФ) Th11-12-L2-L3, задний спондилодез |
Хороший |
|
A. S. Phadnis, et al. (2006) [9] |
21, M |
L1-L2 |
Есть |
ДТП |
2 |
ТПФ Th12-L1-L3-L4, межтеловой спондилодез L1-L2 |
Хороший |
|
C. N. Hsieh, et al. (2008) [10] |
50, M |
Th12-L1 |
Есть |
Падение с высоты 10 м |
<1 |
ТПФ Th10-Th11-L2-L3, задне боковой спондилодез Th12-L1 |
Хороший |
|
L. J. Evans (2012) [11] |
44, М |
Th12-L1 |
Нет дан ных |
Падение груза на область поясницы |
<1 |
Вправление вывиха из переднего доступа, фиксация моно-сегментарной вентральной конструкцией |
Хороший |
|
T. Enishi, et al. (2014) [12] |
35, Ж |
L1-L2 |
Нет |
ДТП |
5 |
Ламинэктомия+корпорэктомия L2, фиксация вентральной конструкцией в сегментах L1-L3 |
Хороший |
|
A. Rahimizadeh, et al. (2017) [13] |
19, Ж |
L1-L2 |
Нет |
Падение с высоты 8 м |
14 |
ТПФ в сегментах Th11-L1-L3-L4-L5, корпорэктомия L2, вентральный спондилодез опорным раздвижным имплантатом, накостной пластиной с винтами в сегментах L1-L3 |
Хороший |
|
K. Sugiura, et al. (2017) [14] |
18, М |
Th12-L1 |
Есть |
Придавлен грузом |
<1 |
Вправление вывиха из переднего доступа, фиксация бисегментарной вентральной конструкцией. |
Хороший |
|
J. Zeng, et al. (2018) [15] |
38, М |
L1-L2 |
Есть |
Падение с высоты 3 метров, затем падение груза на область поясницы |
3 |
Ламинэктомия L1-L2, ТПФ в сегментах Th12-L1-L2-L3-L4, заднебоковой спондилодез |
Хороший |
|
Представляемый случай |
30, М |
Th12-L1 |
Нет |
Падение с высоты 10 м |
40 |
Коррекция, ТПФ в сегментах Th11-Th12-L1-L2, задний спондилодез, межтеловой спондилодез из переднего доступа |
Хороший |
Примечание: М — мужчины, Ж — женщины, ТПФ — транспедикулярная фиксация, ДТП — дорожно-транспортное происшествие.
является опыт успешного хирургического лечения застарелого повреждения типа С, локализованного на уровне Th12-L1 у неврологически интактного пациента. В доступной литературе мы встретили всего восемь подобных случаев [8–15] (табл. 2).
В большинстве опубликованных случаев как обоснование сохранения целостности спинного мозга приводится феномен спонтанной декомпрессии содержимого позвоночного канала за счет перелома дуг позвонков [8-10, 14, 15]. Представленный случай отличается практически полным отсутствием костных повреждений (за исключением компрессии передненижних отделов тела Th12-позвонка). К формированию подвывиха тела позвонка и вывиха в дугоотростчатых суставах привел разрыв межпозвонкового диска и связок позвоночного столба на уровне Th12-L1. Особенностью клинического случая являются также значительные сроки между травмой и операцией, связанные с декомпенсацией хронического соматического заболевания. При наличии нестабильного повреждения и объективной невозможности ранней хирургической стабилизации отсутствие развития вторичного неврологического дефицита у пациента К., по всей видимости, связано с использованием относительно адекватной внешней иммобилизации. Разумеется, для успешного лечения подобной патологии консервативных методик недостаточно. При этом большинство доступных источников сообщают о достижении хороших результатов вмешательства (восстановление оси позвоночника, отсутствие ранней нестабильности металлоконструкции, отсутствие ухудшения неврологического статуса, купирование болевого синдрома) в ранние сроки после получения травмы (в среднем — 3,8 суток), то есть до формирования рубцовой ткани, препятствующей репозиции [8–15].
Целями хирургического лечения данной группы пациентов является репозиция фрагментов позвоночного столба, максимально стабильная их фиксация и предотвращение развития неврологического дефицита в ходе репозиционного маневра. Методом выбора является в большинстве демонстрируемых клинических случаев полисегментарная транспедикулярная фиксация (инструментирование двух позвонков краниально и двух — каудально от уровня подвывиха) [8-10, 13-15]. Использование протяжен- ной конструкции, помимо повышенной стабильности фиксации, обеспечивает лучшие репозиционные возможности за счет более длинного плеча, к которому прикладывается усилие при вправлении переломовывиха. Декомпрессия (как правило, в объеме ламинэктомии) содержимого позвоночного канала выполняется при риске вторичного сдавления нервных структур костными фрагментами. У пациента К., учитывая отсутствие костных повреждений и травматической грыжи диска, объем костной резекции из заднего доступа ограничили резекцией суставных отростков на уровне Th12-L1 с целью дополнительной мобилизации и исключения интерпозиции рубцовой ткани при вправлении вывиха. Вопрос об осуществлении переднего спондилодеза однозначного ответа не имеет. В представленном клиническом случае положительное решение о его выполнении принято на основании отсутствия предпосылок к образованию спонтанного переднего костного блока (разрыв позвоночного столба через межпозвонковый диск) и данных о преимуществах циркулярной стабилизации, полученных при компьютерном биомеханическом моделировании. Помимо описанного метода оценки стабильности спондилосинтеза, сегодня в ходе выбора компоновки фиксирующей системы можно основываться на результатах клинических исследований и экспериментов in vitro. Недостаточный объем опубликованной информации, касающейся стабильности различных вариантов инструментирования позвоночника по поводу повреждений типа С на уровне переходного грудопоясничного отдела не позволяет безапелляционно использовать опыт коллег. Вместе с тем неосложненный характер повреждения диктует повышенные требования к стабильности металлоконструкции ввиду перспектив возвращения пациента к полноценной физической активности. Сделать предварительный прогноз результатов хирургической реконструкции на основании биомеханических свойств инструментированного позвоночника возможно также на основании эксперимента с использованием трупного материала. Компьютерное биомеханическое моделирование является более технологичным, этически и финансово приемлемым методом оценки прочности металло-фиксации. Валидность его относительно исследований in vitro подтверждена экспериментально [19, 20]. Математической основой моделирования является метод конечных элементов — численный метод решения дифференциальных уравнений с частными производными, а также интегральных уравнений, возникающих при решении задач прикладной физики. Метод широко используется для решения задач механики деформируемого твердого тела, в роли которого можно рассматривать и инструментированный позвоночник.
Таким образом, биомеханическое компьютерное моделирование можно рассматривать как важный элемент предоперационного планирования у пациентов с травмой позвоночника, особенно при редко встречающейся патологии, не позволяющей опираться в принятии решения на результаты исследований высокого уровня доказательности ввиду их отсутствия.
Заключение. Неосложненный переломовывих в переходном грудопоясничном отделе позвоночника достаточно редко встречается в клинической практике хирурга-вертебролога, однако растущая доля распространенности высокоэнергетических травм (дорожно-транспортное происшествие, кататравма) приводит к увеличению абсолютного числа подоб- ных пациентов. Учитывая возможность приложения достаточного дозированного усилия при вправлении подвывиха, возможность удаления ТПС после формирования костного блока, методом выбора при застарелом переломовывихе этой локализации можно считать хирургическое лечение в объеме репозиции и фиксации полисегментарной транспедикулярной системой. Решение о необходимости выполнения переднего опорного корпородеза у данного пациента принято на основании данных компьютерного биомеханического моделирования. Получены оптимальные рентгенографические и функциональные результаты с полным восстановлением утраченной анатомии.
Список литературы Хирургическое лечение переломовывиха в переходном грудопоясничном отделе позвоночника (клинический случай)
- Spiegl UJ, Josten C, Devitt BM, et al. Incomplete burst fractures of the thoracolumbar spine: a review of literature. Eur. Spine J 2017; 26 (12): 3187-98. DOI: 10.1007/s00586-017-5126-3.
- Wood KB, Li W, Lebl DR, et al. Management of thoracolumbar spine fractures. Spine J 2014; 14 (1): 145-64. D0I:10.1016/j. spinee. 2012.10.041
- Knop C, Bastian L, Lange U, et al. Complications in surgical treatment of thoracolumbar injuries. Eur Spine J 2002; (11): 214-26.
- Joaquim AF, Ghizoni E, Tedeschi H, et al. Clinical Results of Patients with Thoracolumbar Spine Trauma Treated According to the Thoracolumbar Injury Classification System and Severity Score. J NeurosurgSpine 2014; 20 (5): 562-7. DOI: 10.3171/2014.2. SPINE121114.
- Feng Z, Xiaoqing C, Xiangdong C, et al. Surgery for severe thoracolumbar fracture dislocation via a posterior approach. J Clin Neurosci 2015; 22 (12): 1954-8. DOI: 10.1016/j. jocn. 2015.04.029.
- Chokshi JJ, Shah M. Outcomes of Including Fracture Level in Short-Segment Fixation for Thoracolumbar Fracture Dislocation. Asian Spine J 2019; 13 (1): 56-60. DOI: 10.31616/asj. 2018.0064.
- Hao D, Wang W, Duan K, et al. Two-year follow-up evaluation of surgical treatment for thoracolumbar fracture-dislocation. Spine (Phila Pa 1976) 2014; 39 (21): E1284-90. DOI: 10.1097/BRS. 0000000000000529.
- Akay KM, Baysefer A, Kayali H, et al. Thoracolumbar Injury Classification Fracture and lateral dislocation of the T12-L1 vertebrae without neurological deficit — case report. Neurol Med Chir (Tokyo) 2003; (43): 267-70.
- Phadnis As, Tan CJ, Raman AS, et al. Fracture and complete dislocation of the spine with a normal motor neurology. Injury Extra 2006; (37): 479-83. DOI: 10.1016/j. injury. 2006.06.112.
- Hsieh CT, Chen GJ, Wu CC, et al. Complete fracture-dislocation of the thoracolumbar spine without paraplegia. Am J Emerg Med 2008; (26): 633. e5-7. DOI: 10.1016/j. ajem. 2007.09.023.
- Evans LJ. Images in clinical medicine. Thoracolumbar fracture with preservation of neurologic function. N Engl J Med 2012; (367): 1939. DOI: 10.1056/NEJMicm1101495.
- Enishi T, Katoh S, Sogo T. Surgical treatment for significant fracturedislocation of the thoracic or lumbar spine without neurologic deficit: a case series. J Orthop Case Rep 2014; (4): 43-5. DOI: 10.13107/jocr. 2250-0685.194.
- Rahimizadeh A, Asgari N, Rahimizadeh A. Complete thoracolumbar fracture-dislocation with intact neurologic function: explanation of a novel cord saving mechanism. J Spinal Cord Med 2017; (26): 1-10. DOI: 10.1080/10790268.2017.1336300.
- Sugiura K, Sakai T, Adachi K, et al. Complete Fracture-Dislocation of the Thoracolumbar Spine with No Critical Neurological Deficit: A Case Report. J Med Invest 2016; 63 (1 -2): 122-6. DOI: 10.2152/jmi. 63.122.
- Zeng J, Gong Q, Liu H, et al. Complete fracture-dislocation of the thoracolumbar spine without neurological deficit: A case report and review of the literature. Medicine (Baltimore) 2018; 97 (9): e0050. DOI: 10.1097/MD. 0000000000010050.
- Su Y, Wang X, Ren D, et al. A finite element study on posterior short segment fixation combined with unilateral fixation using pedicle screws for stable thoracolumbar fracture. Medicine (Baltimore) 2018; 97 (34): 1-7. DOI: 10.1097/MD. 0000000000012046.
- Donnik AM, Kirillova IV, Kossovich LYu, et al. Biomechanical modeling of reconstructive intervention on the thoracolumbar transition. AIP Conf. Proc 8th Polyakhov's Reading. 8th Polyakhov's Read. Proc. Int. Sci. Conf. Mech. 2018: 90-102. DOI: 10.1063/1.5034741.
- Lima LVPC, Charles YP, Rouch P, et al. Limiting interpedicular screw displacement increases shear forces in screws: A finite element study. Orthop Traumatol Surg Res 2017; (103): 721-6. DOI: 10.1016/j. otsr. 2017.05.004.
- Likhachev SV, Zaretskov VV, Arsenievich VB, et al. Optimization of transpedicular spondylosyndesis application for type A3 lesions of the thoracolumbar transition: clinical experimental study. Saratov Journal of Medical Scientific Research 2019; 15 (2): 275-83. Russian (Лихачев С. В., Зарец-ков В. В., Арсениевич В. Б. и др. Оптимизация использования транспедикулярного спондилосинтеза при повреждениях типа A3 переходного грудопоясничного отдела позвоночника: клинико-экспериментальное исследование. Саратовский научно-медицинский журнал 2019; 15 (2): 275-83).
- Couvertier M, Germaneau A, Saget M, et al. Biomechanical analysis of the thoracolumbar spine under physiological loadings: Experimental motion data corridors for validation of finite element models. Proc Inst Mech Eng Part H J Eng Med 2017; 231 (10): 975-81.


