Хирургическое лечение поздних осложнений панкреонекроза у лиц молодого возраста
Автор: Ивануса С.Я., Шершень Д.П., Лазуткин М.В., Абдурахманов Р.Ф.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.9, 2014 года.
Бесплатный доступ
В последнее время наблюдается общемировая тенденция к увеличению заболеваемости острым деструктивным панкреатитом, с развитием поздних постнекротических осложнений и хронического панкреатита. Также отмечается увеличение частоты возникновения острых и хронических панкреатитов у лиц молодого возраста, приводящих к необратимым последствиям и жизнеугрожающим осложнениям. В работе представлен анализ хирургического лечения поздних осложнений панкреонекроза у 117 пациентов молодого возраста. Пациенты были обследованы в соответствии с алгоритмом, включавшим тщательное изучение жалоб, анамнеза заболевания, данных объективного обследования, лабораторных, инструментальных, рентгенологических и ультрасонографических методов исследования. В сроки от 3 месяцев до 10 лет у пациентов развились и были диагностированы клинические проявления хронического постнекротического панкреатита, сопровождавшиеся органическими изменениями в ткани поджелудочной железы, требовавшие различных методов хирургической коррекции. На современном этапе развития медицинских технологий малоинвазивным методам отводится ведущее значение в диагностике и лечении заболеваний поджелудочной железы, поскольку они позволяют добиваться снижения летальности и улучшения результатов лечения.
Панкреонекроз, осложнения, хирургическое лечение, молодой возраст
Короткий адрес: https://sciup.org/140188330
IDR: 140188330 | УДК: 616.37-002.4-089-06-053.82
Surgical treatment of late complications of pancreonecrosis in young persons
Recently there has been a global trend to increased incidence of acute pancreatitis, with the development of late postnecrotic complications and chronic pancreatitis. Also there is an increase in the incidence of acute and chronic pancreatitis in young people leading to irreversible and life-threatening complications. The study presents an analysis of surgical treatment of late complications of pancreonecrosis in 117 young patients. Patients were examined in accordance with the algorithm include a thorough study of the complaints, anamnesis of disease, physical examination data, laboratory, instrumental, radiographic and ultrasonographic methods. In the period from 3 months to 10 years patients had been diagnosed with clinical manifestations of chronic postnecrotic pancreatitis accompanied by organic changes in pancreatic tissue requiring different methods of surgical correction. At the present stage of development of minimally invasive medical technologies played the leading role in the diagnosis and treatment of diseases of the pancreas, as they allow the work to reduce mortality and improve health outcomes.
Текст научной статьи Хирургическое лечение поздних осложнений панкреонекроза у лиц молодого возраста
За последние 30 лет наблюдается общемировая тенденция к увеличению заболеваемости острым деструктивным панкреатитом (ОДП), с развитием поздних постнекротических осложнений (ППО) и хронического панкреатита (ХП). Распространенность данной патологии в Европе составляет 25,0–26,4 на 100 тыс. населения [4, 14]. В России отмечается более интенсивный рост заболеваемости, и распространенность составляет 27,4–50 случаев на 100 тыс. [9].
Проблема перехода острого воспалительного процесса в поджелудочной железе (ПЖ) после перенесенного панкреонекроза в хроническую форму, является актуальной и в то же время малоизученной [3, 5].
По данным отечественных и зарубежных авторов отмечается увеличение частоты возникновения острых и хронических панкреатитов у лиц молодого возраста, приводящих к необратимым последствиям и жизнеугрожающим осложнениям [6, 7, 20]. Прослеживается «омоложение» этих заболеваний: средний возраст постановки диагноза снизился до 35 лет [1, 4, 19].
Быстрый прогресс в медицинских технологиях, произошедший за последние 20 лет, позволил улучшить процесс обследования больных с панкреатической ги- пертензией поджелудочной железы [8]. Однако ошибки в диагностике могут составлять до 90% на догоспитальном этапе и до 17% в стационаре. Большое число диагностических ошибок объясняется наличием многосимптомности клинических проявлений, малодоступностью поджелудочной железы для физикальных методов обследования, отсутствием четких диагностических алгоритмов [2, 10, 13, 17, 21].
В настоящее время все большее место в лечении поздних осложнений панкреонекроза стали занимать малоинвазивные методики [11, 12]. Традиционно основным методом лечения протоковой гипертензии поджелудочной железы, являются открытые оперативные вмешательства, не утратившие своей роли при лечении хронического постнекротического панкреатита [16, 18, 22].
В целом, по данным ряда исследований, эффективность различных методов хирургического лечения у больных с поздними осложнениями панкреонекроза превышает 70% [15, 16, 23]. Однако до сих пор не решен вопрос, какая из методик более эффективна и безопасна.
Материалы и методы
Проведен анализ результатов хирургического лечения 117 пациентов, находившихся в период с 2005 по

2014 гг. в клинике общей хирургии ВМА имени С.М. Кирова по поводу острого тяжелого панкреатита. Среди пациентов мужчин было 102 (87,2%), женщин 15 (12,8%). Возраст больных находился в пределах от 20 до 45 лет. Средний возраст составил 39,1 ± 2,9 года.
У данной группы пациентов в сроки от 3 месяцев до 10 лет развились и были диагностированы клинические проявления хронического постнекротического панкреатита, сопровождавшиеся органическими изменениями в ткани поджелудочной железы (табл. 1), требовавшие различных методов хирургической коррекции.
Обследование больных с поздними постнекротическими осложнениями проводилось по алгоритму, включавшему тщательное изучение жалоб, анамнеза заболевания, данных объективного обследования, лабораторных, инструментальных, рентгенологических и ультрасонографических методов исследования.
Использование ультразвуковой сонографии позволило диагностировать деформацию, изменение размеров поджелудочной железы у 112 (95,7%) пациентов. Паренхиматозные конкременты диагностированы в 16 (13,7%) случаях. У 55 (47,0%) больных стало возможным определение сегментарного характера расширения главного панкреатического протока.
С целью уточнения морфологических изменений протоковой системы поджелудочной железы, желчевыводящих протоков, полученных при ультрасонографии, использовалась магнитно-резонасная томография. Данный метод в условиях холангиорежима применен у 97 пациентов, среди которых в 86 (88,7%) случаях был установлен факт панкреатической протоковой гипертензии. Причиной гипертензии у 53 (54,6%) пациентов стала стриктура главного панкреатического протока, вирсунголитиаз – в 11 (11,3%) случаях, стриктура общего желчного протока – в 13 (13,4%) наблюдениях.
Метод компьютерной томографии был использован в 57 (48,7%) наблюдениях с целью диагностики гиперэхогенных образований, постнекротических свищей, интрапанкреатических кист.
Протокол эндоскопической ультрасонографии был выполнен у 24 (20,5%) пациентов, что позволило диагностировать билиарную и панкреатическую гипертензию, более детально оценить характер морфологических из-
Табл. 1. Характеристика поздних осложнений панкреонекроза
Эндоскопическая ретроградная холангиопанкреати-кография, выполненная 76 (64,9%) пациентам, позволила установить факт и причину протоковой гипертензии поджелудочной железы во всех наблюдениях. Возможность определения показаний к хирургической коррекции во время проведения процедуры позволило выполнить одномоментную лечебную манипуляцию у 72 (94,7%) больного с поздними осложнениями панкреонекроза.
Результаты и обсуждения
В структуре поздних осложнений панкреонекроза кисты поджелудочной железы выявлены у 48 пациентов.
Выбор способа миниинвазивного хирургического лечения пациентов с постнекротическими кистами поджелудочной железы основывался на результатах до-операционного обследования, направленного на оценку проходимости главного панкреатического протока и выявление связи полости кисты с протоковой системой железы. Наиболее информативными методами визуализации сообщения полости кисты с панкреатическими протоками стали пункция кистозного образования с последующей фистулографией (n = 15) и эндоскопическая ретроградная холангиопанкреатикография (n = 14), которая в свою очередь имела преимущество перед пункционной фистулографией в виде возможности выявления сопутствующих патологических изменений общего желчного протока. Сообщение постнекротической кисты с протоковой системой было выявлено у 5 пациентов. Стриктуры главного панкреатического протока – у 18.
Наличие стриктуры главного панкреатического протока и связи кисты с протоковой системой являлось показанием к выполнению эндоскопического транспапиллярного стентирования главного панкреатического протока у 23 пациентов (рис. 1).
Эндоскопическое стентирование оказалось неэффективным в 3 случаях.
Чрескожное пункционное дренирование постнекротических кистозных образований выполнено 19 пациентам, у которых на дооперационном этапе не были выявлены изменения протоковой системы поджелудочной железы. Положительные результаты были получены в 18 наблюдениях. Рецидив наблюдался у 1 больного. Причиной явилось недостаточно длительное стояние дренажного катетера.
Возможность использования в лечебном процессе гастроскопа, оснащенного ультрасонографическим датчиком, позволила выполнить эндоскопическое трансмуральное дренирование кист через стенку желудка. Единственным и обязательным условием выполнения данного вмеша-

тельства являлось интимное прилегание стенки кисты к желудку. В 5 случаях дренирование было завершено выполнением цистогастрального стентирования, у 1 пациента – установкой цистоназального дренажного катетера. Во всех наблюдениях были получены хорошие результаты.
Открытые дренирующие операции выполнены 2 пациентам, в связи с неэффективностью миниинвазив-ных методов.
Постнекротические панкреатические свищи отмечены у 16 больных. В 11 случаях выявлена стриктура главного панкреатического протока. У 3 (18,8%) пациентов при рентгенологическом исследовании были выявлены внутренние свищи, которые не имели клинических проявлений и не требовали лечения. При наружных панкреатических свищах изолированное применение консервативной терапии было эффективным у 2 (12,5%) пациентов. Наличие стриктуры вирсунгова протока расценивалось как наиболее вероятная причина функционирования свища, и являлось показанием к выполнению эндоскопического транспапиллярного стентирования. Стентирование главного панкреатического протока было выполнено 11 пациентам, что позволило ликвидировать свищи во всех случаях.
Изолированные рубцовые стриктуры главного панкреатического протока отмечены в 24 наблюдениях. Лечение данного вида осложнений начиналось с выполнения эндоскопической ретроградной холангиопанкреа-тикографии, в ходе которой оценивалась протяженность и степень выраженности стриктуры. У 18 (75%) пациентов с одиночными непротяженными (менее 5 мм) протоковыми стриктурами была выполнена одномоментная эндоскопическая коррекция, включавшая в себя во всех случаях папиллосфинктеротомию, баллонную дилатацию и стентирование в 12 наблюдениях. Средний срок нахождения стента в просвете главного панкреатического протока составил 8 недель. Удаление стента производилось после разрешения стриктуры, которое оценивали с помощью динамической ультрасонографии и магнитно-резонанс- ной холангиопанкреатографии. В 3 (18,7%) случаях потребовался повторный сеанс баллонной дилатации с заменой панкреатического стента. У всех пациентов данной группы получен положительный результат лечения.
Множественные стриктуры, сочетающиеся с множественными конкрементами по ходу главного панкреатического протока выявлены у 5 пациентов. В связи с невозможностью эндоскопической коррекции, были сформулированы показания к наложению продольного панкреатикоеюноанастомоза на отключенной петле по Ру. У одного пациента выполнена резекция хвоста поджелудочной железы.
Лечение постнекротических стриктур интрапан-креатической части общего желчного протока у 18 пациентов начинали с выполнения эндоскопической ретроградной холангиографии. По ее результатам в 16 (88,9%) наблюдениях были сформулированы показания для одномоментной эндоскопической коррекции, которая включала папиллосфинктеротомию, баллонную дилатацию и установку стента (рис. 2).
В 12 (75%) наблюдениях эндоскопическое лечение было окончательным. У 4 (25%) пациентов отмечался рецидив стриктуры, что потребовало открытого оперативного вмешательства. Следует отметить, что выполненное в предоперационном периоде эндоскопическое стентирование желчевыводящих путей, позволило снизить операционный риск за счет купирования явлений механической желтухи.
Постнекротический вирсунголитиаз отмечен в 11 случаях. У 4 (36,4%) пациентов применялась эндоскопическая литоэкстракция, показанием к которой являлось наличие конкрементов в главном панкреатическом протоке, не превышающих 5 мм диаметре. В 7 (63,6%) наблюдениях выполнен продольный панкреатикоеюно-анастомоз на отключенной петле по Ру.
Таким образом, на фоне интенсивно развивающихся методов лучевой диагностики значительно возросла частота
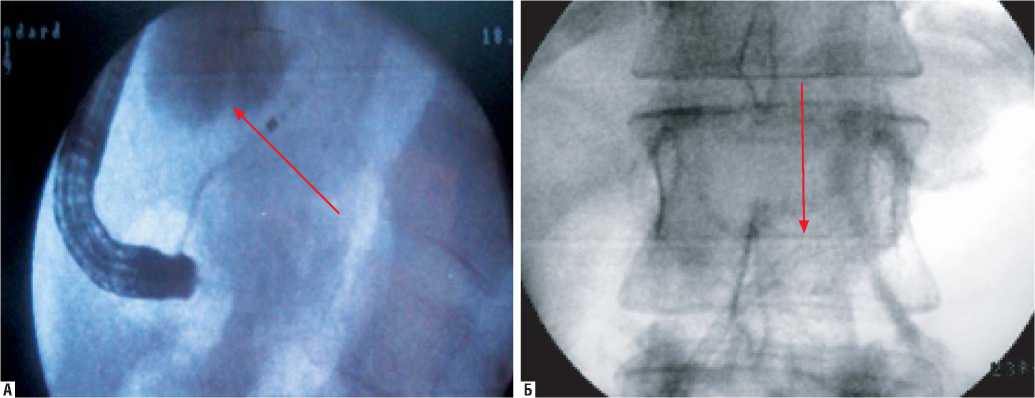
Рис. 1. Рентгенограммы. А – катетеризация главного панкреатического протока и контрастирование кисты головки поджелудочной железы. Б – стент в главном панкреатическом протоке

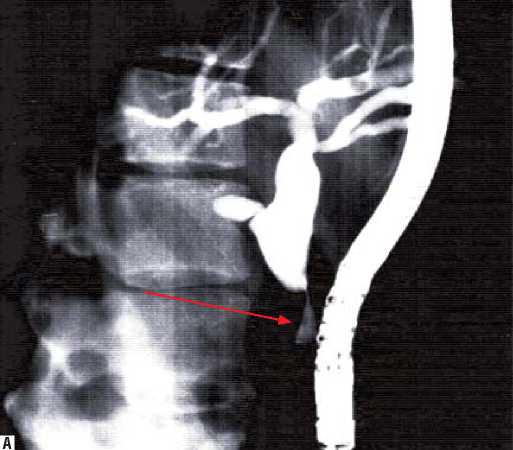
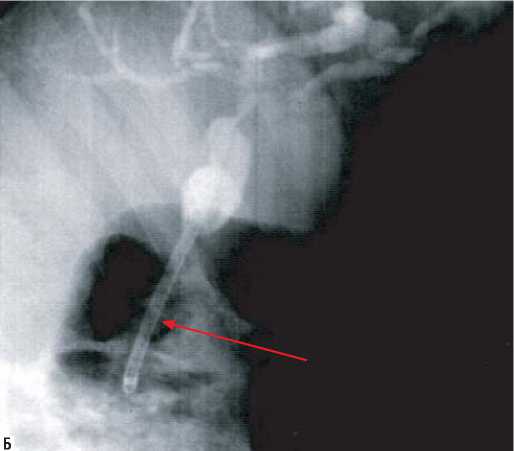
Рис. 2. Холангиограммы. А – стриктура интрапанкреатической части общего желчного протока. Б – стентирование общего желчного протока
выявления поздних осложнений панкреонекроза. Анализ структуры осложнений у лиц молодого возраста свидетельствует о том, что практически у 50% пациентов формируются стриктуры главного панкреатического протока, которые приводят к развитию постнекротических кист и свищей поджелудочной железы. Использование современных ми-ниинвазивных хирургических методов позволяет получить хорошие результаты более чем у 85% больных.
Список литературы Хирургическое лечение поздних осложнений панкреонекроза у лиц молодого возраста
- Александрова И.В., Ильинский М.Е., Рей С.И., Киселев В.В., Ларионов И.Ю. Тяжелый острый панкреатит с ранней прогрессирующей полиорганной недостаточностью//Хирургия. -2013. -№ 9. -С. 29-33.
- Бурдюков М.С., Нечипай А.М., Юричев И.Н., Чистякова О.В., Романенко Н.В. Тонкоигольная пункция под контролем эндоскопической ультрасонографии в диагностике опухолей билиопанкреатодуоденальной зоны//Анналы хирург. гепатологии. -2010. -Т. 15, № 2. -С. 66-71.
- Королев М.П., Федотов Л.Е., Аванесян Р.Г., Турянчик М.М., Фадеева Ю.В. Постнекротические кисты поджелудочной железы: Возможные пути малоинвазивного наружного и внутреннего дренирования//Вестн. хирургии. -2012. -Т. 171, № 3. -С. 72-77.
- Маев И.В. Болезни поджелудочной железы: Практ. руководство. -М.: ГЭОТАР-Медиа, 2009. -736 с.
- Недашковский Э.В. Острый панкреатит: Руководство для врачей. -М.: ГЭОТАР-Медиа, 2009. -272 с.
- Нестеренко Ю.А., Лаптев В.В., Михайлусов С.В. Диагностика и лечение деструктивного панкреатита. -М.: БИНОМ-Пресс, 2004. -304 с.
- Паклина О.В., Сетдикова Г.Р., Чекмарева И.А. Морфологическая характеристика кистозных опухолей поджелудочной железы//Анналы хирург. гепатологии. -2012. -Т. 17, № 1. -С. 26-34.
- Прядко А.С., Майстренко Н.А., Ромащенко П.Н., Бойко И.Ю. Малоинвазивные технологии в диагностике и лечении хронического панкреатита//Анналы хирург. гепатологии. -2012. -Т. 17, № 2. -С. 55-64.
- Степанова Ю.А., Кармазановский Г.Г. Возможности лучевых методов исследований в диагностике осложнений хронического панкреатита//Рос. журн. гастроэнтерологии, гепатологии и колопроктологии. -2009. -№ 2. -С. 43-57.
- Шулешова А.Г., Брехов Е.И., Добрусин В.В., Прокопович А.И., Старо-стенко А.В., Кардаш Н.А. Диагностика и результаты эндоскопических методов лечения заболеваний большого дуоденального сосочка//Мед. вестн. МВД. -2012. -№ 1. -С. 8-17.
- Bahr M.H., Davis B.R., Vitale G.C. Endoscopic management of acute pancreatitis//Surg. Clin. North Amer. -2013. -Vol. 93, N 3, -P. 563-584.
- Bakker O.J., van Baal M.C., van Santvoort H.C., Besselink M.G., Poley J.W., Heisterkamp J., Bollen T.L., Gooszen H.G., van Eijck C.H. Dutch Pancreatitis Study Group. Endoscopic transpapillary stenting or conservative treatment for pancreatic fistulas in necrotizing pancreatitis: Multicenter series and literature review//Ann. Surg. -2011. -Vol. 253, N 5, -P. 961-967.
- Christodoulou D.K., Tsianos E.V. Role of endoscopic retrograde cholangiopancreatography in pancreatic diseases//World J. Gastroenterol. -2010. -Vol. 16, N 38. -P. 4755-4761.
- Coté G. A. Yadav D., Slivka A., Hawes R.H., Anderson M.A., Burton F.R., Brand R.E., Banks P.A., Lewis M.D., Disario J.A., Gardner T.B., Gelrud A., Amann S.T., Baillie J., Money M.E., O’Connell M., Whitcomb D.C., Sherman S. Alcohol and smoking as risk factors in an epidemiology study of patients with chronic pancreatitis//Clin. Gastroenterol. Hepatol. -2011. Vol. 9, N 3. -P. 266-273.
- Irani S., Baron T.H., Akbar A., Lin O.S., Gluck M., Gan I., Ross A.S., Petersen B.T., Topazian M., Kozarek R.A. Endoscopic treatment of benign biliary strictures using covered self-expandable metal stents (CSEMS)//Dig. Dis. Sci. -2014. -Vol. 59, N 1. -P. 152-160.
- Neuhaus H. Therapeutic pancreatic Endoscopy//Endoscopy. -2004. -Vol. 36, N 1 -P. 8-16.
- Oza V.M., Kahaleh M. Endoscopic management of chronic pancreatitis//World J. Gastrointest. Endosc. -2013. -Vol. 5, N 1 -P. 19-28.
- Pezzilli R. Chronic pancreatitis: early diagnosis and endoscopic management of pain//JOP. -2006. -Vol. 7, N 6. -P. 674-675.
- Pezzilli R. Etiology of chronic pancreatitis: Has it changed in the last decade?//World J. Gastroenterol. -2009. -Vol. 15, N 38. -P. 4737-4740.
- Rizwan M.M., Singh H., Chandar V., Zulfiqar M., Singh V. Duodenal diverticulum and associated pancreatitis: case report with brief review of literature//World J. Gastrointest. Endosc. -2011. -Vol. 3, N 3 -P. 62-63.
- Sai J.K., Suyama M., Kubokawa Y., Watanabe S. Diagnosis of mild chronic pancreatitis (Cambridge classification): comparative study using secretin injection-magnetic resonance cholangiopancreatography and endoscopic retrograde pancreatography//World J. Gastroenterol. -2008. -Vol. 14, N 8. -P. 1218-1221.
- Shen Y., Liu M., Chen M., Li Y., Lu Y., Zou X. Covered metal stent or multiple plastic stents for refractory pancreatic ductal strictures in chronic pancreatitis: A systematic review//Pancreatology. -2014. -Vol. 14, № 2. -P. 87-90.
- Tanaka T., Kuroki T., Kitasato A., Adachi T., Ono S., Hirabaru M., Matsushima H., Takatsuki M., Eguchi S. Endoscopic transpapillary pancreatic stenting for internal pancreatic fistula with the disruption of the pancreatic ductal system//Pancreatology. -2013. -Vol. 13, N 6. -P. 621-624.


