Хирургическое лечение рака почки, осложненного опухолевым тромбозом нижней полой вены
Автор: Хвастунов Р.А., Юсифова А.А.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Случай из практики
Статья в выпуске: 2 (54), 2017 года.
Бесплатный доступ
В статье представлены результаты лечения рака почки, осложненного чрезмерно диафрагмальным тромбозом нижней полой вены.
Рак почки, наддиафрагмальный тромбоз нижней полой вены
Короткий адрес: https://sciup.org/142149231
IDR: 142149231 | УДК: 616.61-006.6+616.146-005.6]-089
Surgical treatment of renal cancer complicated by overdiaphragmatic thrombosis
The article presents the results of treating renal cancer complicated by overdiaphragmatic thrombosis of the inferior vena cava.
Текст научной статьи Хирургическое лечение рака почки, осложненного опухолевым тромбозом нижней полой вены
Рак почки составляет 2–3 % от всех онкологических заболеваний, а в онкоурологии он занимает 3-е место после рака простаты и рака мочевого пузыря. Преимущественно рак почки выявляется у пациентов 40–60 лет, при этом у мужчин в 2–3 раза чаще, чем у женщин. Отличительной особенностью рака почки (РП) является частое, по сравнению с другими опухолями, его распространение по венозным коллекторам как по пути наименьшего сопротивления инвазивному росту, а именно по почечной и нижней полой вене (НПВ) вплоть до правого предсердия. Считается, что проникновение почечно-клеточного рака в просвет почечной вены имеет место в 25–30 % наблюдений, а распространение в нижнюю полую вену – в 4–10 % случаев [2]. Термин венозная инвазия означает проникновение опухоли в просвет сосудов (продолженный рост) без обязательного прорастания сосудистой стенки. Протяженность таких тромбов может достигать 20 см. Они фиксированы к опухоли в паренхиме почки и флотируют на разном уровне в просвете НПВ.
Предложенная в 1987 г. R. Neves [2] классификация тромбов НПВ (в модификации J. Nesbitt) выглядит следующим образом:
уровень I – подпеченочный;
уровень II – внутрипеченочный;
уровень III – надпеченочный;
уровень IV – с распространением в предсердие.
Весьма оригинальный подход с систематизацией опухолевых венозных тромбов предложен Bachmann [2]. При этом в качестве определяющего параметра используется разделение тромбов на требующие остановки сердца и использования аппарата искусственного кровообращения и не требующие:
1 тип – не требующие остановки системного кровообращения:
– малые интракавальные тромбы;
– четко выявленная подпеченочная локализация края тромба.
2 тип – оборудование для остановки системного кровообращения должно быть подго-товлено,но может не понадобиться;
2а тип – остановка кровообращения, возможно, потребуется, в операционной имеется оборудование для вено-венозного шунтирова-ния:супрагепатические, но инфрадиафрагмаль-ные тромбы; супрадиафрагмальные свободно флотирующие тромбы;
2в тип – необходимость в остановке кровообращения четко определена: опухоль инфильтрирует сосудистую стенку в супрагепати-ческом отделе НПВ в области печеночных вен или правого предсердия; большие супрагепати-ческие тромбы; тромбы, при которых высоко вероятна эмболия.
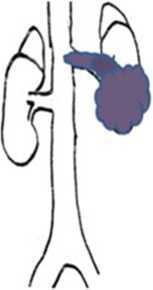
Классификация опухолевых тромбов, согласно клинике Мейо, выглядит следующим образом (рис. 1):
0 – тромб ограничен почечной веной;
I – тромб НПВ менее чем на 2 см выше почечной вены;
-
II – тромб более чем на 2 см выше почечной вены, но ниже печеночных вен;
-
III – тромб на уровне или выше печеночных вен, но ниже диафрагмы;
-
IV – выше диафрагмы.
Level II Level III Level IV
Рис. 1. Уровни поражения нижней полой вены опухолевым тромбом
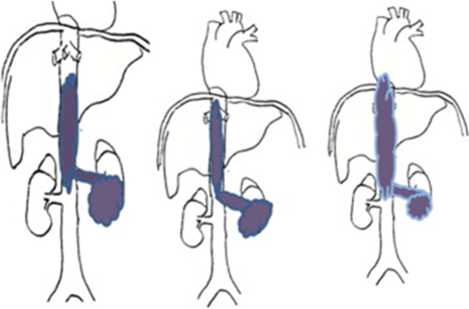
В зависимости от протяженности и отношения к печеночным венам выделяют 4 вида тромбов НПВ (Novick): периренальные, субпеченочные, внутрипеченочные (ретропеченоч-ные) и надпеченочные. Первые три вида относят к группе поддиафрагмальных тромбов. Надпеченочные, они же наддиафрагмальные тромбы, подразделяют на внутриперикар-диальные и внутрипредсердные.
Уровень распространения тромба является важным фактором при выборе метода хирургического лечения. Для планирования техники операции и прогнозирования результатов лечения большое значение имеет не только протяженность опухолевого тромба, но и степень его фиксации и врастания в сосудистую стенку.
Хирургия опухолевых тромбов нижней полой вены представляет собой одну из самых сложных проблем онкоурологии. Хирургическое лечение остается основным методом лечения почечно-клеточного рака, при этом тромбоз НПВ на сегодняшний день не может служить основанием для отказа от оперативного лечения. Даже при отдаленных метастазах успешная нефрэктомия с тромбэктомией улучшают прогноз.
Основным отличием тромбэктомии от просто радикальной нефрэктомии является необходимость мобилизации, контроля и резекции НПВ, что превращает обычную полостную операцию в сосудистую и может представлять определенные технические сложности. Удаление тромба при его распространении на правое предсердие особенно опасно и при некоторых видах тромбоза, требующего кардиопульмонального шунтирования, гипотермии с остановкой кровообращения [1].
Применение кардиопульмонального шунтирования показано для удаления фиксированных тромбов, распространяющихся выше диафрагмы, когда использование более простых методов опасно в отношении фрагментации опухоли и развития тромбоэмболических осложнений.
Мы приводим клинический пример, посвященный радикальному лечению рака почки с обширным тромбозом нижней полой вены.
Пациент П., 68 лет, поступил в ГБУЗ ВОКО 3.04.2017 г. с жалобами на болезненное мочеиспускание. По данным МРТ органов забрюшинного пространства: размеры правой почки 10,6х5,4х5,3 см. Структура паренхимы неоднородная, за счет образования в средней трети размерами 6,8х9,1х6,3 см. Отмечается окклюзия нижней полой вены опухолевидным образованием на уровне Th11-L1, неправильной формы, с ровными четкими контурами, размерами 7,4х5,4х3,8 см, прослеживается связь образования с правой почкой (рис. 2).
Верхушка тромба располагалась еще выше – над диафрагмой. Мы узнали об этом только в ходе операции и вынужденно модифицировали намеченный план хирургического вмешательства. Этот пациент, помимо распространенного рака правой почки, имел доброкачественную гиперплазию предстательной железы с билатеральным гидронефрозом. При сохранении экскреторной функции почек высокий уровень креатинина (177 мкмоль/л) не позволил нам выполнить КТ с контрастированием.
07.04.2017 г. после верхне-срединной лапаротомии мы обнаружили большую опухоль почки диаметром 15 см с интракаваль-ным тромбом, уходящим за купол диафрагмы.
Типично произведена субренальная изоляция НПВ, пережата левая почечная вена, лигирована правая ренальная артерия. Вершина тромба через брюшную полость не определяется. Вскрыта диафрагма и выполнена перикардотомия. НПВ пережата у места впадения в правое предсердие. Выполнена НЭ с резекцией 10 см НПВ. Тромб извлечен полностью (рис. 3, 4). Кровопотеря 2,5 л, реинфузия 1 л аутоэритроцитов. Время пережатия НПВ 15 минут. После восстановления кровотока по НПВ гемодинамика прочно стабилизировалась.
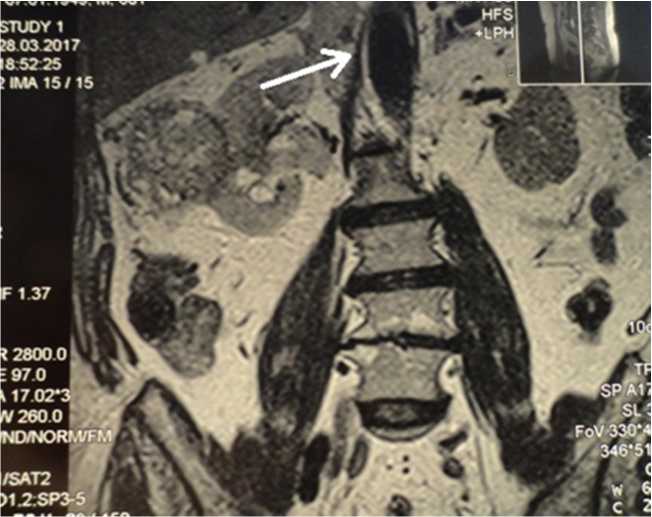
Рис. 2. Окклюзия нижней полой вены на уровне Th11-L1 (маркирована стрелкой)
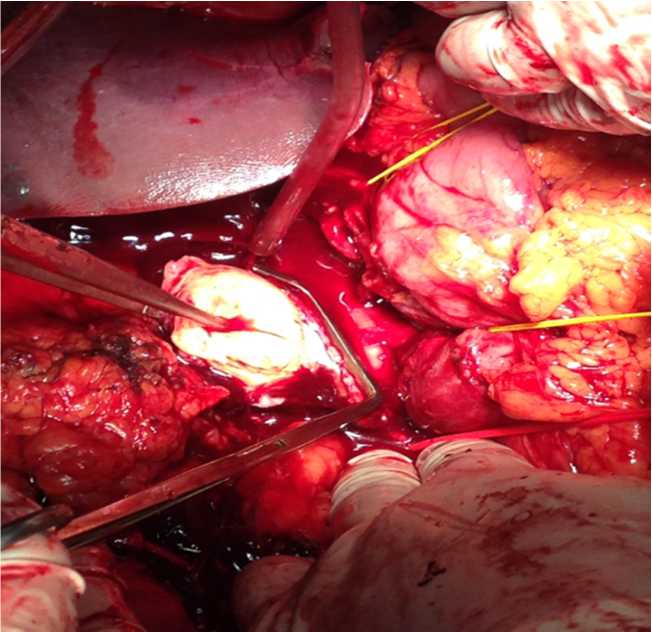
Рис. 3. Экстракция тромба НПВ
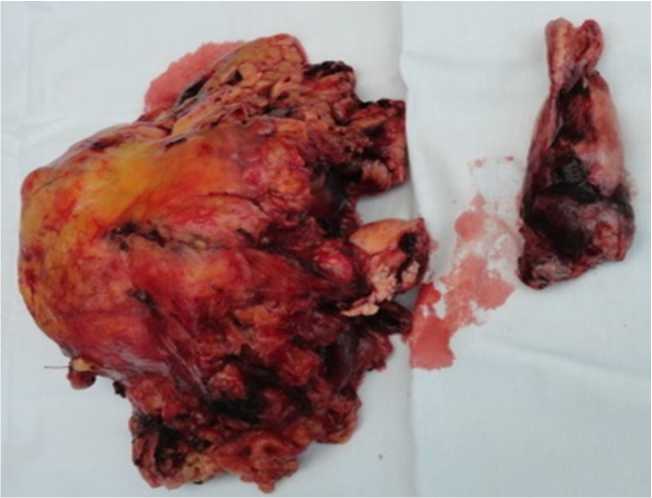
Рис. 4. Макропрепарат: опухоль почки с интракавальным наддиафрагмальным тромбом
Гистологическое заключение первичной опухоли и тромботических масс – гипернефрома. Больной выписан через 10 дней после операции в удовлетворительном состоянии без дополнительного противоопухолевого лечения. Междисциплинарный консилиум врачей онкологов признал оперативное лечение радикальным. Заключительный диагноз – ЗНО почки Т3сN0M0.
Таким образом, несмотря на техническую сложность нефрэктомий с тромбэктомией из нижней полой вены, особенно при массивных наддиафрагмальных тромбах, они не имеют альтернатив при достижении радикализма лечения. Их успех определяет готовность хирургической бригады к сосудистой изоляции крупных венозных сосудов и быстрых действий в условиях неминуемой массивной одномоментной кровопотери, а также опыт анестезиологов в проведении наркоза при резком падении артериального давления и реинфузии компонентов аутокрови.
Список литературы Хирургическое лечение рака почки, осложненного опухолевым тромбозом нижней полой вены
- Давыдов, М. И. Хирургическое лечение местно распространенного и метастатического рака почки//М. И. Давыдов, В. Б. Матвеев. -М. -2006. -110 с.
- Щукин, Д. В. Хирургия опухолевых тромбов нижней полой вены при раке почки/Д. В. Щукин, Ю. А. Илюхин. -Белгород. -2007. -196 с.


