Хирургическое лечение вторичного гиперпаратиреоза у пациентов с хронической болезнью почек 5Д стадии: патоморфологическое обоснование объема и техники операций
Автор: Белоконев В.И., Галстян Н.Э., Пономарева Ю.В.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 6 т.15, 2025 года.
Бесплатный доступ
Вторичный гиперпаратиреоз (ВГПТ) является тяжёлым осложнением у пациентов с хронической болезнью почек (ХБП) 5Д стадии, получающих программный гемодиализ. Сопутствующая патология щитовидной железы встречается у 83–86% пациентов с ВГПТ, что требует комплексного хирургического подхода. Выбор техники и объёма оперативного вмешательства остаётся предметом дискуссий. Цель: улучшить результаты хирургического лечения вторичного гиперпаратиреоза у пациентов с ХБП 5Д стадии путём патоморфологического обоснования объёма и техники выполнения оперативных вмешательств с учётом сопутствующих заболеваний щитовидной железы. Материал и методы. Проведён анализ лечения 130 пациентов с ХБП 5Д стадией и ВГПТ (54 мужчины, 76 женщин; соотношение 1:1,41). Пациенты были разделены на две группы: группа 1 (n=74) – паратиреоидэктомия (ПТЭ) при ревизии всех возможных зон расположения околощитовидных желез (ОЩЖ) в сочетании с тиреоидэктомией; группа 2 (n=56) – ПТЭ без вмешательств на щитовидной железе, включая подгруппу 2а (n=47) – ПТЭ с широкой ревизией, и подгруппу 2б (n=9) – селективная ПТЭ из малоинвазивных доступов. Проводились лабораторные исследования (Са, Р, иПТГ, гормоны щитовидной железы), инструментальная диагностика (УЗИ, сцинтиграфия с ⁹⁹ᵐTc-пертехнетатом и ⁹⁹ᵐTc-технетрилом, КТ), патоморфологическое исследование удалённых тканей. Результаты. Уровень иПТГ до операции составил 2396,76 (1440,90; 2500,00) пг/мл, что в 10–20 раз превышает целевые значения. При УЗИ узловые образования в щитовидной железе выявлены у 83,1% пациентов. В группе 1 хорошие результаты достигнуты у 97,3% пациентов, рецидив – у 2,7% (эктопические ОЩЖ). В группе 2а хорошие результаты – у 91,5%, в подгруппе 2б – только у 44,4%, рецидивы – у 55,6% (р<0,001). Патоморфологически выявлены: аденомы ОЩЖ – 16,5%, диффузная гиперплазия – 29,5%, диффузно-узловая гиперплазия – 51,6%. Диффузно-узловая гиперплазия развивается у пациентов с длительностью диализного анамнеза 10,44±4,00 года и рефрактерна к медикаментозной терапии. В щитовидной железе обнаружены: коллоидный зоб – 86,5%, диффузный токсический зоб – 2,7%, аутоиммунный тиреоидит – 15,6%, папиллярный рак – 2,7%. Выводы. Комплексная диагностика с использованием определения иПТГ, УЗИ, сцинтиграфии и интраоперационной ревизии всех возможных зон расположения ОЩЖ позволяет достичь целевого уровня иПТГ у 97,3% пациентов при сочетании с тиреоидэктомией и у 91,5% при изолированной ПТЭ с широкой ревизией. Селективная ПТЭ из малоинвазивных доступов приводит к рецидиву в 55,6% случаев. Развитие диффузно-узловой гиперплазии ОЩЖ при длительности диализа 6–14 лет указывает на необходимость раннего хирургического вмешательства при появлении клинических проявлений ВГПТ. Высокая частота сопутствующей патологии щитовидной железы (83,1%) требует тщательной предоперационной диагностики и готовности к выполнению тиреоидэктомии.
Вторичный гиперпаратиреоз, хроническая болезнь почек, паратиреоидэктомия, заболевания щитовидной железы, гемодиализ, патоморфология
Короткий адрес: https://sciup.org/143185443
IDR: 143185443 | УДК: 616.447-006.5-089:616.61-008.64 | DOI: 10.20340/vmi-rvz.2025.6.CLIN.3
Surgical treatment of secondary hyperparathyroidism in patients with chronic kidney disease stage 5D: pathomorphological rationale for the extent and technique of operations
Secondary hyperparathyroidism (SHPT) is a severe complication in patients with chronic kidney disease (CKD) stage 5D receiving maintenance hemodialysis. Concomitant thyroid pathology occurs in 83-86% of patients with SHPT, requiring a comprehensive surgical approach. The choice of technique and extent of surgical intervention remains controversial. Objective. To improve the outcomes of surgical treatment of secondary hyperparathyroidism in patients with CKD stage 5D through pathomorphological justification of the extent and technique of surgical interventions, considering concomitant thyroid diseases. Material and Methods. Treatment analysis of 130 patients with CKD stage 5D and SHPT (54 men, 76 women; ratio 1:1.41) was conducted. Patients were divided into 2 groups. Group 1 (n=74): parathyroidectomy (PTX) with revision of all possible locations of parathyroid glands (PG) combined with thyroidectomy. Group 2 (n=56): PTX without thyroid intervention, including subgroup 2a (n=47) – PTX with extensive revision, and subgroup 2b (n=9) – selective PTX via minimally invasive approaches. Laboratory tests (Ca, P, iPTH, thyroid hormones), instrumental diagnostics (ultrasound, scintigraphy with ⁹⁹ᵐTc-pertechnetate and ⁹⁹ᵐTc-sestamibi, CT), and pathomorphological examination of removed tissues were performed. Results. Preoperative iPTH level was 2396.76 (1440.90; 2500.00) pg/ml, 10-20 times higher than target values. Ultrasound revealed thyroid nodules in 83.1% of patients. In Group 1, good results were achieved in 97.3% of patients, recurrence in 2.7% (ectopic PG). In Group 2a, good results were observed in 91.5%, in subgroup 2b – only in 44.4%, recurrences – in 55.6% (p<0.001). Pathomorphologically identified: PG adenomas – 16.5%, diffuse hyperplasia – 29.5%, diffuse-nodular hyperplasia – 51.6%. Diffuse-nodular hyperplasia develops in patients with dialysis duration of 10.44±4.00 years and is refractory to medical therapy. Thyroid pathology included: colloid goiter – 86.5%, toxic diffuse goiter – 2.7%, autoimmune thyroiditis – 15.6%, papillary cancer – 2.7%. Conclusions. Comprehensive diagnostics using iPTH determination, ultrasound, scintigraphy, and intraoperative revision of all possible PG locations achieves target iPTH levels in 97.3% of patients when combined with thyroidectomy and in 91.5% with isolated PTX with extensive revision. Selective PTX via minimally invasive approaches results in recurrence in 55.6% of cases. Development of diffuse-nodular PG hyperplasia with dialysis duration of 6-14 years indicates the need for early surgical intervention upon appearance of clinical manifestations of SHPT. High frequency of concomitant thyroid pathology (83.1%) requires thorough preoperative diagnostics and readiness to perform thyroidectomy.
Текст научной статьи Хирургическое лечение вторичного гиперпаратиреоза у пациентов с хронической болезнью почек 5Д стадии: патоморфологическое обоснование объема и техники операций
У пациентов с ХБП 5Д стадией, получающих программный гемодиализ, тяжёлым осложнением является вторичный гиперпаратиреоз (ВГПТ), который характеризуется гипокальциемией, гиперфосфатемией, дефицитом 25(OH)D или нарушением синтеза 1,25(OH)₂D, что приводит к стимулированной секреции паратгормона околощитовидными железами (ОЩЖ) [1]. Гиперфункция ОЩЖ создаёт предпосылки для гиперплазии их клеток, которая по морфологическим характеристикам вначале является диффузной, а затем переходит в узловую форму [2–4].
Радикальной операцией при ВГПТ является тотальная паратиреоидэктомия (ПТЭ) без и с аутотрансплантацией ткани ОЩЖ [5–8]. Результаты ПТЭ зависят от техники выполнения вмешательств [9–11]. Анатомически ОЩЖ расположены по задней поверхности щитовидной железы. Хотя железы анатомически обособлены и имеют раздельное кровоснабжение, они объединены единым клетчаточным и связочным пространствами. Это влияет на обнаружение ОЩЖ при поиске и затрудняет технику их удаления, которая усложняется при заболеваниях щитовидной железы (ЩЖ).
У пациентов с уремической болезнью, находящихся на программном гемодиализе, при УЗИ ЩЖ у 55–61,8% выявляются узловые образования [12, 13]. Binhin Zhao и соавт. [14] у пациентов с ВГПТ заболевания щитовидной железы установили в 68,3% случаев, среди них диффузное поражение ЩЖ было у 4,3%, узловой зоб – у 76,8%, в том числе у 10,1% – подозрение на злокачественность узлового зоба.
Поэтому лечение пациентов с ХБП 5Д стадии и ВГПТ с сопутствующими и часто встречающимися заболеваниями ЩЖ является актуальным вопросом, в том числе из-за риска развития в узловых образованиях папиллярного рака.
ЦЕЛЬ ИССЛЕДОВАНИЯ – улучшить результаты хирургического лечения вторичного гиперпаратиреоза у пациентов с ХБП 5Д стадии путём патомор-фологического обоснования объёма и техники выполнения оперативных вмешательств с учётом сопутствующих заболеваний щитовидной железы.
МАТЕРИАЛ И МЕТОДЫ
Дизайн исследования
Проведено проспективное сравнительное когортное исследование 130 пациентов с ХБП 5Д стадией и ВГПТ, находившихся на лечении в ГБУЗ СО «Самарская городская клиническая больница №1 им. Н.И. Пирогова» и СОКБ им. В.Д. Середавина в период с 2015 по 2023 годы.
Характеристика пациентов
Мужчин было 54 (41,54%), женщин – 76 (58,46%). Соотношение мужчин и женщин составило 1:1,41. Средний возраст составил 52,3±12,8 года. Статистически значимое преобладание женщин отмечалось в возрасте от 61 до 70 лет (χ²=9,531; р=0,003). Распределение пациентов по возрасту в группах исследования не выявило статистически значимых различий (р=0,926).
Пациенты были разделены на две группы.
-
• Группа 1 (n=74): паратиреоидэктомия измененных ОЩЖ при ревизии всех возможных зон их расположения в сочетании с тиреоидэктомией из-за выявленных заболеваний щитовидной железы. Женщины составили 58,11%.
-
• Группа 2 (n=56): паратиреоидэктомия без вмешательств на ЩЖ. Женщины составили 58,93%. В группе 2 выделено две подгруппы:
-
- подгруппа 2а (n=47): ПТЭ проведена путём ревизии всех возможных зон расположения ОЩЖ.
-
- подгруппа 2б (n=9): выполнена селективная ПТЭ из малоинвазивных доступов.
Клиническая картина
Пациенты в группах предъявляли жалобы на боли в костях (81,54%), суставах (45,38%), мышцах (35,38%), а также слабость (51,54%). Доминирующими сопутствующими заболеваниями были гипертоническая болезнь (10,0%), сахарный диабет (16,2%), ишемическая болезнь сердца (9,23%), хроническая сердечная недостаточность (7,69%).
Из 130 пациентов с ВГПТ у 112 (86,15%) до операции были выявлены сопутствующие заболевания в ЩЖ. Особенность клинических проявлений ВГПТ при ХБП 5Д стадии состояла в том, что пациенты не акцентировали внимания на жалобы, характерные для заболеваний ЩЖ, таких как сердцебиение, затруднение при глотании и дыхании. По классификации ВОЗ (2011) увеличение ЩЖ I степени было у 44 (33,8%), II степени – у 88 (66,2%).
Методы обследования
Лабораторные и биохимические методы включали общий анализ крови, определение билирубина, мочевины, креатинина, щелочной фосфатазы, АЛАТ, АСАТ, СРБ, фибриногена, АЧТВ, МНО, фосфора, кальция общего и ионизированного, хлора, натрия. Методом ИФА определяли гормоны Т3, Т4, ТТГ, иПТГ.
Инструментальное обследование пациентов проводили с помощью:
-
- УЗИ щитовидной и околощитовидных желез;
-
- радиоизотопных исследований (двухдневной сцинтиграфии препаратами ⁹⁹ ᵐ Tc-пертехнетатом и ⁹⁹ ᵐ Tc-технетрилом (МИБИ));
-
- КТ и МРТ (у 10% пациентов);
-
- рентгенологического исследования органов грудной клетки, костей черепа и конечностей.
Морфологически были исследованы удалённые околощитовидные (ОЩЖ) и щитовидные (ЩЖ) железы, биоптаты претиреоидных мышц, полученные интраоперационно у пациентов на основании их информированного согласия, фрагменты артерий и вен, резецированных у 60 пациентов при реконструкциях артериовенозных фистул (АВФ).
Хирургическая техника
Предоперационная подготовка включала сеанс гемодиализа на фоне гепаринизации накануне операции. Очередной сеанс гемодиализа выполняли на следующий день после операции.
Стандартная паратиреоидэктомия с широкой ревизией (группа 1 и подгруппа 2а, n=121)
У 121 пациента операции проведены под эндо-трахеальным наркозом. Доступ к ОЩЖ осуществляли дугообразным разрезом кожи по переходной складке шеи выше яремной ямки по Кохеру. После выделения долей ЩЖ приступали к поиску измененных ОЩЖ. У нижних полюсов ЩЖ расположены нижние ОЩЖ, их обнаружение и удаление трудностей не вызывало. Сложнее был этап поиска и удаления верхних ОЩЖ. Выделение ОЩЖ из элементов связки Берри проводили после пальцевого исследования участков, подозрительных на аденому, и визуализации экстраорганного участка возвратного гортанного нерва на уровне нижних полюсов долей ЩЖ.
Для исключения раздавливания ОЩЖ при их выделении применяли одноразовый пинцет для работы с паренхиматозными органами (патент на полезную модель RU 197746 U1) (рис. 1).

А Б
Рисунок 1. Одноразовый пинцет для работы с паренхиматозными органами: А – вид сбоку; Б – вид рабочей части сверху
Figure 1. Disposable forceps for working with parenchymal organs: A – side view; Б – top view of the working part
Селективная паратиреоидэктомия из малоинвазивного доступа (подгруппа 2б, n=9)
На основании данных УЗИ было выполнено селективное удаление ОЩЖ из малоинвазивных доступов без пересечения претиреоидных мышц. Операции выполняли под масочным наркозом в сочетании с инфильтрационной анестезией кожи, реже – под эндо-трахеальным наркозом. Разрезом до 5 см по передней поверхности шеи в проекции ЩЖ после мобилизации претиреоидных мышц обнажали доли ЩЖ. Тупо проводили мобилизацию правой, а затем левой доли без перевязки сосудов. Затем пальпаторно и визуально определяли и удаляли нижние и верхние измененные ОЩЖ. Рану дренировали двумя резиновыми полосками и послойно ушивали.
Статистические методы исследования
В работе были использованы статистические программы SPSS 25.0 (IBM Corporation, Armonk, New York, USA). В группах 1 и 2 применяли критерий Колмогорова – Смирнова с поправкой Лиллиефор-са; в подгруппах 2а и 2б – тест Шапиро – Уилка. В случае соответствия нормальному закону распределения данные описывали средним значением (M) и стандартным отклонением (SD); при несоответствии – медианой (Me), нижним и верхним квартилями (Q1; Q3). Сравнение двух независимых выборок выполняли с применением непараметрического теста Манна – Уитни. Сравнение двух связанных выборок проводили при помощи непараметрического теста Вилкоксона. При анализе таблиц использовали критерий Пирсона χ² и критерий χ² с поправкой Йейтса. Для количественной оценки эффективности лечения составляли таблицу сопряженности [15]. Для всех видов статистических расчётов результаты считали значимыми при р<0,05.
РЕЗУЛЬТАТЫ
Диагностика ВГПТ
Проведённое исследование показало, что у пациентов с ХБП 5Д стадии диагноз ВГПТ был основан на жалобах, клинической картине и лабораторных показателях Ca, P, иПТГ. В таблице 1 показаны значения иПТГ у пациентов до операции, которые были в 10— 20 раз больше референтных значений этого показателя у пациентов с ХБП 5Д стадии.
Таблица 1. Средние значения иПТГ у пациентов с ВГПТ на фоне ХБП 5Д стадии в группах до хирургического лечения
Table 1. Average values of iPTH in patients with SHPT against the background of CKD stage 5D in groups before surgical treatment
|
Параметры функции ОЩЖ |
Группа 1 (n=74) |
Группа 2 (n=56) |
В обеих группах |
р-значение |
|
иПТГ (целевые значения при ХБП 5Д стадии: 150–300 пг/мл) |
2561,60 (1506,93; 2803,75) |
2178,94 (1209,50; 2500,00) |
2396,76 (1440,90; 2500,00) |
0,868 |
Инструментальная диагностика
Инструментальные методы исследования позволяли выявить измененные ОЩЖ и, таким образом, подтвердить диагноз ВГПТ, но не установить их абсолютное количество и расположение.
Ультразвуковое исследование. Первым по значимости инструментальным методом было УЗИ. При проведении УЗИ вначале оценивали щитовидную железу, в которой узловые образования были выявлены у 83,1% пациентов. У пациентов в группе 1 узловые образования у 68,5% были множественными с размерами 10—20 мм и более по TIRADS 3, 4. У пациентов в группе 2 узловых образований либо не было, либо они были единичными и множественными, но малых размеров. При УЗИ узловые образования в щитовидной железе затрудняли поиск изменённых ОЩЖ, оценку их количества и расположения.
Радиоизотопная сцинтиграфия. Вторым по значимости методом инструментальной диагностики ВГПТ была двухдневная радиоизотопная сцинтиграфия. В первый день исследование с ⁹⁹ ᵐ Tc-пертехнетатом позволяло обнаружить узловые образования в ЩЖ, оценить их функциональную неоднородность и выявить «горячие узлы», свидетельствующие о развивающихся аденомах ЩЖ и субклиническом тиреотоксикозе. Во второй день на сцинтиграммах с ⁹⁹ ᵐ Tc-технетрилом (МИБИ) визуализировали измененные ОЩЖ. Особенность МИБИ состояла в том, что она позволяла выявить только ОЩЖ больших размеров, а также ОЩЖ при их эктопическом расположении, что и было подтверждено у 2,7% пациентов из группы 1.
Другие методы. Тонкоигольная аспирационная биопсия, КТ и МРТ были методами третьего выбора. Их использовали при недостаточной информативности УЗИ и сцинтиграфии [16]. КТ и МРТ были применены у 10% пациентов. У пациентов с ВГПТ, получающих программный гемодиализ, тонкоигольную биопсию узлов ЩЖ и ОЩЖ до операции не применяли из-за риска развития кровотечения на фоне гепаринизации.
Показания к тиреоидэктомии
При лечении пациентов с ВГПТ придерживались тактики тотального удаления изменённых околощитовидных желез. При этом сложным для решения был вопрос по тактике лечения пациентов, у которых в щитовидной железе до операции были обнаружены узловые образования разных размеров, отличающиеся по структуре и функции.
На основании полученных данных показаниями к выполнению вмешательств на щитовидной железе были:
-
• множественные узловые образования в ЩЖ по TIRADS 3, 4;
-
• одиночные узловые образования с развитием компрессионного синдрома;
-
• узловые образования с «горячими» узлами;
-
• узловые образования, обнаруженные во время операции и подозрительные на рак щитовидной железы.
Пример операции у пациентки с ВГПТ и заболеваниями в ЩЖ представлен на рисунке 2.
По данным зарубежных исследователей, папиллярный рак ЩЖ у пациентов с ВГПТ развивается в 10,1 раза чаще, чем у пациентов с терминальной стадией ХБП без ВГПТ [17–21], поэтому при лечении ВГПТ сопутствующие заболевания не могут быть проигнорированы.
При определении объёма операции на ЩЖ придерживались клинических рекомендаций, согласно которым пациентам показана тиреоидэктомия.
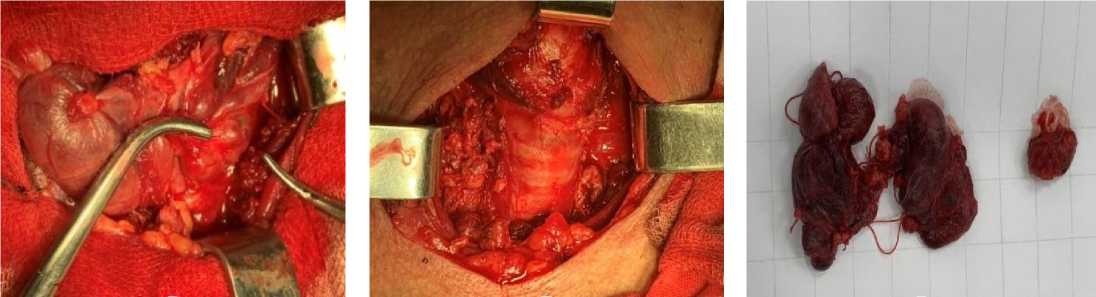
а б в
Рисунок 2. Этапы операции у пациентки М., 55 лет. Диагноз: ХБП 5Д ст. ВГПТ. Многоузловой зоб 3 степени по Николаеву, вторичный гиперпаратиреоз: а – вид выделенный ЩЖ и ОЩЖ; б – рана на шее после выполнения тиреоидэктомии и паратиреоидэктомии; в – макропрепарат удалённых ЩЖ и ОЩЖ
Figure 2. Stages of surgery in patient M., 55 years old. Diagnosis: CKD stage 5D, SHPT, multinodular goiter grade 3 according to Nikolaev, secondary hyperparathyroidism: a – view of dissected thyroid gland and parathyroid glands; б – neck wound after thyroidectomy and parathyroidectomy; в – gross specimen of removed thyroid and parathyroid glands
Результаты хирургического лечения
Для поиска и выполнения паратиреоидэктомии (ПТЭ) во время операций проводили широкую ревизию ЩЖ, а также мест возможного расположения ОЩЖ.
В группе 1 хороший результат получен у 72 (97,3%) пациентов. Рецидив заболевания наступил у 2 (2,7%) пациентов с эктопическими ОЩЖ.
В группе 2 в целом хорошие результаты получены у 47 (83,9%) пациентов, удовлетворительные – у 9 (16,1%). Ухудшение результатов оперативного лечения было связано с изменением техники выполнения операций у 9 пациентов в подгруппе 2б.
В подгруппе 2а (n=47) хорошие результаты получены у 43 (91,5%) пациентов, удовлетворительные – у 4 (8,5%).
В подгруппе 2б (n=9), у которых ПТЭ была выполнена с использованием малоинвазивных доступов с ориентацией расположения ОЩЖ по данным предоперационного УЗИ, хорошие результаты получены у 4 (44,4%) пациентов. Рецидивы заболевания наступили у 5 (55,6%) пациентов.
Динамика иПТГ после операций в зависимости от способа и объёма операций представлена на рисунке 3, которая свидетельствует о неэффективности выполнения ПТЭ малоинвазивными доступами.
2561,6
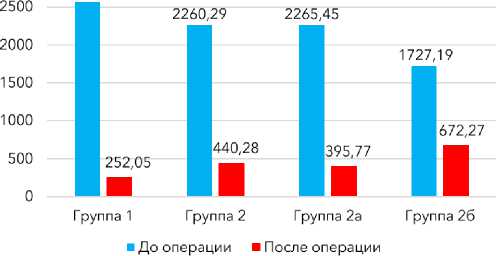
Рисунок 3. Уровень иПТГ в пг/мл до и после операций в группах исследования
Figure 3. iPTH level in pg/ml before and after surgery in the study groups
Авторы Зотов И.С. и Холин А.В. [22] в своём исследовании показали высокую эффективность УЗИ для предоперационной визуализации ОЩЖ при ВГПТ, что повышает эффективность оперативного вмешательства. Сделан вывод, что определение локализации желез при УЗИ позволило уменьшить травматичность и продолжительность операций за счёт повышения точности оперативного вмешательства, так как не требуется дополнительное рассече- ние тканей, что важно для пациентов с высоким риском выполнения хирургического вмешательства на фоне ХБП. Однако такой вывод не согласуется с результатами операций у 35 пациентов, описанных в статье, у которых повторные вмешательства потребовались в 10 (28,6%) наблюдениях из-за развития рецидива ВГПТ.
Особые клинические ситуации
Синдром Сагликера. Наиболее тяжёлым осложнением ВГПТ у пациентов с ХБП 5Д стадией было развитие синдрома Сагликера и уремического кальциноза. Из 130 пациентов с ВГПТ синдром Сагликера наблюдали у 4 (3,1%), сопровождающийся остеопорозом и грубыми деформациями костей черепа, позвоночника и конечностей, а также тяжёлыми сердечно-сосудистыми нарушениями. Анализ пролеченных пациентов показал, что, несмотря на тяжесть коморбидного состояния, пациентам с синдромом Сагликера показана тотальная паратиреоидэктомия, позволяющая купировать прогрессирование сопутствующих заболеваний и костных деформаций. Полученные результаты отличаются от вывода Гребенниковой Т.А. с соавт. [23], которые показали, что ПТЭ может остановить прогрессирование заболевания, но сформировавшиеся костные деформации регрессу не подлежат и оказывают губительное влияние на психическое состояние и качество жизни пациентов.
Уремический опухолевый кальциноз. Редким осложнением ВГПТ является уремический опухолевый кальциноз [24], который наблюдали у одной пациентки с ХБП 5Д стадии и ВГПТ. Лечение проводили в два этапа: первым этапом была выполнена ПТЭ и тиреоидэктомия, а вторым – вскрытие и дренирование параартикулярных уремических кист. Динамическое наблюдение за пациенткой показало эффективность такого подхода лечения уремического кальциноза (рис. 4).
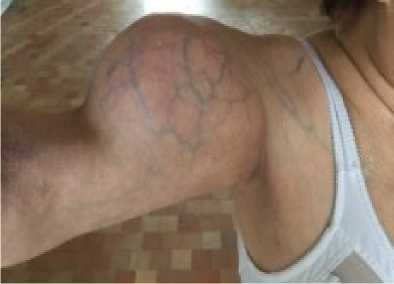
Рисунок 4. Пациентка А., 1947 г. р. Диагноз: ХБП 5Д ст. и ВГПТ, осложнённый уремическим опухолевым кальцинозом, многоузловой зоб III cт.: вид правой верхней конечности до операции Figure 4. Patient A., born 1947. Diagnosis: CKD stage 5D and SHPT complicated by uremic tumoral calcinosis, multinodular goiter grade III: view of the right upper limb before surgery
Патоморфологические находки
Ответы на многие вопросы, возникшие в процессе лечения ВГПТ у пациентов с ХБП 5Д стадии, позволили получить морфологические исследования удаленных ОЩЖ и ЩЖ.
Морфология околощитовидных желез. Оценка удалённых ОЩЖ показала следующее распределение патологических изменений (рис. 5):
-
- аденомы ОЩЖ – 16,5%;
-
- диффузная гиперплазия – 29,5%;
-
- диффузно-узловая гиперплазия – 51,6%;
-
- без патологических изменений в главных, смешанных, оксифильных с трабекулярным ростом, водянисто-клеточных и атипичных клетках – 2,4%.
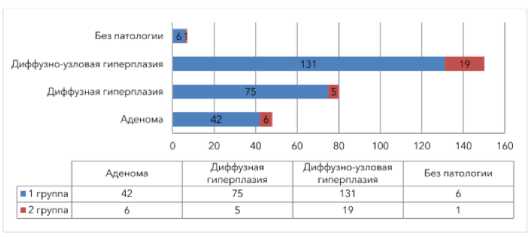
Рисунок 5. Виды патологических изменений в удалённых ОЩЖ у пациентов с ВГПТ на фоне ХПБ 5Д стадии в группах по результатам патоморфологического исследования
Figure 5. Types of pathological changes in removed parathyroid glands in patients with SHPT in the context of CKD stage 5D by groups according to pathomorphological examination results
Зависимость морфологических изменений в ОЩЖ у пациентов с ВГПТ на фоне ХБП 5Д стадии от длительности гемодиализного анамнеза показала, что развитие различных форм патологии происходит в определенные сроки (табл. 2).
Таблица 2. Сравнительная оценка морфологических изменений в ОЩЖ у пациентов с ВГПТ на фоне ХБП 5Д стадии в зависимости от длительности гемодиализного анамнеза
Table 2. Comparative assessment of morphological changes in the PTG in patients with SHPT against the background of CKD stage 5D depending on the duration of hemodialysis history
|
Морфологический вариант |
Длительность, годы (М±SD / Me (IQR)) |
|
Аденома и гиперплазия |
3,08±2,88 |
|
Аденома |
9,08±8,88 |
|
Диффузная гиперплазия |
6,45±3,15 |
|
Диффузно-узловая гиперплазия |
10,44±4,00 |
Диффузно-узловая гиперплазия ОЩЖ наблюдается у пациентов с ВГПТ на фоне ХБП 5Д стадии с более длительным диализным анамнезом по сравнению с пациентами, у которых выявлена аденома и/или диффузная гиперплазия ОЩЖ. Значение полученных данных состоит в том, что диффузноузловые изменения в ОЩЖ, развивающиеся у пациентов с наибольшей длительностью диализного анамнеза (от 6 до 14 лет), являются рефрактерными к медикаментозной терапии [2], что указывает на необходимость раннего выполнения ПТЭ при появлении клинических проявлений гиперпаратиреоза.
Морфология щитовидной железы. При патомор-фологическом исследовании удаленных ЩЖ у пациентов группы 1 выявлены:
-
- макро-микрофолликулярный коллоидный зоб -86,5%;
-
- диффузный токсический зоб - 2,7%;
-
- аутоиммунный тиреоидит - 15,6%;
-
- папиллярный рак ЩЖ - 2,7%.
Морфология сосудов и мышечной ткани. Морфологические исследования стенок сосудов артериовенозных фистул и поперечно-полосатой мышечной ткани выявили неспецифические патологические процессы в виде дистрофии, отёка и некроза, затрагивающие все их слои и структуры, что является причиной развития тромбозов и мышечной боли.
Сравнительная оценка результатов лечения
Непосредственные результаты. Сравнительный анализ непосредственных результатов лечения ВГПТ при ХБП 5Д стадии показал следующее:
-
- при тотальной ПТЭ с тиреоидэктомией (группа 1): хорошие результаты – 97,3%, удовлетворительные – 2,7% (р=0,026);
-
- при ПТЭ без вмешательств на ЩЖ (группа 2): хорошие результаты – 85,5% (р=0,012), удовлетворительные – 14,5% (р=0,012).
Отдаленные результаты. Отдаленные результаты лечения ВГПТ при ХБП 5Д стадии показали:
-
- при тотальной ПТЭ с тиреоидэктомией: хорошие результаты – 97,3% (р=0,015);
-
- при ПТЭ без вмешательств на ЩЖ: хорошие результаты – 83,6% (р=0,006).
ОБСУЖДЕНИЕ
Полученные результаты демонстрируют, что комплексный подход к хирургическому лечению ВГПТ у пациентов с ХБП 5Д стадии, включающий широкую ревизию всех возможных зон расположения ОЩЖ и готовность к одномоментной тиреоидэктомии при наличии показаний, позволяет достичь наилучших результатов (97,3% хороших результатов в группе 1).
Высокая частота сопутствующей патологии щитовидной железы (83,1% узловых образований, 2,7% папиллярного рака) обосновывает необходимость тщательного предоперационного обследования и интраоперационной ревизии ЩЖ. Учитывая данные литературы о 10,1-кратном увеличении риска рака щитовидной железы у пациентов с ВГПТ [17–21], игнорирование патологии ЩЖ может иметь серьёзные последствия.
Селективная паратиреоидэктомия из малоинвазивных доступов, несмотря на кажущуюся привлекательность, показала неприемлемо высокую частоту рецидивов (55,6% в подгруппе 2б). Это объясняется ограниченными возможностями визуализации при УЗИ и невозможностью выявления всех измененных ОЩЖ, особенно при их атипичном расположении. Результаты согласуются с данными Зотова И.С. и Холина А.В. [22], у которых частота повторных вмешательств составила 28,6%.
Патоморфологический анализ выявил важную закономерность: развитие диффузно-узловой гиперплазии ОЩЖ у пациентов с длительностью диализа 10,44±4,00 года, которая является рефрактерной к медикаментозной терапии [2]. Это обосновывает необходимость более раннего хирургического вмешательства при появлении клинических проявлений ВГПТ, не дожидаясь развития тяжёлых осложнений, таких как синдром Сагликера или уремический кальциноз.
Успешное лечение синдрома Сагликера (4 пациента, 3,1%) и уремического опухолевого кальциноза (1 пациент) демонстрирует, что даже при крайне тяжёлых осложнениях ВГПТ хирургическое вмешательство позволяет купировать прогрессирование заболевания.
ВЫВОДЫ
У пациентов с ХБП 5Д стадии комплексная диагностика, включающая исследования Ca, P, иПТГ, УЗИ, радиоизотопную сцинтиграфию, КТ и интраоперационную ревизию всех возможных зон расположения ОЩЖ, позволяет установить диагноз ВГПТ, выявить заболевания щитовидной железы и выполнить адекватное оперативное вмешательство – изолированную паратиреоидэктомию или в сочетании с тиреоидэктомией.
У пациентов с ХБП 5Д стадии и ВГПТ выполнение паратиреоидэктомии путём ревизии всех возможных зон расположения ОЩЖ позволяет достичь целевого уровня иПТГ в 91,5-97,3% случаев и купировать клинические проявления развившихся осложнений, тогда как селективная паратиреоидэктомия из малоинвазивных доступов приводит к рецидиву в 55,6% наблюдений и должна применяться с большой осторожностью.
Морфологические изменения ОЩЖ зависят от длительности гемодиализного анамнеза. Диффузноузловая гиперплазия ОЩЖ, развивающаяся у пациентов с ВГПТ при длительности диализного анамнеза 10,44±4,00 года (от 6 до 14 лет), рефрактерна к медикаментозной терапии, что указывает на необходимость раннего выполнения паратиреоидэктомии при появлении клинических проявлений вторичного гиперпаратиреоза.
Высокая частота сопутствующей патологии щито- ванием УЗИ, сцинтиграфии с ⁹⁹ᵐTc-пертехнетатом и видной железы у пациентов с ВГПТ (узловые образо- готовности к выполнению одномоментной тиреоидэк- вания – 83,1%, папиллярный рак – 2,7%) требует тща- томии при наличии показаний.
тельной предоперационной диагностики с использо-


