Идиопатическая полая стопа: диагностика и лечение
Автор: Апресян В. С., Макинян Л. Г., Маннанов А. М., Самкович Д. А., Подлесная А. А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 1 т.14, 2024 года.
Бесплатный доступ
Актуальность. Идиопатическая полая стопа - это деформация стопы, характеризующаяся увеличением высоты продольного свода. Этиология идиопатической полой стопы обычно неизвестна и не связана с неврологической патологией, считается, что примерно 25% населения имеют лёгкую степень полой деформации стопы.Цель: обзор российской и международной литературы на тему лечения идиопатической полой стопы и обобщение собранного материала.Материалы и методы: анализ современной научной литературы по теме лечения идиопатической полой стопы, базой исследования выступал сайт Pubmed.Результаты. Было выяснено, что отсутствуют достаточное понимание этиологии, методов диагностики и алгоритм лечения идиопатической полой стопы.Выводы. Идиопатическая полая стопа часто является причиной таких патологий как латеральная нестабильность голеностопного сустава, стрессовый перелом пятой плюсневой кости, тендинопатия сухожилий малоберцовых мышц. Понимание биомеханики этой деформации, которая определяет течение других заболеваний стопы, позволяет улучшить результаты консервативного и хирургического лечения пациентов.
Плоскостопие, профилактика плоскостопия, коррекция плоскостопия
Короткий адрес: https://sciup.org/143182250
IDR: 143182250 | УДК: 617.586 | DOI: 10.20340/vmi-rvz.2024.1.CLIN.3
Idiopathic cavus foot: diagnosis and treatment
Relevance. The subtle cavovarus foot is a mild malalignment caused by either primary hindfoot varus or a plantarflexed first ray, resulting in a typical constellation of symptoms because of altered foot mechanics. The etiology of idiopathic cavus foot is usually unknown and is not associated with neurological pathology, it is believed that about 25% of the population have a mild grade of cavus foot deformity.Aim: review the Russian and international scientific literature on the treatment of idiopathic cavus foot and to integrate the collected material.Materials and methods: analysis of modern scientific literature on the topic of treatment of idiopathic cavus foot, the research base was the Pubmed website.Results. It was found that there is a lack of sufficient understanding of the etiology, diagnostic methods and treatment guidelines for idiopathic cavus foot.Conclusions: Idiopathic cavus foot is often the cause of such pathologies as lateral ankle instability, stress fracture of the fifth metatarsal, peroneal tendinopathy. Understanding the biomechanics of this deformity, which determines the course of other foot diseases, can improve the results of conservative and surgical treatment of patients.
Текст научной статьи Идиопатическая полая стопа: диагностика и лечение
Идиопатическая полая стопа – это деформация стопы, которая характеризуется увеличением высоты продольного свода (кавусная деформация). Увеличение высоты свода обычно связано с плантарной флексией первого луча стопы и компенсаторным варусом заднего отдела стопы.
Обычно деформация по типу полой стопы развивается на фоне сопутствующих неврологических заболеваний (врождённые моторно-сенсорные нейропатии, патология спинного мозга и др.). При этом, согласно последним исследованиям, около 30% пациентов с полой стопой не имеют неврологической патологии. При отсутствии явной причины деформации, её называют идиопатическая полая стопа. Данных об эпидемиологии заболевания в литературе достаточно мало. Manoli и Graham в 2015 году предположили, что причины ограниченных эпидемиологических данных связаны с недостаточной осведомленностью врачей о данном виде деформации, не всегда яркой клинической картиной полой стопы и отсутствием очевидных рентгенологических признаков деформации [1]. Тем не менее, в последнее время количество исследований, посвящённых полой стопе, увеличивается.
Этиология и эпидемиология
Этиология заболевания неизвестна. Впервые в 1993 году Manoli и соавт. описали идиопатическую полую стопу как деформацию стопы с неполной пронацией. Хотя большинство исследователей склоняется к мнению, что деформация имеет идиопатическую этиологию, Manoli и соавт. указывали на наличие семейного, наследственного характера заболевания [2, 3]. Также не изучены возможные генетические причины патологии. Поскольку данные о генетическом наследовании и распространении деформации в популяции на данный момент сильно ограничены, условно считается, что примерно 25% населения имеют лёгкую степень ка-вусной деформации стопы. В одном исследовании на протяжении года проводился анализ типа изготавливаемых пациентам стелек – половине пациентов были изготовлены стельки для кавусной деформации стопы [4].
Есть теории, которые объясняют формирование идиопатической полой стопы аномальным положение пяточной кости и подтаранного сустава, первичной плантарной флексией первого луча стопы, гипертонусом сухожилия длинной малоберцовой мышцы [5].
Для лучшего понимания как анатомические нарушения могут привести к формированию полой стопы опишем нормальную биомеханику шага.
Во время цикла ходьбы стопа сначала проходит эластичную фазу шага – это фаза контакта пятки с поверхностью. Затем наступает ригидная фаза шага – опора на передний отдел стопы и отрыв большого пальца от поверхности. Эластичная фаза обусловлена вальгусным отклонением пяточной кости при контакте с поверхностью за счёт эверсии в подтаранном суставе, в этой фазе длинные оси пяточной и таранной костей не параллельны. В этой позиции задний отдел стопы эластичен и способен абсорбировать нагрузку при ударе. Во время фазы полной опоры и отталкивания задний отдел стопы принимает варусное положение: происходит инверсия в подтаранном суставе, при этом пяточная и таранная кости располагаются на одной оси. В этой позиции стопа становится ригидной и действует как рычаг при отталкивании от поверхности [6–8].
Анатомическая теория формирования полой стопы подразумевает, что изначальная причина деформации может заключаться либо в переднем, либо в заднем её отделе.
Идиопатическая полая стопа, обусловленная деформацией заднего отдела, формируется за счёт изначального варусного положения пяточной кости и подтаранного сустава. Варусное положение пяточной кости может быть обусловлено нарушением костной анатомии (например, медиальное расположение бугра пяточной кости относительно тела пяточной кости) или изменением анатомии подтаранного сустава [9].
При идиопатической полой стопе, вызванной деформацией переднего отдела, первый луч стопы изначально располагается в позиции увеличенной плантарной флексии. При таком положении головка первой плюсневой кости начинает контактировать с поверхностью до того, как подтаранный сустав переходит в положение эверсии. Нарушается баланс распределения сил в статическом треугольнике стопы, состоящем из пяточной кости, первой плюсневой кости и пятой плюсневой кости. Таким образом, плантарное сгибание первого луча приводит к укорочению эластичной фазы шага и формированию варусного отклонения пяточной кости (рис. 1). Варусное положение заднего отдела стопы развивается компенсаторно. Такая позиция заднего отдела приводит к уменьшению абсорбции ударной нагрузки пяточной костью, эксцентрическим нагрузкам на кости стопы и последующему возможному перерастяжению латеральных структур голеностопного сустава и стопы [10–12].
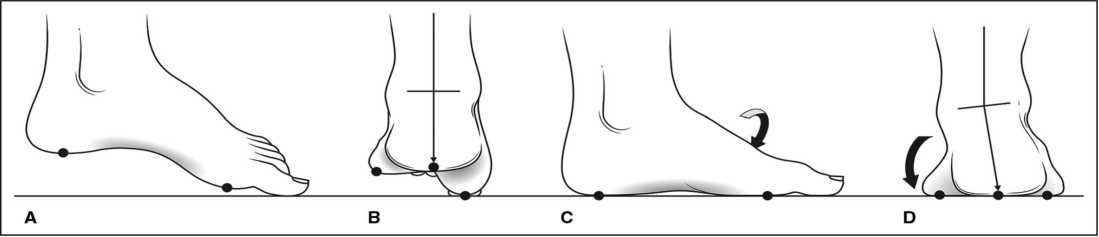
Рисунок 1. Механизм формирования компенсаторного варуса заднего отдела стопы при наличии плантарной флексии первого луча стопы: А, В – левая стопа без нагрузки, вид сбоку и сзади; С, D – контакт первого луча с поверхность вызывает компенсаторный варус заднего отдела стопы (Paulos L, Coleman SS, Samuelson KM: Pes cavovarus: Review of a surgical approach using selective soft-tissue procedures. J Bone Joint Surg Am. 1980;62:942-953)
Figure 1. The mechanism of modulating the compendium varus retroactively of the foot department with the presence of planar fixation of the first ray of the foot: A, B – left foot without load, side and rear view; C, D – contact of the first ray in order to increase efficiency causes a compensatory varus retroactively of the foot department (Paulos L., Coleman S.S., Samuelson K.M.: Pes cavovarus: A review of the surgical approach using selective soft tissue interventions. J Bone Joint Surgery Am. 1980; 62:942-953)
Некоторые исследователи считают, что гипертонус длинной малоберцовой мышцы является одной из основных причин идиопатической полой стопы. Длинная малоберцовая мышца наиболее активна в фазе опоры, она крепится с плантарной стороны к латеральной поверхности первой плюсневой кости и медиальной клиновидной кости. Гипертонус данной мышцы приводит к большему плантарному сгибанию первого луча стопы во время фазы опоры и фазы отталкивания, препятствует нормальным движениям между суставами среднего отдела стопы и способствует варусной установке заднего отдела стопы [13, 14]. Поскольку до сих пор нет полного понимания механизма, приводящего к формированию идиопатической полой стопы, то нельзя исключать, что в основе деформации лежит совокупность различных факторов. В 2017 году Maskill выполнил 29 оперативных вмешательств у пациентов с идиопатической полой стопой. Все пациенты жаловались на боль в области латерального отдела стопы, не поддающуюся консервативному лечению. Согласно результатам теста Coleman, у всех пациентов деформация была обусловлена передним отделом стопы. Во время операции исправление деформации переднего отдела (остеотомия первой плюсневой кости и трансфер сухожилий малоберцовых мышц) не приводило к коррекции положения пяточной кости. Всем пациентам потребовалось выполнить латерализующую остеотомию пяточной кости. Автор пришёл к выводу, что, несмотря на результаты теста Coleman, у всех пациентов деформация была изначально вызвана варусом заднего отдела стопы. Данное исследование позволяет предполагать, что в основе формирования такой деформации, как идиопатическая полая стопа, находится несколько анатомических предпосылок [15].
Патофизиология и влияние на голеностопный сустав
Основной вклад в нарушение биомеханики при идиопатической полой стопе вносят варусное положение заднего отдела и увеличенная ригидность стопы. Эти отклонения значительно изменяют механику шага. При увеличении деформации нарушения походки прогрессируют и могут приводить к перегрузке латерального отдела стопы, что проявляется стрессовыми переломами, повреждениями сухожилий малоберцовых мышц и связок латерального отдела голеностопного сустава.
Клинические подтверждения тому, что идиопатическая полая стопа может приводить к травмам латеральных структур голеностопного сустава приведены в исследованиях Wiliiams и соавт. [16]. Авторы исследовали характер травм нижних конечностей у бегунов (всего в исследовании участвовало 40 спортсменов). У 20 бегунов был диагностирован высокий свод стопы, у 20 бегунов – низкий свод стопы. По результатам исследования было показано, что бегуны с высоким сводом чаще получали травмы в области стопы и латерального отдела голеностопного сустава. Бегуны с низким сводом стопы чаще травмировали коленные суставы. При этом общее количество травм было больше у бегунов с высоким сводом стопы. В исследовании характера травм нижних конечностей у военных было выявлено, что военные с высоким сводом стопы чаще получают стрессовые переломы плюсневых костей, чем военные с нормальной высотой свода [17].
Исследование походки у пациентов с врожденными нейропатиями до и после хирургического лечения позволило выявить значительные аномалии в распределении нагрузки на область пятки, первого луча и латерального отдела стопы до операции: у всех пациентов эти отделы стопы были перегружены [18].
При анализе походки здоровых пациентов и пациентов с латеральной нестабильностью голеностопного сустава было выявлено, что у пациентов с латеральной нестабильностью увеличена нагрузка на латеральную часть переднего отдела стопы, средний отдел стопы и увеличено давление на латеральный край стопы во время фазы опоры [19].
Хотя для пациентов с идиопатической полой стопой подобных исследований не проводилось, можно предположить, что у них также происходит неправильное распределение нагрузки на стопу, но, вероятно, менее выраженное.
Клиническая картина
Клинические проявления идиопатической полой стопы обычно характеризуются хроническим течением. Большинство пациентов, страдающих полой стопой, указывают, что испытывают не сильно выраженные симптомы, но в течение длительного времени. Наиболее частой жалобой является боль в области латерального отдела стопы, в области пяточного бугра, боль в области сухожилий малоберцовых мышц. При длительном анамнезе деформации характерной жалобой является нестабильность голеностопного сустава или хронический стрессовый перелом основания пятой плюсневой кости. Часто подобные симптомы наблюдаются у пациентов с подросткового возраста [20–24].
Наиболее типичный пациент с идиопатической полой стопой – это спортсмен в возрасте 30–40 лет с нестабильностью голеностопного сустава и/или болью в области латерального отдела стопы в анамнезе.
Пациенты с идиопатической полой стопой могут быть невосприимчивы к предшествующему консервативному или хирургическому лечению. Характерен рецидив латеральной нестабильности голеностопного сустава или несращение стрессового перелома пятой плюсневой кости после оперативного лечения.
Следует подчеркнуть, что в настоящий момент не существует общепринятой системы классификации идиопатической полой стопы.
Клинические тесты
Характерным клиническим признаком идиопатической полой стопы является симптом «peek-a-boo» – выстояние внутреннего отдела пятки в положении стоя на двух ногах (стопы параллельны друг другу). В норме, при взгляде спереди, при правильном строении стопы внутренний отдел пятки не должен быть виден. При наличии идиопатической полой стопы внутренний края пятки выстоит кнутри (рис. 2).
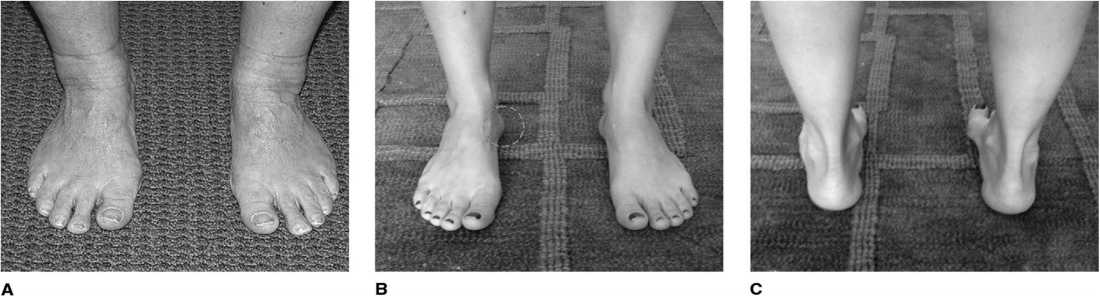
Рисунок 2. Фотографии стоп пациентов: А – нормальная стопа, внутренний отдел пятки не виден; В – пациент с идиопатической полой стопой – виден внутренний край пяточной кости; С – тот же пациент при осмотре сзади – отклонение заднего отдела незаметно
Figure 2. Photographs of patients' feet: A – a normal foot, the inner part of the heel is not visible; B – a patient with an idiopathic hollow foot – the inner edge ofthe calcaneus is visible; C – the same patient when viewed from behind – the deviation of the posterior part is imperceptible
Необходимо отметить, что высота продольного свода пациента менее важна, чем позиция заднего отдела стопы. Некоторые пациенты могут иметь нормальную высоту свода и варусное положение заднего отдела стопы.
В местах избыточной нагрузки на стопу на подошвенной поверхности часто формируются мозоли. При идиопатической полой стопе мозоли обычно формируются под первым плюснефаланговым суставом. У некоторых пациентов может быть выявлена контрактура икроножных мышц. Наличие или отсутствие контрактуры определяют с помощью теста Silfverskiold. При полностью разогнутом колене стопе придают положение полного дорсального сгибания и отмечают его объём, в норме около 10 градусов. Не разгибая стопу сгибают ногу в коленном суставе до 90 градусов, этот манёвр позволяет расслабить икроножную мышцу, при этом в норме угол дорсифлексии стопы обычно увеличивается до 20 градусов. Информативность этого теста заключается в том, что он позволяет определить уровень, на котором происходит ограничение дор- сифлексии стопы. Если угол дорсифлексии не меняется при сгибании коленного сустава, значит контрактура обусловлена непосредственно ахилловым сухожилием или повреждением в области голеностопного сустава (остеофиты, артрофиброз). Если пациент изначально не может достичь нормальной дорсифлексии при разогнутой ноге, но угол сгибания увеличивает при согнутой ноге, значит проблема связана с контрактурой икроножной мышцы [24–30].
У пациентов с идиопатической полой стопой часто ограничено наружное отведение в подтаранном суставе. Чувствительность кожных покровов и мышечная сила обычно симметричны на обеих конечностях.
Стабильность голеностопного сустава оценивают с помощью теста «переднего выдвижного ящика». Оценивают наличие болевого синдрома, признаков подвывиха в области сухожилий малоберцовых мышц.
Полезным клиническим приёмом является оценка величины смещения пяточной кости при вставании пациента на цыпочки. Исследователь оценивает стопы сзади: при нормальном строении стопы, при вставании на носки пяточная кость смещается из положения 5 градусов физиологического вальгуса в варус. У пациентов с идиопатической полой стопой подобного смещения не происходит. Пяточная кость остается на месте.
Одним из основных клинических тестов является тест Coleman, описанный автором в 1977 году. Тест позволяет определить эластичность заднего отдела стопы и указывает какой из отделов стопы ответственен за формирование деформации. Во время выполнения данного теста пациент встает на блок, высотой около 2,5 см, при этом опора на блок происходит латеральным отделом стопы и пяткой. Первая плюсневая кость не несёт нагрузки, поскольку свешивается с блока, соответственно её влияние на положение остальных частей стопы исключается. Если варусное положение пяточной кости меняется на физиологический вальгус при выполнении данного теста, это значит, что деформация эластичная и обусловлена передним отделом стопы [31] (рис. 3).
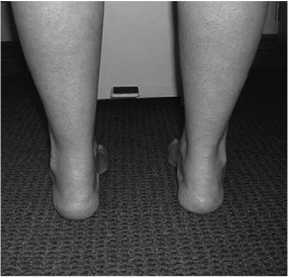
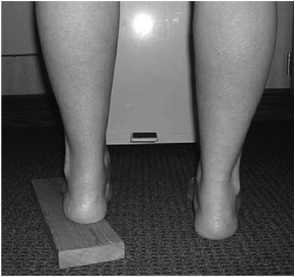
Рисунок 3. Тест Coleman: А – обе пяточные кости находятся в варусе; В – при опоре на блок задний отдел стопы выводится в физиологический вальгус, что свидетельствует об эластичной деформации, вызванной передним отделом стопы
Figure 3. Coleman test: A – both heel bones are located in varus; B – when supported on a block, the posterior part of the foot is removed into the physiological valgus, which indicates elastic deformation caused by the anterior part of the foot
Рентгенологическая картина
Поскольку идиопатическая полая стопа в большинстве случаев проявляется как деформация лёгкой степени, у некоторых пациентов на рентгенограммах не будет видна явная патология. Для оценки деформации существует стандартный набор рентгенологических параметров. На рентгенограммах в боковой проекции определяют высоту продольного свода, форму суставов среднего отдела стопы, угол Meary (угол между длинными осями таранной кости и первой плюсневой кости), положение малоберцовой кости. Высота продольного свода более 14 мм указывает на плантарную флексию первого луча стопы. Нормальные значения угла Meary составлют 0 ± 4 градуса. При наличии у пациента идиопатической полой стопы угол Meary может принимать отрицательные значения и указывать на плантарное смещение первого луча стопы. В редких случаях на рентгенограммах могут быть выявлены признаки стрессового перелома пятой плюсневой кости или остеофиты в области латерального отдела голеностопного сустава [31–34].
Консервативное лечение
Консервативное лечение полой стопы заключается в коррекции биомеханических нарушений при ходьбе. Помимо упражнений для растягивания плантарного апоневроза и тренировки голеностопного сустава для профилактики подвывихов крайне эффективным способом коррекции деформации являются стельки. LoPiccolo и соавт. провели исследование результатов консервативного лечения 93 пациентов с хронической нестабильностью голеностопного сустава и болевым синдромом на фоне идиопатической полой стопы. Всем пациентам были изготовлены индивидуальные стельки с углублением под головкой первой плюсневой кости, увеличенной высотой латерального края, сниженной высотой в области продольного свода и мягкой подкладкой под пяточным бугром. Согласно результатам опроса этих пациентов, через 1–2 года ношения стелек они отметили уменьшение болевого синдрома. 23 пациента из 25 (92%) отметили улучшение стабильности в голеностопном суставе и уменьшение количества внезапных подвывихов [35]. Индивидуальные стельки отличаются от фабричных стелек, выпущенных для пациентов с полой стопой. Стелька или обувь с увеличенной высотой продольного свода только способствуют увеличению варуса заднего отдела стопы и прогрессированию деформации.
Хирургическое лечение
Хирургическое лечение идиопатической полой стопы заключается в комбинации вмешательств на костях и мягких тканях. При планировании разрезов следует оставлять кожные мостики достаточной ширины, чтобы избежать проблем с заживлением мягких тканей. Например, у пациента, у которого планируется реконструкция сухожилий малоберцовых мышц, остеотомия пяточной кости и первой плюсневой кости, должно быть выполнено три до- ступа. Хирургическая тактика во многом определяется результатами теста Coleman. Если у пациента деформация обусловлена передним отделом стопы, то чаще всего выполняют трансфер сухожилия длинной малоберцовой мышцы, дорсализирующую остеотомию первой плюсневой кости или остеотомию в области среднего отдела стопы. Если у пациента определяется ригидность подтаранного сустава по результатам теста Coleman, то хирургическое вмешательство начинают с вальгизирующей остеотомии пяточной кости, далее также выполняют трансфер сухожилия длинной малоберцовой мышцы и вмешательство на переднем или среднем отделе стопы. Данный алгоритм был предложен Maskill в 2010 году. Релиз плантарной фасции рекомендуется выполнять только при остеотомии среднего отдела стопы [36, 37].
Заключение
Идиопатическая полая стопа часто является причиной таких патологий, как латеральная нестабильность голеностопного сустава, стрессовый перелом пятой плюсневой кости, тендинопатия сухожилий малоберцовых мышц и пр. Понимание биомеханики этой деформации, которая определяет течение других заболеваний стопы, позволяет улучшить результаты консервативного и хирургического лечения пациентов.


