Иммуногистохимическая оценка MMR-белков и морфологические особенности карцином толстой кишки
Автор: Кудайбергенова И.О., Чакеев И.Ш., Осомбаев М.Ш., Кемельбекова А.К., Камчибекова А.К., Асаналиева А.Б.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 2 т.12, 2026 года.
Бесплатный доступ
Цель исследования — определить частоту микросателлитной нестабильности (МСН) при карциномах толстой кишки, охарактеризовать морфологические особенности dMMR/MSI-H опухолей и оценить их диагностическую и прогностическую значимость. Проведён ретроспективный анализ 43 случаев колоректального рака. Оценивали морфологические параметры (муцинозный компонент, медуллярный тип, Crohn-подобную реакцию, TILs, tumor budding), иммуногистохимическую экспрессию MLH1, PMS2, MSH2 и MSH6. Частота dMMR составила 18,6%. MSI-H опухоли чаще локализовались в правых отделах, характеризовались низкой степенью дифференцировки, выраженными TILs и Crohn-подобной лимфоидной реакцией. Уровень budding преобладал Bd1, что коррелировало с благоприятным биологическим профилем. Полученные результаты согласуются с международными данными и подчёркивают необходимость обязательного включения MMR-панели в рутинную диагностику КРР.
Колоректальный рак, микросателлитная нестабильность, система репарации несоответствий ДНК, MLH1, MSH2, MSH6, PMS2, иммуногистохимия, морфологические признаки
Короткий адрес: https://sciup.org/14134439
IDR: 14134439 | УДК: 616-006.04 | DOI: 10.33619/2414-2948/123/27
Immunohistochemical Assessment of MMR Proteins and Morphological Features of Colon Carcinomas
The study aimed to determine the frequency of microsatellite instability (MSI) in colorectal carcinomas, characterize morphological features of dMMR/MSI-H tumors, and assess their diagnostic and prognostic value. A retrospective analysis of 43 colorectal cancer cases was performed. Morphological parameters (mucinous component, medullary type, Crohn-like reaction, TILs, tumor budding) and immunohistochemical expression of MLH1, PMS2, MSH2 and MSH6 were evaluated. The frequency of dMMR was 18,6%. MSI-H tumors were more frequently right-sided, showed low/intermediate differentiation, pronounced TILs and Crohn-like lymphoid reaction. Tumor budding was predominantly Bd1, consistent with a favorable biological profile. The findings support the necessity of routine MMR testing in colorectal cancer diagnostics.
Текст научной статьи Иммуногистохимическая оценка MMR-белков и морфологические особенности карцином толстой кишки
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616-006.04
Колоректальный рак (КРР) остаётся одной из ведущих причин заболеваемости и смертности от злокачественных новообразований во всём мире [1, 2].
Согласно современным представлениям, КРР является гетерогенным заболеванием, развивающимся по нескольким молекулярно-генетическим путям, среди которых важное место занимает путь микросателлитной нестабильности (МСН). МСН обусловлена нарушением работы системы репарации несоответствий ДНК (mismatch repair, MMR), в которую входят белки MLH1, PMS2, MSH2, MSH6 и ряд других. Герминальные мутации в генах MMR лежат в основе синдрома Линча, тогда как в спорадических опухолях дефект MMR чаще связан с эпигенетической инактивацией промотора MLH1 и сопутствующей мутацией BRAF V600E [3, 4].
Опухоли с высоким уровнем МСН (МСН-H) составляют около 10–15% спорадических карцином толстой кишки и большинство опухолей при синдроме Линча. Для них описан характерный морфологический фенотип: локализация в правых отделах ободочной кишки, низкая или промежуточная степень дифференцировки, медуллярное или муцинозное строение, выраженные опухоль-инфильтрирующие лимфоциты и Crohn-подобная лимфоидная реакция[4-6].
С практической точки зрения, определение статуса МСН/дефекта MMR необходимо для идентификации пациентов с синдромом Линча и последующего генетического консультирования семьи, прогностической стратификации (опухоли с МСН-H ассоциированы с более благоприятным прогнозом на ранних стадиях), а также предикции ответа на иммунотерапию ингибиторами PD-1/PD-L1, так как dMMR/MSI-H-опухоли демонстрируют высокую чувствительность к данным препаратам[7, 8].
Молекулярные методы (PCR-панели микросателлитов, NGS) считаются «золотым стандартом» определения МСН, но в рутинной практике наиболее широко используется иммуногистохимическое исследование экспрессии MMR-белков, отличающееся высокой чувствительностью и специфичностью и рекомендованное международными руководствами для скрининга всех случаев КРР [9, 10].
Несмотря на большое количество работ, вопросы сопоставления ИГХ-статуса MMR с детально описанными морфологическими характеристиками опухоли в конкретных популяциях остаются актуальными. Это особенно важно для регионов, где частота МСН, структура морфологических вариантов КРР и доступность молекулярных методов могут отличаться от данных крупных западных когорт.
Цель настоящего исследования — оценить частоту МСН-ассоциированных карцином толстой кишки по данным ИГХ-анализа белков системы MMR и выявить морфологические признаки, ассоциированные с дефектом репарации несоответствий ДНК в выборке пациентов в Кыргызской республике.
Материалы и методы
Проведено одноцентровое ретроспективное исследование. В анализ включены 43 пациента с верифицированной карциномой толстой кишки, оперированных в НЦОиГ МЗ КР в период с 2023 по 2024 гг. Критерии включения: наличие архивного материала FFPE, первичная резекция опухоли до начала системного лечения, наличие клинико-патологических данных (стадия, локализация, возраст, пол). Критерии исключения: рецидивные опухоли, биопсийный материал без радикальной резекции, низкое качество фиксации.
Все препараты пересмотрены двумя независимыми патологоанатомами. Проводилась оценка локализации опухоли (правая/левая ободочная кишка, прямая кишка); гистологического типа согласно классификации ВОЗ (5-е издание)[11]: аденокарцинома NOS, муцинозная аденокарцинома, медуллярная карцинома и др.; степени дифференцировки (G1– G3) по доле железистых структур; наличия и доли муцинозного компонента (>50%); опухолевого типа роста (инфильтративный/экспансивный); выраженности TILs (балльная шкала, например 0–3); наличия Crohn-подобной лимфоидной реакции (≥3 лимфоидных агрегатов на 4× в подлежащей стенке); наличия и степени budding (по рекомендациям ITBCC). Стадирование опухолей проводили по системе TNM [12].
ИГХ-исследование выполнено на серийных срезах FFPE-блоков толщиной 4-5 мкм панели антител: anti-MLH1 (клон ES05), anti-PMS2 (клон EP 51), anti-MSH2 (клон FE 11), anti-MSH6 (клон EP 49). В качестве системы детекции использовался Dako REAL Detection System, AP-RED. Протокол окраски соответствовал инструкции производителя.
Оценка проводилась вслепую относительно клинических данных. Отсутствие или резкое снижение ядерного окрашивания опухолевых клеток при сохранении экспрессии в строме, лимфоцитах и нормальном эпителии расценивалось как потеря экспрессии соответствующего белка (deficient MMR — dMMR). Сохранённая экспрессия всех четырёх белков — как профицитная (pMMR).
Результаты и обсуждение
В исследование включены 43 пациента (55,8% мужчин, 44,2% женщин), медианный возраст составил 61 год (интервал 34-79). Опухоли локализовались в правых отделах у 62%, в левых — у 38%, в прямой кишке — у 46,5%. Аденокарцинома NOS выявлена в 76,7% случаев, муцинозная аденокарцинома — в 23,3%. Большинство опухолей имели стадию II–III по TNM.
Профицитная экспрессия всех четырёх белков (pMMR) отмечена в 72,1% (n=31) опухолей. Потеря экспрессии всех белков (dMMR) — в 18,6% (n=8).
Опухоли с dMMR статистически значимо чаще локализовались в правых отделах толстой кишки (62% vs 38% при pMMR); имели муцинозный компонент, демонстрировали медуллярный тип строения, характеризовались выраженными TILs. Степень budding у dMMR-опухолей была ниже, чем у pMMR, что согласуется с более экспансивным типом роста и меньшей склонностью к локальному инвазивному распространению (Рисунок).
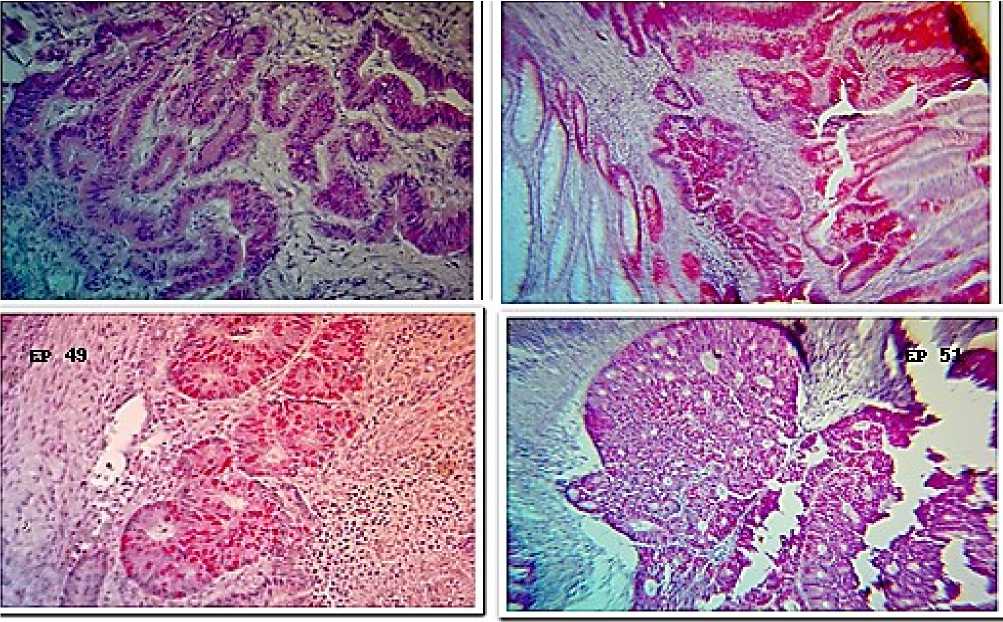
Рисунок. Экспрессия белков MMR ( положительная реакция – pMMR)
Обсуждение
В настоящем исследовании показано, что доля dMMR/MSI-H-опухолей в выборке пациентов Кыргызской республики составила 18,6%, что сопоставимо с данными крупнейших популяционных серий, где частота МСН-H КРР варьирует от 10% до 15%. Полученные морфологические характеристики dMMR-опухолей — преобладание правосторонней локализации, медуллярного и/или муцинозного строения, выраженных TILs и Crohn-подобной лимфоидной реакции — согласуются с классическим фенотипом MSI-H карцином толстой кишки, описанным в ряде работ.
Результаты подчёркивают, что морфологическая оценка остаётся важным инструментом предварительного отбора случаев для МСН-тестирования, особенно в условиях ограниченных ресурсов. Тем не менее, эффективность одной лишь морфологической оценки недостаточна из-за субъективности и возможных ложно-отрицательных и ложно-положительных заключений. В этой связи оптимальным подходом представляется сочетание стандартизованной морфологической оценки и универсального ИГХ-скрининга MMR-белков.
В соответствии с международными рекомендациями (NCCN, CAP и др.) целесообразно внедрение универсального ИГХ-скрининга MMR-белков во всех случаях колоректального рака, что позволяет систематически выявлять пациентов с подозрением на синдром Линча, выделять когорту больных с MSI-H/dMMR-опухолями, потенциально чувствительными к терапии ингибиторами PD-1/PD-L1, а также уточнять прогноз, особенно на ранних стадиях заболевания.
Особый интерес представляет сопоставление ИГХ-статуса MMR с Ki-67, p53, мутационным статусом KRAS/BRAF и другими маркёрами, что может стать перспективным направлением дальнейших исследований. Ограничениями нашего исследования являются ретроспективный характер, ограниченный объём выборки, а также отсутствие молекулярного подтверждения МСН. В будущем целесообразно проведение многоцентровых исследований с включением расширенных панелей маркёров и сопоставлением с ответом на терапию.
Заключение
-
1. Иммуногистохимическое исследование экспрессии белков MLH1, PMS2, MSH2, MSH6 является информативным методом скрининга микросателлитной нестабильности в карциномах толстой кишки и может быть внедрено в рутинную практику патологоанатомической лаборатории.
-
2. Опухоли с dMMR/MSI-H-фенотипом в нашей выборке характеризуются типичным морфологическим профилем: преобладанием правосторонней локализации, медуллярным и/или муцинозным строением, выраженными TILs и Crohn-подобной лимфоидной реакцией, более низкой частотой поражения лимфатических узлов.
-
3. Выявление dMMR/MSI-H-статуса имеет важное прогностическое и предиктивное значение, позволяя выделять пациентов с возможным синдромом Линча и определять кандидатов для иммунотерапии ингибиторами контрольных точек.
-
4. Комбинация стандартизованной морфологической оценки и ИГХ-статуса MMR должна стать неотъемлемой частью комплексного патологического отчёта при колоректальном раке.


