Индивидуальный подход к диагностике увеита туберкулезной этиологии: от теории к практике
Автор: Гамзаев М.Г., Булдаков И.А., Козлова М.И., Романова Д.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.19, 2024 года.
Бесплатный доступ
Внутриглазной туберкулез - великий мистификатор различных форм увеита, и его надо ставить в первый ряд в дифференциальной диагностике любого типа внутриглазного воспаления, а также четко дифференцировать его от других этиологий поражения хориоидеи, что представляет определенные сложности ввиду разнообразия, мозаичности, зачастую нетипичности клиники туберкулезного процесса. В статье представлено клиническое наблюдение увеита туберкулезного генеза, у больной Д. 61 года, который хорошо купировался неспецифической противовоспалительной терапией и антибактериальными препаратами. При проведении и оценки результатов дополнительных исследований, таких как компьютерная томография органов грудной клетки и высокоспецифичного TSPOT.TB теста было заподозрено наличие латентной туберкулезной инфекции у пациентки. В результате была поставлена проба с аллергеном туберкулезным рекомбинантным (АТР), по результатам которой авторы получили выраженную очаговую реакцию со стороны глаза. Таким образом, впервые в мировом научном сообществе представлена клиническая картина выраженной реакции глаза на пробу с АТР, так как на данный момент среди доступных источников отечественной и зарубежной литературы нет сведений, описывающих такую же реакцию на пробу с АТР, как в представленном клиническом примере. Автора отмечают, что неординарность течения туберкулеза зрительного анализатора обязывает врача правильно собирать анамнез, выбирать актуальные методы диагностики, верно оценивать их результаты и проводить оценку эффективности противотуберкулезной терапии.
Туберкулез глаза, проба с атр, увеит, противотуберкулезная терапия
Короткий адрес: https://sciup.org/140307427
IDR: 140307427 | DOI: 10.25881/20728255_2024_19_3_153
An individual approach to the diagnosis of uveitis of tuberculous etiology: from theory to practice
Intraocular tuberculosis is a great mystifier of various forms of uveitis, and it should be put in the first row in the differential diagnosis of any type of intraocular inflammation, as well as clearly differentiate it from other etiologies of choroidal lesions, which presents certain difficulties due to the diversity, mosaic, and often atypical clinic of the tuberculosis process. The article presents a clinical observation of tuberculous uveitis in a 61-year-old patient D., which was well stopped by nonspecific anti-inflammatory therapy and antibacterial drugs. When conducting and evaluating the results of additional studies, such as computed tomography of the chest and a highly specific TSPOT.TB test, the patient was suspected to have a latent tuberculosis infection in the patient. As a result, a test with recombinant tuberculosis allergen (ATR) was performed, as a result of which the authors received a pronounced focal reaction from the eye. Thus, for the first time in the world scientific community, a clinical picture of a pronounced reaction of the eye to an ATR test is presented, since at the moment there is no information among the available sources of domestic and foreign literature that describes the same reaction to an ATR test as in the presented clinical example. The authors note that the eccentricity of the course of tuberculosis of the visual analyzer obliges the doctor to correctly collect an anamnesis, choose current diagnostic methods, correctly evaluate their results and evaluate the effectiveness of anti-tuberculosis therapy.
Текст научной статьи Индивидуальный подход к диагностике увеита туберкулезной этиологии: от теории к практике
Актуальность
Глазной туберкулез – это инфекционное заболевание, вызываемое Micoba-cterium tuberculosis. Он имеет различные механизмы и способы передачи и может поражать практически любую ткань зрительного анализатора и окружающих его структур: глазницу и вспомогательный аппарат, а также фасции глазницы и жировое тело.
По оценкам ВОЗ и ведущих медицинских экспертов, на данный момент более 1,7 млрд. человек инфицированы туберкулезом. Во всем мире это одна из ведущих причин смерти от одного инфекционного агента и ведущая причина смерти среди людей, живущих с инфекцией, вызванной вирусом иммунодефицита человека [1–3].
Распространенность туберкулеза глаз варьирует в широких пределах в структуре общей заболеваемости: 0,7% в США, 4% в КНР, 31% в Италии, 68% в Японии, 9,8% в северной Индии, 10,5% в Саудовской Аравии, 11,7% в Ираке, где туберкулез является эндемическим [1]. В РФ на долю глазного туберкулеза приходится от 10 до 20% (Рис. 1).
|
0,7% |
4% |
9,8% ■ ■ |
10,5% ■ ■ |
11,4% ■ ■ |
31% 11 |
|
США |
Китай |
Индия |
Саудовская Аравия |
Ирак |
Италия |

Рис. 1. Распространенность глазного туберкулеза в наиболее развитых странах на 2020 год. В России от 10 до 20%.
Регистрируемая частота поражения глазного аппарата значительно различается в зависимости от критериев, используемых для диагностики и выборки населения. Однако считается, что туберкулез поражает легкие у 80% пациентов, а остальные 20% отводятся на заболевания других органов, в том числе зрительного анализатора [4].

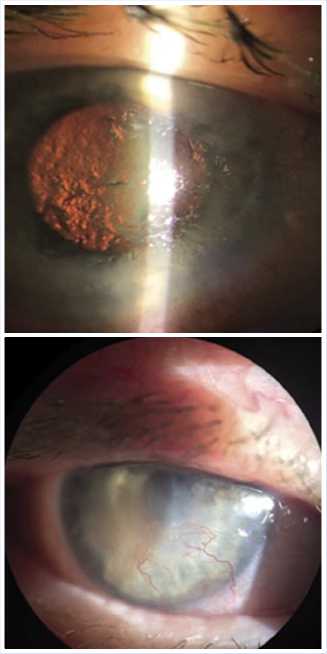
Рис. 2. Первичный осмотр пациентки с глазным туберкулезом.
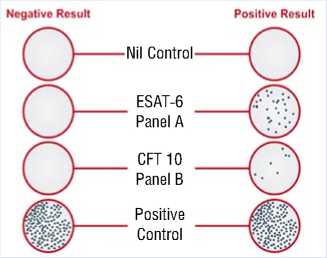
Рис. 3. Результат теста TSPOT. TB – пограничный; 3 лунка снизу.
Отсутствие клинически выраженного туберкулеза легких не исключает возможности офтальмологического туберкулеза, поскольку у 60% пациентов с внелегочным туберкулезом нет данных о перенесенном легочном процессе, а рентгенография грудной клетки не обнаруживает патологического процесса в грудной полости [5; 6].
Несмотря на обширные исследования, включая использование анализа высвобождения гамма-интерферона (Interferon-gamma release assay IGRA),
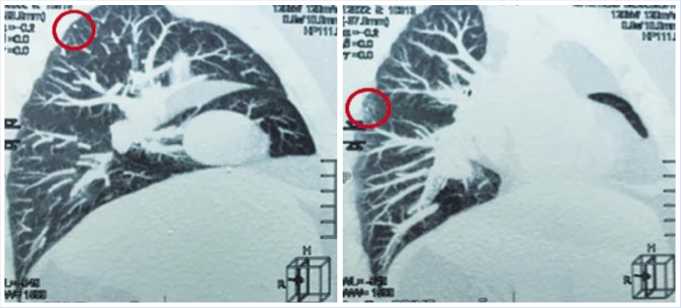
Рис. 4. Туберкулезные очаги в легких на КТ.
диагностика внутриглазного туберкулеза остается сложной задачей. Стоит отметить, что поражения глаз Micobacterium tuberculosis в странах с низкой эндемич-ностью по туберкулезу – крайне редки, и приходится констатировать, что часто врачи забывают о возможном возникновении увеита, связанного именно с этим микроорганизмом [7].
Цель
Проиллюстрировать различные проблемы диагностики и клинических проявления туберкулеза органа зрения. Основное внимание уделено диагностическим критериям значимости туберкулинового кожного теста (реакции Манту с 2 ТЕ), кожного теста с аллергеном туберкулезным рекомбинантным («Диа-скинтест»), исследования высвобождения интерферона-гамма (Interferon-gamma release assay IGRA).
Клиническое наблюдение
Пациентка Д., 61 год. Обратилась в стационар к офтальмологу с подозрением на вялотекущий кератоувеит туберкулезной этиологии правого глаза. Жаловалась на выраженную инъекцию конъюктивы, боль и низкое зрение в правом глазу. Из анамнеза: впервые увеит правого глаза установлен 30 лет назад, и в дальнейшем рецидивировал ежегодно. Каждое обострение было сильнее предыдущего, зрение снижалось, процесс осложнился вторичной глаукомой. Она многократно госпитализировалась в различные лечебно-профилактические учреждения, ей проводилось неспецифическое противовоспалительное лечение с временным улучшением. В конечном итоге, офтальмологом герпетического центра пациентка была направлена в противотуберкулезный диспансер. Настоящее обострение в течение четырех месяцев с отрицательной динамикой на фоне терапии. Туберкулез легких и контакт с инфицированными больными отрицает. Была госпитализирована по причине торпидности воспалительного процесса и отсутствия стойкой положительной динамики на проводимое неспецифическое лечение. При биомикроскопии обнаружено: правый глаз (OD) умеренно раздражен, роговицы мутная, отечная, поверхность неровная, имеются дефекты эпителия, множественные инфильтраты, васкуляризация роговицы (Рис. 2). Глазное дно невозможно просмотреть из-за выраженного отека и мутности роговицы. Оценка визоме-трии: visus OD = 0,01 н/к – счет пальцев с расстояния 50 см.
Результат TSPOT.TB – пограничный (Рис. 3). Тест TSPOT.TB основан на выявлении секреции интерферона-гамма лимфоцитами, стимулированными специфическими антигенами микобактерии туберкулеза ESAT-6 и CFP10 [8]. TSPOT. TB менее или равный 4 – отрицательный, от 5 до 7 – пограничный, более и равный 8 – положительный.
КТ органов грудной клетки: единичные кальцинаты в S2 сегменте правого легкого и в S5 сегменте левого легкого (Рис. 4). Кислотоустойчивые микобактерии туберкулеза в мокроте и моче методом люминесцентной микроскопии трехкратно не обнаружены.
Прежде чем выполнять пробу с АТР, с учетом тяжести состояния глаза, пациентке провели неспецифическое лечение: это антибиотики, противовирусные, иммуномодуляторы, офтальмогипотензив-ные средства и кератопротекторы. На фоне проводимой терапии глаз успокоился, поверхность стала гладкой и прозрачной (Рис. 5).
Однако настораживало наличие пограничного TSPOT и признаков спон-

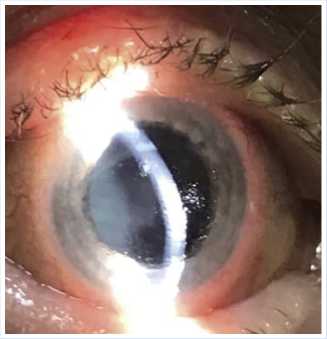
Рис. 5. Результат неспецифического лечения воспалительного процесса глаза пациентки.
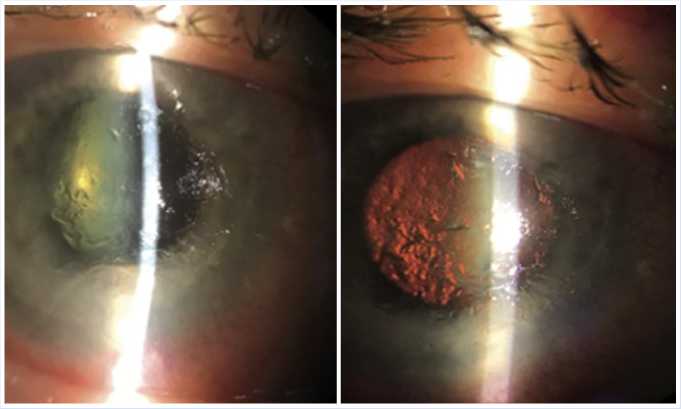
Рис. 6. Осмотр глазного яблока через 72 часа после проведения пробы с АТР.
танно перенесенного туберкулеза легких. Была поставлена проба с АТР. Через 72 часа местно отмечалась уколочная реакция, а вот глаз стал похож на тот, что при поступлении. Отмечено снижение зрения, усиление смешанной инъекции, выраженный отек роговицы, нарастание эпителиопатии (Рис. 6).
Решением центральной врачебной комиссии назначена тест-терапия по схеме: феназид 0,5, пирази-намид 1,5, протионамид 0,5. Далее, при окончательном подтверждении диагноза, терапия продолжалась в двух фазах: а) интенсивной (курс 150 доз), и б) продолжения с использованием тех же противотуберкулезных препаратов. Удалось купировать увеит, достигнута положительная динамика при использовании противотуберкулезных препаратов.
Обсуждение. Представленный клинический случай указывает на необходимость специфического и всеобъемлющего подхода к патологии глазного туберкулеза. Скрытность туберкулеза, его маскировка под другие болезни может сбить столку неопытного врача. Важно отметить компетентность и настороженность авторов в данном примере, так как временное местное улучшение ситуации в связи с лечением неспецифической противовоспалительной терапией, давало повод отпустить пациентку домой. Но важно было верно оценить данные дополнительных методов исследования, а также помнить, что пробы (реакция
Манту с 2 ТЕ, «Диаскинтест») проводятся только в фазе ремиссии воспалительного процесса для предотвращения усугубления состояния. В результате авторы получили очаговую реакцию на пробу с АТР, нигде более ранее не описанную в доступной мировой научной литературе. Стоит подчеркнуть, что аналогичная реакция описана на пробу с туберкулином [9].
Заключение
Для своевременной диагностики, правильной постановки диагноза и верно составленной схемы лечения врачам офтальмологам, офтальмофтизиатрам и инфекционистам необходимо помнить, что для туберкулеза органа зрения характерны следующие признаки: 1) редкость характерной клинической картины; 2) вялая положительная или отрицательная динамика на многокомпонентное неспецифическое лечение; 3) невозможность исключить туберкулез глаз при отсутствии специфического экстраокулярного поражения; 4) высокий риск развития осложнений при получении биоматериала для верификации; 5) индивидуальный подход в проведении проб с туберкулином и АТР; 6) оценка эффективности пробной противотуберкулезной терапии.
Список литературы Индивидуальный подход к диагностике увеита туберкулезной этиологии: от теории к практике
- Global Tuberculosis Report. 2020. WHO.
- Сюнякова Д.А. Особенности эпидемиологии туберкулеза в мире и в России в период 2015-2020 гг. Аналитический обзор // Социальные аспекты здоровья населения. - 2021. - №67(3). - С.11. DOI: 10.21045/2071-5021-2021-67-3-11 EDN: SJRIMW
- Salil M, Remco PH, Derrick PS, Vishali G. Ocular Tuberculosis in HIV-infected Individuals. Ocular Immunology and Inflammation. 2020. DOI: 10.1080/09273948.2020.1776882
- Abdisamadov А, Tursunov О. Ocular tuberculosis epidemiology, clinic features and diagnosis: A brief review. Tuberculosis (Edinb). 2020; 124: 101963,. DOI: 10.1016/j.tube.2020.101963 EDN: KUOODO
- Luca C, Carl PH, Raffaella A, Carlo S, Luigi B. Tuberculous uveitis, a resurgent and underdiagnosed disease. Int Ophthalmol. 2009; 29(2): 67-74. DOI: 10.1007/s10792-007-9071-8 EDN: QVZXPX
- Faiz IS. Ocular tuberculosis: current perspectives. Clin Ophthalmol. 2015; 9: 2223-7. DOI: 10.2147/OPTH.S65254 EDN: WRCSWN
- Trad S, Saadoun D, Errera MH, Abad S, et al. Rev Med Interne. Ocular Tuberculosis. 2018; 39(9): 755-764. DOI: 10.1016/j.revmed.20-18.05.003
- Ang M, Wong W, Ngan CC, Chee SP. Interferon-gamma release assay as a diagnostic test for tuberculosis-associated uveitis. Eye. 2012; 26(5): 658-665.
- Llorenç V, González-Martin J, Keller J, et al. Indirect supportive evidence for diagnosis of tuberculosis-related uveitis: from the tuberculin skin test to the new interferon gamma release assays. Acta Ophthalmol. 2013; 91(2): e99-e107. DOI: 10.1111/j.1755-3768.2012.02564.x


