Инфузионные реакции
Автор: Орлова Р.В., Жабина А.С., Иванова А.К., Наталенко К.Е., Телетаева Г.М.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Практические рекомендации
Статья в выпуске: 3S2-2 т.13, 2023 года.
Бесплатный доступ
Инфузионные реакции, премедикация, анафилаксия
Короткий адрес: https://sciup.org/140302424
IDR: 140302424 | DOI: 10.18027/2224-5057-2023-13-3s2-2-262-281
Текст статьи Инфузионные реакции
1. ОПРЕДЕЛЕНИЕ
Большинство противоопухолевых методов лечения сопряжены с риском развития инфузионных реакций (ИР), частота может увеличиваться при одновременном применении различных препаратов.
Инфузионные реакции относятся к неблагоприятным побочным реакциям типа В — дозонезависимые, непредсказуемые, не связанные с фармакологическим действием препарата, обычно купируются после отмены лечения. В основе патогенеза лежит индивидуальная чувствительность пациента — лекарственная непереносимость, идиосинкразия, аллергические и псевдоаллергические (анафилактоидные) реакции. Аллергические реакции могут проявляться по типу гиперчувствительности немедленного типа и гиперчувствительности замедленного типа (табл. 1).
Таблица 1. Классификация реакций гиперчувствительности по Джейлу (Gell) и Кумбсу.
|
Тип реакции |
Фактор патогенеза |
Механизм патогенеза |
Клинический пример |
|
I тип — анафилактический. Гиперчувствительность немедленного типа |
IgE IgG4 |
Анафилактические реакции: образование рецепторного комплекса IgE (G4) — тучных клеток и базофилов → взаимодействие эпитопа аллергена с рецепторным комплексом → активация тучных клеток и базофилов → высвобождение медиаторов воспаления и других биологически активных веществ |
Анафилактический шок, поллинозы |
|
Тип реакции |
Фактор патогенеза |
Механизм патогенеза |
Клинический пример |
|
II тип — цитотоксический. Гиперчувствительность немедленного типа |
IgM IgG |
Цитолитические (цитотоксические) реакции: выработка цитотоксических антител → активация антителозависимого цитолиза |
Лекарственная волчанка, аутоиммунная гемолитическая анемия, аутоиммунная тромбоцитопения, гемотрансфузионные реакции |
|
III тип — иммунокомплексный. Гиперчувствительность немедленного типа |
IgM IgG |
Иммунокомплексные реакции: образование избытка иммунных комплексов → отложение иммунных комплексов на базальных мембранах, эндотелии и соединительнотканной строме → активация антителозависимой клеточно-опосредованной цитотоксичности → запуск иммунного воспаления |
Сывороточная болезнь, системные заболевания соединительной ткани, феномен Артюса, «легкое фермера» |
|
IV тип — кле-точно-опосредованный. Гиперчувствительность замедленного типа |
Т-лимфоциты |
Клеточно-опосредованные реакции: сенсибилизация Т-лимфоцитов → активация макрофага → запуск иммунного воспаления |
Кожноаллергическая проба, контактная аллергия, белковая аллергия замедленного типа |
В настоящее время для описания инфузионных реакций, возникших на введение противоопухолевого препарата, используются следующие термины:
-
• Инфузионные реакции — неблагоприятные реакции на введение фармакологических или биологических веществ;
Реакция лекарственной гиперчувствительности (лекарственная аллергическая реакция) — неблагоприятная местная или общая реакция на воздействие аллергена (хотя, согласно CTCAE v. 5.0, рекомендуется использовать термин «инфузионные реакции», а не «аллергические реакции», если реакции связаны с инфузией);
• Анафилаксия — острая воспалительная реакция, возникающая в результате высвобождения гистамина и гистаминоподобных веществ из тучных клеток; является крайним проявлением аллергической реакции;
• Синдром высвобождения цитокинов — неблагоприятная реакция, вызванная за счет высвобождения цитокинов.
2. ДИАГНОСТИКА
2.1. Факторы риска
-
• Реакции чаще возникают при внутривенном введении по сравнению с пероральным или внутрибрюшинным введением;
Быстрая инфузия препарата;
Чаще возникают после нескольких циклов;
Чаще у пациентов с предшествующей инфузионной реакцией на препарат того же химического класса;
Наличие в анамнезе пищевой аллергии, аллергии на укусы пчел, клещей, рентгеноконтрастные вещества;
Наличие в анамнезе множественной лекарственной аллергии, независимо от класса препарата;
Молодой возраст;
Женский пол;
Сопутствующие заболевания: хронические респираторные заболевания, сердечнососудистые заболевания, мастоцитоз или клональные нарушения тучных клеток и тяжелая атопическая болезнь;
Прием некоторых препаратов для коррекции сопутствующей патологии: бета-адреноблокаторы и ингибиторы ангиотензинпревращающего фермента;
Синдром лизиса опухоли при большом опухолевом распространении;
Некоторые противоопухолевые препараты (табл. 5).
-
2.2. Симптомы
Клинические проявления достаточно вариабельны. У 90% пациентов типичными проявлениями являются кожные симптомы (сыпь, гиперемия, крапивница, зуд), у 40% — респираторные симптомы (одышка, бронхоспазм), у 30–35% — абдоминальные симптомы (тошнота, рвота, спазмы, боли в животе, диарея) и сосудистые нарушения (гипотония, головокружение). Симптомы могут возникнуть в течение первых нескольких минут до нескольких часов после окончания инфузии. Чем быстрее развивается реакция, тем она тяжелее протекает.
Синдром выброса цитокинов клинически похож на реакцию гиперчувствительности I типа. Как правило, имеет легкую или среднюю степень тяжести и проявляется лихорадкой, ознобом, тахипноэ, головной, мышечной болью, гипотензией, сыпью и/или гипоксией; может также проявляться неврологическими и психическими нарушениями (судорогами, тремором, дисфазией, галлюцинациями, спутанностью сознания). Симптомы возникают в течение первых двух часов, чаще всего после первой инфузии.
Анафилаксия является наиболее серьезным осложнением, проявляется затруднением дыхания, головокружением, гипотонией, цианозом, потерей сознания, может привести к летальному исходу.
Анафилактическая реакция вероятна при наличии хотя бы одного из критериев:
-
• Острое начало болезни (минуты-часы) с вовлечением кожи и /или слизистых оболочек и хотя бы одного из следующих критериев:
– Респираторные нарушения (диспноэ, одышка/бронхоспазм, стридор, гипоксемия
– Снижение АД (гипотония, коллапс, обморок).
-
• Два признака или более после контакта с предположительным аллергеном:
– Острая реакция со стороны кожи / слизистых
– Респираторные нарушения
– Снижение АД
– Гастроинтестинальные симптомы (боли, рвота).
• Снижение АД после контакта с аллергеном:
– Снижение АД после введения известного для пациента аллергена (минуты-часы). У взрослых систолическое АД < 90 мм Hg или снижение на > 30% от рабочего АД.
3. КЛАССИФИКАЦИЯ ИНФУЗИОННЫХ РЕАКЦИЙПО СТЕПЕНИ ТЯЖЕСТИ
Обычно инфузионные реакции на таксаны или моноклональные антитела возникают в течение 1-й или 2-й инфузии, в то время как на соединения платины — через несколько циклов.
Для оценки тяжести инфузионной реакции используется шкала оценки инфузионных реакций, а также отдельные шкалы оценки аллергических реакций (которые подходят для неинфузионных препаратов) и анафилаксии «Общих терминологических критериев нежелательных явлений» (CTCAE, версия 5, 2017 год) национального института рака (NCI) (табл. 2–5).
Таблица 2. Инфузионные реакции NCI CTCAE v5.0.
|
1 степень |
2 степень |
3 степень |
4 степень |
5 степень |
|
Легкая реакция, прерывание инфузии не показано, не требуется медицинское вмешатель-ство/терапия |
Показано прерывание вызвавшей нарушение терапии или инфузии. Симптоматическое лечение включает применение антигистаминных препаратов, НПВС, обезболивающие препараты, внутривенные растворы. Профилактическое лечение показано на срок менее 24 часов или равный этому |
Длительная реакция на терапию, при которой не происходит быстрого улучшения состояния в ответ на лечение и прерывание вызвавшей нарушение терапии. Рецидив симптомов после первоначального улучшения. Госпитализация показана в связи с осложнениями, например, почечной недостаточностью |
Угрожающие жизни последствия. Показано срочное вмешательство |
Смерть |
Таблица 3. Аллергические реакции NCI CTCAE v5.0.
|
1 степень |
2 степень |
3 степень |
4 степень |
5 степень |
|
Не требуется системная терапия |
Требуется прием таблетированных препаратов |
Бронхоспазм. Госпитализация показана при других клинических проявлениях. Показана внутривенная терапия |
Угрожающие жизни последствия. Показано срочное вмешательство |
Смерть |
Таблица 4. Анафилаксия NCI CTCAE v5.0.
|
1 степень |
2 степень |
3 степень |
4 степень |
5 степень |
|
Симптоматический бронхоспазм с крапивницей или без нее. Показано внутривенная терапия. Отек, связанный с аллергией/ангионевротический отек. Артериальная гипотензия |
Угрожающие жизни последствия. Показано срочное вмешательство |
Смерть |
Таблица 5. Синдром высвобождения цитокинов NCI CTCAE v5.0.
|
1 степень |
2 степень |
3 степень |
4 степень |
5 степень |
|
Лихорадка с или без си стемных реакций |
Гипотезния, купирующаяся введением жидкости. Гипоксия, купирующаяся < 40% кислородотерапией |
Гипотензия, купирующаяся одним вазопрессором. Гипоксия, купирующаяся > 40% кислородо-терапией |
Угрожающие жизни последствия. Показано срочное вмешательство |
Смерть |
4. ЛЕЧЕНИЕ 4.1. Наблюдение во время введения
-
• Измерение артериального давления и частоты сердечных сокращений
-
• При развитии ИР прекратить введение препаратов!
-
• Необходимо быстрое распознавание и немедленная медицинская помощь, при подозрении на анафилаксию — вызов реаниматолога, решение вопроса о переводе пациента в ОРиТ
-
4.2. Коррекция ИР
Появление симптомов ИР
Прекратить введение препарата
Обеспечение венозного доступа
Оценка АД и ЧСС
Вызов лечащего врача или реаниматолога
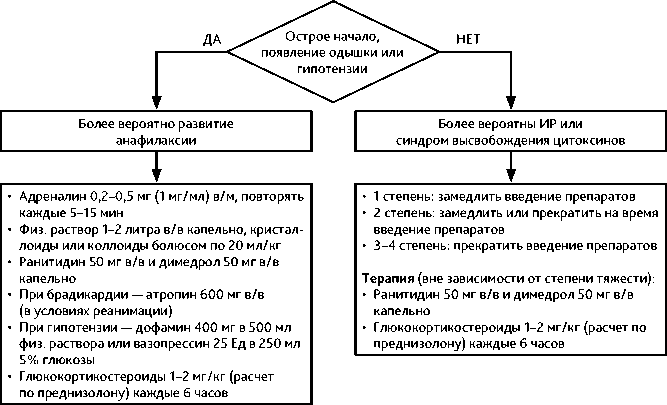
Рисунок 1. Алгоритм коррекции ИР.
-
4.3. Коррекция синдрома высвобождения цитокинов
Синдром высвобождения цитокинов отличается от других реакций, связанных с инфузией, и может быть купирован с помощью:
-
• кратковременного прекращения инфузии;
-
• симптоматической терапии:
-
• Н2-гистаминоблокаторов;
-
• глюкокортикостероидов в дозе 1–2 мг /кг веса (расчет дозы по преднизолону);
-
• жаропонижающих средств.
-
4.4. Последующая реакция
После исчезновения симптомов инфузию можно возобновить с 50% скоростью и титровать до переносимости.
• Следует контролировать жизненно важные показатели и контролировать симптомы рецидива ИР;
• После тяжелой ИР рекомендуется тщательное наблюдение в течение 24 ч в условиях ОРиТ.
4.5. Повторное назначение препаратов
5. КЛАССИФИКАЦИЯ ПРЕПАРАТОВ, ВЫЗЫВАЮЩИХ ИНФУЗИОННЫЕ РЕАКЦИИ
5.1. Химиотерапия
Тяжесть и характер реакции будут определять решение о возобновлении лечения, основанное на клинических факторах, таких как риск серьезной повторной реакции и потенциальная клиническая польза от дальнейшего лечения. После устранения всех симптомов повторное назначение с уменьшенной скоростью инфузии и дополнительной премедикацией (кортикостероиды и Н2-гистаминоблокаторы) обычно оказывается успешным. Однако от повторного назначения препаратов после ИР 3 степени тяжести по CTCAE или выше следует воздержаться. Также, пациентам, у которых наблюдается тяжелая гиперчувствительность к таксанам, не следует повторно назначать эти препараты.
При рецидивах ИР на фоне премедикации в опытных центрах могут применяться протоколы снижения чувствительности к определенным препаратам. При проведении десенсибилизации вводят начальную небольшую разведенную дозу препарата с увеличенным временем введения и постепенным увеличением дозы. Десенсибилизация вызывает толерантность к лекарственному средству лишь временно.
При развитии инфузионных реакций на фоне терапии ингибиторами контрольных точек в последующем рекомендована премедикация парацетамолом, димедролом и Н2-гистаминоблокаторами. При реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами. При реакциях 3–4 степени тяжести рекомендовано сменить класс ингибиторов контрольных точек.
Острая реакция на химиотерапевтические препараты встречается нечасто и обычно протекает в легкой форме, но некоторые препараты, такие как платина, таксаны и другие, по-прежнему имеют значительную частоту возникновения ИР. Физиопатология, клинические проявления, начало заболевания и лечение различны. Схемы химиотерапии, сочетающие различные препараты, очень распространены в онкологии, и крайне важно распознать особенности ИР, чтобы определить, какой препарат с наибольшей вероятностью вызвал его, и действовать соответствующим образом. Примеры характеристик и ведения ИР при применении различных химиотерапевтических препаратов приведены в табл. 7.
Антрациклины
Антрациклины редко вызывают ИР, большинство реакций протекают в легкой форме. Частота развития ИР выше при применении пегилированного липосомального доксорубицина и даунорубицина (около 7–11 % пациентов). Активация комплемента может играть ключевую роль в реакции гиперчувствительности на пегилированный липосомальный доксорубицин. О реакции гиперчувствительности, опосредованной IgE, сообщается редко.
Производные платины
ИР на фоне производных платины чаще IgE-опосредованные и связаны с повторным воздействием агента. Сообщалось о высокой частоте анафилактических реакций (до 10–27%). Реакции замедленного типа (IV типа) также описаны при применении препаратов платины. Частота реакций гиперчувствительности при применении карбоплатина составляет около 12%, и развиваются они в основном у пациентов, которые длительное время получали лечение карбоплатином. Интервал повторного лечения менее 2 лет увеличивает риск развития ИР.
Оксалиплатин редко вызывает ИР (в 0,5–25% случаев), а максимальная частота ИР наблюдается при седьмом-восьмом введении. Первая ИР при применении оксалиплатина обычно протекает в легкой форме, но при повторном назначении может усилиться. Примерно у 50% пациентов, повторно получавших препараты платины, наблюдаются рецидивы ИР, несмотря на премедикацию.
Для пациентов, у которых развивается острая ларингофарингеальная дизестезия во время или после инфузии оксалиплатина, для улучшения симптомов достаточно повысить температуру в палате, никаких других мер не требуется.
Таксаны
Побочные реакции при применении паклитаксела наблюдаются до 30% пациентов, однако длительная инфузия препарата и премедикация снижают частоту тяжелых реакций до 2–4%. Считается, что реакции на таксаны являются анафилактоидными, не опосредуемыми IgE, вероятно, из-за прямого высвобождения медиаторов тучными клетками, таких как гистамин и триптаза. Неясно, являются ли реакции на паклитаксел результатом неиммунного действия препарата или вспомогательного вещества-эмульгатора, добавляемого для солюбилизации препарата. Неполное смешивание паклитаксела и эмульгатора перед введением может привести к активации комплемента, что объясняет быструю реакцию при первом использовании. В отношении доцетаксела было высказано предположение, что это может быть вызвано вспомогательным веществом полисорбат-80.
Все пациенты должны получать премедикацию глюкокортикостероидами и антигистаминными препаратами перед введением таксанов (табл. 6).
Таблица 6. Премедикация перед введением таксанов.
|
Препарат |
Премедикация |
|
|
Паклитаксел |
Дексаметазон |
20 мг внутрь или в/в за 12 и 6 часов или в/в за 30–60 минут до введения однократно |
|
Дифенгидрамин |
50 мг в/в за 30–60 минут до введения |
|
|
Циметидин или Ранитидин |
300 мг в/в за 30–60 минут до введения 50 мг в/в за 30–60 минут до введения |
|
|
Доцетаксел |
Дексаметазон (стандартная премедикация) |
16 мг внутрь или в/в (по 8 мг х 2 раза в сутки) в течение 3 дней (начиная за 1 день до введения доцетаксела) |
|
Дексаметазон (премедикация у пациентов с РПЖ на терапии преднизолоном) |
8 мг за 12 часов, 3 часа и 1 час до введения |
|
В рандомизированном исследовании сравнивалась эффективность и частота развития ИР на фоне введения паклитаксела с премедикацией дексаметазоном перорально и внутривенно. Не было получено разницы в частоте ИР, однако отмечалось меньшее количество побочных явлений дексаметазона при внутривенном введении. После ИР, несмотря на адекватную премедикацию антигистаминными препаратами и глюкокортикостероидами, у 40% пациентов развиваются ИР 1–2 степени и примерно у 1–2% пациентов — 3 степени.
Таблица 7. Характеристика и лечение ИР на фоне введения цитостатиков.
|
Препарат |
Частота ИР |
Манифестация |
Симптомы |
Профилактика |
Коррекция ИР |
|
Антра-циклины |
7–11% при применении пегилирован-ного липосомального доксорубицина и дауно-рубицина |
Большинство ИР возникают при первой инфузии |
Боль в груди, зуд, обморок, гиперемия, озноб, лихорадка, крапивница, ангионевротический отек, сыпь, тахикардия, артериальная гипотензия, одышка, тошнота, рвота, головная боль, боли в спине |
Медленная инфузия. Премедикация рутинно не требуется |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть десенсибилизацию |
|
Препарат |
Частота ИР |
Манифестация |
Симптомы |
Профилактика |
Коррекция ИР |
|
Аспарагиназа |
60% реакций гиперчувствительности 10% тяжелых реакций |
Обычно после нескольких введений, в течение 1 часа после введения. Осторожно при ретрит-ментах. |
Зуд, одышка, сыпь, крапивница, боль в животе, бронхоспазм, артериальная гипотензия, ангионевротический отек, ларингоспазм. |
Ранитидин 50 мг в/в илм хлоро-пирамин 25 мг в/в. Глюкокортикостероиды 1–2 мг/кг (расчет по преднизолону) каждые 6 часов. |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть замену на пэгас-паргазу. |
|
Блеомицин |
1% |
Немедленная или отсроченная на несколько часов реакция, обычно после 1 или 2 введения |
Гипотензия, спутанность сознания, лихорадка, озноб, одышка. |
Из-за возможности развития анафилактоидной реакции пациентов с лимфомой следует лечить с редукцией на 2 единицы или меньше для первых 2 доз. Если ИР не возникает, то можно придерживаться обычной схемы дозирования |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. |
|
Карбоплатин |
12% реакций гиперчувствительности |
Сильно варьируется (от минут до часов). Риск возрастает с увеличением кумулятивных доз. Самая высокая заболеваемость на 8 цикле. |
Сыпь, зуд, эритема на ладонях и подошвах, спазмы в животе, отек лица, бронхоспазм, артериальная гипотензия, тахикардия, одышка, боль в груди. |
Глюкокортикостероиды и антагонисты H1/H2 рецепторов обычно не рекомендуются. Рассмотреть у пациентов с высоким риском развития ИР. Возможно развитие ИР на фоне премедикации. |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть десенсибилизацию |
|
Препарат |
Частота ИР |
Манифестация |
Симптомы |
Профилактика |
Коррекция ИР |
|
Доцетаксел |
30% ИР без премедикации. 2% тяжелых реакций на фоне премедикации |
Первое или второе введение, в течение первых 10 минут введения. |
Гипотензия, одышка, бронхоспазм, крапивница, кожные реакции, ангионевротический отек, приливы, зуд, тахикардия, боль в груди или спине. |
Стандартное назначение: пероральный прием дексаметазона в дозе 8 мг в течение 3 дней (начиная за 1 день до приема доцетаксела). Рак предстательной железы при дополнительном назначении преднизолона: пероральный дексаметазона 8 мг за 12, 3 и 1 час до начала инфузии. |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть десенсибилизацию |
|
Этопозид |
Анафилактические реакции в 1–3% |
Обычно после первого введения |
Гипотензия, лихорадка, озноб, крапивница, бронхоспазм, ангионевротический отек, дискомфорт в груди. |
Медленная инфузия за 30–60 минут. Ранитидин 50 мг в/в илм хлоро-пирамин 25 мг в/в. Глюкокортикостероиды 1–2 мг/кг (расчет по преднизолону) каждые 6 часов. |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть десенсибилизацию |
|
Оксалиплатин |
0,5–25% реакций гиперчувствительности. < 1% тяжелых реакций |
В течение первых 60 минут после начала инфузии (обычно 5–10 минут). Выше вероятность на 7–8 циклах |
Потливость, слезотечение, зуд, сыпь, боль в спине или груди, спазм гортани, одышка, лихорадка, крапивница, бронхоспазм, артериальная гипотензия. |
Глюкокортикостероиды и антагонисты H1/H2 рецепторов обычно не рекомендуются. Рассмотреть у пациентов с высоким риском развития ИР. Возможно развитие ИР на фоне премедикации. |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. Рассмотреть десенсибилизацию |
|
Препарат |
Частота ИР |
Манифестация |
Симптомы |
Профилактика |
Коррекция ИР |
|
Паклитаксел |
30% ИР без премедикации. Тяжелые анафилактические реакции в 2–4% |
Возникает при первом или втором введении в течение первых 10 минут инфузии |
Гиперемия, кожные реакции, одышка, артериальная гипотензия, тахикардия, бронхоспазм, ангионевротический отек, крапивница. |
20 мг дексаметазона и 50 мг димедрола внутривенно и антагонист Н2-рецепторов (ранитидин 50 мг или циметидин 300 мг внутривенно) за 30 мин до инфузии паклитаксела |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. При острой ларинго-фарингеальной дизестезии: повысьте температуру в палате при возможности, внутривенной терапии не требуется, оксалиплатин следует вводить в течение 6 ч. Рассмотреть десенсибилизацию |
|
Прокар-базин |
6–18%. Выше при сочетанном исполь зовании с антикон вульсантами |
Большинство ИР возникает на фоне первых введений |
Лихорадка, макулопапулезная сыпь, крапивница, ангионевротический отек, лихорадка, токсический эпидермальный некролиз. |
При развитии ИР премедикация глюкокортикостероидами не эффективна |
Степень 1/2: остановить или замедлить инфузию. Симптоматическая терапия. Степень 3/4: остановить инфузию, агрессивная симптоматическая терапия. |
-
5.2. Моноклональные антитела.
Моноклональные антитела (МКА) — это неэндогенные белки, которые могут вызывать все четыре вида реакций гиперчувствительности. Химерные МКА состоят из мышиного компонента, который является основной мишенью и человеческого Fc Ig, который снижает иммуногенность антитела. В гуманизированных антителах человеческая часть составляет более 90% антител. Полностью человеческие антитела являются 100% человеческими. Несмотря на разное строение МКА, корреляции между инфузионными осложнениями, возникающими на фоне их введения в зависимости от их состава продемонстрировано не было. Вероятность возникновения ИР снижается с каждым последующим циклом лечения. Характерным побочным эффектом МКА является неаллергическая ИР, вызванная высвобождением цитокинов в течение первых часов после инфузии. Считается, что взаимодействие MКА с мишенью может привести к высвобождению цитокинов, которые вызывают ряд симптомов, сходных с теми, которые наблюдаются при аллергических реакциях гиперчувствительности I типа, однако, в отличии от них симптомы при ИР на введение МКА проявляются меньше с каждой последующей дозой. Реже МКА могут вызывать аллергические ИР (табл. 8).
Цетуксимаб
Цетуксимаб представляет собой химерное МКА IgG1, нацеленное на рецептор эпидермального фактора роста (EGFR). Инфузионные реакции могут иметь анафилактическую или анафилактоидную природу или представлять собой синдром высвобождения цитокинов. Частота анафилактических реакций довольно мала. Первую дозу следует вводить медленно, как минимум, в течении 2 часов, контролируя все жизненно важные показатели. Премедикация кортикостероидами в сочетании с антигистаминными препаратами снижает риск развития ИР 3 или 4 степени до 1%, тогда как при применение только антигистаминных препаратов до 4,7%.
Ритуксимаб
Ритуксимаб — это химерное МКА IgG1, целью которого является антиген CD20 на поверхности В-лимфоцитов. Применение ритуксимаба сопряжено с высоким риском возникновения ИР, что может быть связано с высвобождением цитокинов из лимфоцитов, синдромом лизиса опухоли и развитием анафилактического типа реакции гиперчувствительности. Частота ИР при первом введении ритуксимаба составляет 77%, при последующих применениях возникновение ИР снижается. Тяжелые реакции возникают у 10% пациентов (80% при первой инфузии ритуксимаба) и обычно возникают у пациентов с высоким количеством циркулирующих лимфоцитов, эти ИР обратимы при соответствующем вмешательстве. С целью профилактики возникновения ИР рекомендуются медленная начальная скорость инфузии, а также премедикация, состоящая из жаропонижающих и антигистаминных препаратов. Пациенты с высокой опухолевой нагрузкой имеют более высокий риск возникновения тяжелого синдрома высвобождения цитокинов. Следует снизить скорость инфузии при первом введении ритуксимаба у этих пациентов или разделить дозу на 2 дня в течение первого цикла и любых последующих циклах, если количество лимфоцитов сохраняется > 25 ×10 9 /л.
Трастузумаб
Трастузумаб представляет собой рекомбинантное ДНК-производное гуманизированное МКА, которое избирательно взаимодействует с внеклеточным доменом рецептора 2 эпидермального фактора роста человека (HER2). Большинство ИР протекают в легкой форме и возникают при первой инфузии. Частота ИР снижается при последующих инфузиях. Тяжелые ИР, включая анафилаксию, встречаются редко. При 1 и 2 степени реакций, после купирования симптомов, инфузию трастузумаба можно возобновить.
-
5.3. Иммунотерапия
Введение иммунопрепаратов редко приводит к возникновению ИР и большинство из них легкой или умеренной степени. При использовании иммунопрепаратов, блокирующих путь PD-1/PD-L1 ИР возникают в < 1% случаев, но при добавлении пептидной вакцины к ниволумабу частота развития ИР возрастает более чем на 20%, это связано с выбросом цитокинов и неспецифической активацией иммунного ответа. Публикаций об этих нежелательных явлениях очень мало. Ретроспективное исследование, сравнивающее частоту возникновения инфузионных реакций на введение CTLA-4-блокирую-щих антител (ипилимумаб) у пациентов, которые получали дозу 3 или 10 мг/кг (в течение 90 или 30 минут), показало, что ИР на ипилимумаб чаще возникает после первой дозы, предполагая, что первая доза является сенсибилизирующей.
В табл. 8 приведены примеры характеристик некоторых иммунотерапевтических препаратов и МКА и рекомендации по лечению ИР.
Таблица 8. Характеристика и лечение ИР на фоне введения некоторых моноклональных антител, иммунопрепаратов.
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Авелумаб |
Тяжелые реакции в 2,7% |
Повышение температуры тела, озноб, покраснение кожи, снижение АД, появление одышки, свистящего дыхания, боль в спине, боль в животе и сыпь. |
Перед первыми 4 инфузиями пациенту следует провести премедикацию антигистаминными средствами и парацетамолом. Если четвертая инфузия завершается без развития ИР, премедикация перед введением последующих доз назначается по усмотрению врача. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить, за исключением серьезной реакции |
|
Алемту-зумаб |
Тяжелые реакции в 3% |
Головная боль, головокружение, сыпь, лихорадка, тошнота, крапивница, зуд, бессонница, озноб, приливы, утомляемость, одышка, дискомфорт в грудной клетке, тахикардия. |
Можно вводить дробно. Премедикация: глюкокортикостероиды (метилпреднизолон 1 г с 1–3 день) Антигистаминные препараты и/или жаропонижающие. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить, за исключением серьезной реакции |
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Атезоли-зумаб |
Тяжелые реакции 1–2% |
Озноб, зуд, гиперемия, одышка, отек, головокружение, лихорадка, боль. |
Премедикация не рекомендуется, но при развитии ИР на ИКТ 1 в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение, окончательно прекратить инфузию. |
|
Беваци-зумаб |
ИР при первом введении в < 3% случаев; тяжелые реакции в < 1% случаев |
Одышка, приливы, сыпь, изменения артериального давления, боль в груди, озноб, тошнота, рвота. |
Первую дозу препарата рекомендуется вводить в течении 90 мин, последующие — в течении 30–60 мин. Премедикация не рекомендуется |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить с более медленной скоростью, за исключением серьезной реакции |
|
Блинату-момаб |
ИР в 44–67%. Тяжелые реакции в 0,5% случаев Среднее время до начала ИР — 2 дня. |
Лихорадка, астения, головная боль, артериальная гипотензия, тошнота, ДВС-синдром |
Дексаметазон 20 мг в/в за 1 час до инфузии препарата. Рекомендуется жаропонижающее в течение первых 48 часов каждого цикла. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. 3 степень: остановить инфузию, агрессивное симптоматическое лечение. После устранения всех симптомов лечение можно возобновить в дозе 9 мкг/день. Увеличить до 28 мкг/день через 7 дней, если реакция не повторится. Степень 4: окончательно прекратить введение препарата. |
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Брентук-симаб ведотин |
11–15%, в основном 1–2 степени. |
Головная боль, сыпь, боль в спине, рвота, озноб, тошнота, одышка, зуд, кашель. |
Если ИР возникла, то при следующем введении препарата рекомендована премедикация: парацетамол, антигистаминный препарат и глюкокортикостероиды |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение.
лечение, после купирования всех симптомов инфузию можно возобновить с более медленной скоростью.
|
|
Дарату-мумаб |
ИР возникает в 40–50% случаев, от самых легких до средней степени тяжести. 82–95% при первой инфузии. |
Заложенность носа, озноб, кашель, аллергический ринит, раздражение горла, одышка и тошнота. Реже: бронхоспазм, артериальная гипертензия и гипоксия |
Премедикация за 1 ч до каждой инфузии: в/в метилпреднизолон 100 мг или эквивалент, пероральные жаропонижающие (парацетамол 650–1000 мг) или антигистаминные препараты (дифенгидрамин 25–50 мг или эквивалент). После второй инфузии доза в/в глюкокортикостероида может быть снижена до 60 мг метилпреднизолона. Постинфузионное лечение: перорально глюкокортикостероиды: 20 мг метилпреднизолон или эквивалент в течении 2 дней после инфузии |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Как только пациент стабилизируется, инфузию следует возобновить на ½ скорости и титруют до толерантности. 3 степень: остановить инфузию, агрессивное симптоматическое лечение. Если степень снизится до 2-лечение можно возобновить в ½ скорости и титровать до толерантности. Если степень 3 при последующей инфузии, окончательно прекратите. 4 степень: окончательное прекращение. |
|
Дурва-лумаб |
ИР у 1,9% пациентов, тяжелые у 0,3%. |
Лихорадка, периферические отеки, крапивница |
Премедикация не рекомендуется, но при развитии ИР на ИКТ в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить, за исключением серьезной реакции |
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Ипили-мумаб |
ИР в 2–5% большинство 2 степени. Чаще ИР после первой инфузии |
Зуд, макулопапулезная сыпь, кашель, одышка, озноб, покраснение лица, груди, живота или спины, боль. |
Премедикация не рекомендуется, но при развитии ИР на ИКТ * в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. После наблюдения за пациентов можно возобновить инфузию. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение (включая кортикостероиды). Окончательное прекращение. |
|
Ниволу-маб |
ИР в 5%, в том числе 3–4 степени. |
Покраснение лица, крапивница, ангионевротический отек |
Премедикация не рекомендуется, но при развитии ИР на ИКТ * в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. 3/4 степень: агрессивное симптоматическое лечение. Окончательное прекращение |
|
Офату-мумаб |
ИР в 61% случаев, большинство — 1–2 степени. Чаще ИР после первой инфузии. |
Бронхоспазм, озноб, кашель, диарея, одышка, утомляемость, приливы, гипертония, гипотензия, тошнота, боль, отек легких, зуд, лихорадка, сыпь. |
Премедикация от 30 мин до 2 ч до офатумумаба: парацетамол 1 г перорально или в/в антигистаминные препараты (например, дифенгидрамин 50 мг или цетиризин 10 мг), в/в глюкокортикостероиды (преднизолон: при ранее нелеченном или рецидивирующем ХЛЛ 50 мг и при рефрактерном ХЛЛ 100 мг). Если при первой и второй инфузии ИР не возникает — доза глюкокортикостероидов может быть снижена или их введение отменено. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Перезапустите с ½ скоростью инфузии и титруйте до толерантности.
|
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Панитут-мумаб |
ИР в 4% случаев, тяжелые в < 1% случаев |
Озноб, одышка, приливы, изменения артериального давления, лихорадка, тахикардия, рвота, анафилаксия, ангиоедема, бронхоспазм |
Первое введение в течении 60–90 мин, последующие дозы в течении 30 мин. Премедикация не рекомендуется. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение, после купирования — возобновить инфузию с ½ скоростью. Уровень 3/4: окончательное прекращение. |
|
Пембро-лизумаб |
ИР в 3% случаев, тяжелые в < 1% случаев |
Пирексия, озноб |
Премедикация не рекомендуется, но при развитии ИР на ИКТ в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Уровень 3/4: окончательное прекращение |
|
Перту-зумаб |
ИР в 13%, большинство реакций легкие, и в < 1% случаев 3/4 степени |
Лихорадка, озноб, утомляемость, головная боль, астения, гиперчувствительность и рвота. |
Премедикация не рекомендуется. Пациенты должны находиться под пристальным наблюдением в течение 60 минут после первой инфузии и не менее 30 минут после последующих инфузий. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Уровень 3/4: окончательное прекращение |
|
Пролго-лимаб |
Тяжелых ИР не заре-гистриро-вано |
С лабость, лихорадка, озноб, потливость, гриппоподобный синдром |
Премедикация не рекомендуется, но при развитии ИР на ИКТ в последующем рекомендована премедикация парацетамолом, димедролом и антагонистом Н2-рецепторов, при реакциях 2 степени тяжести рекомендовано рассмотреть возможность премедикации глюкокортикостероидами, при реакциях 3–4 степени тяжести рекомендовано сменить класс ИКТ. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить, за исключением серьезной реакции |
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Рамуци-румаб |
ИР в 16% случаев, тяжелые в < 1% случаев |
Озноб, боль в спине, дискомфорт в груди, озноб, приливы, одышка, гипоксия, парестезия, бронхоспазм, артериальная гипотензия, наджелудочковая тахикардия. |
Премедикация внутривенным антагонистом гистаминовых H1-рецепторов (например, дифенгидрамином) перед каждой инфузией, при ИР 1 или 2 степени, рекомендуется премедикация дексаметазоном и ацетаминофеном перед каждой последующей инфузией. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить с более медленной скоростью, за исключением серьезной реакции |
|
Ритук-симаб |
77% на первой инфузии. Тяжелые реакции 10%. |
Лихорадка, озноб, сыпь, одышка, артериальная гипотензия, тошнота, ринит, крапивница, зуд, астения, ангиоедема, бронхоспазм. Может быть связано с признаками лизиса опухоли синдром. |
Рекомендована медленная начальная скорость инфузии. Премедикация: жаропонижающие и антигистаминные средства (например, парацетамол и дифенгидрамин). Глюкокортикостероиды следует рассматривать при неходжкинской лимфоме и ХЛЛ. Если высокая опухолевая нагрузка, рассмотрите снижение скорости инфузии в первое введение или дробное дозирование в течение 2 дней |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования — возобновить инфузию с 1 / 2 скоростью, за исключением серьезной реакции |
|
Трастузумаб |
20–40% на первой инфузии, тяжелые реакции < 1%. |
Озноб, лихорадка, изменения артериального давления, бронхоспазм, зуд, одышка, свистящее дыхание, аритмия, ангиоедема |
Первое введение в течении 90 мин, последующие дозы в течении 30 мин. Премедикация не рекомендуется. |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Тримеперидин при ознобе. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить с более медленной скоростью, за исключением серьезной реакции. |
|
Препарат |
Частота встречаемости |
Жалобы/сим-птомы |
Профилактика |
Лечение |
|
Цетуксимаб |
ИР при первом введении — 90% Тяжелые — 2–5%. |
Приливы, сыпь, лихорадка, крапивница, озноб, бронхоспазм, одышка, тошнота, рвота, изменения артериального давления, стенокардия, инфаркт миокарда |
Первая доза вводится за 90 минут. Премедикация перед первой инфузией: глюкокортикостероиды, антигистаминные препараты. После второй инфузии премедикация может не проводится, если нет ИР |
Степень 1/2: остановить или замедлить инфузию, симптоматическое лечение. Степень 3/4: остановить инфузию, агрессивное симптоматическое лечение. После купирования всех симптомов инфузию можно возобновить с более медленной скоростью, за исключением серьезной реакции |


