Инструментально-лабораторная оценка процессов стрессового ре-моделирования костной ткани при тотальном эндопротезировании тазобедренного сустава
Автор: Карякина Е.В., Персова Е.А., Гладкова Е.В.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Глазные болезни
Статья в выпуске: 2 т.6, 2010 года.
Бесплатный доступ
Цель: оценка особенностей стрессового ремоделирования костной ткани по данным денситометрии и уровню биохимических маркеров резорбции и формирования кости при тотальном эндопротезировании тазобедренного сустава. Материалы. У 52 больных коксартрозом 11-111 стадий с выраженным нарушением функции сустава до и после его тотального эндопротезирования определяли минеральную плотность костной ткани, состояние кальций-фосфорного обмена и биохимические маркеры формирования (остеокальцин и костный изофермент щелочной фосфатазы) и резорбции (С-концевые телопептиды коллагена I типа) кости. Контрольная группа - 24 донора. Достоверными считались данные при показателе вероятности р
Биохимические маркеры, коксартроз, ремоделирование костной ткани, эндопротезирование тазобедренного сустава
Короткий адрес: https://sciup.org/14917095
IDR: 14917095
Instrumental and laboratory assessment of stressful remodelling processes in bone tissue at total hip replacement
Research objective is to estimate stressful remodelling features of bone tissue according to the densitometry data and to the level of biochemical markers of bone resorption and formation in total hip replacement (THR). Bone tissue mineral density (BTMD), condition of calcium-phosphoric metabolism and biochemical markers of bone formation (osteocalcin and bone isoenzyme of alkaline phosphatase) and resorption (С-terminal bodypeptide of the I type collagen) have been determined in 52 patients with coxarthrosis of ll-lll stages with marked joint dysfunction before and after THR. The control group included 24 donors. The data were considered to be reliable when the probability index was р
Текст научной статьи Инструментально-лабораторная оценка процессов стрессового ре-моделирования костной ткани при тотальном эндопротезировании тазобедренного сустава
о ее функциональных особенностях. Для получения сведений, касающихся метаболизма костной ткани, все чаще используется определение биохимических маркеров ремоделирования в биологических жидкостях организма, в частности, в сыворотке крови.
Работы по оценке стрессового ремоделирования костной ткани после ТЭП ТБС с помощью биохимических маркеров, определяемых в биологических жидкостях организма, единичны и результаты их неоднозначны, поэтому основной задачей настоящего исследования было проведение инструментальнолабораторного мониторинга процессов адаптивной перестройки кости после ТЭП ТБС у больных остеоартрозом (ОА).
Цель : оценка процессов стрессового ремоделирования костной ткани по данным денситометриче-ского и биохимического методов при тотальном эндопротезировании тазобедренного сустава у больных коксартрозом.
Методы. Для решения поставленной задачи в динамике обследованы 52 больных ОА, поступивших в СарНИИТО для выполнения ТЭП ТБС (максимальный срок наблюдения – 12-15 месяцев после операции), из них мужчин – 21, женщин – 31. У обследованных пациентов имелась III стадия коксартроза, диагностированная по изменениям на рентгенограммах. Возраст больных мужского пола варьировал от 36 до 78 лет, а все обследованные женщины были в возрасте старше 50 лет. Длительность заболевания была от 5 до 17 лет. Длительность поражения тазобедренного сустава составляла более 5 лет. Контрольная группа – 24 донора.
Все больные предъявляли жалобы на боли различной интенсивности в области ТБС. У всех обследованных наблюдалось уменьшение объема движений в пораженном тазобедренном суставе. Выраженные нарушения функции тазобедренных суставов (ФНС II-ΙΙI) были у 100% больных, что и являлось показанием к тотальному эндопротезированию. Все пациенты получали в прошлом различные нестероидные противовоспалительные препараты.
Для исследования отбирались больные с наличием остеопенического синдрома, проявлявшегося как локальным (периартикулярным) остеопорозом или остеопенией, так и генерализованной остеопенией (снижение МПКТ в области L1-L4).
Всем больным выполнено бесцементное ТЭП ТБС, послеоперационный период протекал гладко, ранние и поздние инфекционные осложнения, а также осложнения, связанные с техническими погрешностями во время оперативного вмешательства, отсутствовали.
Всем больным выполнялось тщательное клиникорентгенологическое и лабораторное обследование. С целью оценки механических свойств костной ткани проксимальной трети бедра, до операции и в процессе стрессового ремоделирования при восстановлении статико–динамической функции, после ТЭП ТБС у всех больных ОА выполнялось стандартное ден-ситометрическое исследование с помощью костного денситометра Prodigy (№ DF+ 15045 1999 г.) фирмы GE LUNAR Corporati o n (США). Также использовалась специальная ортопедическая программа, позволяющая определять МПКТ в 7 зонах, описанных Т. А. Gruen и соавт. (1979) [5].
В рамках стандартного денситометрического обследования оценивали МПКТ L1-L4 позвонков в передне-задней проекции и проксимальных отделов обоих бедер (в шейке, большом вертеле и бедре в целом).
В сыворотке крови методом твердофазного им-муноферментного анализа с помощью стандартных тест-систем на анализаторе с микропланшетным ридером Anthos 2020 определяли био х имические маркеры формирования (N - mid остеокальцин – ОК и костный изофермент щелочной фосфатазы – кЩФ) и резорбции (С-концевые телопептиды зрелого коллагена I типа – Serum CrossLaps) кости для оценки особенностей процессов ее ремоделирования.
Также изучали состояние кальций-фосфорного обмена, тесно связанного с ремоделированием костной ткани, для чего в сыворотке крови определяли уровень общего кальция, неорганического фосфора и активность общей щелочной фосфатазы (ЩФ) на биохимическом анализаторе «Сапфир350» (Ирландия), ионизированного кальция – на анализаторе Rapidlab 348 фирмы «Bayer» (Великобритания) с помощью ионоселективных электродов.
Кровь для биохимических исследований получали при пункции локтевой вены до операции утром натощак.
Обследование больных выполнялось в следующие сроки: до операции и через 12-14 дней, 3, 6, 12(15) месяцев после оперативного вмешательства. У ряда пациентов биохимическое исследование проведено и через 1-1,5 месяца после операции.
Статистическая обработка проводилась с вычислением средней арифметической (М), средней ошибки средней арифметической (m), коэф ф ициента достоверности (t). Полученные данные считались достоверными при показателе вероятности р<0,05.
Результаты. До операции у 24 больных ОА в области, прилежащей к ТБС, выявлено снижение МПКТ, характерное для остеопороза (Т-критерий-2,5SD и ниже); у остальных больных ОА – снижение МПКТ, характерное для остеопении (Т-критерий от -1,1SD до -2,4SD).
Данные по МПКТ вокруг бедренного компонента эндопротеза в зонах Gruen (рис. 1) в процессе адаптивной перестройки кости при восстановлении статико-динамической функции после ТЭП ТБС у больных ОА представлены в таблице 1.
В качестве исходных значений принимали МПКТ, определяемую через 12-14 дней после ТЭП ТБС.
Как следует из материалов таблицы 1, через 3 месяца после операции определялось некоторое снижение МПКТ во всех зонах, однако эти изменения были статистически недостоверны. Достоверные изменения МПКТ обнаружены только через 6 месяцев
Таблица 1
Значения МПКТ в проксимальной трети бедренной кости в динамике после ТЭП ТБС у больных ОА, г/см (M± m)
|
Сроки исследования |
12-14 дней |
3 месяца |
6 месяца |
12 месяцев |
||||
|
Мужчины |
Женщины |
Мужчины |
Женщины |
Мужчины |
Женщины |
Мужчины |
Женщины |
|
|
Зоны исследования |
n=21 |
n=31 |
n=21 |
n=31 |
n=19 |
n=30 |
n=20 |
n=28 |
|
R1 |
0,81±0,042 |
0,79±0,049 |
0,73±0,039 |
0,72±0,059 |
0,54*±0,061 |
0,44*±0,081 |
0,56*±0,079 |
0,58±0,097 |
|
R2 |
1,66±0,064 |
1,67±0,076 |
1,64±0,094 |
1,54±0,085 |
1,50±0,103 |
1,52±0,067 |
1,01*±0,101 |
0,81*±0,104 |
|
R3 |
2,1±0,053 |
2,15±0,076 |
2,08±0,054 |
2,01±0,074 |
1,67*±0,082 |
1,71*±0,061 |
1,98±0,075 |
1,65*±0,078 |
|
R4 |
2,01±0,076 |
1,90±0,071 |
1,98±0,101 |
1,86±0,082 |
1,91±0,072 |
1,65±0,068 |
0,92*±0,059 |
1,05*±0,087 |
|
R5 |
2,61±0,081 |
2,53±0,071 |
2,56±0,082 |
2,47±0,063 |
2,01*±0,069 |
1,49*±0,092 |
2,32±0,078 |
1,57±0,079 |
|
R6 |
1,25±0,044 |
1,36±0,083 |
1,23±0,054 |
1,33±0,093 |
0,79*±0,077 |
0,84*±0,065 |
1,03±0,069 |
0,76±0,093 |
|
R7 |
1,19±0,071 |
1,39±0,049 |
1,01±0,073 |
1,35±0,053 |
1,04±0,067 |
1,11±0,077 |
1,07*±0,096 |
1,01*±0,064 |
П р и м еч а н и е : * р<0,05 достоверность разницы с исходным состоянием МПКТ
Таблица 2
Показатели Са-Р обмена в процессе стрессового ремоделирования после ТЭП ТБС у больных остеоартрозом (М ±m)
При оценке Са-Р обмена обнаружено, что изменения изученных показателей были статистически недостоверны во все сроки наблюдения как у мужчин, так и у женщин (табл. 2).
Для изучения особенностей метаболизма костной ткани в процессе ее адаптивной перестройки после ТЭП ТБС у больных ОА был проведен мониторинг маркеров резорбции и костеобразования, определяемых в сыворотке крови (рис. 2, 3, 4).
Количественные параметры биохимических маркеров метаболизма костной ткани изменялись статистически достоверно (р<0,05) по сравнению с дооперационным уровнем через 1,5-3 месяца после операции, причем уровень Serum CrossLaps и кЩФ возвращались к дооперационным показателям через год, в то время как содержание ОК и через 12-15 месяцев после операции оставалось несколько повышенным.
Среди обследованных больных выделялась группа пациентов (3 человека) с выраженным отрицательным костным балансом, обнаруженным при анализе динамики индивидуальных особенностей метаболизма костной ткани. У этих больных интенсификация об-
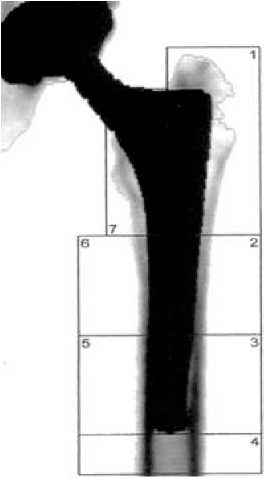
Рис. 1. Зоны Gruen при оценке МПКТ у больных ОА
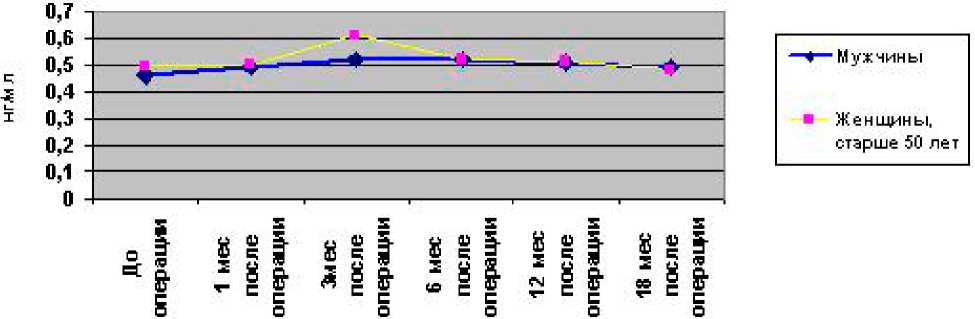
Рис. 2. Уровень Serum CrossLaps (нг/мл) у мужчин и женщин, больных ОА, в динамике
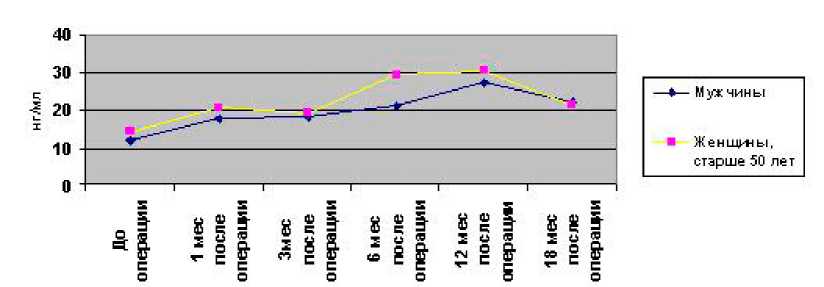
Рис. 3. Уровень остеокальцина (нг/мл) у мужчин и женщин, больных ОА, в динамике
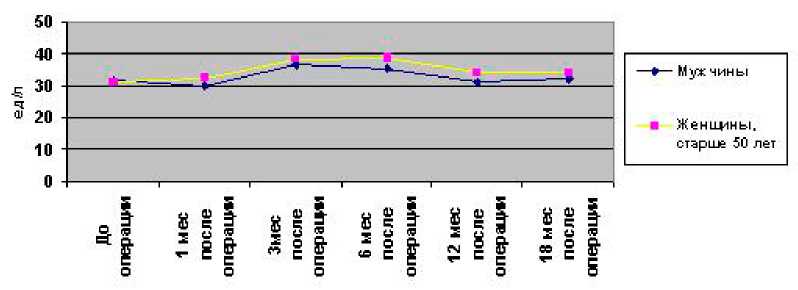
Рис. 4. Уровень костного изофермента щелочной фосфатгазы (нг/мл) у мужчин и женщин, больных ОА, в динамике
мена костной ткани проявлялась повышением уровня маркеров резорбции в сыворотке крови (р<0,05), а также существенным, но менее выраженным повышением маркеров костеобразования по сравнению с данными в целом по группе обследованных больных ОА. Интенсификация ремоделирования костной ткани с выраженным преобладанием процессов резорбции, не компенсируемым соответствующим усилением процессов костеобразования, сочеталась с характерными рентгенологическими изменениями (наличие зоны разрежения) и снижением МПКТ по данным денситометрии вокруг бедренного компонента эндопротеза (перипротезный остеопороз).
Обсуждение. В настоящее время в практике оценки состояния костной ткани, в том числе в процессе ее стрессового ремоделирования после ТЭП, помимо анализа рентгенограмм, широкое распространение получил метод рентгеновской денситометрии [6, 2]. МПКТ является одним из показателей, характеризующих механические свойства кости, во многом зависящие от ее химического состава. Данный метод особенно актуален при комплексной оценке прочности костной ткани до и после ТЭП ТБС. Методом денситометрии определяется лучевая плотность костной ткани, которая зависит от формы кости, количества ее в определенном объеме и косвенно указывает на наличие минералов в самой кости, приведенной к массе кости. При сравнительной оценке качества кости биохимическим и денситоме-трическим методами исследования обнаружено, что у больных ОА с наличием коксартроза МПКТ пропорциональна количеству неорганических ионов в костной ткани [7].
В последние годы в клинической практике все большее значение приобретает определение биохимических маркеров костного ремоделирования [8, 9, 10, 11], причем сочетанное определение содержания маркеров резорбции и костеобразования позволяет оценить функциональное состояние костной ткани, интенсивность обменных процессов в кости, особенности ремоделирования в конкретный момент времени.
Подобно другим исследователям [3, 4] мы оценивали процессы стрессового ремоделирования после ТЭП ТБС у больных ОА с помощью стандартного ден-ситометрического исследования и специальной ортопедической программы, позволяющей оценить МПКТ в зонах, прилежащих к бедренному компоненту эндопротеза (зоны Gruen). Достоверные изменения МПКТ в области бедренного компонента эндопротеза были обнаружены нами только через 6 месяцев после ТЭП и не во всех зонах, что согласуется с данными цитируемых авторов.
Нами был проведен биохимический мониторинг особенностей метаболизма костной ткани в процессе ее адаптивной перестройки после ТЭП ТБС у больных ОА с помощью маркеров резорбции и костеобразования, определяемых в сыворотке крови.
Проведение сопоставительного анализа клиникодиагностических значений денситометрической и биохимической оценок особенностей стрессового ремоделирования после ТЭП ТБС показало, что биохимические маркеры по сравнению с денситометриче-ским определением МПКТ позволяют в более ранние сроки после оперативного вмешательства (а именно, через 3 месяца, а у некоторых больных и через 1,5
месяца) объективно оценить особенности адаптивной перестройки костной ткани.
Из данных литературы известно, что через 3 и 6 месяцев после ТЭП ТБС у больных ОА имеется повышение уровня маркеров резорбции и костеобразования в биологических жидкостях организма (кровь, моча) [12], что, очевидно, свидетельствует об интенсификации метаболизма костной ткани, являющегося в раннем послеоперационном периоде одним из проявлений адаптационно – компенсаторной реакции. Наши данные полностью подтверждают это положение. Более того, исследования, проведенные нами в более ранние сроки после оперативного вмешательства (приблизительно через 1,5 месяца), и сравнение полученных результатов не с показателями практически здоровых лиц, а с дооперационным уровнем изученных маркеров у каждого конкретного больного предположительно могут дать ценную информацию о дальнейшем протекании обменных процессов в костной ткани, в том числе в области, прилежащей к эндопротезу.
Однако требует уточнения диагностическая информативность количественной оценки степени интенсификации костного метаболизма в раннем послеоперационном периоде, а также длительности сохранения высокой скорости обмена костной ткани, приводящей к ее существенному дефициту в области, прилежащей к эндопротезу.
Заключение. Инструментально-лабораторный мониторинг процессов стрессового ремоделирования после ТЭП ТБС у больных ОА свидетельствовал о развитии дефицита МПКТ, который не восстанавливался полностью через 12-15 месяцев после операции. Адаптивное усиление резорбции в процессе стрессового ремоделирования кости после ТЭП ТБС в первые 6 месяцев после операции не у всех больных сопровождается адекватным компенсаторным усилением костеобразования в сроки 6-12 (15) месяцев после операции.
Биохимические маркеры ремоделирования позволяют в более ранние сроки по сравнению с МПКТ объективно оценить особенности адаптивной пере-
стройки костной ткани после ТЭП ТБС и выделить группу больных с резкой интенсификацией метаболизма кости и выраженным отрицательным костным балансом. Диагностическая информативность определения биохимических маркеров ремоделирования костной ткани в биологических жидкостях организма в раннем послеоперационном периоде после ТЭП ТБС у больных ОА требует дальнейшего изучения.
Список литературы Инструментально-лабораторная оценка процессов стрессового ре-моделирования костной ткани при тотальном эндопротезировании тазобедренного сустава
- Загородний Н.В., Дирин В.А., Магомедов Х.М. Эндопро-тезирование тазобедренного сустава эндопротезами нового поколения//Актуальные вопросы практической медицины: сб. тр. М., 2000. С. 377-387.
- Лесняк О.М., Беневоленская Л.И. Остеопороз М.: ГЭОТАР-Медиа, 2009. 72 с. (Клин. рекомендации).
- Родионова С.С., Нуждин В.И., Морозов А.К. Остеопороз как фактор риска асептической нестабильности при эндопро-тезировании тазобедренного сустава//Вестник травматологии и ортопедии им. Н.Н. Приорова. 2007. № 2. С. 35-40.
- Клюшниченко И.В. Независимые от импланта факторы риска развития асептической нестабильности эндопротеза тазобедренного сустава: Автореф. дис.... канд. мед. наук.: М., 2008. 15 с.
- Gruen T.A., McNiece G.M., Amstutz H.C. Modes of failures of cemented stem-type femoral component: a radiographic analysis of loosening//Clin. Orthop. 1979. № 141. P. 17-27.
- Беневоленская Л.И. Руководство по остеопорозу М.: БИНОМ, 2003. 524 с.
- Лунева С.Н., Накоскин А.Н., Овчинников Е.Н., Каминский А.В. О взаимосвязи минеральной плотности и биохимических показателей костной ткани при коксартрозе//Травматология и ортопедия России. 2008. № 1. С. 49-53.
- LemsW.F, GerritsM.l., Gjacobs J.W. etal. Changes in (markers of) bone metabolism during high dose corticosteroid pulse treatment in patients with rheumatoid arthritis//Ann. Rheumat. Dis. 1996. 55. P. 288-293.
- Delmas P.D. Standardization of bone marker nomenclature//Clin. Chem. 2001. P. 1497.
- Шварц Г.Я. Фармакотерапия остеопороза М.: Мед. ин-форм. агентство, 2002. 410 с. 11. Дати Ф., Метцманн Э. Белки. Лабораторные тесты и клиническое применение М.: Лабора, 2007. 548 с.
- Schneider U., Schmidt В., Rohlfing U. et al. Effects upon Metabolism Following Total Hip and Total Knee Arthroplasty//Pathobiol. 2002/2003. Р. 26-33.