Интраоперационная оценка длины винтов при накостном остеосинтезедистального метаэпифиза лучевой кости: как избежать ошибки?
Автор: Максимов Б.И.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 1 (39), 2020 года.
Бесплатный доступ
Одними из наиболее частых осложнений остеосинтеза дистального метаэпифиза лучевой кости (ДМЭЛК) с использованием волярныхпластин с угловой стабильностью являются осложнения со стороны сухожилий разгибательной поверхности предплечья, возникающие врезультате некорректного подбора длины винтов, заводимых с ладонной поверхности лучевой кости, и их последующего конфликта с сухожилиямиразгибателей. Целью работы являлся анализ осложнений остеосинтеза ДМЭЛК волярными пластинами с угловой стабильностью, связанныхс повреждением сухожилий разгибательной поверхности предплечья винтами неадекватной длины, и разработка мер профилактики данныхосложнений для улучшения функциональных результатов хирургического лечения переломов ДМЭЛК. Материал и методы: проведен анализ лечения 319 пациентов с переломами ДМЭЛК, которым в отделении травматологии и ортопедии ГКБ№29 им. Н.Э. Баумана в период с 2014 по 2018 годы выполняли остеосинтез с использованием волярных пластин с угловой стабильностью. В этугруппу вошли 155 мужчин и 164 женщин в возрасте от 18 до 89 лет (средний возраст больных составил 57,2+0,8 лет). Во всех случаях в процессевыполнения остеосинтеза для определения длины устанавливаемых винтов и исключения их протрузии через тыльный кортикальный слойлучевой кости использовали измеритель глубины просверленного канала. Помимо этого, в 156 случаях (основная группа пациентов, до 2016 года)для интраоперационной оценки длины винтов использовали рентгенологический контроль в двух стандартных проекциях (передне-заднюю и боковую), а с 2016 года (163 пациента - контрольная группа) стали выполнять дополнительную третью тангенциальную проекцию. Результаты: Все случаи протрузии винтов через тыльную поверхность лучевой кости, требовавшие их замены на более короткие, как в боковой, таки в тангенциальной проекции были документированы. Среди 156 прооперированных пациентов основной группы, у 74 (47,4%) при выполненииконтрольной рентгенографии в боковой проекции, несмотря на кажущуюся корректность подбора длины винта при помощи измерителяглубины просверленного канала, было выявлено выступание одного и более винтов за тыльный кортикальный слой ДМЭЛК, потребовавшееих интраоперационной замены более короткими. У 27 пациентов основной группы (17,3%) в послеоперационном периоде диагностировалиявления тендинита со стороны сухожилий разгибателей, потребовавшие у 16 пациентов удаления выступающих винтов, а у 8 - замены их болеекороткими винтами. В трех случаях на сроках более 6 недель после операции пациентам удалили полностью всю металлоконструкцию. В одномслучае (0,64%) у пациентки основной группы через 3,5 месяца после выполнения остеосинтеза ДМЭЛК произошел спонтанный разрыв сухожилиядлинного разгибателя большого пальца, потребовавший реконструктивно-пластической операции по восстановлению этого сухожилия. У 131пациента контрольной группы (80,4%), у которых при выполнении интраоперационной рентгенографии в передне-задней и боковой проекцияхустановленные винты были расценены как винты адекватной длины, при выполнении дополнительной тангенциальной проекции была выявленаперфорация кончиками винтов тыльной кортикальной пластинки ДМЭЛК. Во всех случаях винты были заменены на более короткие. Выводы. Для адекватной интраоперационной оценки длины винтов при накостном остеосинтезе дистального метаэпифиза лучевой кости, атакже профилактики осложнений, связанных с повреждением сухожилий разгибательной поверхности предплечья винтами неадекватной длины,необходимо комбинированное использование измерителя глубины просверленного канала и рентгенологического контроля с обязательнымприменением тангенциальной проекции.
Дистальный метаэпифиз лучевой кости, осложнение, остеосинтез, тангенциальная проекция, длина винта, ирритативныйсиндром
Короткий адрес: https://sciup.org/142226461
IDR: 142226461 | УДК: 617-089.844, | DOI: 10.17238/issn2226-2016.2020.1.30-37
Screws length during plate osteosynthesis of distal radius: how to avoid a mistake?
Abstact. One of the most common complications after volar locking plate fixation of distal radius is extensor tendon complications as a result of incorrect screwlength assessment and dorsal screw tips penetration leading to a conflict between extensor tendons and screws. The aim of the study is to analyze complications of volar locking plate fixation of distal radius related to extensor tendons as a result of using incorrect screwslength and its protrusion into extensor compartments and to offer preventive measures of such complications to improve functional results of surgical treatmentof distal radius fractures. Material and Methods. We analyzed 319 patients with distal radius fractures (164 female and 155 male) treated in the period from 2014 to 2018 using volar locking plate fixation. The mean age was 57,2+0,8 years (18-89 years). During plate osteosynthesis in all cases for screw length assessment and exclusion of screws protrusion past dorsal cortex of distal radius we used a depth gauge. In addition, in 156 cases (till 2016 - the main group of patient) for intraoperative assessment of screws length we used standart fluoroscopic views (AP and lateral), whereas since 2016 (163 patients - control group) we started to use additional third view - tangential view. Results. All screws that were seen to protrude past the dorsal cortex of the distal radius and required exchange were recorded. In 74 of156 cases (47,4%) despite the usage of depth gauge, we found protrusion of one or more screws on lateral view required their intraoperative exchange for shorter ones. Extensor tendon tendinitis was diagnosed in 27 patients of the main group (17,3%) in post-op period. In 16 cases this required screws removal and in 8 cases long screws were exchanged for shorter ones. In 3 patients after 6 weeks post-op the implants were removed at all. In 1 patient of the main group (0,64%) 3,5 month after volar locking plating of distal radius there was a spontaneous rupture of extensor pollicis longus tendon, which required tendon reconstruction. In 131 patients of control group (80,4%) after confirmation of correct screws length by intraoperative AP and lateral views, during tangential view we determined dorsal screw tips penetration. In all cases screws were exchanged with shorter ones. Conclusions. For prevention of extensor tendon-related complications and adequate intraoperative assessment of screw length during volar locking plate fixation of distal radius fracture, it is necessary to combine usage of a depth gauge with X-ray control with obligatory use of tangential view.
Текст научной статьи Интраоперационная оценка длины винтов при накостном остеосинтезедистального метаэпифиза лучевой кости: как избежать ошибки?
Несмотря на множество существующих способов лечения переломов дистального метаэпифиза лучевой кости (ДМЭЛК), накостный остеосинтез является наиболее надежным и широко применяемым [1,2,3]. «Золотым стандартом» при этом является использование волярных пластин с угловой стабильностью [4,5,6,7]. Эти фиксаторы не только обеспечивают надежную стабилизацию костных отломков, в том числе и тыльных, но и демонстрируют значительно меньший процент осложнений и неудовлетворительных отдаленных результатов по сравнению с консервативным лечением в гипсовой повязке, внеочаговой фиксацией или остеосинтезом тыльными пластинами [8,9,10]. Не стоит отрицать, однако, что использование данного подхода к хирургическому лечению переломов ДМЭЛК требует тщательного предоперационного планирования и строгого соблюдения хирургической техники. Прежде всего, это касается позиционирования пластины относительно дистального метаэпифиза лучевой кости и покрывающих его сухожилий сгибателей, а также корректного подбора длины и локализации используемых винтов: дистальный ряд винтов в пластине должен располагаться в субхондральной зоне максимально близко к суставному хрящу ДМЭЛК, а винты, используемые в этой зоне, должны быть максимально длинными для обеспечения полноценной и надежной поддержки суставной поверхности и профилактики вторичного смещения фиксированных костных отломков после старта ранних реабилитационных процедур и лечебной физкультуры [11,12]. И если соблюдение первого условия достаточно несложно в техническом плане – положение пластины на кости легко контролируется выполнением рентгенограмм в двух проекциях, ориентируясь на «линию водораздела», то стандартно используемые для интраоперационного контроля репозиции и фиксации перелома передне-задняя и боковая рентгенологические проекции, а также измеритель глубины просверленного канала не могут гарантировано исключать перфорацию тыльного кортикального слоя лучевой кости в области дистального метаэпифиза винтами, как из-за сложной геометрической формы дорсальной поверхности лучевой кости, так и из-за фрагментации тыльного кортикала, нередко сопутствующей оскольчатым переломам. Именно это и побудило хирургов к поискам более достоверных диагности- ческих приемов, позволяющих избегать ревизионных операций, когда перфорация тыльного кортикального слоя лучевой кости и конфликт винта с сухожилиями разгибательной поверхности предплечья выявляются в послеоперационном периоде [13]. Стоит заметить, что частота подобных осложнений увеличивается параллельно увеличивающемуся количеству выполняемых операций по остеосинтезу ДМЭЛК с использованием волярных пластин [14,15]. Объяснением этому служит тот факт, что тыльная поверхность лучевой кости в дистальной трети контактирует с сухожилиями разгибателей напрямую и именно поэтому каждый случай перфорации тыльного кортикального слоя лучевой кости устанавливаемым через пластину винтом неизбежно приводит к конфликту «винт-сухожилие» [16]. Данное осложнение хирургического лечения переломов дистального метаэпифиза лучевой кости на сегодняшний день является одним из наиболее частых и может достигать 23%, проявляясь болезненным ограничением разгибательных движений кисти и пальцев прооперированной верхней конечности, а порой заканчиваться даже их разрывами [13,14,17,18]. В литературе сегодня все чаще можно встретить информацию о прямой взаимосвязи между некорректно подобранной длиной устанавливаемых через пластину винтов и частотой возникновения ирритативного синдрома со стороны сухожилий разгибателей кисти и пальцев [19]. Накопленный опыт хирургического лечения переломов ДМЭЛК, красноречиво свидетельствует о потенциальной возможности ошибки в оценке длины устанавливаемых винтов при интраоперационном использовании лишь измерителя глубины просверленного канала и рентгеноскопии в двух стандартных проекциях. В то же время, использование дополнительной тангенциальной проекции позволяет полноценно визуализировать тыльный кортикальный слой дистального отдела лучевой кости и оценивать его взаимоотношения с кончиками заведенных с ладонной поверхности винтов [16,20].
Цель работы – анализ осложнений остеосинтеза ДМЭЛК волярными пластинами с угловой стабильностью, связанных с повреждением сухожилий разгибательной поверхности предплечья винтами неадекватной длины, разработка мер профилактики данных осложнений для улучшения функциональных результатов хирургического лечения переломов ДМЭЛК.
Материал и методы
Проведен ретроспективный анализ лечения 319 пациентов с переломами ДМЭЛК, которым в отделении травматологии и ортопедии ГКБ №29 им. Н.Э. Баумана в период с 2014 по 2018 годы выполняли остеосинтез с использованием волярных пластин с угловой стабильностью. В эту группу вошли 155 мужчин и 164 женщин в возрасте от 18 до 89 лет (средний возраст больных составил 57,2+0,8 лет). Во всех случаях переломы были закрытыми, изолированными, свежими (до 7 дней с момента получения травмы) и применяли ладонный хирургический доступ по J. Orbay [7]. По классификации D.L. Fernandez с соавторами [21] переломы были распределены следующим образом: тип I – 131 случай (41%), тип II – 23 (7,2%), тип III – 165 (51,8%). Во всех случаях в процессе выполнения остеосинтеза для определения длины устанавливаемых винтов применяли определенный набор инструментов и диагностических методов. Прежде всего, после просверливания канала для установки метаэпифизарного винта, использовали специальный измеритель глубины канала, применение которого основано на пальпации противоположного кортикального слоя (Рис. 1).
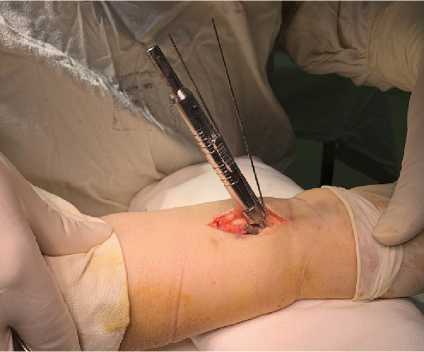
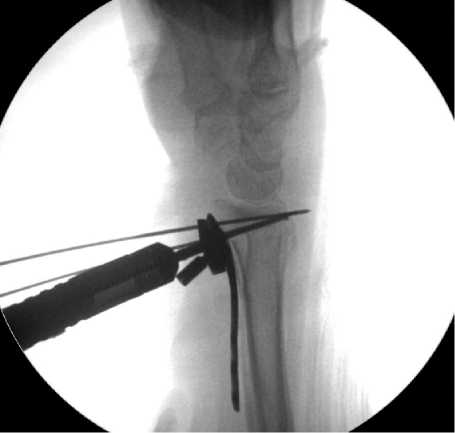
Рис.1. Измерение размера просверленного канала для определения длины устанавливаемого винта
Помимо этого, интраоперационно всем пациентам выполняли рентгенологический контроль с использованием электронно-оптического преобразователя с целью оценки длины установленных винтов, их локализации и положения относительно тыльного кортикального слоя ДМЭЛК. Стоит заметить, что до 2016 года (156 пациентов – основная группа) для выполнения рентгенологического контроля использовали две стандартные проекции (передне-заднюю и боковую) (Рис. 2), а с 2016 года во всех случаях (163 пациента – контрольная группа) стали выполнять дополнительную тангенциальную проекцию (Рис. 3).
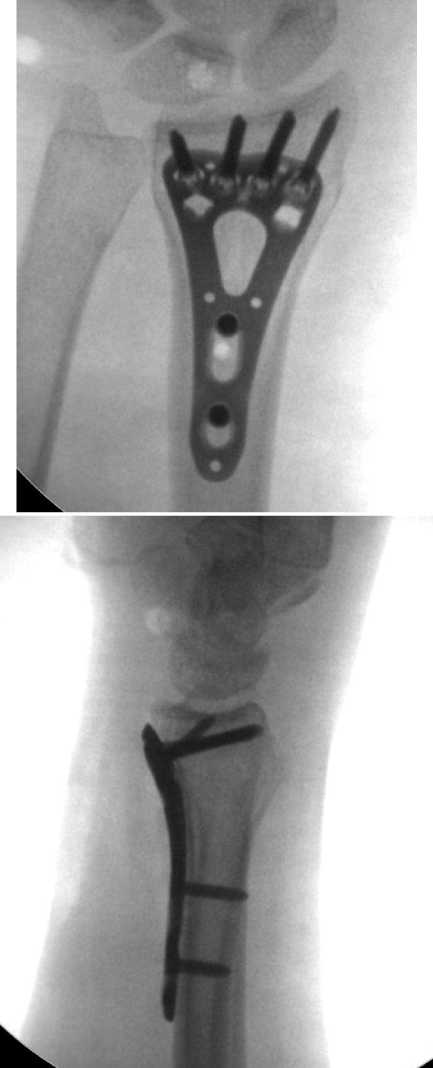
Рис.2. Интраоперационная рентгенография лучезапястного сустава в передне-задней и боковой проекциях
Рис.3. Интраоперационная рентгенография лучезапястного сустава в тангенциальной проекции
При этом для корректного выполнения тангенциальной проекции необходимо следовать определенным правилам, а именно: исследуемая верхняя конечность сгибается в локтевом суставе до 75 градусов, предплечье при этом находится в положении полной супинации, а кисть максимально сгибается в лучезапястном суставе. Пучок рентгеновских лучей центрируется на область лучезапястного сустава с целью визуализации его основных анатомических ориентиров: бугорка Листера, шиловидного отростка лучевой кости, тыльной поверхности ДМЭЛК, а также дистального радио-ульнарного сочленения (Рис. 4).
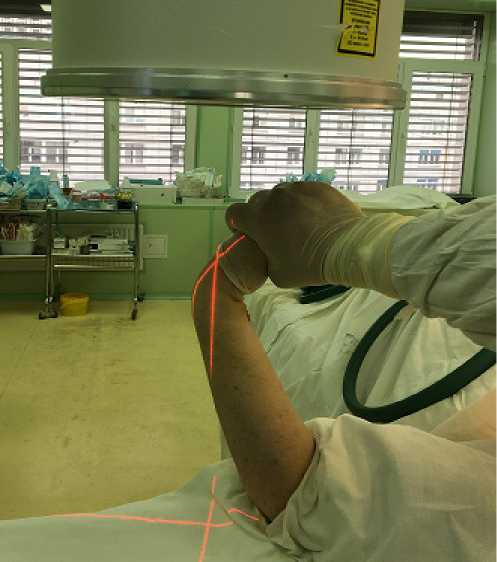
Рис. 4. Укладка верхней конечности для выполнения тангенциальной проекции
Результаты интраоперационных снимков оценивали исходя из взаимоотношений тыльного кортикального слоя ДМЭЛК и кончиков установленных винтов. Во всех случаях, при выявлении выступании винта за тыльную поверхность ДМЭЛК, производилась его замена на винт корректной длины.
Результаты
Все случаи протрузии винтов через тыльную поверхность лучевой кости, требовавшие их замены на более короткие, как в боковой, так и в тангенциальной проекции были документированы. Среди 156 прооперированных пациентов основной группы, у 74 (47,4%) при выполнении контрольной рентгенографии в боковой проекции, несмотря на кажущуюся корректность подбора длины винта при помощи измерителя глубины просверленного канала, было выявлено выступание одного и более винтов за тыльный кортикальный слой ДМЭЛК, потребовавшее их интраоперационной замены более короткими. Еще более интересные результаты были получены при выполнении дополнительной тангенциальной проекции: у 131 пациента контрольной группы (80,4%), у которых при выполнении интраоперационной рентгенографии в передне-задней и боковой проекциях установленные винты были расценены как винты адекватной длины, при выполнении дополнительной тангенциальной проекции была выявлена перфорация кончиками винтов тыльной кортикальной пластинки ДМЭЛК разной величины, что также требовало их немедленной интраоперационной замены на более короткие с целью профилактики развития ирритативного синдрома со стороны разгибателей в послеоперационном периоде.
К сожалению, не во всех случаях ошибки с подбором длины метаэпифизарных винтов были диагностированы и исправлены во время операции. На этапе освоения методики при установке пластин ладонным доступом мы применяли интраоперационный рентгенологический контроль в двух стандартно используемых проекциях, что в ряде случаев привело к развитию осложнений в послеоперационном периоде. Так, явления тендинита со стороны сухожилий разгибателей встретились у 27 пациентов (17,3%). Решение о выполнении ревизионных операций принимали с позиции оценки риска разрыва сухожилия и стадии консолидации перелома. В тех случаях, когда данное осложнение выявлялось в сроки, заведомо меньшие, чем необходимо для сращения (до 4-6 недель), а выступающий винт не влиял на стабильность остеосинтеза, его удаляли. Таких операций было выполнено 16 (59,3%). В 8 случаях, когда наличие винта являлось важным элементом стабильности остеосинтеза (29,7%), вместо извлеченного винта имплантировали другой, меньшей длины. Эти операции являлись в буквальном смысле ревизионными. В тех случаях, когда данные осложнения диагностировали в сроки более 6 недель, и можно было рассчитывать на консолидацию, удаляли пластину целиком. Таких операций было выполнено три (11%). Формально такие операции не являлись ревизионными и расценивались как раннее удаление фиксатора.
В одном случае (0,64%) через 3,5 месяца после выполнения остеосинтеза ДМЭЛК во время чистки стекла автомобиля щет- кой от снега произошел спонтанный разрыв сухожилия длинного разгибателя большого пальца (Рис. 5), что потребовало реконструктивно-пластической операции по восстановлению этого сухожилия. Этот случай заслуживает отдельного комментария. До момента самого разрыва пациентка не предъявляла каких-либо жалоб со стороны разгибателей кисти и пальцев, вернулась к самообслуживанию и вышла на работу. При выполнении перед операцией компьютерной томографии с 3D-реконструкцией было выявлено выстояние винтов за пределы тыльной кортикальной пластинки лучевой кости, особенно выраженное в проекции III сухожильного компартмента разгибателей, то есть в проекции tendon extensor pollicis longus (Рис. 6).
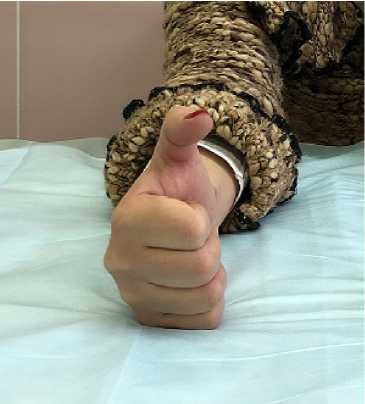
Рис.5. Выпадение функции extensor pollicis longus через 3,5 месяца после остеосинтеза ДМЭЛК
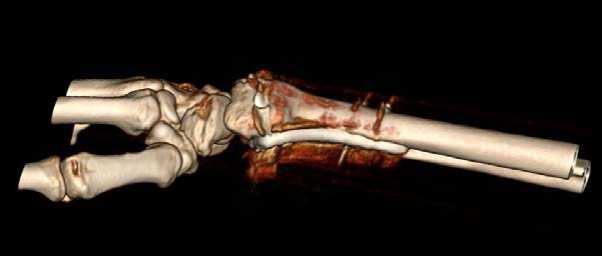
Рис.6. КТ с 3D-реконструкцией правого лучезапястного сустава через 3,5 месяца после остеосинтеза.
Обобщенные данные по выявленным осложнениям в обеих группах и способам их коррекции представлены в Таблице 1.
Таблица 1.
|
Выявленные осложнения |
Группы пациентов |
|||||
|
Основная (использование измерителя глубины просверленного канала + интраоперационная рентгенография в двух проекциях) n = 156 |
Контрольная (использование измерителя глубины просверленного канала + интраоперационная рентгенография в трех проекциях) n = 163 |
|||||
|
Вид хирургической помощи |
||||||
|
Замена винта |
Удаление винта/удале-ние пластины |
Пластика сухожилия |
Замена винта |
Удаление винта/удале-ние пластины |
Пластика сухожилия |
|
|
Интраоперационная перфорация тыльного корти-кала ДМЭЛК |
74 (47,4%) |
- |
- |
131 (80,4%) |
- |
- |
|
Тендинит разгибателей |
8 (5,13%) |
16 (10,3%) / 3 (1,9%) |
- |
- |
- |
- |
|
Разрыв сухожилий разгибателей |
- |
- |
1 (0,64%) |
- |
- |
- |
Обсуждение
Накостный остеосинтез с использованием волярных пластин с угловой стабильностью постепенно становится методом выбора в лечении переломов ДМЭЛК, демонстрируя при этом отличные функциональные и рентгенологические результаты. В то же время метод не лишен и недостатков, нередко приводя к развитию осложнений и плохим функциональным результатам [8,22,23]. Одними из наиболее частых осложнений остеосинтеза ДМЭЛК с использованием волярных пластин с угловой стабильностью сегодня считаются осложнения со стороны сухожилий разгибательной поверхности предплечья, возникающие в результате некорректного подбора длины винтов, заводимых с ладонной поверхности лучевой кости, и их последующего конфликта с сухожилиями разгибателей [3,13,18,24,25,26,27]. Стоит заметить, что в силу сложной геометрии, а также фрагментации тыльной поверхности ДМЭЛК, зачастую имеющейся при переломах данной локализации, оценка длины устанавливаемых в метаэпифиз винтов и выявление их пенетрации в разгибательные сухожильные компартменты могут быть затруднены, даже при рутинном использовании измерителя глубины просверленного канала и стандартного интраоперационного рентгенологического контроля [31,33]. Ограниченность пространства в этих компартментах при проникновении в них винтов неизбежно приводит к их конфликту с сухожилиями, вызывая теносиновиты или даже спонтанные разрывы последних с выпадением функции одного из разгибателей [8,39]. При этом наиболее часто повреждается сухожилие extensor pollicis longus в области его прилегания к бугорку Листера [28,29]. H. Clement с соавторами в своем морфологическом исследовании объясняют это вариабельностью как высоты бугорка Листера, так и глубины, прилегающей к нему борозды, в которой располагается сухожилие длинного разгибателя большого пальца, что может затруднять выявление выступания винта в сухожильный компартмент посредством интраоперационной рентгенографии в стандартных проекциях [30].
Клинически повреждения сухожилий разгибательной поверхности предплечья винтами можно разделить по степени на следующие виды: ирритативный синдром и разрыв сухожилия.
Ирритативный синдром проявляется жалобами на ноющие боли по тыльной поверхности предплечья, возникающие при попытках как активной, так и пассивной дорсифлексии кисти. Более точная локализация зависит от того, с каким винтом контактирует то или иное сухожилие. Чаще всего в этот процесс вовлекаются сухожилия II и III разгибательных компартмен-тов (сухожилия m.extensor carpi radialis longus, m.extensor carpi radialis brevis и, наиболее часто, m.extensor pollicis longus) [14]. По ходу этих сухожилий иногда развивается гиперемия и местная гипертермия. В результате пациенты ограничивают интенсивность реабилитационных мероприятий, что приводит к неудовлетворительным функциональным результатам вследствие контрактуры лучезапястного сустава. В повседневной практике эти явления обычно проходят под маской так называемых «тен-довагинитов» и лечатся различными консервативными методами: мази, нестероидные противовоспалительные препараты, физиотерапия и пр. Использование местных инъекционных препаратов является ошибкой, поскольку эти препараты могут приводить к дегенеративным изменениям соединительной ткани и сами по себе способствовать разрыву сухожилий в отдаленном периоде. Другой отрицательный эффект заключается в обезболивании и повышении активности в условиях, когда основная причина не устранена.
Разрыв сухожилия является завершающей стадией ирри-тативного синдрома и следствием его неадекватного лечения. В результате постоянного конфликта сухожилия с кончиком выступающего винта происходит его перетирание и спонтанный разрыв. Пациенты описывают этот момент как хруст и выпадение функции поврежденного сухожилия (например, невозможность отведения и разгибания I пальца). При этом интенсивность болевого синдрома существенно уменьшается. По данным ряда авторов, до 40% всех разрывов происходит в течение 1 месяца после операции [14,31].
Выделение промежуточных дополнительных позиций между ирритативным синдромом и разрывом видится нецелесообразным, поскольку это не определяет какие-либо дополнительные опции в лечебной тактике. Основным действием врача при выявлении вышеописанных жалоб в послеоперационном периоде должно быть направление пациента на компьютерную томографию, независимо от того, кажутся они обоснованными или нет. Единственным же обоснованным и исчерпывающим лечебным приемом в такой ситуации является удаление неадекватно длинного винта как можно быстрее. Удалять его совсем или проводить вместо него другой, более короткий – этот вопрос определяется морфологией перелома и наличием костных фрагментов, которые этот винт может фиксировать.
Как же избежать подобного рода ошибок и осложнений? P. Rhee с соавторами для исключения данных ятрогенных повреждений сухожилий разгибательной поверхности предплечья и последующих функциональных проблем в послеоперационном периоде советуют в процессе рассверливания канала под винт следить за тем, чтобы сверло не выходило за пределы тыльного кортикального слоя ДМЭЛК, а винты для фиксации дистального костного отломка использовать строго монокортикальные [3].
Ряд авторов указывают на то, что стандартные передне-задняя и боковая проекции, используемые при интраоперационном контроле, не могут достоверно оценивать длину установленных в процессе остеосинтеза субхондральных винтов [26,32,33]. По этой причине в литературе появляется все больше сообщений о дополнительных рентгенологических проекциях, позволяющих минимизировать риски ошибок и избегать ревизионных операций [16,33,34,35,36,37,38,39,40,41].
Однако, в нашей стране сообщения о применении подобного рода протокола отсутствовали, что и побудило нас к изучению более точных методов оценки устанавливаемых винтов при остеосинтезе ДМЭЛК волярными пластинами для последующего их внедрения в практическую деятельность на регулярной основе.
Заключение
Для интраоперационной оценки длины винтов при накостном остеосинтезе ДМЭЛК, а также с целью профилактики осложнений, связанных с повреждением сухожилий разгиба- тельной поверхности предплечья винтами неадекватной длины, необходимо комбинированное использование измерителя глубины просверленного канала и рентгенологического контроля. Накопленный опыт демонстрирует, что использование дополнительной тангенциальной проекции интраоперационно является более надежной и эффективной мерой профилактики перфорации тыльного кортикального слоя ДМЭЛК устанавливаемыми при накостном остеосинтезе винтами по сравнению со стандартной боковой проекцией.
Соблюдение подобного протокола может позволить сократить число интраоперационных ошибок и последующих осложнений в послеоперационном периоде, нередко требующих выполнения ревизионных хирургических вмешательств, что, в свою очередь, может быть гарантом максимально ранней и безболезненной реабилитации пациентов после остеосинтеза ДМЭЛК с использованием волярных пластин с угловой стабильностью.
Максимов Б.И., ИНТРАОПЕРАЦИОННАЯ ОЦЕНКА ДЛИНЫ ВИНТОВ ПРИ НАКОСТНОМ ОСТЕОСИНТЕЗЕ ДИСТАЛЬНОГО МЕТАЭПИФИЗА ЛУЧЕВОЙ КОСТИ: КАК ИЗБЕЖАТЬ ОШИБКИ?// Кафедра травматологии и ортопедии. 2020. №1. С. 30—37. [Maximov B.I., INTRAOPERATIVE ASSESSMENT OF SCREWS LENGTH DURING PLATE OSTEOSYNTHESIS OF DISTAL RADIUS: HOW TO AVOID A MISTAKE? Department of Traumatology and Orthopedics. 2020. №1. pp. 30—37]
Финансирование: исследование не имело спонсорской поддержки Funding: the study had no sponsorship
Список литературы Интраоперационная оценка длины винтов при накостном остеосинтезедистального метаэпифиза лучевой кости: как избежать ошибки?
- Хоминец В.В., Ткаченко М.В., Сырцов В.В., Иванов В.С. Сравнительный анализ способов лечения больных с переломами дистального метаэпифиза лучевой кости.//Травматология и ортопедия России. 2015. №2.С.5-15.
- Khominets V.V., Tkachenko M.V., Syrtsov W., Ivanov V.S. Comparative analysis of treatment technique in patients with distal radius fractures. Traumatology and Orthopedics of Russia, 2015, no. 2, pp.5-15 [In Russ]. DOI: 10.21823/2311-2905-2015-0-2-5-15
- Koval K.V, Harrast J.J., Anglen J.O., Weinstein J.N. Fractures of the distal part of the radius: The evolution of practice over time. Where's the evidence? J Bone Joint Surg Am. 2008, 90(9):1855-61. DOI: 10.2106/JBJS.G.01569
- Rhee P.C., Dennison D.G., Kakar S. Avoiding and treating perioperative complications of distal radius fractures. Hand Clin. 2012,28(2):185-98. DOI: 10.1016/j.hcl.2012.03.004
- Chung K.C., Shauver M.J., Birkmeyer J.D. Trends in the United States in the treatment of distal radial fractures in the elderly. J BONE JOINT SURG AM. 2009,91(8):1868-73. DOI: 10.2106/JBJS.H.01297
- Wei D.H., Raizman N.M., Bottino C.J., Jobin C.M., Strauch R.J., Rosenwasser M.P Unstable distal radial fractures treated with external fixation, a radial column plate, or a volar plate. A prospective randomized trial. J BONE JOINT SURG AM. 2009,91(7):1568-77. DOI: 10.2106/JBJS.H.00722
- Максимов Б.И. Накостный остеосинтез переломов дистального метаэпифиза лучевой кости с использованием волярного хирургического доступа.//Вестник НМХЦ им. Н.И.Пирогова. 2018. №13(2). G78-83.[Maksimov B.I. Extramedullary osteosynthesis of fractures of distal meteepyphisis of radius bone with the use of volar surgical access. Vestnik NMHC im. N.I.Pirogova [Bulletin of Pirogov National Medical and Surgical Center], 20186 no. 13(2), pp. 78-83.
- Orbay J.L. The treatment of unstable distal radius fractures with volar fixation. Hand Surg. 2000,5:103-12.
- DOI: 10.1142/S0218810400000223
- Arora R., Lutz M., Hennerbichler A., Krappinger D., Espen D., Gabl M. Complications following internal fixation of unstable distal radius fracture with a palmar locking-plate. J Orthop Trauma. 2007,21(5):316-22. 10.1097/ bot.0b013e318059b993.
- DOI: 10.1097/bot.0b013e318059b993
- Kapoor H., Agarwal A., Dhaon B. Displaced intraarticular fractures of distal radius: A comparative evaluation ofresults following closed reduction, external fixation and open reduction with internal fixation. Injury. 2000,31(2):75-.
- DOI: 10.1016/s0020-1383(99)00207-7
- Kreder H., Hanel D., Agel J., McKee M., Schemitsch E., Trumble T., Stephen D. Indirect reduction and percutaneous fixation versus open reduction and internal fixation for displaced intraarticular fractures of the distal radius: A randomised, controlled trial. J Bone Joint Surg Br. 2005,87(6):829-36.
- DOI: 10.1302/0301-620x.87b6.15539
- Drobetz H., Bryant A.L., Pokorny T., Spitaler R., Leixnering M., Jupiter J.B. Volar fixed-angle plating of distal radius extension fractures: influence of plate position on secondary loss of reduction - a biomechanic study in a cadaveric model. J Hand Surg Am. 2006,31(4):615-22.
- DOI: 10.1016/j.jhsa.2006.01.011
- Drobetz H., Kutscha-Lissberg E. Osteosynthesis of distal radial fractures with a volar locking screw plate system. Int Orthop. 2003,27(1):1-6.
- DOI: 10.1007/s00264-002-0393-x
- Kambouroglou G.K., Axelrod T.S. Complications of the AO/ASIF titanium distal radius plate system (pi plate) in internal fixation of the distal radius: a brief report. J Hand Surg Am. 1998,23(4):737-41.
- DOI: 10.1016/S0363-5023(98)80063-4
- Al-Rashid M., Theivendran K., Craigen M.A. Delayed ruptures of the extensor tendon secondary to the use of volar locking compression plates for distal radial fractures. J Bone Joint Surg Br. 2006,88(12):1610-2. 10.1302/0301- 620X.88B12.17696.
- DOI: 10.1302/0301-620X.88B12.17696
- Margaliot Z., Haase S.C., Kotsis S.V, Kim H.M., Chung K.C. A metaanalysis of outcomes of external fixation versus plate osteosynthesis for unstable distal radius fractures. J Hand Surg Am. 2005, 30(6):1185-99. 10.1016/j. jhsa.2005.08.009.
- DOI: 10.1016/j.jhsa.2005.08.009
- Maschke S.D., Evans P.J., Schub D., Drake R., Lawton J.N. Radiographic evaluation of dorsal screw penetration after volar fixed-angle plating of the distal radius: A cadaveric study. Hand 2007, 2(3): 144-50.
- DOI: 10.1007/s11552-007-9038-2
- Toros T., Sugun T.S., Ozaksar K. Complications of distal radius locking plates. Injury. 2013,44(3):336-9.
- DOI: 10.1016/j.injury.2013.01.008
- McKay S.D., MacDermid J.C., Roth J.H., Richards R.S. Assessment of complications of distal radius fractures and development of a complications checklist. J Hand Surg 2001,26(5):916-22.
- DOI: 10.1053/jhsu.2001.26662
- Nana A.D., Joshi A., Lichtman D.M. Plating of the distal radius. J Am Acad Orthop Surg. 2005,13(3):159-71. 10.5435/00124635-200505000- 00003.
- DOI: 10.5435/00124635-200505000-00003
- Herisson O., Delaroche C., Maillot-Roy S., Sautet A., Doursounian L., Cambon-Binder A. Comparison of lateral and skyline fluoroscopic views for detection of prominent screws in distal radius fractures plating: results of an ultrasonographic study. Arch Orthop Trauma Surg. 2017, 137(10):1357-62.
- DOI: 10.1007/s00402-017-2759-y
- Fernandez D.L., Jupiter J.B. Fractures of the distal radius//New York:Springer-Verlag:1996.
- DOI: 10.1007/978-1-4684-0478-4
- Davis D.I., Baratz M. Soft tissue complications of distal radius fractures. Hand Clin. 2010,26(2):229-35.
- DOI: 10.1016/j.hcl.2009.11.002
- Berglund L.M., Messer T.M. Complications of volar plate fixation for managing distal radius fractures. J Am Acad Orthop Surg. 2009, 17(6): 369-77.
- DOI: 10.5435/00124635-200906000-00005
- Rozental T.D., Blazar P.E. Functional outcome and complications after volar plating for dorsally displaced, unstable fractures of the distal radius. J Hand Surg Am. 2006,31(3):359-65.
- DOI: 10.1016/j.jhsa.2005.10.010
- Esenwein P., Sonderegger J., Gruenert J., Ellenrieder B., Tawfik J., Jakubietz M. Complications following palmar plate fixation of distal radius fractures: a review of 665 cases. Arch Orthop Trauma Surg. 2013, 133(8): 1155-62.
- DOI: 10.1007/s00402-013-1766-x
- Tarallo L., Mugnai R., Zambianchi F., Adani R., Catani F. Volar plate fixation for the treatment of distal radius fractures: analysis of adverse events. J Orthop Trauma. 2013,27(12):740-5.
- DOI: 10.1097/BOT.0b013e3182913fc5
- White B.D., Nydick J.A., Karsky D., Williams B.D., Hess A.V Stone J.D. Incidence and clinical outcomes of tendon ruptures following distal radius fractures. J Hand Surg Am. 2012,37(10): 2035-40.
- DOI: 10.1016/j.jhsa.2012.06.041
- Soong M., van Leerdam R., Guitton T.G., Got C., Katarincic J., Ring D. Fracture of the distal radius: risk factors for complications after locked volar plate fixation. J Hand Surg Am. 2011,36(1):3-9.
- DOI: 10.1016/j.jhsa.2010.09.033
- Owers K.L., Grieve P.P., Mee S., Chew N.S., Ansede G., Lee J. Ultrasound changes in the extensor pollicis longus and flexor pollicis longus tendons following open reduction and internal fixation of displaced intra-articular fractures of the distal radius. J Hand Surg Eur Vol. 2013,38(2):129-32.
- DOI: 10.1177/1753193412452080
- Pichler W., Grechenig W., Clement H., Windisch G., Tesch N.P. Perforation of the third extensor compartment by the drill bit during palmar plating of the distal rsdius. J Hand Surg Eur Vol. 2009,34(3):333-5.
- DOI: 10.1177/1753193408099821
- Clement H., Pichler W, Nelson D., Hausleitner L., Tesch N.P., Grechenig W Morphometric analysis of lister's tubercle and its consequences on volar plate fixation of distal radius fractures. J Hand Surg Am. 2008,33(10):1716-9.
- DOI: 10.1016/j.jhsa.2008.08.012
- Owers K.L., Lee J., Khan N., Healy J., Eckersley R. Ultrasound changes in the extensor pollicis longus tendon following fractures of the distal radius - a preliminary report. J Hand Surg Eur. 2007,32(4):467-71. 10.1016/J. JHSB.2006.11.021.
- DOI: 10.1016/J.JHSB.2006.11.021
- Park D.H., Goldie B.S. Volar plating for distal radius fractures - do not trust the image intensifier when judging distal subchondral screw length. Tech Hand Up Extrem Surg. 2012,16(3):169-72.
- DOI: 10.1097/BTH.0b013e31825f7c5a
- Lee S.K., Bae K.W, Choy W.S. Use of the radial groove view intra-operatively to prevent damage to the extensor pollicis longus tendon by protruding screws during volar plating of a distal radial fracture. Bone Joint J. 2013,95- B(10):1372-6.
- DOI: 10.1302/0301-620X.95B10.31453
- Thomas A.D., Greenberg J.A. Use of fluoroscopy in determining screw overshoot in the dorsal distal radius: a cadaveric study. J Hand Surg Am. 2009,34(2):258-61.
- DOI: 10.1016/j.jhsa.2008.10.002
- Ozer K., Wolf J.M., Watkins B., Hak D.J. Comparison of 4 fluoroscopic views for dorsal cortex screw penetration after volar plating of the distal radius. J Hand SurgAm. 2012,37(5):963-7.
- DOI: 10.1016/j.jhsa.2012.02.026
- Joseph S.J., Harvey J.N. The dorsal horizon view: detecting screw protrusion at the distal radius. J Hand Surg Am. 2011,36(10):1691-3. 10.1016/j. jhsa.2011.07.020.
- DOI: 10.1016/j.jhsa.2011.07.020
- Haug L.C., Glodny B., Deml C., Lutz M., Attal R. A new radiological method to detect dorsally penetrating screws when using volar locking plates in distal radial fractures. The dorsal horizon view. Bone Joint J. 2013,95-B(8):1101-.
- DOI: 10.1302/0301-620X.95B8.31301
- Ozer K., Toker S. Dorsal tangential view of the wrist to detect screw penetration to the dorsal cortex of the distal radius after volar fixed-angle plating. Hand (NY) 2011,6:190-3.
- DOI: 10.1007/s11552-010-9316-2
- Hill B.W., Shakir I., Cannada L.K. Dorsal screw penetration with the use of volar plating of distal radius fractures: how can you best detect? J Orthop Trauma. 2015,29:408-13.
- DOI: 10.1097/BOT.0000000000000361
- Taylor B.C., Malarkey A.R., Eschbaugh R.L., Gentile J. Distal radius skyline view: how to prevent dorsal cortical penetration. J Surg Orthop Adv. 2017,26(3):183-6.


