Ишемической болезни сердца и медиаторы воспаления
Автор: Рохибжонов Адхамжон Рахматжон угли
Журнал: Life Sciences and Agriculture.
Статья в выпуске: 3 (11), 2022 года.
Бесплатный доступ
Ишемическая болезнь сердца (ИБС) – важнейшая проблема современной кардиологии. Она приводит к снижению качества жизни, высокой инвалидизации и летальности. Основную роль в патогенезе ИБС играют воспаление сосудов. Воспалительная реакция сопровождается увеличением [Н+] и, соответственно, снижением рН в клетках и межклеточной жидкости — развитием ацидоза. Причиной метаболического ацидоза является накопление в очаге воспаления избытка недоокисленных соединений.
Ишемическая болезнь сердца (ИБС), медиаторы воспаления, атеросклероз
Короткий адрес: https://sciup.org/14125172
IDR: 14125172
Coronary heart disease and inflammatory mediators
Ischemic heart disease (CHD) is the most important problem of modern cardiology. It leads to a decrease in the quality of life, high disability and mortality. The main role in the pathogenesis of IHD is played by vascular inflammation. The inflammatory reaction is accompanied by an increase in [H+] and, accordingly, a decrease in pH in cells and intercellular fluid - the development of acidosis. The cause of metabolic acidosis is the accumulation of an excess of underoxidized compounds in the focus of inflammation.
Текст научной статьи Ишемической болезни сердца и медиаторы воспаления
Ишемическая болезнь сердца (ИБС) - важнейшая проблема современной кардиологии. Она приводит к снижению качества жизни, высокой инвалидизации и летальности. Основную роль в патогенезе ИБС играют атерогенез и сопутствующее воспаление сосудов [2].
Воспалительная реакция сопровождается увеличением [Н+] и, соответственно снижением pH в клетках и межклеточной жидкости — развитием ацидоза. Причиной метаболического ацидоза является накопление в очаге воспаления избытка недоокисленных соединений.
Результаты исследований позволяют утверждать, что активация иммуновоспалительных реакций, развитие дисфункции эндотелия и процессы ремоделирования миокарда при ИБС взаимосвязаны и играют важную роль в формировании клинического течения и прогрессировании ИБС. Однако механизмы участия этих систем в развитии ИБС полностью не раскрыты и могут быть представлены следующим образом (рис.1).
Основными механизмами развития метаболического ацидоза являются:
-
• образование большого количества «кислых» продуктов изменённого метаболизма вследствие активации гликолиза (что сопровождается накоплением избытка молочной и пировиноградной кислот), усиления протеолиза и липолиза (с накоплением избытка аминокислот, высших жирных и кетоновых кислот);
-
• нарушение оттока из очага воспаления продуктов как нормального, так и нарушенного обмена веществ. Последнее особенно выражено в связи с замедлением оттока венозной крови и развитием стаза в очаге воспаления; — «истощение» щелочных буферных систем (бикарбонатной, фосфатной, белковой и других) клеток и межклеточной жидкости, которые на начальном этапе воспаления нейтрализуют избыток кислых соединений [10].
Системное воспаление — это типовой, мультисиндромный, фазоспецифичный патологический процесс, развивающийся на организменном уровне и характеризующийся тотальной воспалительной активностью эндотелиоцитов, плазменных факторов, клеток крови и соединительной ткани, а также микроциркуляторными расстройствами в жизненно важных органах и тканях с развитием полиорганной недостаточности [3].
Puc. 1.
Роль иммуновоспалительных реакций, дисфункции эндотелия и ремоделирования миокарда в прогрессировании ИБС
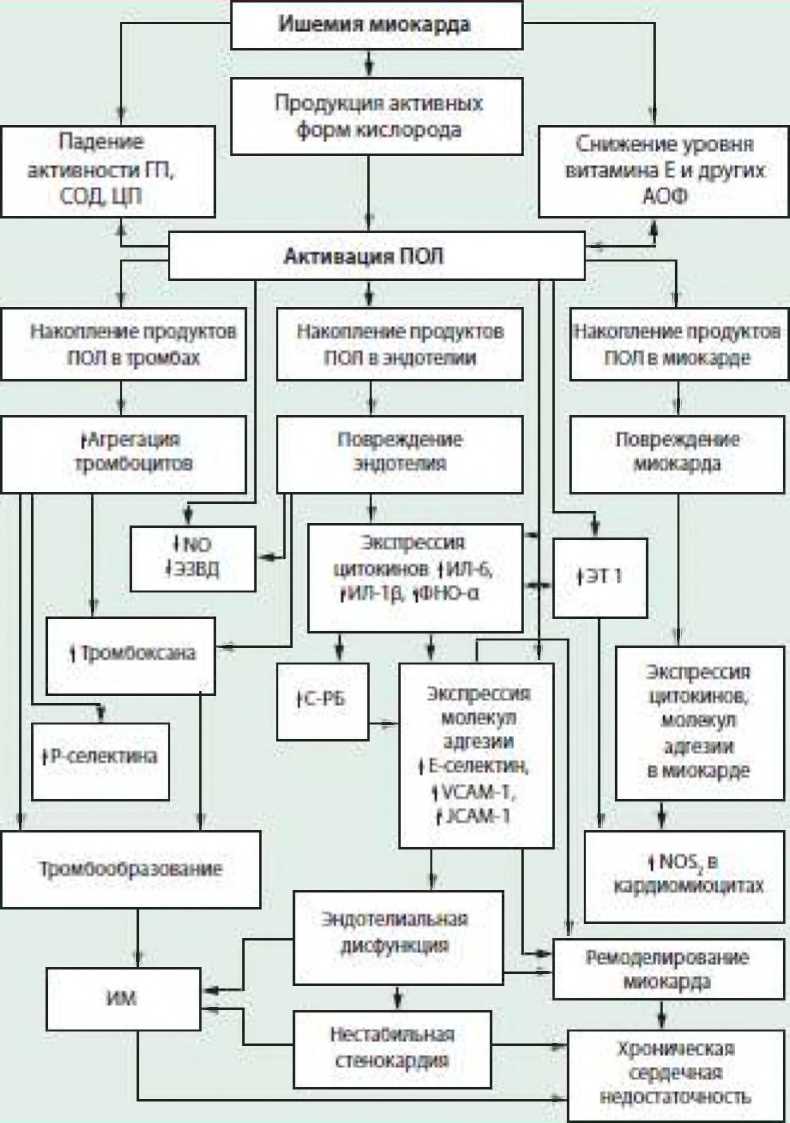
ГП - глутатионпероксидаза: СОД - супероксиддисмутаза: ЦП - церулоплазмин: АОФ -антиоксидантные ферменты: ПОЛ - перекисное окисление липидов: ЭЗВД - эндотелий зависимая вазодилатация: ЭТ - эндотелии: ИЛ - интерлейкин: ФНО - фактор некроза опухоли: С-РБ - С-реактивный белок: ИМ- инфаркт миокарда
Медиаторы воспаления представляют собой биологически активные вещества, образующиеся в процессе самого воспаления и обеспечивающие межклеточную коммуникацию. Все медиаторы воспаления и их неактивные предшественники образуются в различных клетках организма.
Тем не менее, условно их подразделяют на клеточные и плазменные. Клеточные медиаторы высвобождаются в очаге воспаления уже в активированном состоянии непосредственно из клеток, в которых они синтезировались и накопились (обычно из внутриклеточных везикул или гранул).
Плазменные медиаторы также образуются в клетках, но выделяются в межклеточную жидкость, лимфу и кровь не в активном состоянии, а в виде предшественников. Эти вещества активируются под действием различных промоторов, преимущественно в плазме крови. После этого они становятся физиологически активными и действуют в тканях.
Предложено множество классификаций медиаторов воспаления. Все они содержат в качестве классифицирующих несколько критериев. В связи с этим, рассматриваемые ниже медиаторы воспаления подразделены на группы и подгруппы в соответствии со сложившимися на настоящий момент представлениями.
Медиаторы воспаления представляют собой биологически активные вещества, образующиеся в процессе самого воспаления и обеспечивающие межклеточную коммуникацию. Все медиаторы воспаления и их неактивные предшественники образуются в различных клетках организма.
Высокая концентрация маркеров системного воспаления ассоциирована с усугублением атеросклероза и развитием его осложнений. Повышенная продукция провоспалительных цитокинов способствует усилению адгезии лейкоцитов сосудистым эндотелием, стимулирует захват липопротеинов низкой плотности макрофагами, обусловливает развитие острого воспаления в основании атеромы, ее дестабилизацию, вазоконстрикцию, тромбообразование и окклюзию коронарных артерий. Все это лежит в основе острого коронарного синдрома (ОКС) [12].
ИЛ-6 играет особую роль в патогенезе атеросклероза. Этот цитокин, по данным современных авторов, имеет значение для раннего прогнозирования высокого риска возникновения серьезных сердечно-сосудистых событий, является показателем тяжести течения заболеваний сердца и маркером высокого риска смерти от инфаркта миокарда.
Остается до конца не изученным значение провоспалительного цитокина ИЛ-2, продуцируемого Т-лимфо цитами. Имеются данные, указывающие на прямое участие ИЛ-2 в ассоциации с СРБ в провоцирующем механизме развития ОКС. По другим источникам, повышение концентрации растворимых рецепторов ИЛ-2 в крови имеет независимое прогностическое значение агрессивного клинического течения дилатационной кардиомиопатии и превышает их уровень в крови больных ИБС в сравнительном исследовании.
Важное место в патогенезе атеросклероза занимает интерферон (ИФН) у-цитокин, относящийся к Т-клеткам первого типа. Это один из трех типов ИФН человека, который обладает наиболее выраженными иммуномодулирующими свойствами и в меньшей степени противовирусной активностью. Кроме того, как известно из современных источников литературы, ИФНу уменьшает синтез коллагена гладкомышечными клетками и активирует макрофаги, разрушающие коллаген и эластин, стимулирует систему свертывания крови и нарушает продукцию оксида азота клетками эндотелия, что способствует возникновению и прогрессированию атеросклероза и его осложнений.
В зависимости от воздействия на воспалительный процесс цитокины подразделяются на две группы — провоспалительные (ИЛ-1, ИЛ-6, ИЛ-8, ФНОа, ИЛ-12) и противовоспалительные (ИЛ-4, ИЛ-10, ТФР-Р). Провоспалительные цитокины — важный и хорошо изученный класс биологически активных веществ, оказывающих иммунорегуляторное ипровоспалительное действие [3].
Высокая концентрация маркеров системного воспаления ассоциирована с усугублением атеросклероза и развитием его осложнений. Повышенная продукция провоспалительных цитокинов способствует усилению адгезии лейкоцитов сосудистым эндотелием, стимулирует захват липопротеинов низкой плотности макрофагами, обусловливает развитие острого воспаления в основании атеромы, ее дестабилизацию, вазоконстрикцию, тромбообразование и окклюзию коронарных артерий. Все это лежит в основе острого коронарногосиндрома.
ИЛ-6 играет особую роль в патогенезе атеросклероза. Этот цитокин, по данным современных авторов, имеет значение для раннего прогнозирования высокого риска возникновения серьезных сердечно-сосудистых событий, является показателем тяжести течения заболеваний сердца и маркером высокого риска смерти от инфаркта миокарда.
При воспалении последовательно секретируются ФНО-а, ИЛ-10 и ИЛ-6. Затем ИЛ-6 начинает ингибировать секрецию ФНО-а и ИЛ-10, активировать продукцию печенью белков острой фазы воспаления и стимулировать гипоталамо-гипофизарно-надпочечниковую систему, что способствует регуляции воспалительного процесса, в связи с чем ИЛ-6 можно рассматривать и как провоспалительный, и как противовоспалительный цитокин. Основное действие ИЛ-6 связано с его участием в качестве кофактора при дифференцировке В-лимфоцитов, их созревании и преобразовании в плазматические клетки, секретирующие иммуноглобулины.
Помимо этого, ИЛ-6 способствует экспрессии рецептора ИЛ-2 на активированных иммуноцитах, а также индуцирует производство ИЛ-2 Т-клетками. Данный цитокин стимулирует пролиферацию Т-лимфоцитов и реакции гемопоэза.
Заключение. Важнейшим звеном патогенеза воспалительного ответа на ишемию и повреждение сосудов при ИБС является адгезия («прилипание») лейкоцитов к эндотелиальным клеткам, которая осуществляется с участием молекул клеточной адгезии (МКА).
На первоначальном этапе адгезия лейкоцитов к эндотелию активируется селектинами. Это гликопротеины, секретируемые лейкоцитами, клетками эндотелия и тромбоцитами. На поверхности лейкоцитов имеются рецепторы, связывающие селектины. Семейство селектинов гетерогенно и включает подгруппы: Р, Е и L. Р-селектины генерируются клетками эндотелия и тромбоцитами, Е -селектины - активированным эндотелием, Е-селектины -лейкоцитами [2].
Список литературы Ишемической болезни сердца и медиаторы воспаления
- Афанасьева О.И., Тмоян Н.А., Клесарева Е.А., Разова О.А., Афанасьева М.И., Бурдейная А.Л., Саидова М.А., Ежов М.В., Покровский С.Н. Маркеры воспаления у больных хронической ишемической болезнью сердца со стенозом аортального клапана // РКЖ. 2018. №9.
- Басалай О. Н., Бушма М. И., Борисенок О. А. Роль воспаления в патогенезе ишемической болезни сердца и инфаркта миокарда //Медицинские новости. – 2020. – №. 6 (309). – С. 13-18.
- Гордеева Е.К., Каде А.Х. Изменение цитокинового статуса при стабильной стенокардии напряжения // Медицинский вестник Юга России. 2016. №1.
- Закирова А. Н., Закирова Н. Э., Николаева И. Е., Хамидуллина Р. М., Фахретдинова Е. Р. Иммуновоспалительные реакции при стабильном течении ишемической болезни сердца // Медицинский вестник Башкортостана. 2012. №4.
- Закирова Аляра Нурмухаметовна, Закирова Нэлли Эриковна Экспрессия провоспалительных цитокинов при стабильной стенокардии // CardioСоматика. 2013. №1
- Закирова Н. Э. и др. Иммуновоспалительные реакции при ишемической болезни сердца //Рациональная фармакотерапия в кардиологии. – 2007. – Т. 3. – №. 2. – С. 16-19.
- Закирова Нэлли Эриковна, Закирова Аляра Нурмухаметовна Роль иммуновоспалительных реакций и дисфункции эндотелия в ремоделировании миокарда и прогрессировании ишемической болезни сердца // РФК. 2014. №5.
- Зенина Е. А. МЕДИАТОРЫ ВОСПАЛЕНИЯ И ДИСФУНКЦИЯ ЭНДОТЕЛИЯ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ //Вестник Российского государственного медицинского университета. – 2006. – №. 2. – С. 24-24.
- Куликов В. А., Гребенников И. Н. Резольвины, протектины и марезины: новые медиаторы воспаления //Вестник Витебского государственного медицинского университета. – 2012. – Т. 11. – №. 1. – С. 25-30.
- Литвицкий П. Ф. Воспаление //Вопросы современной педиатрии. – 2006. – Т. 5. – №. 4. – С. 75-81.
- Оганов Р. Г., Закирова Н. Э., Закирова А. Н., Салахова Г. М., Плотникова М. Р. Иммуновоспалительные реакции при остром коронарном синдроме // РФК. 2007. №5.
- Провоторов В. М. и др. Провоспалительные цитокины при сочетании ишемической болезни сердца и хронической обструктивной болезни легких//Клиническая медицина. – 2015. – Т. 93. – №. 2. – С. 5-9.
- Провоторов В. М., Будневский А. В., Семенкова Г. Г., Шишкина Елена Сергеевна Провоспалительные цитокины при сочетании ишемической болезни сердца и хронической обструктивной болезни легких // Клиническая медицина. 2015. №2.
- Сомова Л. М., Плехова Н. Г. Оксид азота как медиатор воспаления //Вестник Дальневосточного отделения Российской академии наук. – 2006. – №. 2. – С. 77-80.
- Татенкулова С. Н. и др. Роль гуморальных воспалительных факторов в патогенезе ишемической болезни сердца //Кардиология. – 2009. – Т. 49. – №. 1. – С. 4-8.
- Хусаинова Л. Н. и др. Медиаторы воспаления в генезе инфаркта миокарда//Евразийский кардиологический журнал. – 2016. – №. 3. – С. 103-104.
- Шальнев В. И. Острый коронарный синдром: как снизить остаточный воспалительный риск? //Российский кардиологический журнал. – 2020. – №. 2. – С. 113-118.
- Шальнев В. И., Мазуров В. И. С-реактивный белок при остром коронарном синдроме: содержание в плазме крови, роль в патогенезе и влияние ранней иммуномодулирующей терапии статинами // Вестник Северо-Западного государственного медицинского университета им. И. И. Мечникова. 2011. №2.


