Использование систем RECIST 1.1 и IRRC для оценки ответа на терапию ипилимумабом или дендритноклеточными вакцинами у пациентов с диссеминированной меланомой кожи
Автор: Новик Алексей Викторович, Яременко Екатерина Владимировна, Анохина Екатерина Михайловна, Нехаева Татьяна Леонидовна, Семенова Анна Игоревна, Латипова Дилором Хамидовна, Проценко Светлана Анатольевна, Балдуева Ирина Александровна
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 4 т.18, 2019 года.
Бесплатный доступ
Для оценки эффективности новых методов иммунотерапии были созданы специализированные системы оценки объективного ответа на лечение. Однако роль и преимущества использования конкретной методики до сих пор не ясны. Нами проведено ретроспективное сравнение оценки эффективности различных по механизму действия методов иммунотерапии - ипилимумаба (IPI) и аутологичной дендритноклеточной вакцины (DCV) - по системам RECIST 1.1 и irRC. В исследование включено 82 пациента с диссеминированной или местнораспространенной нерезектабельной меланомой кожи III-IV стадии, получавших IPI (n=55) или DCV (n=27). Оценку ответа по каждой из систем сопоставляли с общей выживаемостью больных (OS). Эффект лечения по любой системе позволял прогнозировать OS больных, получавших IPI (р=0,0001 для каждой системы), но не DCV (р=0,357 и p=0,411 для RECIST 1.1 и irRC соответственно). Частота расхождений ответов на лечение между разными системами оценки была сопоставима для IPI и DCV (10 % и 19 % соответственно, р>0,05). В группе IPI медиана OS при прогрессировании заболевания (PD) по двум системам составила 8,8 мес, PD по RECIST 1.1 и стабилизация заболевания (SD) по irRC OS наблюдалась у 2 больных с ОВ - 29,1+ мес и 16,7 мес. При обратной ситуации у 2 больных OS составила 11,6+ и 12 мес. Медиана OS при SD по 2 системам - 25,5 мес, при объективном ответе - 35,2 мес. В группе DCV у пациентов с PD по обеим системам (медиана OS - 11,3 мес) показатели OS не отличались от SD (9,8 мес). При смешанном ответе (PD по одной системе и SD по другой) показатели OS у больных составили 29,7 мес, 8,7 мес, 9,5+ мес. При объективном ответе наблюдались лучшие показатели OS: 70,3+ мес, 9,5 мес, 102,9+ мес. Таким образом, расхождение оценок ответа по системам RECIST 1.1 и irRC одинаково часто встречается при различных методах иммунотерапии, но имеет различное значение для прогнозирования OS. Требуется отдельная оценка применимости системы irRC для иммунопрепаратов с разными механизмами действия.
Меланома, ипилимумаб, дендритноклеточные вакцины, ответ на лечение, иммунотерапия
Короткий адрес: https://sciup.org/140254270
IDR: 140254270 | УДК: 616.5-006.81-08:615.37:615.036.8 | DOI: 10.21294/1814-4861-2019-18-4-13-20
RECIST 1.1 and IRRC for response assesment in patients with disseminated cutaneous melanoma treated with ipilimumab or dendritic cell vaccine
Special systems were developed for response assessment of immunooncology drugs. The role and benefits of particular system in assessing the efficacy of different immunotherapy methods are not clear yet. the objective of this study is to compare the responses on ipilimab (IPI) or dendritic cell vaccines (DcV) therapy by REcisT 1.1 and irRc criteria. Eighty two patients with unresectable disseminated or locally advanced stage III-IV melanoma were included. Fifty-five patients were treated with IPI and 27 - with DcV at the N.N. Petrov National Medical Research center of Oncology from 2007 to 2016. Response by each system was compared to overall survival (Os). Response by both systems was a good marker for Os in IPI group (p=0,0001 for both systems) but not in DcV group (p=0,357 for REcisT and p=0,411 for irRc). Discrepancies in responses by different systems were detected in 5 patients in the IPI group and in 5 patients in the DcV group (p>0.05). the median of Os in IPI patients with PD by both systems was 8.8 mo. In case of mixed responses, (REcisT progression disease (PD) and irRc stable disease) Os in IPI group was 29.1+ mo, 16.7 mo. In the case of sD by REcisT and PD by irRc Os was 11.6+ mo. One patient with PD by REcisT and partial response by irRc lived 16.3 mo. Os in DcV group was 9.5+, 8.7, 15.3, 29.7 mo. in patients with mixed responses (PD+sD); 15,7 mo. in patient with sD by REcisT and PR by irRc. There was a trend to better overall survival of patients with PD according to the REcisT 1.1 and the absence of PD by irRc system in comparison with the PD by both systems in the treatment of IPI was revealed. In the DcV group the same pattern wasn't found. Thus, both the REcisT 1.1 system and the irRc system are good surrogate markers for the overall survival. sD in patients receiving DcV cannot be considered a good response to therapy, since it does not improve the Os in comparison with patients who has PD by the same system. The irRc system allows to extract a subgroup of patients with better overall survival from patients with PD by REcisT among those who receive IPI but not DcV for systemic therapy of melanoma.
Текст научной статьи Использование систем RECIST 1.1 и IRRC для оценки ответа на терапию ипилимумабом или дендритноклеточными вакцинами у пациентов с диссеминированной меланомой кожи
Ингибиторы CTLA4 и PD-1 показали значительную, ранее недостижимую эффективность в лечении метастатической меланомы кожи, что сделало иммунотерапию новым стандартом лечения данного заболевания [1]. Другие виды иммунотерапии интенсивно изучаются в настоящее время. Однако вместе с инновационным механизмом действия препаратов были обнаружены необычные типы ответов на лечение. К ним относятся развитие длительного стойкого ответа и достижение эффекта терапии после периода значительного увеличения размера опухоли или появления новых очагов. Такие типы ответов по системе RECIST, наиболее широко использующейся методики оценки эффективности терапии, свидетельствуют о прогрессировании процесса и необходимости смены лечебной тактики [2]. Изначально эта система разрабатывалась для универсальной оценки динамики лечения на ранних стадиях II фазы различных исследований цитостатиков. В дальнейшем эта система зарекомендовала себя во всех этапах клинических испытаний: от ранней фазы I до стадии подтверждения фазы III [3]. Тем не менее при проведении иммунотерапии ипилимумабом (первым препаратом из класса модуляторов иммунного синапса) у ряда пациентов отмечался регресс опухолевых очагов без какой-либо новой терапии, поэтому такие особенные ответы получили название «псевдопрогрессирование» [4, 5]. Это потребовало пересмотра подходов к оценке опухолевых очагов и привело к созданию системы irRC. В исследовании J.D. Wolchok et al. показано, что у части больных с прогрессированием заболевания (PD) на
Таблица 1
Характеристика больных, включенных в исследование
В настоящее время существует значительное количество разных методов иммунотерапии [9]. Предполагается, что они обладают сходными особенностями действия, так как целью использования этих методов является активация противоопухолевого иммунного ответа. Оценка эффективности такого лечения с использованием специализированных критериев ответа при применении других классов иммунотерапевтических средств (например, противоопухолевых вакцин) не проводилась.
Поэтому нами проведено исследование, целью которого явилось сравнение использования систем RECIST 1.1 и irRC при лечении ипилимумабом (IPI) и дендритноклеточными вакцинами (DCV) больных метастатической или местнораспространенной неоперабельной формой меланомы кожи в качестве суррогатных маркеров общей выживаемости.
Материал и методы
В исследование включено 82 больных, получавших терапию IPI (n=55) и DCV (n=27) в ФГБУ «НМИЦ онкологии им. Н.Н. Петрова Минздрава России» с 2007 по 2016 г. Основными критериями включения в исследование являлись морфологически верифицированный диагноз диссеминированной или местнораспространенной нерезектабельной формы меланомы; проведение терапии IPI или DCV; возможность оценки ответа на лечение по системам RECIST 1.1 и irRC. Сравниваемые группы больных были сбалансированными по возрасту, стадии заболевания и средней длительности наблюдения (р>0,05) (табл. 1).
Все пациенты получали раннюю системную противоопухолевую терапию. Объективный ответ (ОR) оценивался согласно критериям систем RESIT 1.1 и irRC на 8 – 12-й нед после начала терапии и далее каждые 8 – 12 нед в течение лечения и после его окончания [10]. В соответствии с требованиями систем оценки подтверждение эффектов проводилось не ранее чем через 4 нед при выявлении полного или частичного регресса по системе RECIST 1.1 и при выявлении полного регресса, частичного регресса или прогрессирования по системе irRC. В качестве оценки ответа на лечение использовался наилучший достигнутый за время терапии и наблюдения результат. В случае выявления прогрессирования процесса оценка по системе RECIST 1.1 далее не проводилась.
Оценка общей выживаемости (OS) проводилась от начала терапии до смерти больного от любой причины. Для анализа данных использовались методы описательной статистики, критерий χ2 Пирсона, методы непараметрической статистики (критерий знаков), метод Каплана – Майера с использованием статистического пакета SPSS v. 19.
Результаты
Объективный ответ на проведенное лечение оценен у 82 пациентов. При сравнении частоты
OR на лечение в группах IPI и DCV различия при оценке по системам RECIST 1.1 и irRC (табл. 2) оказались статистически не значимыми (р=0,820 и p=0,843 соответственно).
Расхождения опухолевых ответов выявлены у 10 больных: у 5 (10 %, 95 % ДИ 3 – 18 %) в группе IPI и у 5 (19 %, 95 % ДИ 6 – 35 %) в группе DCV (табл. 3). У 6 пациентов зарегистрировано PD по RECIST 1.1 и CB по irRC. Из них у 2 больных в группе IPI и у одного в группе DCV наблюдалось появление нового очага. У двух (IPI) и одного (DCV) больного расхождения обусловлены различным подсчетом размеров. В оставшихся 4 случаях разница в оценках в пользу RECIST 1.1 была полностью обусловлена различиями в вычислении размеров очагов.
Анализ медиан OS пациентов в зависимости от типов ответа на терапию IPI показал, что при увеличении качества ответа хотя бы по одной из систем увеличивается медиана OS. Так, медиана OS при общем PD составила 8,8 мес, при PD по RECIST 1.1 и стабилизации заболевания (SD) по irRC OS – 29,1+ мес, 16,7 мес. При обратной ситуации у 2 больных OS составила 11,6+ мес и 12 мес. Медиана OS при SD по 2 системам – 25,5 мес, при OR – 35,2 мес. (рис. 1А).
При DCV такой закономерности не обнаружено (рис. 1Б). У пациентов с PD по обеим системам (медиана OS – 11,3 мес) показатели OS не отличались от SD (9,8 мес). При смешанном ответе (PD по одной системе и SD по другой) показатели OS у больных составили 29,7 мес, 8,7 мес, 9,5+ мес. При объективном ответе наблюдались лучшие показатели OS: 70,3+ мес, 9,5 мес, 102,9+ мес.
Сравнение выживаемости больных с разными ответами на лечение выявило статистически значимые различия при оценке эффекта IPI как по системе RECIST 1.1, так и по системе irRC (p=0,0001 и p=0,0001 соответственно). Выживаемость больных, получавших DCV, не имела статистически значимых различий вне зависимости от системы (р=0,357 и p=0,411 для RECIST 1.1 и irRC соответственно). OS больных с SD по обеим системам практически не отличается от OS больных с PD и SD по RECIST 1.1 и irRC соответственно при использовании IPI (рис. 1Б). При терапии DCV кривые выживаемости больных с SD, PD и смешанным ответом по двум системам схожи. При анализе кривых выживаемости была выявлена тенденция к лучшим результатам лечения у больных со стабилизацией процесса, по крайней мере по одной из систем.
Нами проведено сравнение выживаемости больных с учетом CD (отсутствие прогрессирования по двум системам против других вариантов ответа) и OR (наличие полного или частичного регресса по двум системам против других вариантов ответа). Результаты сравнения представлены на рис. 2 и 3. При терапии IPI и OR (р=0,011), и CB (р=0,0001) влияют на общую выживаемость. При DCV такого результата не наблюдается (р=0,221 для OR и р=0,897 для CB). Только объективный ответ на лечение выделяет группу больных с лучшей выживаемостью. Так, однолетняя общая выживаемость больных с OR составляет 50 %, при его отсутствии – 29 %. Вместе с тем из-за малого числа больных с объективным ответом данные различия не достигли статистической значимости.
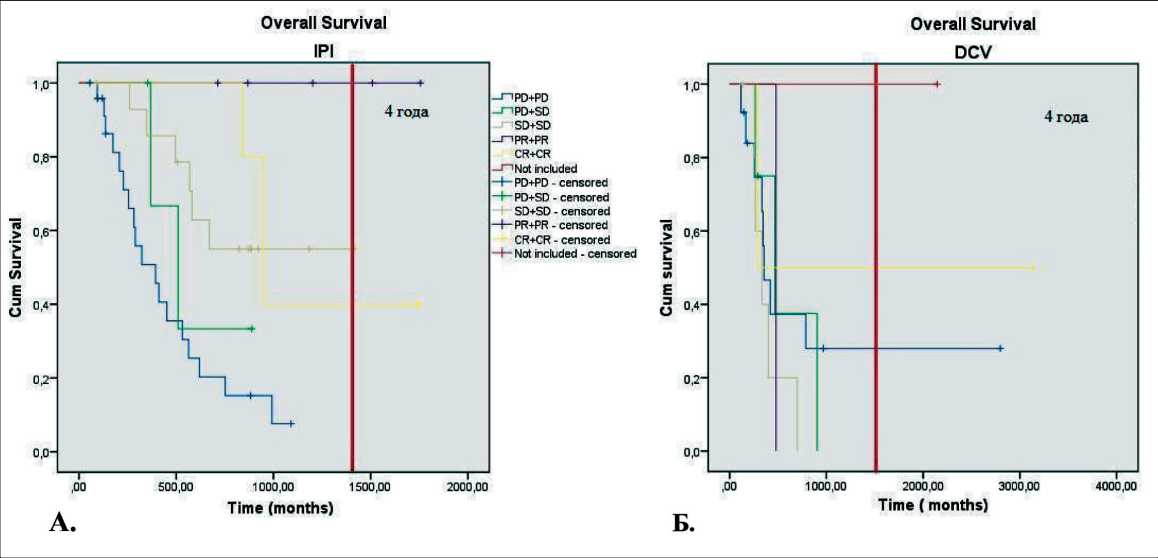
Рис. 1. Общая выживаемость больных в зависимости от оценки эффекта по RECIST 1.1 и irRC:
А – при терапии IPI; Б – при терапии DCV.
Примечание: PD – прогрессирование заболевания, SD – стабилизация заболевания, PR – частичный ответ, CR – полный ответ, DCV – дендритноклеточные вакцины
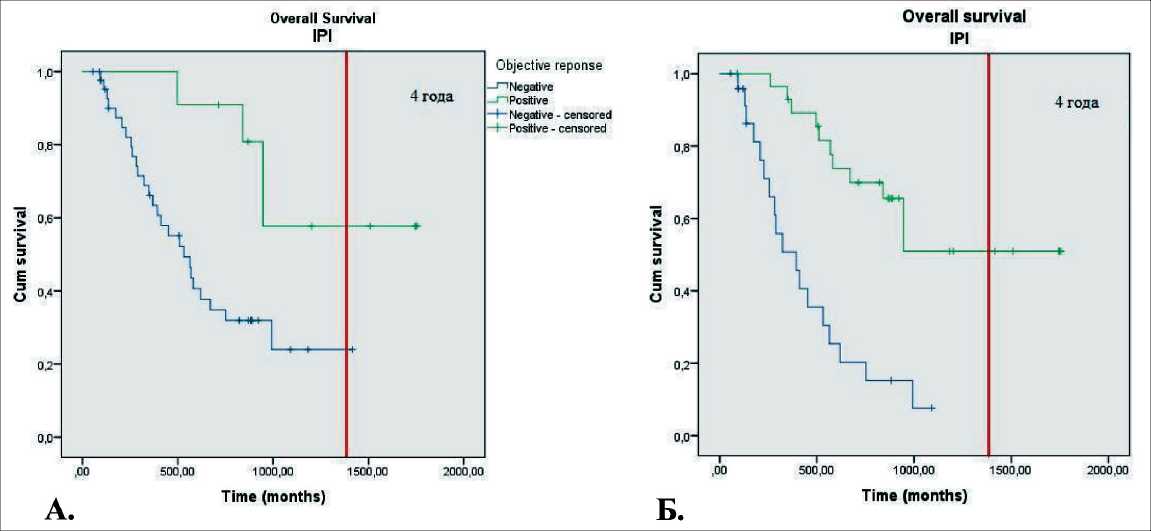
Рис. 2. Общая выживаемость больных, получавших IPI:
А – в зависимости от объективного ответа; Б – в зависимости от клинического эффекта
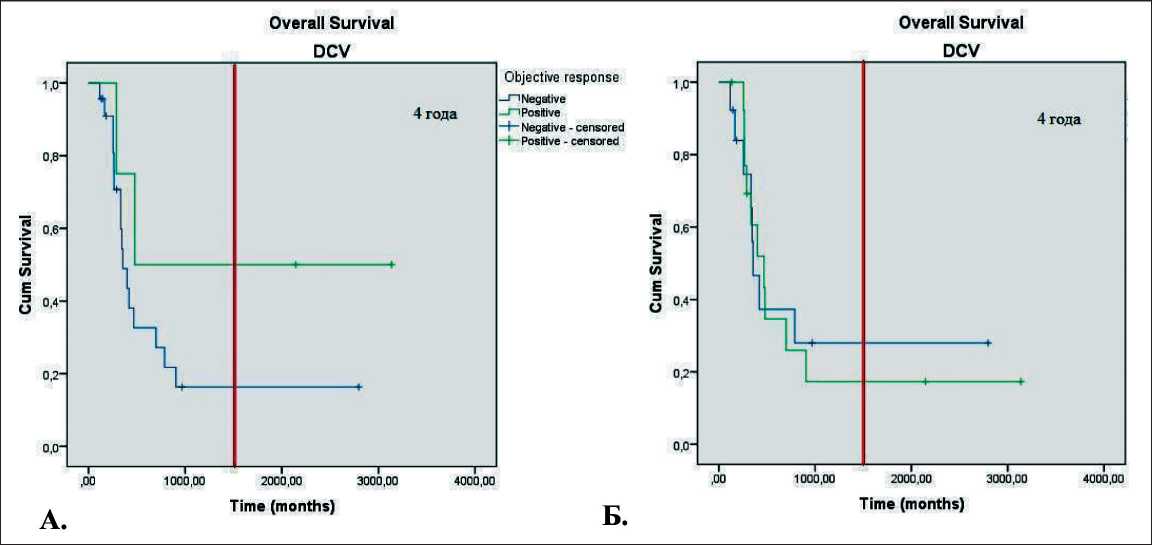
Рис. 3. Общая выживаемость больных, получавших DCV:
А – в зависимости от объективного ответа; Б – в зависимости от клинического эффекта
Обсуждение
Медиана OS пациентов на IPI составила 17,4 мес, что лучше результатов, опубликованных нами в 2014 г., где медиана OS составила 13,5 мес, а также результатов регистрационного исследования, где она составила 10,1 мес [11, 12]. Мы считаем, что причина завышенных результатов в нашей работе кроется в исключении больных, у которых даже первая оценка эффекта по системам RECIST и irRc не была проведена по разным причинам и PD было установлено по клиническим признакам. Малое количество больных в нашем исследовании дает основания считать полученные результаты сопоставимыми и репрезентативными.
В группе IPI частота расхождений ответов по системам RECIST 1.1 и irRC составила 10 %, в группе DCV – 19 %. Возможны две причины расхождений ответов на лечение по указанным системам. Во-первых, в системе RECIST 1.1 используется один размер опухолевого очага, тогда как в системе irRC – 2 размера, что делает ее ближе к системе mWHO. Вместе с тем частота расхождений между одно- и двухразмерными системами, по данным M. Nishinо et al., составляет 7 %, что сопоставимо с результатами наших исследований. Ранее было показано, что данные системы характеризуются высокой корреляцией результатов: при первой оценке – 0,959, при второй последовательной оценке – 0,963, при третьей – 0,953, при четвертой – 0,965 [13]. Поэтому наши результаты не могут быть объяснены исключительно количеством использованных осей измерений.
Более важной причиной отличий могут быть критерии определения PD. В системе irRC новый очаг не определяет качественно факт прогрессирования, как это происходит в системе RECIST. Кроме того, сам факт прогрессирования требует подтверждения при последующей оценке. В работе J.D. Wolchok et al. частота расхождений по критериям ВОЗ и irRC (каждая из которых использует два размера очага) в группе IPI составила 9,7 %, в нашей работе – 10 % [6]. В группе DCV расхождения встречались чаще, чем при IPI, однако эти расхождения статистически не значимы ввиду малого количества наблюдений. Можно предположить, что расхождение оценок объективного ответа по разным системам наблюдается одинаково часто при использовании иммунотерапии с разными механизмами действия. Важно отметить, что в нашей работе 7 из 10 случаев расхождения объяснялись именно различиями в количестве измерений очагов.
Оценка частоты OR используется в клинических исследованиях как суррогатный маркер OS. В группе IPI медиана OS в подгруппе с PD по обеим системам составила 8,8 мес, в подгруппе с PD по RECIST 1.1 и SD по irRC – 29,1+ мес и 16,7 мес. В нашей работе различия в выживаемости больных в данных подгруппах были статистически не значимы из-за небольшого объема выборки (p=0,324). Однако в более крупных исследованиях была получена подобная закономерность, подтвержденная статистически [6]. Таким образом, среди группы пациентов, получавших IPI и имеющих PD по RECIST 1.1, системой irRC может быть выделена подгруппа пациентов с благоприятной выживаемостью (опухолевый ответ системы irRC будет оценен как SD).
Нами проведен поиск публикаций по вакцинотерапии меланомы аутологичными DCV с использованием зрелых дендритных клеток, нагруженных лизатом опухолевых клеток, в базе PubMed 30.09.18 по ключевым словам melanoma, autologous, dendritic cells, antigen-presenting cells, vaccines, response evaluation criteria in solid tumors, recist.
Найдено 2 статьи, которые частично затрагивают тему нашего исследования. В работе L. Ridolfi et al. проводилось лечение 27 пациентов двумя видами зрелых DCV. CB по системе irRC был зарегистрирован у 55,5 % пациентов, OR – у 37 %, медиана OS – 16 мес [14]. Оценки эффекта по другим системам не проводилось. Ретроспективное исследование 14-летнего опыта применения DCV в Италии включило 70 больных. Были получены следующие результаты: CB – 39 %, OR – 6 %, медиана OS – 11,4 мес по системе RECIST 1.1 [15]. В нашем исследовании аналогичные показатели составили CB – 47 и 48 %, OR – 18 и 15 %, медиана OS – 11,3 мес, для систем RECIST 1.1 и irRC соответственно. Данные результаты подтверждают репрезентативность использованной нами популяции больных для анализа. В вышеупомянутых исследованиях медианы OS сопоставимы с медианами OS пациентов, получавших IPI, однако частота объективных ответов в группе DCV значительно ниже, чем в группе IPI.
Причиной этого явления может быть влияние вакцинотерапии на эффективность последующего лечения. Lotem et al. показали, что пациенты, получившие раннюю вакцинотерапию и последующую терапию ипилимумабом, имеют более длительную выживаемость относительно пациентов, получавших монотерапию IPI: 5-летняя выживаемость –
Таблица 2
Эффективность терапии по различным системам оценки
|
Эффект |
RECIST 1.1 |
irRC |
||
|
IPI (n=55) |
DCV (n=27) |
IPI (n=55) |
DCV (n=27) |
|
|
CR |
5 (9 %) |
1 (4 %) |
5 (9 %) |
1 (4 %) |
|
PR |
5 (9 %) |
2 (7 %) |
6 (11 %) |
3 (11 %) |
|
SD |
16 (29 %) |
8 (30 %) |
16 (29 %) |
9 (33 %) |
|
Прогрессирование заболевания |
29 (53 %) |
16 (59 %) |
28 (51 %) |
14 (52 %) |
|
p |
0,820 |
0,843 |
||
|
Таблица 3 |
||||
|
Частота расхождений ответов по системам RECIST 1.1 и irRC |
||||
|
Лечение |
RECIST лучше |
Без различий |
irRC лучше |
|
|
IPI (n=55) |
2 (4 %) |
50 (90 %) |
3 (6 %) |
|
|
DCV (n=27) |
1 (4 %) |
22 (81 %) |
4 (15 %) |
|
46 и 19 % соответственно (относительный риск смерти – 0,46, р=0,07) [16]. В исследовании, опубликованном нами ранее, в котором сравнивались эффективность смешанной терапии DCV+IPI и монотерапии IPI, 3-летняя выживаемость составила 59 и 15 % (относительный риск смерти – 0,52, р=0,049) [17].
Таким образом, можно утверждать, что оценка клинического эффекта по любой из систем является удовлетворительным маркером общей выживаемости только при использовании IPI, но не DCV. Подобное утверждение свидетельствует о необходимости поиска новых критериев оценки для определения пользы от проведения вакцинотерапии у конкретного больного и отчасти объясняет многочисленные ранее полученные негативные результаты оценки
Список литературы Использование систем RECIST 1.1 и IRRC для оценки ответа на терапию ипилимумабом или дендритноклеточными вакцинами у пациентов с диссеминированной меланомой кожи
- Herzberg B., Fisher D.E. Metastatic melanoma and immunotherapy. Clin Immunol. 2016 Nov; 172: 105-110. 10.1016/j. clim.2016.07.006. DOI: 10.1016/j.clim.2016.07.006
- Kim J.H. Comparison ofthe RECIST 1.0 and RECIST 1.1 in patients treated with targeted agents: a pooled analysis and review. Oncotarget. 2016 Mar 22; 7(12): 13680-7. DOI: 10.18632/oncotarget.7322
- Litiere S., Collette S., de Vries E.G., Seymour L., Bogaerts J. RECIST learning from the past to build the future. Nat Rev Clin Oncol. 2017 Mar; 14(3): 187-192. DOI: 10.1038/nrclinonc.2016.195
- Fong L., Small E.J. Anti-cytotoxic T-lymphocyte antigen-4 antibody: the first in an emerging class of immunomodulatory antibodies for cancer treatment. J Clin Oncol. 2008 Nov 10; 26(32): 5275-83. DOI: 10.1200/JC0.2008.17.8954
- Wang Q., Gao J., Wu X. Pseudoprogression and hyperprogression after checkpoint blockade. Int Immunopharmacol. 2018 May; 58: 125-135. DOI: 10.1016/j.intimp.2018.03.018


