Изменение электрической оси сердца на вдохе как дополнительный признак наличия легочной гипертензии у больных с аортальным стенозом
Автор: Сахнова Т.А., Блинова Е.В., Комлев А.Е., Саидова М.А., Мартынюк Т.В., Имаев Т.Э., Дроздов Д.Д.
Журнал: Евразийский кардиологический журнал @eurasian-cardiology-journal
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2025 года.
Бесплатный доступ
Цель работы – оценить возможность использования электрокардиограммы на вдохе для выявления легочной гипертензии (ЛГ) у больных с тяжелым аортальным стенозом (АС). Материалы и методы. В исследование были включены 166 больных с тяжелым АС в возрасте 73±8 лет. Систолическое давление в легочной артерии (СДЛА) определялось при эхокардиографии. Положение электрической оси сердца (ЭОС) оценивалось при спокойном дыхании (ЭОСп) и на высоте глубокого вдоха (ЭОСвд). Результаты. У 93 (56%) пациентов СДЛА было <35 мм рт. ст., у 45 (27%) от 35 до 44 мм рт. ст. и у 28 (17%) пациентов ≥45 мм рт. ст. В группах с СДЛА <45 мм рт. ст. на вдохе происходило смещение ЭОС вправо от исходной (p<0,0001), а при СДЛА≥45 мм рт. ст. эти изменения не достигали статистической значимости (р=0,05). При ROC анализе разделять группы больных с СДЛА <35 мм рт. ст. и ≥35 мм рт. ст. позволяли ЭОСп, ЭОСвд и разница между ними. Оптимальными пороговыми значениями были ЭОСп ≤−19° (чувствительность 34%, специфичность 85%), ЭОСвд ≤16° (чувствительность 49%, специфичность 76%) и разница ЭОСвд-ЭОСп <18° (чувствительность 70%, специфичность 66%). Разделять группы больных с СДЛА <45 мм рт. ст. и ≥45 мм рт. ст. позволяла только разница между ЭОСп и ЭОСвд с оптимальным пороговым значением <16° (чувствительность 79%, специфичность 60%). Выводы. У больных с тяжелым АС на вдохе происходит смещение ЭОС вправо от исходной, наиболее выраженное у пациентов без ЛГ. Меньшая выраженность смещения ЭОС на вдохе вправо от исходной позволяла с чувствительностью 70-79% и специфичностью 60-66% выделять больных с СДЛА как ≥35 мм рт. ст., так и ≥45 мм рт. ст.
Электрокардиограмма, вдох, легочная гипертензия, аортальный стеноз, эхокардиография
Короткий адрес: https://sciup.org/143184882
IDR: 143184882 | УДК: 616.12-073.7 | DOI: 10.38109/2225-1685-2025-3-102-109
Change in the electrical axis of the heart during inspiration as an additional sign of the presence of pulmonary hypertension in patients with aortic stenosis
The aim of the study was to evaluate the possibility of using an inspiratory electrocardiogram to detect pulmonary hypertension (PH) in patients with severe aortic stenosis (AS). Materials and methods. The study included 166 patients with severe AS aged 73±8 years. Pulmonary artery systolic pressure (PASP) was determined by echocardiography. The position of the heart electrical axis (HEA) was assessed during quiet breathing (HEAq) and deep inspiration (HEAin). Results. In 93 (56%) patients, PASP was <35 mmHg, in 45 (27%) from 35 to 44 mmHg, and in 28 (17%) patients ≥45 mmHg. In groups with PASP<45 mmHg, on inspiration, there was a shift in the HEA to the right of the initial value (p<0.0001), and at PASP ≥45 mm Hg, these changes did not reach statistical significance (p = 0.05). In the ROC analysis, the HEAq, HEAin, and the difference between them made it possible to separate the groups of patients with PASP<35 mm Hg and ≥35 mm Hg. The optimal threshold values were HEAq ≤-19° (sensitivity 34%, specificity 85%), HEAin ≤16° (sensitivity 49%, specificity 76%), and the difference between HEAin and HEAq <18° (sensitivity 70%, specificity 66%). Only the difference between the HEAq and HEAin with an optimal threshold value of <16° (sensitivity 79%, specificity 60%) allowed us to separate the groups of patients with PASP<45 mm Hg and ≥45 mm Hg. Conclusions. In patients with severe AS, there is a shift of the HEA to the right from the initial value during inhalation, which is most pronounced in patients without PH. A lesser degree of shift of the HEA to the right from the initial value during inhalation allowed us to distinguish both the patients with PASP ≥35 mmHg and ≥45 mmHg with a sensitivity of 70-79% and a specificity of 60-66%.
Текст научной статьи Изменение электрической оси сердца на вдохе как дополнительный признак наличия легочной гипертензии у больных с аортальным стенозом
Вклад авторов. Все авторы подтверждают соответствие своего авторства согласно международным критериям ICMJE. Авторский вклад (по системе Credit): Сахнова Т.А. – методология, проведение исследования, редактирование рукописи; Блинова Е.В. – методология, проведение исследования, формальный анализ, создание черновика рукописи; Комлев А.Е. – проведение исследования, редактирование рукописи; Саидова М.А. – методология, проведение исследования, редактирование рукописи, руководство исследованием; Мартынюк Т.В. – методология, редактирование рукописи, руководство исследованием; Имаев Т.Э. – редактирование рукописи, руководство исследованием; Дроздов Д.В. – концептуализация, редактирование рукописи.
Конфликт интересов. Автор статьи Мартынюк Т.В. является членом редакци- онного совета журнала «Евразийский Кардиологический Журнал», но не имеет никакого отношения к решению опубликовать эту статью. Статья прошла принятую в журнале процедуру рецензирования. Об иных конфликтах интересов авторы не заявляли.
Информация о соблюдении этических норм. Исследование было выполнено в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинской Декларации. Исследование было одобрено на заседании Независимого этического комитета ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России 287 от 20.02.2023. Все участники исследования предоставили информированное согласие.
Финансирование. Исследование проведено без финансовой поддержки.
И TAMARA-SAHNOVA@MAIL.RU
Данная статья распространяется на условиях «открытого доступа», в соответствии с лицензией CC BY-NC-SA 4.0 («Attribution-NonCommercial-ShareAlike» / «Атрибуция-Не-коммерчески-Сохранение Условий» 4.0), которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора и источника. Чтобы ознакомиться с полными условиями данной лицензии на русском языке, посетите сайт: by-nc-sa/4.0/
ORIGINAL ARTICLE
Я Check for updates
*Tamara A. Sakhnova, Elena V. Blinova, Alexey E. Komlev, Marina A. Saidova,
Tamila V. Martynyuk, Timur E. Imaev, Dmitry V. Drozdov
CHANGE IN THE ELECTRICAL AXIS OF THE HEART DURING INSPIRATIONAS AN ADDITIONAL SIGN OF THE PRESENCE OF PULMONARYHYPERTENSION IN PATIENTS WITH AORTIC STENOSIS
E.I. Chazov National Medical Research Center of cardiology, 15a Akademika Chazovа St., Moscow 121552, Russian Federation
Information about authors:
Elena V. Blinova , Cand. of Sci. (Med.), Researcher, ECG Laboratory, A.L. Myasnikov Scientific Research Institute of Clinical Cardiology, E.I. Chazov National Medical Research Center of cardiology, Moscow, Russian Federation; ORCID: 0000-0001-8725-7084
Alexey E. Komlev , cardiologist, Laboratory of hybrid methods of treatment of cardiovascular diseases, A.L. Myasnikov Scientific Research Institute of Clinical Cardiology, E.I. Chazov National Medical Research Center of cardiology, Moscow, Russian Federation; ORCID: 0000-0001-6908-7472
Marina A. Saidova , Dr. of Sci. (Med.), Chief Researcher, Department of Ultrasound Research Methods, A.L. Myasnikov Scientific Research Institute of Clinical Cardiology, E.I. Chazov National Medical Research Center of cardiology, Moscow, Russian Federation; ORCID: 0000-0002-3233-1862
Tamila V. Martynyuk , Dr. of Sci. (Med.), Head of the Department of pulmonary hypertension and heart diseases, A.L. Myasnikov Scientific Research Institute of Clinical Cardiology, E.I. Chazov National Medical Research Center of cardiology; professor, Department of Cardiology, Faculty of Continuing Professional Education, N.I. Pirogov Russian National Research Medical University, Moscow, Russian Federation, ORCID: 0000-0002-9022-8097
Timur E. Imaev , Dr. of Sc. (Med.), Head of Department, Laboratory of hybrid methods of treatment of cardiovascular diseases, A.L. Myasnikov Scientific Research Institute of Cardiology, E.I. Chazov National Medical Research Center of cardiology; Professor, Department of Cardiology, Russian Medical Academy of Postgraduate Education, Moscow, Russian Federation, ORCID: 0000-0002-5736-5698
Dmitry V. Drozdov , Cand. of Sci. (Med.), Head of ECG Laboratory, A.L. Myasnikov Scientific Research Institute of Clinical Cardiology, E.I. Chazov National Medical Research Center of cardiology, Moscow, Russian Federation; ORCID: 0000-0001-7374-3604
The aim of the study was to evaluate the possibility of using an inspiratory electrocardiogram to detect pulmonary hypertension (PH) in patients with severe aortic stenosis (AS).
Materials and methods. The study included 166 patients with severe AS aged 73±8 years. Pulmonary artery systolic pressure (PASP) was determined by echocardiography. The position of the heart electrical axis (HEA) was assessed during quiet breathing (HEAq) and deep inspiration (HEAin).
Results. In 93 (56%) patients, PASP was <35 mmHg, in 45 (27%) from 35 to 44 mmHg, and in 28 (17%) patients ≥ 45 mmHg. In groups with PASP<45 mmHg, on inspiration, there was a shift in the HEA to the right of the initial value (p<0.0001), and at PASP ≥ 45 mm Hg, these changes did not reach statistical significance (p = 0.05).
In the ROC analysis, the HEAq, HEAin, and the difference between them made it possible to separate the groups of patients with PASP<35 mm Hg and ≥ 35 mm Hg. The optimal threshold values were HEAq ≤ -19° (sensitivity 34%, specificity 85%), HEAin ≤ 16° (sensitivity 49%, specificity 76%), and the difference between HEAin and HEAq <18° (sensitivity 70%, specificity 66%). Only the difference between the HEAq and HEAin with an optimal threshold value of <16° (sensitivity 79%, specificity 60%) allowed us to separate the groups of patients with PASP<45 mm Hg and ≥ 45 mm Hg.
Conclusions. In patients with severe AS, there is a shift of the HEA to the right from the initial value during inhalation, which is most pronounced in patients without PH. A lesser degree of shift of the HEA to the right from the initial value during inhalation allowed us to distinguish both the patients with PASP ≥ 35 mmHg and ≥ 45 mmHg with a sensitivity of 70-79% and a specificity of 60-66%.
Authors' contributions. All authors meet the ICMJE criteria for authorship, participated in the preparation of the article, the collection of material and its processing. CRediT author statement: Tamara A. Sakhnova – Methodology, Investigation, Writing – Review & Editing; Elena V. Blinova – Methodology, Investigation, Formal analysis, Writing – Original Draft; Alexey E. Komlev – Investigation, Writing – Review & Editing; Marina A. Saidova – Methodology, Investigation, Writing – Review & Editing, Supervision; Tamila V. Martynyuk – Methodology, Writing – Review & Editing, Supervision; Timur E. Imaev – Writing – Review & Editing, Supervision; Dmitry V. Drozdov – Conceptualization, Writing – Review & Editing.
Conflict of Interest. The author of the article is Tamila V. Martynyuk is a member of the editorial board of Eurasian heart journal, but had nothing to do with the decision to publish this article. The article passed the peer review procedure adopted in the journal. The author did not declare any other conflicts of interest.
Ethical Compliance Information. The study was performed in accordance with the standards of Good clinical practice and the principles of the Helsinki Declaration. The study was approved at a meeting of the Independent Ethics Committee of E.I. Chazov National Medical Research Center of Cardiology No. 287 dated February 20, 2023. All participants provided informed consent.
Founding source. The work was carried out without attracting additional funding from third parties.
И TAMARA-SAHNOVA@MAIL.RU
This is an open access article distributed under the terms of the Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International (CC BY-NC-SA 4.0) License , which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
ВВЕДЕНИЕ
Аортальный стеноз (АС) является наиболее распространенным клапанным пороком сердца, требующим хирургического или транскатетерного вмешательства в Европе и Северной Америке. Его распространенность быстро растет в результате старения населения. Среди лиц 75 лет и старше распространенность АС может достигать 18%, в том числе, тяжелого АС – 5,7% [1].
В России распространенность АС в городской популяции в возрасте 35–69 лет составила 0,43 %, увеличиваясь с возрастом (1,1 % в возрасте 60–69 лет) [2]. У входящего потока пациентов терапевтической клиники старше 50 лет кальцинированный стеноз клапана аорты был обнаружен в 3% случаев, из них 15% имели стеноз тяжелой степени. Согласно прогнозам, число пациентов с АС в России к 2030 году может достичь 1,3 млн человек [3].
У больных с тяжелым АС легочная гипертензия (ЛГ) встречается более чем в 40% случаев и связана с неблагоприятным прогнозом. В связи с высокой распространенностью АС представляется актуальным повышение диагностической информативности электрокардиографии, как простого и широко доступного метода. Повысить чувствительность электрокардиограммы (ЭКГ) для выявления ЛГ может использование простейших функциональных проб, в частности, съемка ЭКГ на высоте глубокого вдоха.
Цель работы – оценить возможность использования оценки ЭКГ, в том числе, при съемке на вдохе, для выявления наличия ЛГ у больных с тяжелым АС.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование были включены 166 больных с тяжелым сим-птомным АС: 63 (38%) мужчины и 103 (62%) женщины в возрасте 73±8 лет.
Трансторакальная эхокардиография (ЭхоКГ) проводилась на ультразвуковом приборе GE Vivid 9 (США) согласно стандартному протоколу обследования пациентов с клапанными пороками сердца. Критериями тяжелого АС считались скорость трансаортального кровотока больше 4,0 м/с, средний систолический градиент давления больше 40 мм рт. ст., площадь отверстия аортального клапана меньше 1,0 см 2 . Систолическое давление в легочной артерии (СДЛА) определялось по скорости трикуспидальной регургитации, используя упрощенное уравнение Бернулли, с добавлением оценочного давления в правом предсердии (при диаметре нижней полой вены ≤ 2,1 см и спадении >50% на вдохе 3 мм рт. ст., при диаметре нижней полой вены >2,1 см и спадении <50% на вдохе 15 мм рт. ст., в остальных случаях 8 мм рт. ст.). Диагноз ЛГ больным с расчетным СДЛА> 35 мм рт. ст. устанавливался при высокой вероятности наличия патологии по данным ЭхоКГ [4]. Катетеризация правых отделов сердца не проводилась.
Регистрация ЭКГ в 12 отведениях проводилась с помощью модульной системы для регистрации и дистанционной передачи ЭКГ «EASY ECG» (ООО «АТЕС МЕДИКА софт», Россия). Регистрация ЭКГ проводилась в положении пациента лежа на спине сначала при свободном дыхании и повторно – после команды «Сделать глубокий вдох и задержать дыхание» и стабилизации изолинии. Продолжительность каждой записи ЭКГ составляла 10 с, частота дискретизации – 500 Гц, диапазон сигнала -7,4–7,4 мВ по каждому отведению, разрядность – 16 бит. Расчет электрокардиографических показателей осуществлялся средствами программного обеспечения системы «EASY ECG» в автоматическом режиме. Положение электрической оси сердца (ЭОС) оценивалось как при спокойном дыхании (ЭОСп), так и на высоте глубокого вдоха (ЭОСвд). Кроме того, при спокойном дыхании 104 ЕВРАЗИЙСКИЙ КАРДИОЛОГИЧЕСКИЙ ЖУРНАЛ, 3, 2025
оценивались следующие ЭКГ показатели, используемые для диагностики гипертрофии правого желудочка: амплитуда зубца R в отведении aVR, амплитуда зубца S в отведении V5, амплитуда зубца R в отведении V1 и суммарный показатель RV1+SV5.
В день госпитализации всеми больными было подписано согласие на проведение лечебно-диагностических процедур и обработку персональных данных.
Статистический анализ данных проводился с помощью программного обеспечения MedCalc (MedCalc Software BVBA, Бельгия). Непрерывные переменные при нормальном распределении представлены в виде среднего ± SD; при распределении, отличном от нормального – в виде медианы и межквартильного размаха (25-й и 75-й процентиль); качественные переменные – как число (процент). Для сравнения групп применялся критерий Краскела-Уоллиса. Для парных сравнений использовался парный t-критерий Стьюдента. Для сравнения качественных переменных использовались точный критерий Фишера и метод хи-квадрат. За уровень статистической значимости принимали p<0,05.
РЕЗУЛЬТАТЫ
У 93 (56%) пациентов СДЛА было меньше 35 мм рт. ст., у 45 (27%) от 35 до 44 мм рт. ст. и у 28 (17%) пациентов 45 мм рт. ст. и выше.
Характеристики групп с разным СДЛА представлены в таблице 1.
Как видно из Таблицы 1, пациенты с повышенным СДЛА отличались более высоким функциональным классом сердечной недостаточности, у них чаще присутствовала постоянная форма фибрилляции предсердий, у них имелась более выраженная недостаточность митрального и трикуспидального клапана и были больше размеры предсердий. Показатели ЭКГ, обычно используемые для диагностики гипертрофии правого желудочка, в группах с разным СДЛА не имели значимых отличий. Однако изменение ЭОС на вдохе в указанных группах различалось. В группах с СДЛА меньше 45 мм рт. ст. на вдохе происходило достоверное смещение ЭОС вправо от исходной (p<0,0001), а в группе с СДЛА ≥ 45 мм рт. ст. эти изменения были менее выражены и не достигали уровня статистической значимости (р=0,05). В группе с СДЛА меньше 35 мм рт. ст. в 90 (97%) случаев на вдохе ЭОС смещалась правее; в группах с СДЛА ≥ 35 мм рт. ст. в 60 (82%) случаев правее, а в 13 (18%) случаев – левее (р=0,0025).
Частота, с которой показатели ЭКГ, используемые для диагностики гипертрофии правого желудочка, превышали пороговые значения в группах с разным СДЛА, представлена в таблице 2.
Таблица 2. Частота превышения пороговых значений ЭКГ показателей гипертрофии правого желудочка в группах с разным СДЛА [составлено авторами]
Table 2. Frequency of exceeding threshold values of ECG indicators of right ventricular hypertrophy in groups with different PASP [compiled by the authors]
|
Показатель |
Порог |
СДЛА <35 мм рт. ст. N=93 |
СДЛА 35-44 мм рт. ст. N=45 |
СДЛА ≥ 45 мм рт. ст. N=28 |
|
RaVR |
> 4 мм |
0 |
0 |
2 (7%) |
|
RV1 |
> 7 мм |
5 (5%) |
2 (4%) |
4 (14%) |
|
SV5 |
> 7 мм |
20 (21,5%) |
12 (27%) |
9 (32%) |
|
RV1+SV5 |
> 10,5 мм |
13 (14%) |
11 (24%) |
5 (18%) |
Примечание/Note: данные представлены как % пациентов (percentage of patients); СДЛА – систолическое давление в легочной артерии (PASP – pulmonary artery systolic pressure)
Таблица 1. Характеристики групп с разным СДЛА [составлено авторами]
Table 1. Characteristics of groups with different PASP [compiled by the authors]
|
Показатель |
СДЛА <35 мм рт. ст. N=93 |
СДЛА 35-44 мм рт. ст. N=45 |
СДЛА ≥ 45 мм рт. ст. N=28 |
р |
|
|
Мужской пол |
38 (41%) |
15 (33%) |
9 (32%) |
0,57 |
|
|
Возраст, годы |
72±9 |
75±9 |
75±6 |
0,11 |
|
|
II ФК III |
59 (63%) |
30 (67%) |
11 (39%) |
А А/1 |
|
|
34 (37%) |
15 (33%) |
17 (61%) |
0,04 |
||
|
нет |
68 (73%) |
24 (53%) |
16 (57%) |
||
|
ФП пароксизмальная |
18 (19%) |
11 (25%) |
4 (14%) |
0,02 |
|
|
постоянная |
7 (8%) |
10 (22%) |
8 (29%) |
||
|
ПАК, см 2 |
0,64±0,17 |
0,63±0,19 |
0,56±0,17 |
0,12 |
|
|
срГД, мм рт. ст. |
58 [47; 65] |
63±18 |
64±17 |
0,37 |
|
|
КДР ЛЖ, см |
4,98±0,45 |
5,05±0,39 |
5,03±0,45 |
0,64 |
|
|
КСР ЛЖ, см |
3,0 [2,8; 3,3] |
3,19±0,43 |
3,22±0,54 |
0,14 |
|
|
ММЛЖ, г |
270±59 |
273±54 |
267±44 |
0,89 |
|
|
ИММЛЖ, г/м 2 |
141±26 |
140±23 |
141±25 |
0,99 |
|
|
ЛП, см |
4,14±0,45 |
4,41±0,47 |
4,50±0,37 |
<0,001 |
|
|
ФВ ЛЖ, % |
60 [60; 62,7] |
60 [60; 65] |
60 [54; 62] |
0,25 |
|
|
ПЗР ПЖ, см |
2,64±0,29 |
2,66±0,28 |
2,68±0,28 |
0,83 |
|
|
ПП, см 2 |
16 [14; 17] |
16 [15; 20] |
20±5 |
<0,005 |
|
|
СДЛА, мм рт. ст. |
28±3 |
38±3 |
56±7 |
<0,001 |
|
|
Аортальная недостаточность |
1 степени |
43 (46%) |
25 (55%) |
10 (36%) |
|
|
2 степени |
50 (54%) |
20 (45%) |
18 (64%) |
0,11 |
|
|
1 степени |
51 (55%) |
17 (38%) |
5 (18%) |
||
|
Митральная недостаточность |
2 степени |
42 (45%) |
28 (62%) |
21 (75%) |
0,0003 |
|
3 степени |
0 |
0 |
2 (7%) |
||
|
Трикуспидальная недостаточность |
1 степени |
77 (83%) |
24 (53%) |
5 (18%) |
|
|
2 степени |
16 (17%) |
21 (47%) |
23 (82%) |
<0,001 |
|
|
ЭОСп, ° |
13±32 |
-0,6±33 |
8±46 |
0,09 |
|
|
ЭОСвд, ° |
37±32 |
15±41 |
18±50 |
0,003 |
|
|
ЭОСвд-ЭОСп, ° |
23±16 |
15±17 |
9±23 |
0,001 |
|
|
RaVR, мм |
0,6 [0;1,2] |
0,9±0,9 |
1,2±1,3 |
0,42 |
|
|
RV1, мм |
1,5 [0,4; 2,5] |
0,7 [0,5; 2,5] |
1,3 [0,7; 2,8] |
0,98 |
|
|
SV5, мм |
3,0 [1,4; 6,5] |
3,4 [1,2; 7,2] |
4,0±3,6 |
0,93 |
|
|
RV1+SV5, мм |
5,1 [2,9; 8,2] |
4,2 [2,9; 10,5] |
3,7 [2,4; 10,2] |
0,73 |
|
Примечание/Note: данные представлены в виде среднего значения ± стандартного отклонения или медианы и межквартильного размаха; % пациентов (arithmetic mean±standard deviation or median and interquartile range (IQR), percentage of patients); ФК – функциональный класс (FC – functional class), ФП – фибрилляция предсердий (AF – atrial fibrillation), ПАК – площадь отверстия аортального клапана (AVA – aortic valve area), срГД – средний систолический градиент давления на аортальном клапане (PGmean – mean aortic valve systolic pressure gradient), КДР ЛЖ – конечный диастолический размер левого желудочка (LVED – left ventricular end-diastolic dimension), КСР ЛЖ – конечный систолический размер левого желудочка (LVESD – left ventricular end-systolic dimension), ММЛЖ – масса миокарда левого желудочка (LVMM – left ventricular myocardial mass), ИММЛЖ – индекс массы миокарда левого желудочка (LVMMI – left ventricular myocardial mass index), ЛП – левое предсердие (LA – left atrium), ФВ ЛЖ – фракция выброса левого желудочка (LVEF – left ventricular ejection fraction), ПЗР ПЖ – переднезадний размер правого желудочка (RVAPD – right ventricular anterior-posterior dimension), ПП – правое предсердие (RA – right atrium), СДЛА – систолическое давление в легочной артерии (PASP – pulmonary artery systolic pressure), ЭОСп – положение электрической оси сердца при спокойном дыхании (HEAq – position of the electrical axis of the heart during quiet breathing), ЭОСвд – положение электрической оси сердца на глубоком вдохе (HEAin – position of the electrical axis of the heart during deep inspiration)
Данные ROC анализа, характеризующие возможность использования ЭКГ показателей для разделения групп больных с СДЛА <35 мм рт. ст. и ≥ 35 мм рт. ст. и с СДЛА ≤ 45 мм рт. ст. и >45 мм рт. ст. представлены в таблице 3.
Как видно из таблицы 3, по данным ROC анализа разделять группы больных с СДЛА <35 мм рт. ст. и ≥ 35 мм рт. ст. позволяли положение электрической оси сердца при спокойном дыхании, положение электрической оси сердца на глубоком вдохе и разница между этими показателями. Оптимальными пороговыми значениями были ЭОСп ≤ - 19° (чувствительность 34%, специфичность 85%), ЭОСвд ≤ 16° (чувствительность 49%, специфичность 76%) и разница ЭОСвд-ЭОСп <18° (чувствительность 70%, специфичность 66%). Разделять группы больных с СДЛА <45 мм рт. ст. и ≥ 45 мм рт. ст. позволяла только разница между положением электрической оси сердца при спокойном дыхании и на глубоком вдохе с оптимальным пороговым значением <16° (чувствительность 79%, специфичность 60%).
Клинические примеры
На рисунке 1 приведены ЭКГ при спокойном дыхании и на вдохе больного 68 лет с диагнозом «Приобретенный порок сердца: стеноз устья аорты тяжелой степени, недостаточность аортального клапана 1 степени. Хроническая сердечная недостаточность III функциональный класс по NYHA с сохранной фракцией выброса. Персистирующая форма фибрилляции предсердий». При спокойном дыхании ось QRS 14°, на вдохе 11°.
При эхокардиографии: стеноз устья аорты тяжелой степени (средний градиент давления на аортальном клапане 70 мм рт. ст.; площадь отверстия аортального клапана 0,4 см 2 ), недостаточность аортального клапана 1 степени. Выраженная концентрическая гипертрофия миокарда левого желудочка (индекс массы миокарда левого желудочка 139 г/м 2 ). Дилатация полостей обоих предсердий (индекс объема левого предсердия 58 мл/м 2 , площадь правого предсердия 29 см 2 ). Признаки повышения давления наполнения левого желудочка. Расширение полости правого желудочка, небольшое снижение его глобаль-
|
Таблица 3. Данные ROC анализа по использованию ЭКГ показателей для разделения групп больных с разным СДЛА [составлено авторами] Table 3. ROC analysis data on the use of ECG parameters to separate groups of patients with different PASP [compiled by the authors] |
||
|
Показатель |
AUC±SE |
95% ДИ |
|
Разделение групп больных с СДЛА <35 мм рт. ст. и ≥ 35 мм рт. ст. |
||
|
ЭОСп |
0,59±0,04 |
0,51-0,67 |
|
ЭОСвд |
0,64±0,04 |
0,56-0,71 |
|
ЭОСвд-ЭОСп |
0,68±0,04 |
0,60-0,75 |
|
RaVR |
0,56±0,05 |
0,48-0,63 |
|
RV1 |
0,51±0,05 |
0,43-0,59 |
|
SV5 |
0,51±0,05 |
0,43-0,59 |
|
RV1+SV5 |
0,49±0,05 |
0,41-0,57 |
Разделение групп больных с СДЛА <45 мм рт. ст. и ≥ 45 мм рт. ст.
|
ЭОСп |
0,50±0,06 |
0,42-0,58 |
|
ЭОСвд |
0,57±0,06 |
0,49-0,65 |
|
ЭОСвд-ЭОСп |
0,69±0,06 |
0,61-0,76 |
|
RaVR |
0,56±0,06 |
0,48-0,64 |
|
RV1 |
0,51±0,06 |
0,43-0,59 |
|
SV5 |
0,52±0,06 |
0,44-0,60 |
|
RV1+SV5 |
0,55±0,06 |
0,47-0,62 |
Примечание/Note: представлены площадь под ROC кривой ± стандартная ошибка, 95% доверительный интервал (The area under the ROC curve ± standard error, 95% confidence interval); СДЛА – систолическое давление в легочной артерии (PASP – pulmonary artery systolic pressure), ЭОСп – положение электрической оси сердца при спокойном дыхании (HEAq – position of the electrical axis of the heart during quiet breathing), ЭОСвд – положение электрической оси сердца на глубоком вдохе (HEAin – position of the electrical axis of the heart during deep inspiration), AUC±SE – площадь под ROC кривой ± стандартная ошибка (AUC±SE – area under the ROC curve ± standard error), ДИ – доверительный интервал (CI – confidence interval)
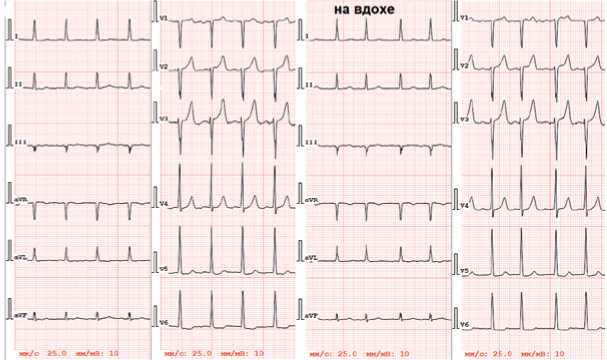
Рисунок 1. ЭКГ при спокойном дыхании и на вдохе больного 68 лет со стенозом устья аорты тяжелой степени. При спокойном дыхании ось QRS 14°, на вдохе 11° [выполнено авторами]
Figure 1. ECG of a 68-year-old patient with severe aortic stenosis during quiet breathing and inhalation. During quiet breathing, the QRS axis is 14°, during inhalation 11° [completed by the authors]
106 ЕВРАЗИЙСКИЙ КАРДИОЛОГИЧЕСКИЙ ЖУРНАЛ, 3, 2025
ной сократительной функции. Легочная гипертензия (СДЛА 48 мм рт. ст.). Недостаточность митрального клапана 2 степени, трикуспидального клапана 2 степени. Признаки умеренного повышения центрального венозного давления.
На рисунке 2 приведены ЭКГ при спокойном дыхании и на вдохе больной 85 лет с диагнозом «Приобретенный порок сердца: стеноз устья аорты тяжелой степени, аортальная недостаточность 1 степени. Хроническая сердечная недостаточность II функциональный класс по NYHA с сохранной фракцией выброса». При спокойном дыхании ось QRS 11°, на вдохе 35°.
При эхокардиографии: стеноз устья аорты тяжелой степени (средний градиент давления на аортальном клапане 45 мм рт. ст.; площадь отверстия аортального клапана 0,6 см 2 ), недостаточность аортального клапана 1 степени. Выраженная концентрическая гипертрофия миокарда левого желудочка (индекс массы миокарда левого желудочка 128 г/м 2 ). Дилатация левого предсердия (индекс объема левого предсердия 38 мл/м 2 ). СДЛА 25 мм рт. ст. Недостаточность митрального клапана 2 степени, трикуспидального клапана 1 степени.
ОБСУЖДЕНИЕ
У пациентов с тяжелым АС ЛГ встречается достаточно часто и связана с высоким риском сердечно-сосудистой и общей смертности [5, 6, 7]. При тяжелом АС ЛГ чаще всего указывает на декомпенсированную стадию аортального порока с истощением компенсаторных механизмов левого желудочка, хотя у некоторых больных может иметься ЛГ, не связанная с АС (например, при сопутствующей бронхолегочной патологии).
Пока недостаточно ясно, как наличие ЛГ у больных АС должно влиять на тактику их ведения. Неизвестно, существует ли уровень ЛГ, выше которого риск протезирования аортального клапана превышает риск консервативного лечения. Кроме того, многие исследователи подчеркивают необходимость дальнейших исследований для определения оптимальных сроков протезирования аортального клапана у таких больных, а также возможной фармакологической терапии для пациентов с устойчивой ЛГ после протезирования аортального клапана. Очевидно, что у пациентов с длительно существующим тяжелым АС в персистенции ЛГ после оперативного лечения аортального порока значительна также роль относительной митральной недостаточности, что требует разработки алгоритма по ее коррекции. В этом отношении трудность накопления до- казательной базы связана, в частности, и с различиями в методах диагностики ЛГ и пороговых значениях, применяемых в разных исследованиях.
Золотым стандартом в диагностике ЛГ является катетеризация правых отделов сердца, однако в настоящее время в клинической практике для определения наличия или отсутствия ЛГ у пациентов с тяжелым АС методом выбора является эхокардиография с определением СДЛА, рассчитанного по пиковой скорости регургитации на трехстворчатом клапане. При этом разными авторами применяются пороговые значения СДЛА от 35 до 60 мм рт. ст. [1, 6, 8, 9].
В нашем исследовании СДЛА от 35 до 44 мм рт. ст. имелось у 27% больных, а 45 мм рт. ст. и выше – у 17% пациентов, поэтому эти пороговые значения были нами выбраны, в том числе, и для удобства формирования групп для статистической обработки.
К факторам, связанным с развитием ЛГ у больных АС, относят наличие фибрилляции предсердий, дилатации левого предсердия, митральной недостаточности [1], что подтвердилось и в нашей работе.
Электрокардиографическая диагностика ЛГ у больных АС (выявление ЭКГ признаков комбинированной гипертрофии желудочков) существенно затруднена, что объясняют взаимной нейтрализацией увеличенных электрических векторов правого и левого желудочка. К признакам наличия увеличения правого желудочка у больных с ЭКГ-критериями гипертрофии левого желудочка относят наличие глубоких зубцов S в отведениях V5 или V6, отклонение ЭОС вправо, высокие двухфазные комплексы RS в нескольких отведениях и признаки увеличения правого предсердия [10]. В нашей работе по данным ROC анализа ни один из изученных вольтажных ЭКГ критериев гипертрофии правого желудочка не позволял разделить группы с наличием и отсутствием ЛГ, а оценку предсердного компонента ЭКГ затрудняло наличие у 35% больных фибрилляции предсердий.
Изменение ЭОС на вдохе в группах с разным СДЛА имело статистически значимые различия. В группе с СДЛА меньше 35 мм рт. ст. на вдохе происходило достоверное смещение ЭОС вправо от исходной, а по мере повышения СДЛА выраженность этих изменений уменьшалась. Недостаточное смещение ЭОС на вдохе вправо от исходной позволяло с чувствительностью 70-79% и специфичностью 60-66% выделять больных с СДЛА как ≥ 35 мм рт. ст., так и ≥ 45 мм рт. ст.
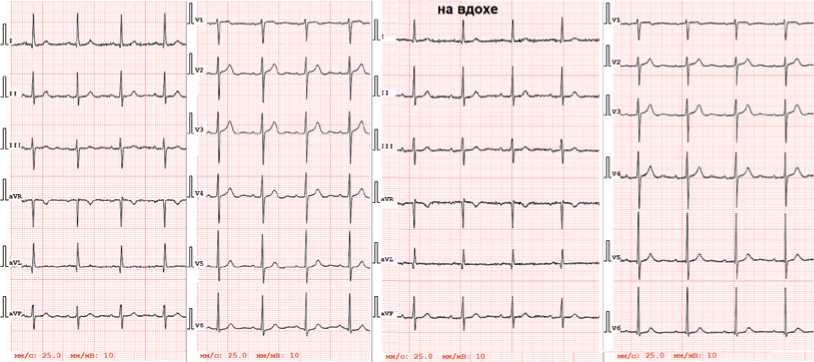
Рисунок 2. ЭКГ при спокойном дыхании и на вдохе больной 85 лет со стенозом устья аорты тяжелой степени. При спокойном дыхании ось QRS 11°, на вдохе 35° [выполнено авторами]
Figure 2. ECG of an 85-year-old patient with severe aortic stenosis during quiet breathing and inhalation. During quiet breathing, the QRS axis is 11°, during inhalation 35° [completed by the authors]
Изменения ЭКГ на вдохе обычно объясняют изменениями положения сердца в грудной клетке, кровенаполнения камер сердца и электропроводности легких [11]. У здоровых лиц [12] на вдохе происходит смещение ЭОС вправо от исходного положения. У больных с прекапиллярной легочной гипертензией в 63% случаев описано смещение ЭОС на вдохе влево от исходной, ассоциированное с высоким легочным сосудистым сопротивлением, снижением объемов левого желудочка, ударного объема и сердечного выброса [13]. Выявленные нами изменения ЭОС на вдохе у больных АС по сути согласуются с этими данными.
Не очень высокая специфичность выявленных нами изменений может быть обусловлена несколькими факторами, которые можно отнести к ограничениям нашего исследования.
В данной работе использовались данные, полученные при стандартной рутинной съемке ЭКГ. Нами не проводилось специального объективного контроля адекватности выполнения больным команды, глубины и скорости производимого вдоха. Также не оценивалось возможное влияние ряда конституциональных (тип телосложения, индекс массы тела) и патологических факторов (эмфизема легких, парез купола диафрагмы) на изменения ЭОС.
Нами не проводилось разделение пациентов по ведущей этиологии ЛГ, однако в исследование не включались больные с известной перенесенной тромбоэмболией легочной артерии или хронической обструктивной болезнью легких тяжелого течения, поэтому в большинстве случаев ЛГ была ассоциирована с патологией левых отделов сердца.
Известно, что у ряда больных АС ЛГ может отсутствовать в покое, но проявляться при нагрузке [14]. Может ли это влиять на изменения ЭКГ, требует дальнейших исследований.
Кроме того, несмотря на то, что СДЛА, рассчитанное по данным эхокардиографии, демонстрирует хорошую корреляцию с инвазивными измерениями [15], «золотым стандартом» диагностики ЛГ является все-таки чрезвенозная катетеризация сердца, поскольку эхокардиографическое определение СДЛА, даже при проведения специалистами высокого класса, может сталкиваться с объективными трудностями (плохое ультразвуковое окно, недостаточная выраженность трикуспидальной регургитации).
ЗАКЛЮЧЕНИЕ
У больных с тяжелым АС на вдохе происходит смещение ЭОС вправо от исходной, наиболее выраженное у пациентов без ЛГ. Меньшая выраженность смещения ЭОС на вдохе вправо от исходной позволяла с чувствительностью 70-79% и специфичностью 60-66% выделять больных с СДЛА как ≥ 35 мм рт. ст., так и ≥ 45 мм рт. ст.
Съемка ЭКГ на вдохе предусмотрена современным рекомендациям по регистрации ЭКГ и является достаточно нетрудоемкой для применения в широкой клинической практике. С учетом высокой распространенности АС в старших возрастных группах и необходимости своевременного выявления пациентов высокого риска для скорейшего направления на хирургическое, в том числе транскатетерное лечение, предложенный диагностический подход может иметь практическое значение в разработке скрининга и маршрутизации пациентов с АС на этапе первичного звена оказания медицинской помощи.
Диагностическую значимость изменения ЭОС на вдохе как дополнительного ЭКГ признака легочной гипертензии у больных аортальным стенозом желательно проверить на более представительной группе.


