Изменение морфологических параметров по данным оптической когерентной томографии у пациентов с неоваскулярной глаукомой на фоне диабетической ретинопатии
Автор: Калинин М.Е., Файзрахманов Р.Р., Павловский О.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.19, 2024 года.
Бесплатный доступ
На сегодняшний день в мире около 537 миллионов людей в возрасте от 20 до 79 лет страдают сахарным диабетом, в 3% случаев диагностируется неоваскулярная глаукома, угрожающая потерей зрения. Неоваскулярная глаукома одна из наиболее агрессивных форм вторичных глауком и часто рефрактерна к стандартным методам лечения. В отечественной и зарубежной литературе нет единого стандарта в выборе тактике хирургического лечения пациентов с неоваскулярной глаукомой на фоне диабетичеcкой ретинопатии. В связи с этим, исследования, направленные на изучение морфофункциональных параметров глаз с неоваскулярной глаукомой на фоне диабетичеcкой ретинопатии приобретают не только теоретический, но и очевидный практический интерес. В ходе дальнейшей разработке методов комплексного воздействия на структуры глаза для снижения внутриглазного давления и прогрессирования глаукомного процесса. Был проведен анализ снимков оптической когерентной томографии 51 пациентов (51 глаз), были выявлены основные аспекты для дальнейшего использования при выборе тактики оперативного вмешательства.
Глаукома, вторичная глаукома, оптическая когерентная томография переднего отрезка глаза
Короткий адрес: https://sciup.org/140307905
IDR: 140307905 | DOI: 10.25881/20728255_2024_19_4_S1_83
Analysis of optical coherence tomography data in patients with various variants of the glaucoma process
Today, about 537 million people in the world aged 20 to 79 suffer from diabetes mellitus, in 3% of cases neovascular glaucoma is diagnosed, threatening vision loss. Neovascular glaucoma is one of the most aggressive forms of secondary glaucomas and is often refractory to standard treatment methods. In domestic and foreign literature, there is no single standard for choosing the tactics of surgical treatment of patients with neovascular glaucoma against the background of diabetic retinopathy. In this regard, studies aimed at studying the morphofunctional parameters of eyes with neovascular glaucoma against the background of diabetic retinopathy acquire not only theoretical but also obvious practical interest. In the course of further development of methods for complex effects on eye structures to reduce intraocular pressure and progression of the glaucoma process. An analysis of optical coherence tomography images of 51 patients (51 eyes) was conducted, and the main aspects were identified for further use in choosing the tactics of surgical intervention.
Текст научной статьи Изменение морфологических параметров по данным оптической когерентной томографии у пациентов с неоваскулярной глаукомой на фоне диабетической ретинопатии
Несмотря на современные способы контроля гликемии миллионы людей в мире страдают от сахарного диабета и его осложнений в силу социальных, экономических и других причин. До сих пор диабетическая ретинопатия (ДР) остаётся одним из грозных инвали-дизирующих осложнений сахарного диабета. Кроме того, неоваскулярная глаукома (НВГ) одна из наиболее агрессивных форм вторичных глауком. Анализ данных научной литературы показывает, что тактика ведения таких пациентов, а именно определение необходимости проведения хирургического лечения, направленного на восстановление морфологических показателей переднего сегмента глаза, является одним из решающих факторов [1]. В данный момент широко используются препараты ингибиторы сосудистого эндотелиального фактора роста (Vascular endothelial growth factor – VEGF), которые значительно повысили эффективность и безопасность витре-оретинальной и антиглаукомной хирургии у пациентов с ДР [2; 3]. На данный момент в хирургическом лечении глаукомы появились методики, которые направлены на минимизацию травматизации конъюнктивы и склеры. Традиционные циклодеструктивные и фильтрационные
ANALYSIS OF OPTICAL COHERENCE TOMOGRAPHY DATAIN PATIENTS WITH VARIOUS VARIANTS OF THE GLAUCOMA PROCESS
-
1 Pirogov National Medical and Surgical Center, Moscow
-
2 Institute of Advanced Training of Physicians N.I. Pirogov National
Medical Surgical Center, Moscow
методы лечения эффективны при лечении глаукомы, но имеют ряд послеоперационных осложнений [4]. Это связано с повреждениями тканей, окружающих цилиарное тело во время процедуры, а также при формировании доступа ab-anterior происходит воздействие на склеру и конъюнктиву, и возможна разгерметизация, а также в отдаленном послеоперационном периоде зарастание сформированного нового пути оттока [5; 6].
Цель
Изучить параметры переднего отрезка глаза у пациентов с НВГ после ВРХ для дальнейшей разработки метода хирургического лечения, восстанавливающего естественное состояние угла передней камеры.
Материалы и методы исследования
Проведен анализ снимков оптической когерентной томографии 51 пациентов (51 глаз), средний возраст пациентов составил 63,2±16,1 года. Все пациенты были разделены на три группы: 1-я группа (19 глаз): пациенты с НВГ и диабетическим макулярным отеком после витре-оретинальной хирургии; 2-я группа (17 глаз): пациенты с первичной открытоугольной глаукомой; 3-я группа
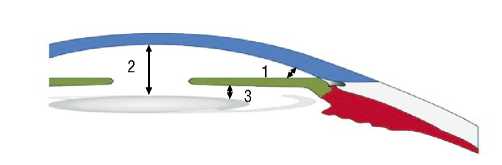
Рис. 1. Морфологические показатели переднего отрезка глазного яблока. Примечание: 1 – угол передней камеры глаза (УПК), 2 – глубина передней камеры от роговицы до края ИОЛ (ГПК), 3 – расстояние от радужки до ИОЛ в 2мм от края оптической части ИОЛ (РИ).

(15 глаз): артифакичные пациенты, группа контроля. Пациенты с другими типами глаукомы, а также пациенты, ранее перенесшие лазерное и хирургическое лечение глаукомы, были исключены.
Результаты и обсуждение
Для детального исследования морфологических параметров переднего отдела глаза были определены показатели, характеризующие положение радужки, изменение угла передней камеры, расстояние от радужки до ИОЛ (Рис. 1). При анализе каждый показатель регистрировался в меридиане, который соответствует равномерному распределению относительно анатомической оси глаза от 1-го до 12-ти по типу распространения часов циферблата. Пристальное внимание было уделено секторам передней камеры, таким как верхний (superior – S), темпоральный (temporal – T), нижний (inferior – I) и назальный (nasalis – N), включающие S – 11, 12, 1 час, T – 2, 3, 4 часа, I – 5, 6, 7 часов, N – 8, 9, 10 часов.
Для определения тенденции угла передней камеры к сужению важным моментом является учет показателей, характеризующих положения радужки в нескольких осях. При изменении положения радужки относительно
ИОЛ не исключено повышение ВГД. Вторым аспектом, характеризующим тенденции угла передней камеры к сужению, является показатель, определяющий степень открытости УПК в градусах. При изменении данных параметров может повышаться ВГД.
Для оценки состояния переднего отрезка у пациентов с неоваскулярной глаукомой с диабетическим макулярным отеком после витреоретинальной хирургии были проанализированы ранее указанные показатели УПК (Табл. 1) и РИ (Табл. 2). В качестве контроля были проанализированы идентичные показатели у пациентов с артифакией (группа контроля) и ПОУГ.
При обработке данных показатель УПК у пациентов группы 1 был достоверно ниже 23,79±10,22 градусов, чем у пациентов группы 2 который соответствовал 37,71±6,36 градусов и в группе 3 41,83±2,34 градусов (p = 0,027). Стоит отметить, что у пациентов группы 1 показатель УПК был меньше в 1,75 раза по сравнению с группой 2. Однако при анализе результатов в группе 2 с группой 3 показатель УПК менее вариабельный в 1,1 раза. Данный аспект связан с тем, что в группе 1 появляется тенденция к сужению УПК за счет разрастания фиброваскулярной ткани.
При анализе показателей УПК было отмечено изменения параметров в меридианах 3, 4, 9, 10, 12. При сравнении изменений показателей РИ и УПК в различных секторах выявляется уменьшение степени вовлеченности нижнего сектора в патологический процесс. Таким образом пролиферация УПК, характеризующаяся изменением положения радужки у пациентов группы А, проходит неравномерно, данный аспект необходимо учитывать при проведении оперативного лечения пациентов этой категории. Тем не менее, несмотря на выявленную тенденцию, индивидуальный подход и диагностические мероприятия на дооперационном этапе обязательны (Рис. 2).
Табл. 1. Показатели угла передней камеры, градусы
|
Группы |
S |
T |
I |
N |
||||||||
|
УПК-11 |
УПК-12 |
УПК-1 |
УПК-2 |
УПК-3 |
УПК-4 |
УПК-5 |
УПК-6 |
УПК-7 |
УПК-8 |
УПК-9 |
УПК-10 |
|
|
1 |
23,79±10,22 |
24,41±11,94* |
21,91±10,58 |
22,22±9,85 |
23,30±10,04* |
23,87±8,99* |
24,65±9,96 |
21,21±11,23 |
24,98±10,23 |
23,56±8,87 |
24,21±9,68* |
21,84±8,74* |
|
2 |
37,72±6,61 |
39,29±9,05 |
38,23±7,06 |
37,89±7,21 |
37,21±6,87 |
36,58±8,59 |
37,07±7,56 |
35,64±7,81 |
35,41±6,23 |
38,31±5,89 |
37,64±6,36 |
37,21±7,53 |
|
3 |
41,83±2,34 |
40,28±3,38 |
39,55±3,21 |
41,24±2,67 |
38,12±3,52 |
40,37±3,98 |
41,69±2,21 |
43,05±3,82 |
43,35±2,95 |
39,67±3,24 |
40,89±2,83 |
42,36±2,68 |
Примечание : УПК – угол передней камеры в градусах, УПК-1–УПК-12 – градация, соответствующая исследуемым меридианам, S – верхний сектор (superior), T – темпоральный сектор (temporalis), I – нижний сектор (inferior), N – назальный сектор (nasalis). * – p<0,05 в сравнении с данными пациентов группы B данные .оптической когерентной томографии.
Табл. 2. Расстояние от радужки до ИОЛ в 2 мм от края оптической части ИОЛ (РИ), в мкм
|
Группы |
S |
T |
I |
N |
||||||||
|
РИ-11 |
РИ-12 |
РИ-1 |
РИ-2 |
РИ-3 |
РИ-4 |
РИ-5 |
РИ-6 |
РИ-7 |
РИ-8 |
РИ-9 |
РИ-10 |
|
|
1 |
986,8± 126,78 |
1094,4± 123,94* |
1121,3± 115,81* |
928,1± 121,67 |
1025,4± 111,45* |
981,3± 114,23* |
1085,9± 128,11* |
988,4± 131,29 |
976,5± 124,74 |
1097,1± 128,73* |
1004,9± 116,65* |
943,4± 126,99 |
|
2 |
706,98± 73,78 |
625,9± 52,05 |
683,5± 64,24 |
701,8± 81,25 |
585,1± 68,36 |
633,5± 58,47 |
651,3± 64,21 |
728,6± 58,35 |
658,4± 61,37 |
598,8± 69,74 |
625,4± 52,48 |
711,8± 61,58 |
|
3 |
716,78± 62,96 |
654,28± 73,31 |
597,1± 68,36 |
627,6± 57,58 |
687,5± 58,47 |
586,4± 72,21 |
626,7± 61,56 |
638,28± 65,76 |
724,28± 68,11 |
618,28± 75,33 |
701,28± 63,79 |
655,28± 69,48 |
Примечание: РИ – расстояние от радужки до ИОЛ в 2мм от края оптической части ИОЛ, РИ 1- РИ 12 –градация, соответствующая исследуемым меридианам, S – верхний сектор (superior), T – темпоральный сектор (temporalis), I – нижний сектор (inferior), N – назальный сектор (nasalis). * – p <0,05 в сравнении с данными пациентов группы B данные оптической когерентной томографии.
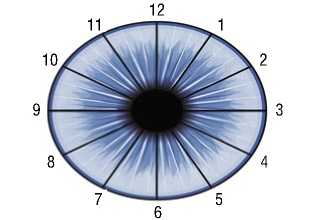
Рис. 2. Морфологические параметры секторального анализа угла передней камеры и расстояния от радужки до ИОЛ.
Примечание : ИОЛ – интраокулярная линза.

При анализе указанных показателей у пациентов с НВГ с ДМО после ВРХ (группа 1) выявлено увеличение параметра РИ до 1086,8±116,78 мкм (p = 0,032) в сравнении с подобным показателем в группе 2, (p = 0,034) в сравнении с подобным показателем в группе 3, а у пациентов с ПОУГ (группа 2) до 663,51±58,91 мкм, в группе контроля до 656,78±62,96 мкм, показатели были сопоставимы.
При проведении секторального анализа показателя РИ достоверные изменения выявлены в следующих секторах 12, 1, 3–5, 8,9. При распределении данных меридиан на зону секторов определяется минимальная вовлеченность процесса сектора I, а также SI SN, учитывая, что ИОЛ имеет стабильное положение во всех случаях и во всех случаях не использовался альтернативный метод фиксации, подобная тенденция может быть основана на изменении гидродинамики и / или разной степени активности пролиферативного процесса. Для решения этой задачи основополагающим моментом является определение равномерности УПК при проведении меридианальной и секторальной оценки.
ДР – наиболее частое микрососудистое осложнение сахарного диабета и в 4,8% всех случаев становится причиной слепоты [7–9]. При прогрессировании ДР происходит разрастание фиброваскулярной ткани и возникает риск развития тракционной отслойки сетчатки, в этом случае необходимо проведение витреоретинальных вмешательств, которые могут восстановить зрение и улучшить качество жизни пациента. Однако это может быть связано с множеством послеоперационных осложнений, одним из которых является развитие НВГ [10]. За последнее десятилетие быстрый прогресс в технологиях визуализации сетчатки и разработка новых методов лечения значительно улучшили результаты хирургического лечения пациентов с ДР [11–13].
Выводы
Таким образом, важно выделить основные значимые структурные различия между пациентами с разными вариантами глаукомного процесса.
Показатели РИ и УПК необходимо учитывать при проведения оперативного лечения пациентов и нужны методики хирургического лечения, которые учитывают эти факторы. Тем не менее, несмотря на выявленную тенденцию, индивидуальный подход и диагностические мероприятия на дооперационном этапе являются обязательными. Изменения показателей РИ и УПК у пациентов с НВГ связаны с разрастанием фиброзной и неоваскулярной мембраны, вследствие чего происходит ее подтягивание в сторону роговицы, эти параметры нужно использовать для определения тактики оперативного лечения, в результате чего будут устранены патофизиологические факторы возникновения и прогрессирования НВГ, снижение послеоперационных осложнений.
Список литературы Изменение морфологических параметров по данным оптической когерентной томографии у пациентов с неоваскулярной глаукомой на фоне диабетической ретинопатии
- Tsiknakis N, Theodoropoulos D, Manikis G, et al. Deep learning for diabetic retinopathy detection and classification based on fundus images: a review. Comput Biol Med. 2021;135:104599. doi: 10.1016/j.compbiomed.2021.104599
- Yokota R, Inoue M, Itoh Y, Rii T, Hirota K, Hirakata A. Comparison of microincision vitrectomy and conventional 20-gauge vitrectomy for severe proliferative diabetic retinopathy. Jpn J Ophthalmol. 2015;59(5):288–294. doi: 10.1007/s10384-015-0396-y
- Smith JM, Steel DH. Anti-vascular endothelial growth factor for prevention of postoperative vitreous cavity haemorrhage after vitrectomy for proliferative diabetic retinopathy. Cochrane Database Syst Rev. 2015;2015(8):Cd008214. doi: 10.1002/14651858.CD008214.pub3
- Kaufman PL. Deconstructing aqueous humor outflow –The last 50 years. Exp Eye Res. 2020;197:108105.
- Ndulue JK, Rahmatnejad K, Sanvicente C, Wizov SS, Moster MR. Evolution of cyclophotocoagulation. J Ophthalmic Vis Res. 2018;13:55–61.
- Dave VP, Tyagi M, Narayanan R, Pappuru RR. Intraocular endoscopy:A review. Indian J Ophthalmol. 2021;69:14–25.
- Resnikoff S, Pascolini D, Etya’ale D, Kocur I, Pararajasegaram R, Pokharel GP, Mariotti SP. Global data on visual impairment in the year 2002. Bull World HealthOrgan.2004;82(11):844–51.
- Fong DS, Aiello LP, Ferris FR, Klein R. Diabetic retinopathy. Diabetes Care. 2004;27(10):2540–2553. doi: 10.2337/diacare.27.10.2540
- Yau GL, Silva PS, Arrigg PG, Sun JK. Postoperative Complications of Pars Plana Vitrectomy for Diabetic Retinal Disease. Semin Ophthalmol. 2018;33(1):126–133.doi:10.1080/08820538.2017.1353832
- Jampol LM, Glassman AR, Sun J. Evaluation and care of patients with diabetic retinopathy. N Engl J Med. 2020;382(17):1629–1637. doi: 10.1056/NEJMra1909637
- Файзрахманов Р.Р., Суханова А.В., Павловский О.А., Ларина Е.А. Роль ОКТ-ангиографии в исследовании ретинальной перфузии после эндовитреального вмешательства по поводу регматогенной отслойки сетчатки. Клиническая практика. 2020;11(3):61–67. doi: 10.17816/clinpract33960.
- Коновалова К.И., Шишкин М.М., Файзрахманов Р.Р. Эффективность многоэтапного хирургического лечения пролиферативной диабетической ретинопатии, осложненной начальной катарактой. Вестник офтальмологии. 2020;136(6):171–176. [URL].
- Современные аспекты терапии субмакулярных кровоизлияний на фоне макулярной дегенерации Файзрахманов Р.Р., Босов Э.Д., Шишкин М.М., Воропаев В.Ю., Суханова А.В., Чехонин Е.С., Миронов А.В.Вестник офтальмологии. 2022. Т. 138. № 2. С. 87-93.
- Сравнительный анализ уровня провоспалительных цитокинов в слезной жидкости у пациентов с далекозашедшей стадией пролиферативной диабетической ретинопатии и осложненной начальной катарактой / К. И. Коновалова, М. М. Шишкин, Р. Р. Файзрахманов // Современные технологии в офтальмологии. – 2022. – № 1 (41). – С. 61–66.


