Измерение контрастной чувствительности для оценки витреоретинального вмешательства при диабетической ретинопатии. Обзор литературы
Автор: Павловский О.А., Файзрахманов Р.Р., Шишкин М.М., Бречка Е.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.20, 2025 года.
Бесплатный доступ
Традиционные методы оценки послеоперационных зрительных функций у пациентов с заболеваниями сетчатки не в полной мере отражают современные клинические требования. Зрительная функция представляет собой многокомпонентный процесс, включающий в себя восприятие, анализ и последующую интерпретацию зрительного стимула. В офтальмологической практике на сегодняшний день основным критерием успешности лечения патологий витреоретинального интерфейса остаётся максимально-корригированная острота зрения (МКОЗ). Однако накопленный клинический опыт и многочисленные жалобы пациентов на снижение качества зрения в повседневных условиях указывают на необходимость более глубокого и объективного анализа зрительной системы. Для комплексной оценки функционального состояния глаза рекомендуется учитывать дополнительные параметры, такие как контрастная чувствительность (КЧ), микропериметрия и оптические аберрации, позволяющие оценить качество зрения при различных условиях освещения и контрастности изображения. Настоящий литературный обзор посвящён обобщению и анализу современных данных, касающихся изменений контрастной чувствительности и оптических аберраций у пациентов с диабетической ретинопатией (ДР) как до хирургического вмешательства, так и после него – в зависимости от объёма выполненной витрэктомии. Полученные сведения могут стать основой для дальнейших исследований и способствовать разработке стандартов оценки зрительных функций, в частности, контрастной чувствительности.
Контрастная чувствительность, витрэктомия, диабетическая ретинопатия
Короткий адрес: https://sciup.org/140312720
IDR: 140312720 | DOI: 10.25881/20728255_2025_20_4_S1_74
Contrast sensitivity measurement for evaluating vitreoretinal intervention in diabetic retinopathy. A literature review
Traditional methods for assessing postoperative visual function in patients with retinal diseases do not fully reflect current clinical requirements. Visual function is a multi-component process that includes the perception, analysis, and subsequent interpretation of visual stimuli. In ophthalmological practice today, the primary criterion for successful treatment of pathologies of the vitreoretinal interface remains best-corrected visual acuity (BCVA). However, accumulated clinical experience and numerous patient complaints about reduced quality of vision in everyday conditions indicate the need for a more in-depth and objective analysis of the visual system. For a comprehensive assessment of the functional state of the eye, it is recommended to consider additional parameters such as contrast sensitivity (CS), microperimetry, and optical aberrations, which allow for the evaluation of visual quality under different lighting conditions and image contrast. This literature review is dedicated to summarizing and analyzing current data concerning changes in contrast sensitivity and optical aberrations in patients with diabetic retinopathy (DR) both before and after surgical intervention, depending on the extent of vitrectomy performed. The obtained information can serve as a basis for further research and contribute to the development of standards for assessing visual functions, particularly contrast sensitivity.
Текст научной статьи Измерение контрастной чувствительности для оценки витреоретинального вмешательства при диабетической ретинопатии. Обзор литературы
Функциональные характеристики сетчатки
Острота зрения (ОЗ) традиционно считается одним из ключевых параметров в офтальмологической практике. Она отражает способность глаза различать две близко расположенные точки как отдельные объекты, то есть минимальное угловое расстояние, при котором они ещё воспринимаются раздельно. Согласно данным Грачёвой М.А. и соавт., в отечественной практике наиболее широко используются таблицы Сивцева–Головина и кольца Ландольта [1], тогда как зарубежные варианты – LogMAR и Снеллена – применяются реже [2].
Тем не менее, как отмечают Laitinen A. и Maniglia M. с коллегами, наличие нормальных показателей ОЗ не всегда отражает реальное качество зрения. У некоторых пациентов могут наблюдаться затруднения при зрительной работе в повседневных условиях, особенно при изменении уровня освещённости – в фотопическом, мезопическом или скотопическом режимах [3; 4]. В связи с этим становится очевидной необходимость оценки дополнительных параметров, характеризующих зритель- ные функции в более естественных условиях. В работах Yu D., Ozeki N. и соавт. предложено использовать такие методы, как микропериметрия, аберрометрия, измерение функциональной остроты зрения (AS-28) и контрастной чувствительности (КЧ), которые позволяют получить более точное представление о реальном зрительном восприятии пациента.
Контрастная чувствительность (КЧ) отражает способность зрительной системы различать участки изображения, отличающиеся по уровню яркости. Иными словами, она определяет, насколько хорошо глаз способен распознавать слабоконтрастные детали и переходы между светлыми и тёмными участками изображения. Этот показатель фактически характеризует разрешающую способность оптической системы глаза и по своей диагностической значимости сопоставим с ОЗ [5–7].
Согласно данным Waheed N.K. и соавт., при диабетической ретинопатии (ДР) нарушение витреоретинального интерфейса может быть выявлено при помощи неинвазивных методов визуализации, таких как оптическая

когерентная томография (ОКТ) и ангио-ОКТ [8]. Эти технологии отличаются высокой точностью и воспроизводимостью, однако, как указывают Pramanik S. и коллеги [6], они не всегда позволяют зафиксировать ранние микроструктурные изменения, влияющие на оптические свойства глаза.
Работа Vingopoulos F. и соавт. демонстрирует наличие выраженной взаимосвязи между снижением КЧ, появлением оптических аберраций и субъективным ухудшением качества зрения у пациентов с ДР [9]. Несмотря на это, число исследований, посвящённых анализу изменений КЧ у пациентов с ДР до и после витрэктомии “pars plana” (ППВ), остаётся крайне ограниченным, что затрудняет комплексную оценку влияния витреоретинального интерфейса на качество зрительных функций [7].
Существуют различные методы исследования зрительных функций, включая максимально корригированную остроту зрения (МКОЗ), микропериметрию, электроретинографию, аберрометрию и контрастную чувствительность (КЧ). Тем не менее, именно МКОЗ чаще всего используется для оценки результатов хирургического лечения из-за простоты методики и высокой воспроизводимости [1]. Однако, как подчёркивает Glassman A.R., даже при объективно успешных анатомических результатах витреоретинальной хирургии у пациентов с ДР нередко сохраняются жалобы на недостаточное качество зрения, несмотря на высокие показатели МКОЗ [10].
Это объясняется тем, что стандартные тесты для определения ОЗ проводятся в идеальных условиях высокой контрастности, которые не отражают типичные ситуации зрительного восприятия в реальной жизни [11]. В повседневных условиях на зрительные функции оказывают влияние многочисленные факторы – прежде всего уровень освещённости (фотопический, мезопиче-ский, скотопический режимы) и способность оптической системы передавать различные уровни детализации изображения, характеризуемая функцией передачи модуляции (ФПМ). Как отмечают Leroux C.E., Dom^nguez-Vicent и Kaur K., ФПМ тесно коррелирует с КЧ и может служить объективным показателем [12; 13].
Контрастная чувствительность и методы её оценки
Понятие контрастной чувствительности (КЧ) было впервые чётко сформулировано в 1968 году нейрофизиологами Кэмбэллом и Робсоном с соавт., которые определили её как меру различия между светлыми и тёмными участками в воспринимаемом объекте [14]. По сути, КЧ отражает способность зрительной системы различать степень соотношения яркости – то есть разницу между «чёрным» и «белым» в визуальном стимуле.
Основным физиологическим механизмом, лежащим в основе этой функции, является порог контрастности – минимальное различие в яркости, при котором объект становится различимым для наблюдателя. Для оценки КЧ традиционно применяются синусоидальные решётки, представляющие собой чередующиеся тёмные и светлые полосы. Эти паттерны могут варьировать по пространственной частоте (ширине полос) и контрасту, что позволяет определить наименьший уровень различия, при котором испытуемый способен отделить оптотип от фона. Такая методика позволяет оценить контрастное восприятие как в статических, так и в динамических условиях [14].
В клинической практике наибольшее распространение получил тест Пелли–Робсона, в котором используются буквы одинакового размера, сгруппированные в триплеты. Контраст между буквами и фоном постепенно снижается, что даёт возможность определить порог контрастности при фиксированном угловом размере стимула. Этот тест считается «золотым стандартом» для оценки КЧ в рутинной практике.
Дополнительно применяются более точные экспериментальные методики, основанные на паттернах Габора – синусоидальных решётках, что позволяет гибко изменять пространственную частоту и контраст это дает возможность детальной количественной оценки зрительной функции на ранних этапах обработки зрительной информации [13].
Согласно R^os H.A., контрастная чувствительность подразделяется на два основных типа: пространственную и временную [15]. Пространственная КЧ отражает способность глаза различать объекты с различной детализацией и контрастом в пространстве, тогда как временная контрастная чувствительность описывает способность различать изменения яркости во времени, то есть мерцание или движение.
Для измерения временной контрастной чувствительности применяется контраст Майкельсона (Рис. 1), характеризующий глубину модуляции (modulation depth, MD) в диапазоне от 0 до 1. Минимальное значение MD, при котором наблюдатель способен зафиксировать на-
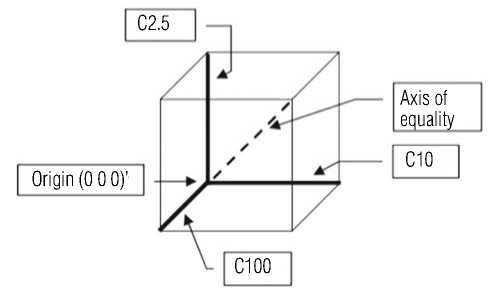
Рис. 1. Трёхмерная визуализация контрастной остроты зрения (Contrast Acuity) на разных уровнях контрастности (100%, 10%, 2,5%) [20]. Примечание: Оси соответствую остроте зрения (в logMAR) при определённом уровне контрастности: C100 – высокая контрастность (обычные ETDRS таблицы), C10 – средняя контрастность (10%) C2.5 – низкая контрастность (2,5%), начало координат (0, 0,0): Это идеальная/референсная точка в пространстве, ось равенства (Axis of equality): представляет одинаковую зрительную функцию на всех уровнях контрастности, при её смещении будет фиксироваться степень нарушения КЧ.

личие мерцания, называют порогом видимости. Чем выше глубина модуляции, тем заметнее становится стимул. Аналогично пространственной чувствительности, временная КЧ зависит от возрастных изменений, дегенеративных процессов сетчатки, а также параметров предъявляемого стимула – таких как размер, контекст и яркость окружения [16]:
. _ ^max " ^min
MD = -------
^max “*" ^min
Примечание : Lmax– максимальная яркость (luminance) в стимуле, Lmin – минимальная яркость, MD (modulation depth) – величина от 0 до 1 (или в процентах от 0% до 100%).
Пространственная контрастная чувствительность (ПКЧ) отражает способность зрительной системы различать участки изображения с разной яркостью, то есть воспринимать различие между тёмными и светлыми областями. Полный переход от минимального к максимальному уровню яркости и обратно образует один цикл [16].
Наиболее важны для повседневных зрительных задач средние пространственные частоты (3–6 циклов/градус), обеспечивающие оптимальную чувствительность зрительного анализатора при чтении, распознавании лиц и ориентации в пространстве [14].
Современные методы диагностики, включая оптическую когерентную томографию (ОКТ) и ангио-ОКТ, значительно повысили точность выявления нарушений сетчатки при витреоретинальной патологии, включая диабетическую ретинопатию (ДР) [17; 18]. Однако, по данным Yamakawa N. и соавт., функциональные изменения зрительного восприятия могут появляться уже на ранних стадиях ДР – до выраженных морфологических признаков [19].
Контрастная чувствительность (КЧ) рассматривается как более чувствительный показатель, чем максимальная корригированная острота зрения (МКОЗ). Снижение КЧ может служить ранним маркером ДР, отражая нейронные нарушения во внутренних слоях сетчатки до клинических проявлений заболевания [20].
В исследовании Misra S. и соавт. проведена сравнительная оценка КЧ и остроты зрения по шкале LogMAR с использованием таблицы Пелли–Робсона. Нормальным считается значение КЧ>1,5 Logic КЧ. Авторы представили результаты для разных групп пациентов [21].
-
• Сахарный диабет без признаков ДР: LogMAR 0,344±0,221;
КЧ = 1,119±0,286.
-
• Непролиферативная ДР (НПДРП): LogMAR 0,353±0,231; КЧ = 1,161±0,233.
-
• Пролиферативная ДР (ПДРП): LogMAR 0,300 ± 0,020; КЧ = 0,920±0,027.
-
• Контрольная группа: LogMAR 0,187±0,232;
КЧ = 1,428±0,271.
Статистический анализ показал достоверное снижение КЧ у всех пациентов с сахарным диабетом – как при отсутствии клинических признаков ретинопатии, так и при НПДРП и ПДРП – по сравнению с контрольной группой. Этот факт свидетельствует о том, что нарушения контрастной чувствительности могут возникать независимо от стадии ДР, выступая ранним функциональным индикатором нейросенсорных нарушений сетчатки.
Для уточнения взаимосвязей между различными параметрами была построена многофакторная регрессионная модель, включающая уровень глюкозы натощак, уровень глюкозы после приёма пищи, HbA1c и LogMAR. В результате было установлено, что достоверная корреляция с контрастной чувствительностью сохраняется только для показателей HbA1c и LogMAR, что указывает на влияние как метаболического статуса, так и центральной зрительной функции на КЧ.
На основании полученных данных авторы предложили расчётную формулу, позволяющую приблизительно оценивать уровень контрастной чувствительности без её прямого измерения, что потенциально может быть использовано в клинической практике при скрининге пациентов с сахарным диабетом [21]:
Contrast sensitivity = 1.526-0.427LogMAR visual acuity-0.030Hb1Ac
Примечание : 1.526-константа.
Расчётные значения контрастной чувствительности (КЧ), полученные по многофакторной модели, показали высокое соответствие с клиническими данными: средняя абсолютная погрешность составила 15,63±9,88%, а в 80% случаев расхождение между фактическими и предсказанными значениями не превышало 20% [21]. Это подтверждает валидность и клиническую применимость модели для предварительной оценки КЧ в офтальмологической практике.
Отмечена статистически значимая обратная корреляция между КЧ и остротой зрения по шкале LogMAR у пациентов без признаков диабетической ретинопатии (ДР) и при непролиферативной форме (НПДРП). При этом достоверных различий КЧ между группами с сахарным диабетом без ДР и с различными стадиями ДР не выявлено, что может указывать на отсутствие выраженного влияния ранних микрососудистых изменений на КЧ [21].
В последние годы КЧ рассматривается как интегральный функциональный показатель, применяемый для диагностики, мониторинга и оценки эффективности лечения ДР и диабетического макулярного отёка (ДМО). Предпринимаются попытки объединить КЧ с другими параметрами зрительной функции для комплексной характеристики состояния зрительной системы [21].
Так, исследовательская группа под руководством Sukha A.Y. разработала трёхмерную математическую модель, основанную на показателях остроты зрения (ОЗ) и контрастной чувствительности, измеренных с использованием 4-метровой ETDRS-таблицы (серия 2000, Precision Vision). В модели были выделены три уровня контраст-

ности – низкий (2,5%), средний (10%) и высокий (100%), что позволило построить пространственную диаграмму, объединяющую оба параметра в единый функциональный индекс – контрастную остроту зрения (КОЗ) (Рис. 1) [20].
Каждая из осей координат в разработанной модели (рис. 1) соответствует контрастной остроте зрения (КОЗ), измеренной при различных уровнях контрастности: 100% (C100), 10% (C10) и 2,5% (C2,5). Начало координат (0; 0; 0) по шкале logMAR соответствует нормальной остроте зрения – 0 logMAR, эквивалентной 6/6 (1,0 по шкале Сивцева-Головина или Snellen). Например, точка (0,5; 0,5; 0,5) отражает одинаковую КОЗ на всех трёх уровнях контрастности, тогда как точка (0,1; 0,9; 0,9) указывает на сохранённую КОЗ при высокой контрастности, но выраженное снижение – при низкой и средней [20].
В исследование было включено 202 пациента с сахарным диабетом, которые были распределены на четыре группы:
-
• Без ДР – глаза без признаков диабетической ретинопатии или макулярного отёка, с сохранённой морфологией сетчатки;
-
• С ДР – глаза с признаками диабетической ретинопатии, часто в сочетании с диабетическим макулярным отёком (ДМО);
-
• Без ДМО – глаза без макулярного отёка, но с возможными проявлениями фоновой ДР;
-
• С ДМО – глаза с выраженным макулярным отёком и признаками ДР.
Наиболее выраженные различия между группами наблюдались при низком уровне контрастности (2,5%).
При высоком уровне контрастности (C100%) средние значения КОЗ у пациентов без ДР и с ДР были сопоставимыми:
– правый глаз – 0,34 и 0,36 logMAR, – левый глаз – 0,35 и 0,44 logMAR.
При контрастности 10% различия становились более выраженными:
– правый глаз – 0,55 и 0,63 logMAR,
– левый глаз – 0,57 и 0,71 logMAR.
На уровне 2,5% контрастности различия достигали максимума:
– правый глаз – 0,92 и 1,10 logMAR,
– левый глаз – 0,94 и 1,16 logMAR соответственно для групп без и с ДР [20].
Для оценки статистической значимости различий применяли независимые t-тесты. Достоверные различия были выявлены при контрастностях 10% и 2,5%:
-
• C10%: t(200) = 2,3; p = 0,021 (правый глаз), t(200) = 2,0; p = 0,046 (левый глаз);
-
• C2,5%: t(200) = 2,2; p = 0,033 (правый глаз), t(200) = 2,0; p = 0,045 (левый глаз);
в то время как при 100%-ной контрастности статистически значимых различий не выявлено.
Аналогичные результаты были получены при сравнении групп с и без ДМО.
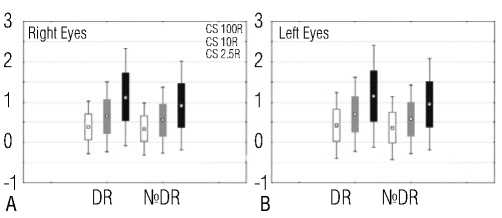
Рис. 2. [20]. Уровни контрастной остроты зрения при разных уровнях контрастности (2,5%, 10%, 100%) в правом и левом глазу. Примечания: Диаграммы A и B – c и без диабетической ретинопатии (ДР).
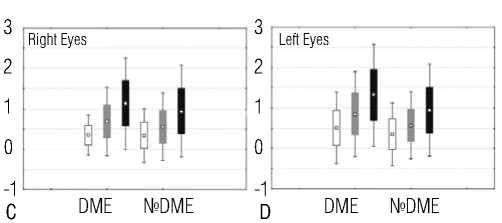
Рис. 3. [20] Уровни контрастной остроты зрения при разных уровнях контрастности (2,5%, 10%, 100%) в правом и левом глазу. Примечания: диаграммы С и D – с и без ДМО.
Средние значения КОЗ составили:
-
• при C10% – 0,54 и 0,75 logMAR (правый глаз), 0,58 и 0,76 logMAR (левый глаз);
-
• при C2,5% – 0,93 и 1,20 logMAR (правый глаз), 0,96 и
- 1,20 logMAR (левый глаз).
Статистически значимые различия были подтверждены t-тестами при уровнях контрастности 10% и 2,5% (p<0,05), тогда как при 100% контрасте различий не наблюдалось.
Для наглядного представления данных были построены стереопарные диаграммы (Рис. 2, 3). Все графики имели начальную точку в 0 logMAR с шагом 1 logMAR. Анализ визуализаций показал, что контрастная чувствительность была существенно ниже у пациентов с ДР и ДМО.
На панелях A и B видно, что средние значения КОЗ для всех трёх уровней контрастности (особенно 2,5%) ниже у пациентов с ДР по сравнению с пациентами без ДР. Аналогичная тенденция отмечена на панелях C и D: пациенты с ДМО демонстрируют более низкие показатели КОЗ, преимущественно при низком и среднем уровне контрастности.
В исследовании отмечено возможное бимодальное распределение контрастной остроты зрения (КОЗ) у пациентов без ДР и ДМО, что может отражать наличие подгрупп с разным риском функциональных нарушений сетчатки.
Показано, что диабетические поражения сетчатки значительно снижают КОЗ, особенно при контрастности 10% и 2,5%. Несмотря на ограниченный объём выборки и отсутствие условий для изолированной оценки контрастной чувствительности (КЧ), результаты демонстрируют потенциал трёхмерного моделирования для интеграции
показателей остроты зрения (ОЗ) и КЧ в единый функциональный индекс. Такой подход перспективен для создания цифровых инструментов диагностики и мониторинга зрительных функций при ДР и ДМО [20].
Ряд независимых исследований также показал, что снижение КЧ может наблюдаться уже на ранних стадиях диабетических поражений сетчатки, даже при сохранённой максимальной корригированной остроте зрения (МКОЗ) [19; 22; 23].
В исследовании Katz и соавт. проанализированы 17 глаз 9 пациентов с сахарным диабетом 2-го типа без признаков ДР и 14 глаз 7 здоровых участников. Контрастная чувствительность (КЧ) оценивалась в фотопических и мезопических условиях методом четырёх альтернатив принудительного выбора (4AFC) с использованием паттернов Габора (3–12 cpd) [22].
Показатели остроты зрения не различались между группами (0,04 ± 0,01 logMAR у пациентов с диабетом и 0,01 ± 0,01 logMAR в контроле). Однако при мезопической стимуляции на частоте 3 cpd у пациентов с диабетом отмечено достоверное снижение КЧ, тогда как при более высоких частотах различий не было. В фотопических условиях КЧ также не различалась.
Результаты подчёркивают значение условий освещённости при оценке зрительных функций, что часто игнорируется при стандартных офтальмологических тестах. Снижение КЧ при сахарном диабете 2-го типа подтверждено и другими исследованиями: показана обратная корреляция КЧ с возрастом, артериальным давлением и диабетической нефропатией, а при диабете 1-го типа – связь со степенью микроальбуминурии, отражающая общие механизмы ми-кроциркуляторных нарушений в сетчатке и почках [22].
Контрастная чувствительность при “pars plana” витрэктомии.
Среди хирургических методов лечения диабетической ретинопатии (ДР) наиболее инвазивной является витрэктомия “pars plana” (ППВ). В исследовании Okamoto и соавт. [24; 25] проведена оценка зрительных функций после ППВ с акцентом на контрастную чувствительность (КЧ) и качество жизни.
Показания включали кровоизлияние в стекловидное тело (11 глаз), тракционную или комбинированную отслойку сетчатки (17 глаз) и выраженную макулярную тракцию, часто с диабетическим макулярным отёком (23 глаза). Для оценки использовались МКОЗ (LogMAR), тест контрастной чувствительности CSV-1000LV и опросник VFQ-25 [24].
После операции МКОЗ улучшилась в среднем более чем на две строки ETDRS, а КЧ увеличилась с 7,5 до 15,0, что указывает на восстановление способности различать низкоконтрастные объекты. Показатели VFQ-25 также продемонстрировали положительную динамику во всех подгруппах пациентов [24].
Таким образом, ППВ способствует значимому улучшению как объективных (МКОЗ, КЧ), так и субъективных (VFQ-25) показателей. Оценка КЧ может служить более чувствительным инструментом, чем стандартные
Табл. 1. Анализ по подгруппам в зависимости от офтальмопатологии
Витрэктомия «pars plana» значительно повышает общий показатель VFQ-25, особенно по категориям общего и ближнего зрения, социального функционирования, психического здоровья, трудностей в повседневной активности, вождения и периферического восприятия. Через три месяца после операции суммарный балл VFQ-25 коррелировал с остротой зрения (logMAR) и контрастной чувствительностью (КЧ) [24].
Таким образом, ППВ улучшает не только объективные офтальмологические показатели, но и качество жизни пациентов, что подтверждается сочетанием данных VFQ-25 и КЧ. При этом авторы отмечают, что небольшая выборка и короткий период наблюдения ограничивают обобщаемость выводов [24].
В исследовании Marquez-Vergara IS и соавт. [26] предоперационный средний балл VFQ-25 был ниже (43,0), однако после операции увеличился до 57,51–59,17, что также подтверждает улучшение качества жизни после витрэктомии при пролиферативной диабетической ретинопатии (ПДРП).
Заключение
Исследования патологии витреоретинального интерфейса подчёркивают значимость контрастной чувствительности (КЧ) в диагностике и раннем выявлении диабетической ретинопатии. Отмечено парадоксальное снижение КЧ у пациентов с жалобами на ухудшение зрения при неизменной максимальной корригированной остроте зрения (МКОЗ), что указывает на её ценность как предиктора ранних функциональных изменений и показателя послеоперационных результатов [27–29].
Наиболее распространённым методом измерения КЧ остаётся таблица Пелли–Робсона, однако она имеет ограничения – низкую чувствительность к ранним изменениям и ограниченную воспроизводимость. В связи с этим подчеркивается необходимость разработки более универсальных и стандартизированных методов [27–29].
Перспективным направлением считается применение мультимодальных подходов, включающих корреляцию КЧ с субъективными оценками (VFQ-25) и использование цифровых технологий, в том числе искусственного интеллекта и машинного обучения, для повышения точности анализа зрительных функций [30–32].
Включение КЧ в стандартный перечень тестов при мониторинге пациентов с заболеваниями сетчатки
представляется целесообразным. Недостаток клинически ориентированных исследований по данной теме ограничивает её широкое внедрение, однако КЧ следует рассматривать как один из ключевых прогностических и оценочных параметров в офтальмологии [27–32].


