Эффективность методики профилактики осложнений герниопластики у пациентов с паховыми грыжами (оригинальная статья)
Автор: Черкасов Д.М., Керимов И.Э., Черкасов М.Ф., Малина Н.П.
Журнал: Московский хирургический журнал @mossj
Рубрика: Абдоминальная хирургия
Статья в выпуске: 3 (93), 2025 года.
Бесплатный доступ
Ежегодно во всем мире проводится около 20 миллионов операций по удалению грыжи. При использовании современных хирургических методов одним из неблагоприятных осложнением после аллопластики является хроническая послеоперационная паховая боль и репродуктивная дисфункция. Цель исследования – оценка эффективности оригинальной методики профилактики осложнений ненатяжной герниопластики у пациентов с паховыми грыжами. Материалы и методы. В ретро-проспективный анализ включены 114 пациентов в возрасте от 18 до 65 лет, которым выполнялось хирургическое вмешательство по поводу паховой грыжи в объёме ненатяжной герниопластики. По критериям включения и исключения в основную (проспективную) группу было включено 37 пациентов мужского пола в возрасте от 18 до 65 лет. Этим пациентам было проведено хирургическое вмешательство в объеме ненатяжной герниопластики по оригинальной методике. В группу сравнения (ретроспективную) было включено 77 пациентов мужского пола с паховой грыжей в возрасте от 18 до 65 лет, им было выполнено хирургическое вмешательство в объеме ненатяжной герниопластики по методике Лихтенштейна. Результаты. В рамках исследования проведена оценка эффективности ненатяжной герниопластики у 114 пациентов с паховыми грыжами, выполненной с помощью оригинальной методики (у 37 больных) в сравнении с результатами ненатяжной герниопластики по методике Лихтенштейна (у 77 пациентов). В ходе исследования нам удалось зарегистрировать снижение частоты послеоперационных осложнений после оперативного лечения по оригинальной методике в основной группе. Выводы. Разработанный способ герниопластики, в послеоперационном периоде, позволяет снизить развитие ощущения инородного тела и частоту хронической боли, нарушение сосудистой проходимости, развития отека мошонки, фуникулита, а также может способствовать снижению развития репродуктивной дисфункции у лиц мужского пола молодого возраста. В связи с этим предложенный способ может использоваться для хирургического лечения прямых или косых паховых грыж.
Паховая грыжа, герниопластика, послеоперационные осложнения
Короткий адрес: https://sciup.org/142245628
IDR: 142245628 | УДК: 617.557 | DOI: 10.17238/2072-3180-2025-2-41-49
Effectiveness of various hernioplasty methods in young men (literature review)
Approximately 20 million hernia surgeries are performed worldwide each year. When using modern surgical methods, one of the unfavorable complications after alloplasty is chronic postoperative inguinal pain and reproductive dysfunction. Objective: The aim of the study was to evaluate the effectiveness of the original technique of prevention of complications of non-tension hernioplasty in patients with inguinal hernias. Materials and methods. The retro-prospective analysis included 114 patients aged 18 to 65 years who underwent surgery for an inguinal hernia in the amount of non-tensioning hernioplasty. According to the inclusion and exclusion criteria, 37 male patients aged 18 to 65 years were included in the main (prospective) group. These patients underwent surgical intervention in the amount of non-intensive hernioplasty according to the original technique. The comparison group (retrospective) included 77 male patients with inguinal hernia aged 18 to 65 years, who underwent surgery in the amount of non-extensive hernioplasty using the Lichtenstein technique. Results. The study evaluated the effectiveness of non-tensioning hernioplasty in 114 patients with inguinal hernias performed using the original technique (in 37 patients) in comparison with the results of non-tensioning hernioplasty using the Lichtenstein technique (in 77 patients). During the study, we were able to register a decrease in the frequency of postoperative complications after surgical treatment using the original method in the main group. Conclusions. The developed method of hernioplasty, in the postoperative period, reduces the development of foreign body sensation and the frequency of chronic pain, impaired vascular patency, the development of scrotal edema, funiculitis, and can also help reduce the development of reproductive dysfunction in young males. In this regard, the proposed method can be used for the surgical treatment of direct or oblique inguinal hernias.
Текст научной статьи Эффективность методики профилактики осложнений герниопластики у пациентов с паховыми грыжами (оригинальная статья)
Паховая грыжа является распространенным типом грыжи, на которую приходится более 90 % брюшных грыж. Риск развития наиболее высок у мужчин, достигая с возрастом 60–74 лет 22,8 % [1]. Широкое распространение данной патологии у пациентов мужского пола трудоспособного возраста определяет ее высокую социально-экономическую и репродуктивную значимость.
В обзоре 4613 операций по удалению паховой грыжи из базы данных Американского общества по контролю качества герниологии (AHSQC) за 2019 год послеоперационные осложнения были зарегистрированы в 30 % случаев после открытых операций (в основном по Лихтенштейну), в 80 % из которых выявлены серомы и гематомы. Наиболее часто сообщаемыми осложнениями по данным систематического обзора Weyhe D. и соавт. после грыжеиссечения по Лихтенштейну были кровотечение (0,9 %), раневая инфекция (0,5 %) [3]. При этом могут развиваться острая ишемия яичка, хроническая ишемия с последующей атрофией, ишемический орхит. Зарегистрированная заболеваемость составляет от 0,9 до 1,5 %. Большинство из них являются временными. Орхит был обнаружен у небольшого числа пациентов, но не приводил к атрофии яичек. В систематическом обзоре и метаанализе 12 исследований со средним периодом наблюдения 10,5 месяцев открытая пластика паховой грыжи приводила к сексуальной дисфункцие и постоянной сексуальной боли у 3,7 (95 % ДИ 2,0–6,8) и 12,5 (95 % ДИ 6,4–23,3) процентов пациентов соответственно [4].
Частота осложнений после герниопластики составляет от 3 до 8 %, при этом конкретные показатели зависят от клинических условий, а также от места формирования и типа грыжи [2]. Обобщенная частота осложнений после лапароскопической герниопластики колеблется от 2 до 26 %, а частота рецидивов заболевания варьирует от 0 до 17%. Одним из основных настораживающих моментов при применении лапароскопической герниопластики является наличие спаечного процесса в брюшной полости [5]. Поэтому проблема выбора оптимального метода лечения паховых грыж остается по-прежнему актуальной.
Целью исследования является улучшение лечения больных с паховыми грыжами, путем использования оригинального метода аллопластики.
Материалы и методы
Данное исследование основано на ретро-проспективном анализе базы данных 114 пациентов мужского пола в возрасте от 18 до 65 лет (средний возраст составил 46,1±14,2 лет), которым выполнялось хирургическое вмешательство по поводу паховой грыжи в объёме ненатяжной герниопластики на базе хирургического отделения клиники РостГМУ и хирургического отделения ГБУ РО ГКБ № 20 с 2022 по 2024 гг.
Критериями включения в проспективную группу были:
-
– наличие паховой грыжи по классификации EHS;
-
– информированное согласие на участие в исследовании;
-
– планирование хирургического вмешательства по поводу грыжи.
По критериям включения в проспективную группу (основная группа) было включено 37 пациентов мужского пола с паховой грыжей в возрасте от 18 до 65 лет (средний возраст составил 45 (33,00:59,25) лет), с ИМТ 28,54±3,02 ДИ 95 % [27,69:29,40] кг/м2.
В ретроспективную группу (группа сравнения) было включено 77 пациентов мужского пола с паховой грыжей в возрасте от 18 до 65 лет (средний возраст составил 46 (36,00:56,00) лет), с ИМТ 30,06±2,68 ДИ 95 % [29,35:30,78] кг/м2.
Все грыжи были первичными (100 %). С точки зрения практической хирургии оправдано выделить прямые и косые паховые грыжи. Грыжевое выпячивание выявляли с помощью физикального осмотра, пальпации и УЗИ диагностики. Среди пациентов основной группы было 20 (54,1 %) больных с косыми паховыми грыжами и 17 (45,9 %) – с прямыми паховыми грыжами (рис. 1).
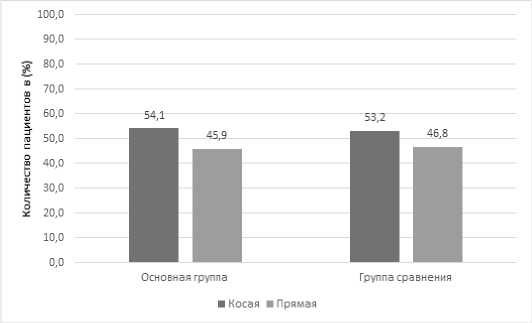
Рис. 1. Типы паховых грыж у обследованных пациентов сравниваемых групп
Fig. 1. Types of inguinal hernias in the examined patients of the compared groups
Среди пациентов группы сравнения косые паховые грыжи были диагностированы в 41 (53,2 %) случае, прямые паховые грыжи – в 36 (46,8 %) случаях.
Сопутствующие заболевания были выявлены у 32,4 % (n = 12) пациентов основной группы и у 36,4 % (n = 28) пациентов группы сравнения.
Возрастная структура, ИМТ, наличие сопутствующих заболеваний, локализации и типы паховых грыж у пациентов в группах были статистически сопоставимы со значением, оцененным с помощью t- критерия Стьюдента (р>0,05). Это позволило проводить дальнейшее сравнение пациентов анализируемых групп.
Разработанный способ герниопластики (патент РФ № 2814075 от 21.02.2024 г.) может использоваться для хирургического лечения прямых или косых паховых грыж. Способ включает послойное вскрытие пахового канала, формирования верхнего и нижнего лоскутов апоневроза, от подлежащей жировой клетчатки отслаивают поверхностную фасцию Томпсона – ПФТ, затем формируют два прямоугольной формы трансплантата на питающей ножке, для чего отступив от верхнего края раны по 2 см медиальнее и латеральнее линии разреза пахового канала, в направлении нижнего края раны, выполняют два параллельных разреза длиной 6 см, затем рассекают ПФТ от нижних краев дополнительных разрезов до линии вскрытия пахового канала; выделяют семенной канатик, выделяют грыжевой мешок и погружают в брюшную полость, ушивают поперечную фасцию и выполняют пластику задней стенки пахового канала полипропиленовой сеткой под семенным канатиком; прямоугольные трансплантаты проводят между семенным канатиком и полипропиленовой сеткой, сшивают между собой и фиксируют к сетке отдельными узловыми швами нерассасывающейся нитью, после чего сшивают верхний и нижний лоскуты апоневроза наружной косой мышцы живота и послойно ушивают рану.
Основную группу больных после примененного разработанного способа ненатяжной герниопластики паховых грыж сравнивали с группой контроля по доле пациентов с выявленными послеоперационными осложнениями. В послеоперационном периоде после применения разработанного способа ненатяжной герниопластики паховых грыж мы выявили снижение частоты развития гематом, сером, нагноительных процессов, уменьшение ощущения инородного тела и также отметили уменьшение частоты хронической послеоперационной боли, развития отека мошонки, фуникулита и предупреждение развития ишемии яичка, а также выполнили анализ результатов инструментальной диагностики (доплерографию сосудов семенного канатика).
Все процедуры, включая сбор персональной информации, проводились только после получения информированного согласия всех пациентов, принявших участие в проспективном этапе исследования.
Статистическая обработка данных выполнялась с помощью программ статистического пакета SPSS (IBMSPPS® Statistics v. 26) и программы Microsoft Excel® 2023. Нормальность распределения согласно критерию Колмогорова-Смирнова среди большинства переменных не была подтверждена. Поэтому результаты были представлены как медианное значение (Ме) с расчетом квартилей (Q1 и Q3). Категориальные переменные описывались в виде наблюдаемого числа наблюдений с приведением процентных долей – n (%). Различие, оцененное с помощью U-критерия Манна-Уитни в двух независимых группах, считалось значимым, когда достоверность сравниваемых величин не превышала 0,05 (p <0,05).
Результаты
Основные характеристики проведенной герниопластики в анализируемых группах представлены в таблице 1.
Среднее время герниопластики составило в основной группе 57,5 [47,00:65,00] минут, тогда как в группе сравнения этот показатель был статистически ниже и составил 47,0 [43,0:50,0] минут. Средняя разница во времени операции между группами составила 10,5 минут (р<0,001).
Таблица 1
Основные характеристики проведенной герниопластики
Table 1
The main characteristics of the hernioplasty performed
|
Наличие хронической боли через 12 месяцев, n (%)/Presence of chronic pain after 12 months, n (%) |
2 (5,4 %) |
19 (24,7 %) |
0,001 |
|
Параметры/ Parameters |
Основная группа/ Main Group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
продолжительность герни-опластики (минут)/ duration of hernioplasty (minutes) |
57,5 [47,00:65,00] |
47,0 [43,0:50,0] |
< 0,001* |
|
длительность пребывания в стационаре (койко-дней)/ duration of hospital stay (bed days) |
8,0 [7,0:10,25] |
8,5 [7,5:10,0] |
0,35 |
Средняя продолжительность пребывания в больнице в основной группе и группе сравнения была статистически сопоставима и составила 8,0 [7,0:10,25] дня и 8,5 [7,5:10,0] дня соответственно (р=0,35, p >0,05).
При оценке боли после операции средний балл ВАШ (Визуально-аналоговая шкала) в основной группе был статистически ниже и составил 2,0 [1,0:4,0] баллов, тогда как в группе сравнения он был на уровне 5,0 [4,0:6,0] баллов (р< 0,001) (табл. 2).
Таблица 2
Характеристики боли после проведенной герниопластики
В день выписки выраженность болевого синдрома в группе пациентов, прооперированных с помощью оригинальной методики, была на уровне 1,0 [1,0:2,0] балла, тогда как в группе пациентов, прооперированных по методике Лихтенштейна этот показатель был на уровне 3,0 [2,0:5,0] балла.
После выписки обе группы пациентов прошли 12-месячное последующее наблюдение, которое включало плановые амбулаторные проверки. Хроническая боль была обнаружена путем сбора анамнеза, как часто он использовал анальгетики для облегчения боли. Через 12 месяца после операции 19 (24,7 %) пациентов в группе сравнения жаловались на боли в паху, которые сохранялись, несмотря на обезболивающие препараты, тогда как в основной группе такие жалобы фиксировали у 2 (5,4 %) пациентов. Таким образом, частота хронической боли была статистически значимо выше в группе сравнения.
В обеих группах наблюдались различные послеоперационные осложнения, включая развитие сером или гематом, уплотнение и отек в месте операции и вокруг него, инфицирование сетки, постоянные боли в паху, рецидивы и т.д. Среди ранних послеоперационных осложнений уплотнение и отек в основной группе были менее выражены в сравнении с группой контроля, тогда как показатели развития нагноения, серомы и гематомы были минимизированы (табл. 3).
Таблица 3
Ранние послеоперационные осложнения герниопластики
Table 3
Early postoperative complications of hernioplasty
Characteristics of pain after hernioplasty
Table 2
|
Параметры/ Parameters |
Основная группа/The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
Боль по ВАШ после операции, баллов/ pain after surgery, points |
2,0 [1,0:4,0] |
5,0 [4,0:6,0] |
0,001 |
|
Выраженность болевого синдрома в день выписки, баллов/ Severity of pain syndrome on the day of discharge, points |
1,0 [1,0:2,0] |
3,0 [2,0:5,0] |
0,01 |
|
Параметры/ Parameters |
Основная группа/ Main Group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
наличие сером /presence of seroma n (%) |
0 |
14 (18,2 %) |
0,001* |
|
гематома n/ hematoma n (%) |
0 |
4 (5,2 %) |
0,02* |
|
отек мошонки n /scrotal edema n (%) |
3 (8,1 %) |
2 (2,6 %) |
0,48 |
|
нагноение / suppuration n (%) |
1 (2,7 %) |
10 (13,0 %) |
0,008* |
Уплотнение и отек мошонки, инфекции в месте операции
достоверно чаще регистрировали в группе сравнения. Рецидив, развившийся в течении 12 месяцев, был диагностирован у одного (2,7 %) пациента в основной и у 4 (5,19 %) пациентов в группе сравнения (табл. 4).
Оценка результатов динамики кровотока в яичке и в элементах семенного канатика до и через 3 месяцев после операции по данным ультразвуковой диагностики (допплерограммы), проведенной в области пахового канала, показала результаты, представленные в таблице 5.
Таблица 4
Поздние послеоперационные осложнения герниопластики
Table 4
Late postoperative complications of hernioplasty
|
Параметры/ Parameters |
Основная группа/ Main Group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
Рецидив, n (%)/Recurrence, |
1 (2,7 %) |
4 (5,19 %) |
0,009 |
|
ощущение инородного тела n/ foreign body sensation n (%) |
5 (13,5 %) |
28 (36,4 %) |
0,001* |
|
Послеоперационная невралгия паховой области n (%)/ Postoperative inguinal neuralgia n (%) |
1 (2,7 %) |
9 (11,7 %) |
0,01* |
|
фуникулит n (%)/funiculitis n (%) |
2 (5,4 %) |
7 (9,1 %) |
0,06 |
|
отторжение имплантата n (%)/implant rejection n (%) |
2 (5,4 %) |
18 (23,4 %) |
0,001* |
Таблица 5
Показатели кровотока до и через 3 месяца после операции в группах исследования (n =114)
Table 5
Blood flow parameters before and 3 months after surgery in the study groups (n =114)
|
Показатели/Indicators |
До/Before |
После/After |
||||
|
Основная группа/The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
Основная группа/ The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
|
V усредненная линейная в артерии (см/с)/ V is the average linear velocity in the artery (cm/s) |
10,0 [9,0:11,0] |
9,0 [9,0:11,0] |
0,827 |
12,0 [12,0:13,0] |
10,0 [10,0:12,0] |
0.09 |
|
V объемная в артерии (мл/ мин)/ V Arterial volume (ml/ min) |
9,0 [8,0:11,0] |
8,0 [8,0:11,0] |
0,11 |
13,5 [11,5:15,0] |
10,0 [10,0:13,0] |
0,04* |
|
Пульсационный индекс/ Pulsation index |
3,5 [2,0:4,25] |
3,5 [2,0:4,0] |
0.46 |
2 [2,0:4,7] |
3,0 [2,0:4,5] |
0,07 |
|
Индекс резистентности/ Resistance index |
1,5 [0,9:1,6] |
1,4 [0,09:1,6] |
0,86 |
0,91 [0,84:1,01] |
0,98 [0,84:1,11] |
0,04* |
|
Диаметр артерии (см)/ Artery diameter (cm) |
0,11 [0,11:0,14] |
0,11 [0,10:0,15] |
0,71 |
0,15 [0,12:0,18] |
0,10 [0,10:0,14] |
0,01* |
|
V усредненная линейная в вене (см/с)/ V averaged linear in vein (cm/s) |
5,7 [5.45:6,81] |
5,35 [4,4:6,45] |
0,06 |
6,7 [5,69:7,7] |
5,8 [5,97:6,58] |
0,02* |
Продолжение Таблицы 5
|
V объемная в вене (мл/мин)/ V volume in vein (ml/min) |
7,82 [6.29,0:9,11] |
7,38 [6.38,0:9,4] |
0,889 |
8,75 [7,41:9.28] |
7,34 [7,05:8,57] |
0,03* |
|
Диаметр вены (см)/ Vein diameter (cm) |
0,14 [0,08:0,25] |
0,14 [0,07:0,22] |
0,744 |
0,17 [0,1:0,23] |
0,14 [0,09:0,2] |
0,04* |
Согласно полученным данным в обеих группах, диаметр яичковой артерии до операции был на уровне от 0,11 см. В послеоперационном периоде диаметр артерии достоверно значимо был выше в основной группе (0,15 [0,12:0,18] мл/мин) в сравнении с группой сравнения (0,10 [0,10:0,14] мл/мин) (р=0,01).
Усредненная линейная скорость кровотока в яичковой артерии до операции на фоне давления на эти структуры грыжевого мешка была достоверно ниже нормы в обеих группах – 10,0 [9,0:11,0] см/с в основной группе и 9,0 [9,0:11,0] см/с в группе сравнения. Объемная скорость кровотока в яичковой артерии в обеих группах, в свою очередь, была достоверно ниже нормы, находясь на уровне 9,0 [8,0:11,0] мл/мин в основной группе и 8,0 [8,0:11,0] мл/мин в группе сравнения. После операции через 3 месяца, в сравнении с дооперационным периодом, отмечается достоверное увеличение усредненной линейной скорости артериального кровотока и соответственно объемной скорости кровотока в динамике в основной группе, что нельзя сказать о группе сравнения (р=0,001).
До проведения оперативного вмешательства у пациентов анализируемой группы пульсационный индекс превышал норму и составил 3,5 [2,0:4,25]. В послеоперационном периоде значения средних показателей пульсационного индекса и индекса резистентности снизились до пределов нормы. Диаметр вены как в основной группе, так и в группе сравнения до операции был на уровне 0,14 [0,08:0,25] см на фоне давления на эти структуры грыжевого мешка. В послеоперационном периоде через 3 месяца отмечается достоверное увеличение диаметра вены в основной группе до 0,17 см [0,1:0,23] см в отличие от группы сравнения, где этот показатель был на уровне 0,14 [0,09:0,2] см.
Усредненная линейная скорость венозного кровотока как в основной группе, так и в группе сравнения до операции была ниже нормы и составляла 5,7 [5,45:6,81] см/с в основной группе и 5,35 [4,4:6,45] см/с в группе сравнения. В основной группе после оперативного вмешательства через 3 месяца этот показатель был в пределах нормы. Из-за увеличения линейной скорости венозного кровотока в послеоперационный период возрастает и его объемная скорость, которая была на уровне нормальных возрастных показателей. В группе сравнения усредненная линейная скорость венозного кровотока 5,8 [5,97:6,58] и объемная венозная скорость 7,34 [7,05:8,57] остается низкой, что свидетельствует о сохраняющемся сосудистом сопротивлении.
В группе пациентов, прооперированных с помощью оригинальной методики через 3 месяца, в сравнении с группой пациентов, оперированных по методике Лихтенштейна, были выявлены так же достоверно более низкие (ближе к норме) показатели индекса резистенции 0,91 [0,84:1,01] (р=0,04) при более высоких показателях усредненной линейной скорости в вене 6,7 [5,69:7,7] (р=0,02) и диаметра вены 0,17 [0,1:0,23] (р=0,04).
Согласно полученным данным доплерографии сосудов семенного канатика, мы можем отметить низкие показатели диаметра яичковой артерии, вены, усредненной линейной скорости в яичковой артерии и в вене до оперативного вмешательства, в следствие грыженосительства у пациентов как в основной группе, так и в группе сравнения. Показатели после оперативного вмешательства через 3 месяца, свидетельствуют об улучшении усредненной линейной скорости артерии и вены, объемной скорости в яичковой артерии и вене, индекса резистентности, пульсационного индекса, за счет уменьшения отека в паховом канале, отсутствия контакта с сетчатым имплантатом, что улучшает кровоснабжение яичка. В группе сравнения мы отметили не значимое увеличение показателей усредненной линейной скорости кровотока и уменьшение диаметра яичковой артерии и вены за счет сохраняющегося отека в паховом канале и контакта с сетчатым имплантатом.
Оценка результатов динамики кровотока в яичке и в элементах семенного канатика до и через 6 месяцев после операции показала результаты, представленные в таблице 6.
По результатам доплерографии сосудов семенного канатика через 6 месяцев в основной группе отмечается увеличение показателей кровотока в отличие от группы сравнения. В связи с полученными показателями мы отметили снижение послеоперационной боли, нагноительных осложнений в зоне оперативного вмешательства в основной группе в отличие от группы сравнения.
Оценка результатов динамики кровотока в яичке и в элементах семенного канатика до и через 12 месяцев после операции показала результаты, представленные в таблице 7.
Показатели усредненной линейной скорости и объемной скорости в яичковой артерии и в яичковой вене, пульсационный индекс, индекс резистентности через 12 месяцев после операции в основной группе значительно улучшились, что указывает о снижении периферического сопротивления и предупреждении ишемических проявлений в яичке. Те же показатели в группе сравнения значительно снижены, что свидетельствует о контакте сетчатого имплантата с элементами семенного канатика, фиброзных изменений в данной области, нарушении кровоснабжения яичка и как следствие может привести к ишемии, атрофии.
Таблица 6
Показатели кровотока до и через 6 месяцев после операции в группах исследования (n =114)
Blood flow parameters before and 6 months after surgery in the study groups (n =114)
Table 6
|
Показатели/Indicators |
До/ Before |
После/ After |
||||
|
Основная группа/ The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
Основная группа/ The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
|
V усредненная линейная в артерии (см/с)/ V is the average linear velocity in the artery (cm/s) |
10,0 [9,0:11,0] |
9,0 [9,0:11,0] |
0,827 |
13,0 [12,0:13,0] |
11,0 [10,0:12,0] |
0.09 |
|
V объемная в артерии (мл/мин)/ V Arterial volume (ml/min) |
9,0 [8,0:11,0] |
8,0 [8,0:11,0] |
0,11 |
14,0 [11,5:15,0] |
11 [10,0:13,0] |
0,04* |
|
Пульсационный индекс/ Pulsation index |
3,5 [2,0:4,25] |
3,5 [2,0:4,0] |
0,46 |
2,0 [2,0:4,7] |
3,0 [2,0:4,5] |
0,07 |
|
Индекс резистентности/ Resistance index |
1,5 [0,9:1,6] |
1,4 [0,09:1,6] |
0,86 |
0,91 [0,84:1,01] |
0,98 [0,84:1,11] |
0,04* |
|
Диаметр артерии (см)/ Artery diameter (cm) |
0,11 [0,11:0,14] |
0,11 [0,10:0,15] |
0,71 |
0,14 [0,12:0,18] |
0,11 [0,10:0,14] |
0,01* |
|
V усредненная линейная в вене (см/с)/ V averaged linear in vein (cm/s) |
5,7 [5,45:6,81] |
5,35 [4,4:6,45] |
0,06 |
6,9 [5,69:7.7] |
5,8 [5,8:6,58] |
0,02* |
|
V объемная в вене (мл/мин)/ V volume in vein (ml/min) |
7,82 [6,29,0:9,11] |
7,38 [6,38,0:9,4] |
0,889 |
8,80 [7,41:9,28] |
7,34 [7,05:8,57] |
0,03* |
|
Диаметр вены (см)/ Vein diameter (cm) |
0,16 [0,08:0,25] |
0,14 [0,07:0,22] |
0,744 |
0,19 [0,1:0,23] |
0,15 [0,09:0,2] |
0,04* |
Таблица 7
Показатели кровотока до и через 12 месяцев после операции в группах исследования (n =114)
Blood flow parameters before and 12 months after surgery in the study groups (n =114)
Table 7
|
Показатели/Indicators |
До/ Before |
После/ After |
||||
|
Основная группа / The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
Основная группа/ The main group (n = 37) |
Группа сравнения/ Comparison group (n = 77) |
Р |
|
|
V усредненная линейная в артерии (см/с)/ V is the average linear velocity in the artery (cm/s) |
10,0 [9,0:11,0] |
9,0 [9,0:11,0] |
0,827 |
13,0 [12,0:13,0] |
11,0 [10,0:12,0] |
0,09 |
|
V объемная в артерии (мл/мин)/ V Arterial volume (ml/min) |
9,0 [8,0:11,0] |
8,0 [8,0:11,0] |
0,11 |
14,5 [11,5:15,0] |
11 [10,0:13,0] |
0,04* |
|
Пульсационный индекс/ Pulsation index |
3,5 [2,0:4,25] |
3,5 [2,0:4,0] |
0,46 |
2,2 [2,0:4,7] |
2,8 [2,0:4,5] |
0,07 |
|
Индекс резистентности/ Resistance index |
1,5 [0,9:1,6] |
1,4 [0,09:1,6] |
0,86 |
0.91 [0,84:1,01] |
1,0 [0,84:1,11] |
0,04* |
Продолжение Таблицы 7
Обсуждение
При всех преимуществах метода Лихтенштейна к основным его осложнениям относятся серомы, гематомы, нагноения раны, ощущение инородного тела, кроме того, давление аллотрансплантата на элементы семенного канатика, может вызывать хроническую боль, отек мошонки, ишемию яичка и нарушение репродуктивной функции.
В нашем исследовании сроки проведения операции статистически значимо имели меньшее время при применении разработанного способа ненатяжной герниопластики, при этом на основе представленных данных, сравнивая данные ВАШ, мы выявили различия в показателях боли как в течение 12 часов после операции, так и через 12 месяцев, с меньшим ее показателем в основной группе. Наряду с возрастом и методом выполнения герниопластики, ранняя послеоперационная боль, по-видимому, являлись факторами риска развития хронической паховой боли после грыжесечения в обеих группах.
Послеоперационные осложнения регистрировали в обеих группах. Поскольку травматизация и сдавление сетчатым трансплантатом элементов семенного канатика после ненатяжной герниопластики приводят к нарушению кровоснабжения яичка и атрофии, могут развиться такие осложнения как отек мошонки, серомы, нагноения, а также хроническая боль и нарушение репродуктивной функции у мужчин молодого возраста.
Мы выявили значительно более низкую частоту уплотнения и отека мошонки, инфекции в зоне операции, снижением частоты сером и гематом после применении разработанного способа ненатяжной герниопластики паховых грыж. Это связано с отсутствием сдавления элементов семенного канатика и нормальных показателей кровотока в элементах семенного канатика по данным доплерограммы через 12
месяцев после операции, проведенной с помощью разработанной методики.
Заключение
Разработанный способ герниопластики предупреждает нарушение артериальной и венозной проходимости элементов семенного канатика за счет отсутствия контакта и травматизации сетчатым имплантатом семенного канатика и позволяет снизить такие послеоперационные осложнения у больных с паховой грыжей, как ишемия яичка, нарушение мочеиспускания, отек мошонки, серомы, нагноения, а также хроническую боль и нарушение репродуктивной функции у мужчин молодого возраста. В связи с этим предложенный способ может использоваться для хирургического лечения прямых или косых паховых грыж у мужчин молодого возраста.


