Эффективность нейтронной и нейтронно-фотонной терапии в комплексном лечении местных рецидивов рака молочной железы
Автор: Великая В.В., Мусабаева Л.И., Жогина Ж.А., Лисин В.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 1 (25), 2008 года.
Бесплатный доступ
Проведено изучение эффективности нейтронной и нейтронно-фотонной терапии в комплексном лечении 88 больных с местно-распространенными рецидивами РМЖ Т2-4 N0_2 М0. Полная регрессия рецидивной опухоли при проведении нейтронной терапии отмечалась в 100 % случаев, при нейтронно-фотонной терапии - в 93 % случаев, при электронной терапии (контрольная группа) - у 61 % больных с местными рецидивами РМЖ. Пятилетняя безрецидивная выживаемость больных в исследуемой группе после нейтронной и нейтронно-фотонной терапии значимо была выше - 91,7 ± 6,2 % - в сравнении с контрольной группой - 51,5 ± 9,1 % (р=0,0001). Пятилетняя общая выживаемость больных в исследуемой группе при адъювантной химиотерапии по схеме CAF составила 80,3 ± 9,2 %, в контрольной группе - 56,8 ± 9,4 % (р
Рак молочной железы, рецидив, нейтронно-фотонная лучевая терапия
Короткий адрес: https://sciup.org/14054819
IDR: 14054819 | УДК: 618.19-006.6-036.65+615.849.12
Efficacy of neutron and neutron-photon therapy in complex treatment of breast cancer local recurrence
The efficacy of neutron and neutron-photon therapies in the complex treatment of 88 patients with T2-4N0-2M0 breast cancer local recurrence was studied. Complete regression of recurrent tumor was observed in 100 % of patients who received neutron therapy, in 93 % of patients who received neutron-photon therapy and in 61 % of patients after electron therapy (control group). The 5-year survival rate for patients who underwent neutron and neutron-photon therapy was significantly higher than that of the control group (91,7 ± 6,2 % versus 51,5 ± 9,1 %, p=0,0001). The overall 5-year survival rate was 80,3 ± 9,2 % for patients treated with neutron and neutron-photon therapies concurrent with adjuvant chemotherapy according to CAF regimen and 56,8 ± 9,4 % for the control group (p
Текст научной статьи Эффективность нейтронной и нейтронно-фотонной терапии в комплексном лечении местных рецидивов рака молочной железы
Значительная часть местных рецидивов рака молочной железы (РМЖ) возникает через два года после лечения первичной опухоли, включающего радикальную мастэктомию (РМЭ) и химиолучевое лечение, реже – после 5–6 лет динамического наблюдения [1, 9, 10]. Частота локорегионарных рецидивов после хирургического лечения местно-распространенного РМЖ варьирует от 14 до 38 %, после РМЭ и лучевой терапии – от 5 до 19 % [6, 7]. Использование комбинированного и комплексного методов лечения в сочетании с радикальной мастэктомией позволяет снизить местные рецидивы рака молочной железы с 28 до 14 % [5, 7, 8].
Лечение рецидивов рака молочной железы является достаточно сложной проблемой. Принимая во внимание, что к этому времени у большинства больных процесс является диссеминированным, лечение рецидивов должно быть комплексным, на первом этапе обычно используется системная химиотерапия, включающая новые противоопухолевые препараты. Удельный вес хирургического лечения рецидивов РМЖ небольшой, оно обычно проводится при локальных, одиночных рецидивах и должно быть дополнено лучевой, гормональной и химиотерапией [2, 7].
В настоящее время ведущие позиции в комплексном лечении местных рецидивов РМЖ занимает лучевая терапия: близкофокусная рентгенотерапия, электронная терапия (ЭТ), дистанционная гамма-терапия (ДГТ). При этом стандартным методом лечения местных рецидивов РМЖ является ЭТ. При использовании пучков электронов энергией 6–22 МэВ местное излечение при локальных рецидивах РМЖ достигает 70 %, а показатели пятилетней безрецидивной выживаемости – 20 %. Рецидивы злокачественных новообразований, появляющиеся после полного курса фотонной терапии, проявляют повышенную радиорезистентность, что затрудняет повторное облучение [6].
Нейтронная терапия применяется примерно у 25 % больных и рассматривается как один из возможных путей повышения эффективности лучевой терапии злокачественных новообразований, резистентных к фотонному излучению, в том числе рецидивов после лучевой терапии. В России и за рубежом нейтронная терапия в лечении местных рецидивов РМЖ ранее не использовалась. В НИИ онкологии ТНЦ СО РАМН лучевая терапия быстрыми нейтронами 6,3 МэВ на циклотроне У-120 на базе Института ядерной физики при Томском политехническом университете применяется с 1986 г. при местно-распространенных формах и местных рецидивах рака молочной железы. Клиническая апробация нейтронной терапии при местных рецидивах и метастазах РМЖ показала их выраженную реакцию, вплоть до полной регрессии [4].
Материал и методы
В настоящее исследование включено 88 пациенток с местными рецидивами РМЖ T2–4N0–2M0, которым с 1985 по 2006 г. проводилось комплексное лечение, включающее лучевую терапию различными видами ионизирующего излучения, 4 курса полихимиотерапии (ПХТ) по схемам CMF, CAF и антиэстрогенную терапию (по показаниям). Средний срок наблюдения составил 5 ± 0,5 года. Средний возраст больных – 52,5 ± 1,0 год. В зависимости от характера рецидивной опухоли (одиночные местные или местно-распространенные рецидивы) и применяемой методики лучевой терапии пациентки были разделены на три группы.
I группа (основная) – 47 (45 %) больных с местно-распространенным рецидивом РМЖ, которым в плане комплексного лечения была проведена нейтронная или нейтронно-фотонная терапия и ПХТ по схеме CMF у 16 (34 %), по схеме CAF – у 31 (66 %) больной. В том числе в эту группу вошли 4 пациентки с продолженным ростом опухоли после комбинированного лечения отечно-инфильтративной формы (ОИФ) РМЖ. Средний срок появления местного рецидива РМЖ составил 2,4 ± 0,4 года. Местный рецидив был представлен в виде множественных опухолевидных образований вокруг послеоперационного рубца размером от 0,5 до 4,5 см либо в виде большого одиночного узла размером до 6 см в диаметре. При этом 39 (83 %) из 47 пациенток имели первичный, местно-распространенный рецидив РМЖ, 6 больных (13 %) – повторный рецидив опухоли после ранее проведенной ЭТ по радикальному курсу и 2 больные (4 %) – повторный рецидив РМЖ после иссечения первичного рецидива и послеоперационной ЭТ. В 8 (17 %) случаях рецидив РМЖ возник в течение первых двух лет после комплексного лечения первичного РМЖ с предоперационной ДГТ крупными фракциями на область молочной железы в режиме РОД 4–6 Гр, 4–6 сеансов, СОД 30–40 Гр по изоэффекту.
II группа (контрольная) – 41 (39 %) больная с местным рецидивом РМЖ, которым в плане комплексного лечения проводился радикальный курс ЭТ, СОД – 60–65 Гр. Химиотерапия по схеме CMF проводилась у 19 (46 %), CAF – у 22 (54 %) больных. В том числе в эту группу вошли 2 пациентки с продолженным ростом опухоли после комбинированного лечения ОИФ РМЖ. Средний срок появления местного рецидива РМЖ составил 2,5 ± 0,4 года. В большинстве случаев местный рецидив был представлен в виде опухолевых узлов от 1 до 3 см в диаметре. У 25 (61 %) больных имелся первичный местный рецидив в области послеоперационного рубца и мягких тканей передней грудной стенки, а в 16 (39 %) случаях отмечались повторные рецидивы как вне зоны облучения, так и на месте ранее существующих рецидивов.
Методика нейтронной и смешанной нейтронно-фотонной терапии
Лучевую терапию быстрыми нейтронами 6,3 МэВ осуществляли на циклотроне У-120 на базе Института ЯФ при ТПУ. Облучение проводилось в положении сидя, на кресле, которое вращается на 360º. Использовались борированные коллиматоры из полиэтилена с прямоугольными полями. В зависимости от распространенности местного рецидива применялось от одного до четырех полей облучения. Размеры полей облучения – от 6х8 см до 10х10 см. Включалась область местного рецидива и окружающая нормальная ткань на расстоянии не менее 5 см в разные стороны от патологического очага. Пучок быстрых нейтронов направлялся перпендикулярно к грудной стенке, РИП – 110 см. Расчет очаговой дозы проводился по 80 % изодозе, расположенной на глубине 2– 3 см от поверхности в зависимости от величины поля облучения. РОД быстрых нейтронов 1,6–2,0 Гр (ОБЭ – 2,91–2,79), на кожу – 2,0– 2,2 Гр (ОБЭ – 2,79–2,73), что составляло 7,4– 8,1 изоГр стандартного фотонного излучения. Проводилось 3–4 быстрых нейтронов 6,3 МэВ с интервалом 48–72 ч, до курсовой дозы на очаг 5,6–7,2 Гр. Средняя величина СОД – 6,6 ± 1,5 Гр (27,7 ± 5,8 изоГр), на кожу – 8,3 ± 1,3 Гр (35,4 ± 8,0 изоГр).
Расчет очаговой дозы проводился по модифицированной математической формулы ВДФ [3]: ААО =6,8^[(7,8x10"2 xDf, +0,96)Ви1ие х^"0-13 , , где D i i – однократная очаговая доза нейтронов, Гр; H i , – временной интервал между сеансами в сут; 6,8 – коэффициент g.
Нейтронная терапия проведена 7 больным с местными рецидивами РМЖ. По показаниям у 40 больных дополнительно провели электронную терапию (реже гамма-терапию) в режиме: РОД 2,0–3,0 Гр, 5 раз в нед. Курсовая доза смешанного облучения составляла 60–65 изоГр (100 усл. ед. ВДФ). Основанием для сочетания нейтронной терапии с ЭТ или ДГТ являлся местно-распространенный характер роста рецидивов РМЖ и необходимость уменьшения лучевой нагрузки быстрых нейтронов 6,3 МэВ на подлежащую легочную ткань, поскольку пучок направлялся строго перпендикулярно к грудной клетке. Длительность курса облучения – 20–25 дней.
Методика электронной терапии
Электронная терапия в монорежиме проводилась на малогабаритном бетатроне ПМБ – 7 МэВ – 10 МэВ в режиме: РОД 3,0 Гр, 5 фракций в нед, СОД электронной терапии – 48 Гр (60 Гр по изоэффекту).
Результаты и обсуждение
Показаниями к проведению нейтронной и нейтронно-фотонной терапии являлись:
– первичный местно-распространенный рецидив РМЖ (n=29);
– радиорезистентные формы местного рецидива после комплексного лечения первичного РМЖ с предоперационной ДГТ на область молочной железы крупными фракциями (n=8);
– радиорезистентные местные рецидивы РМЖ после ранее проводимой фотонной терапии на рецидивную опухоль (n=6);
– продолженный рост опухоли после комплексного лечения ОИФ РМЖ (n=4).
Общая переносимость нейтронной и нейтронно-фотонной терапии у больных местными рецидивами РМЖ была вполне удовлетворительной. Средние величины общего числа лейкоцитов и тромбоцитов до начала нейтронной терапии равнялись – 5,0х109/л и 210х109/л соответственно. После сеансов нейтронной терапии отмечалось статистически не достоверное снижение уровня лейкоцитов – до 4,0х109/л и тромбоцитов – до 200х109/л.
При проведении нейтронной терапии полная регрессия рецидивной опухоли отмечалась в 100 % случаев, при нейтронно-фотонной терапии – в 93 % случаев, при электронной терапии – у 61 % больных с местными рецидивами РМЖ (табл. 1).
Острые лучевые реакции нормальных тканей, наблюдаемые после 4 сеансов нейтронной терапии, имели умеренный характер и в основном были представлены эритемой и сухим дерматитом – 35 (81 %). Сливной влажный дерматит наблюдался в 8 (19 %) случаях. Острая лучевая реакция со стороны легких в виде ограниченного пневмонита отмечена у 5 (11 %) из 47 больных в сроки наблюдения до 3 мес.
Таблица 1
Непосредственная эффективность лучевой терапии больных с местными рецидивами РМЖ в зависимости от вида ионизирующего излучения
|
Эффективность лечения |
Вид ионизирующего излучения |
||
|
Нейтронное СОД 40–60 изоГр (n=7) |
Нейтронно-фотонное СОД 60–65 изоГр (n=40) |
Электронное СОД 60–65 изоГр (n=41) |
|
|
Полная регрессия рецидивной опухоли |
7 (100 %) |
37 (93 %) |
25 (61 %) |
|
Частичная регрессия рецидивной опухоли |
- |
3 (7 %) |
5 (12 %) |
|
Стабилизация процесса |
- |
- |
11 (27 %) |
При анализе безрецидивной выживаемости установлено, что у 45 (96 %) больных исследуемой группы не отмечено возобновления рецидивной опухоли в зоне применения быстрых нейтронов 6,3 МэВ за пятилетний период наблюдения. У 2 (4 %) из 47 больных отмечалось распространение рецидивной опухоли по краю поля облучения ранее проведенной нейтронной и нейтронно-фотонной терапии местного рецидива РМЖ.
В контрольной группе у 16 (39 %) больных отмечалось появление повторных рецидивов РМЖ в зоне электронной терапии, проведенной по радикальной программе. Повторные рецидивы выявлялись у 12 (75 %) больных на первом году, у 3 (19 %) на втором и у 1 (6 %) на четвертом году динамического наблюдения. Пятилетняя безрецидивная выживаемость боль- ных в исследуемой группе после нейтронной и нейтронно-фотонной терапии значимо была выше – 91,7 ± 6,2 % – в сравнении с контрольной группой – 51,5 ± 9,1 % (p=0,0001) (рис. 1).
При комплексном лечении с назначением нейтронной или нейтронно-фотонной терапии и ПХТ по схеме CMF в исследуемой группе 5летняя безрецидивная выживаемость составила 80 ± 9,6 %, после электронной терапии и ПХТ по схеме CMF – 41,5 ± 9,9 % (р=0,050). При комплексной терапии с включением ПХТ по схеме CAF показатели пятилетней безрецидивной выживаемости составили 96,7 ± 3,1 % и 61,9 ± 10,2 % соответственно, различия статистически значимы (p=0,0016).
У больных исследуемой группы после нейтронной и нейтронно-фотонной терапии имелась тенденция к повышению общей 5-
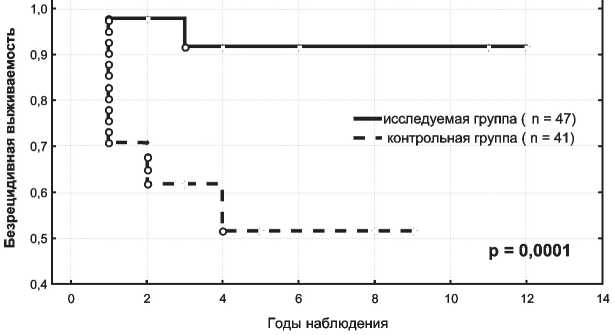
Рис. 1. Безрецидивная выживаемость в исследуемой (нейтронная и нейтронно-фотонная терапия) и контрольной (электронная терапия) группах
СИБИРСКИЙ ОНКОЛОГИЧЕСКИЙ ЖУРНАЛ. 2008. №1 (25)
Таблица 2
Частота и степень лучевых повреждений легочной ткани в зависимости от размера полей облучения и количества сеансов нейтронной терапии
В сроки наблюдения от одного до трех лет после нейтронной и нейтронно-фотонной терапии у 10 (21 %) из 47 больных с местно-распространенными рецидивами РМЖ наблюдались поздние местные лучевые повреждения кожи и подкожной клетчатки: очаговая атрофия и телеангиоэктазии у 7 (15 %), выраженный фиброз у 3 (6 %), лучевая язва у 2 (4 %). В одном случае лучевая язва появилась при 59 % вкладе быстрых нейтронов в курсовую СОД (64 изоГр) нейтронно-фотонного облучения, в другом случае – при повторном проведении нейтронной терапии на краевой местный рецидив РМЖ (СОД 32 изоГр).
У 18 (38 %) из 47 больных наблюдались поздние лучевые повреждения легких различной степени выраженности (табл. 2). Причем в большинстве случаев – у 11 (61 %) больных
– выявлены лучевые повреждения легких II степени. Средний срок появления лучевых изменений легких равнялся 8,5 ± 2,5 мес. Из 11 наблюдений в 3 случаях лучевые повреждения легких развились после проведения 4–5 сеансов нейтронной терапии, в 2 – после нейтронной терапии и дополнительно проведенной дистанционной гамма-терапии, в 6 – после нейтронной терапии и дополнительного облучения быстрыми электронами 7 МэВ. Разовая доза быстрых нейтронов 6,3 МэВ на кожу составила 2,0 Гр, на очаг – 1,6 Гр. В большинстве (64 %) случаев размер поля облучения составил 10х10 см. В остальных случаях (36 %) размер поля облучения был 6х8 см. Вклад нейтронной терапии в курсовую дозу составил 50 % (30–32 изоГр). У одной больной через 10 мес после нейтронной терапии выявлены лучевые повреждения легочной ткани III степени. Разовая доза на кожу составила 2,2 Гр, на очаг – 1,76 Гр. В данном случае немаловажную роль сыграл повторный курс нейтронной терапии большими полями (10х10 см) на краевой рецидив РМЖ.
Все больные с лучевыми повреждениями кожи, подкожной клетчатки наблюдались в течение 2–3 лет без отрицательной динамики. Из 18 больных с лучевым пневмофиброзом умерло 7 (39 %) пациенток. Во всех случаях летальный исход был связан с прогрессированием основного заболевания.
Таким образом, применение быстрых нейтронов 6,3 МэВ в комплексном лечении больных с местно-распространенными рецидивами РМЖ позволяет повысить эффективность лечения этого сложного контингента больных. Непосредственная эффективность нейтронной (100 %) и ней- тронно-фотонной терапии больных (93 %) с местными рецидивами РМЖ была выше по сравнению с электронной терапией (61 %). Комплексное воздействие быстрых нейтронов на патологический очаг с применением химиотерапии по схеме CAF улучшает показатели пятилетней безрецидивной и общей выживаемости больных (96,7 ± 3,1 % и 80,3 ± 9,2 % соответственно). Несмотря на наличие лучевых повреждений, преимущественно I–II степени, применение нейтронной терапии явилось единственным средством, которое обусловило увеличение продолжительности жизни больных местно-распространенными рецидивами РМЖ.


