Эффективность низкоинтенсивного лазерного излучения для профилактики и лечения радиационно-индуцированного мукозита полости рта и глотки
Автор: Седова Елена Сергеевна, Юсупов Владимир Исаакович, Воробьева Наталья Николаевна, Канищева Надежда Викторовна, Масленникова Анна Владимировна
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 т.17, 2018 года.
Бесплатный доступ
При проведении лучевой/химиолучевой терапии опухолей полости рта и глотки наиболее частым и клинически значимым побочным эффектом лечения является мукозит - повреждение слизистой оболочки полости рта и глотки. В качестве одного из нефармакологических методов его профилактики и лечения используется низкоэнергетическое лазерное излучение (НИЛИ). Целью исследования было изучение эффективности НИЛИ красного диапазона для профилактики и лечения мукозита слизистой оболочки полости рта и глотки. материалы и методы. В протокол включены 48 пациентов, получавших лучевую/химиолучевую терапию по поводу злокачественных новообразований полости рта, ротоглотки и носоглотки, которые случайным образом были разделены на две группы. В первой группе (28 пациентов) проводилась коррекция осложнений химиолучевого лечения в соответствии со стандартами клиники. Во второй группе (20 пациентов) дополнительно использовалось воздействие на слизистую оболочку низкоинтенсивным лазерным излучением (длина волны 635 нм, мощность 5 мВт) 3 раза в нед в течение 3 мин перед сеансом облучения, начиная с первого дня лечения. Результаты. В группе воздействия НИЛИ отмечалось статистически значимое снижение частоты и тяжести мукозита, а также снижение выраженности болевого синдрома по сравнению с группой стандартной коррекции мукозита. Статистически значимых различий по критерию появления первых симптомов побочных эффектов и по критерию продолжительности мукозита наиболее тяжелой степени выявлено не было. НИЛИ является эффективным и доступным методом, позволяющим существенно снизить частоту и тяжесть побочных эффектов лучевой и химиолучевой терапии.
Мукозит слизистой оболочки полости рта и глотки, рак полости рта и глотки, низкоинтенсивное лазерное излучение, лучевая/химиолучевая терапия
Короткий адрес: https://sciup.org/140254168
IDR: 140254168 | УДК: 616.31-018.78-006.6-084-06:615.849.19 | DOI: 10.21294/1814-4861-2018-17-2-11-17
The effictiveness of low level laser therapy for provention and treatment of radiation-induceed mucositis
Oral mucositis is the most common and significant complication of chemoradiation therapy for oral and pharyngeal cancer. There are no standard methods for preventing and treating this disease. Patients with severe adverse events need expensive supportive care and unplanned treatment breaks. the objective of the study was to assess and optimize the effectiveness of low level laser therapy (LLLT) for prevention and treatment of chemoradiation-induced oral mucositis in patients with oral and pharyngeal cancer. material and methods. Forty-eight patients who received chemoradiation therapy for oral and pharyngeal cancer were enrolled. All patients were randomly divided into two groups. Group I patients (n=28) received standard treatment of chemoradiation-induced complications. Group II patients (n=20) were treated with low level laser therapy (LLLT) at a wavelength of 635 nm, three times a week for three minutes prior to radiation therapy session. results. In the LLLT group, a statistically significant decrease in the frequency and severity of oral mucositis as well as decrease in pain were observed as compared to the group with standard treatment (χ2=64,14, р
Текст научной статьи Эффективность низкоинтенсивного лазерного излучения для профилактики и лечения радиационно-индуцированного мукозита полости рта и глотки
В общей структуре онкологической заболе‑ ваемости злокачественные опухоли головы и шеи составляют около 20 % [1]. В 70 % случаев одним из обязательных компонентов лечения данной ка‑ тегории пациентов являются различные варианты химиолучевой терапии [2]. Наиболее частым и значимым побочным эффектом нехирургического лечения является мукозит – повреждение слизи‑ стой оболочки полости рта и глотки [3]. Кроме того, мукозит является практически неизбежным осложнением аллогенной трансплантации костно‑ го мозга по поводу гемобластозов [4].
Термином «мукозит» описывается клиниче‑ ское состояние, характеризующееся гиперемией и отеком слизистой, а также появлением изъ‑ язвлений и фибринозного налета. Субъективно мукозит проявляется выраженным болевым синдромом и сухостью во рту, что приводит к на‑
рушению жевания и глотания [5]. Общая частота мукозитов III–IV степени варьирует от 34 до 78 % и зависит от суммарно‑очаговой дозы, режима фракционирования, использования химиотерапии, возраста и пола пациента, состояния полости рта [6]. Его коррекция может потребовать зондового питания, незапланированных перерывов в лече‑ нии и интенсивной поддерживающей терапии. C увеличением агрессивности режимов лучевой и химиотерапии важность мукозита как фактора, лимитирующего токсичность лечения, возрастает, делая его коррекцию приоритетной проблемой клинической онкологии [7]. Коррекция данного осложнения включает как локальное воздействие на слизистую, так и системные лекарственные и нефармакологические методы лечения [8]. Среди нефармакологических методов особое место за‑ нимает низкоинтенсивное лазерное излучение (НИЛИ), механизмы действия которого изучаются в течение последних 20 лет [9]. Предполагается, что излучение гелий‑неонового лазера красного и ближнего инфракрасного диапазона (длина волны 600–1100 нм) низкой мощности (до 100 мВт/см2) способно воздействовать на внутриклеточные фотоакцепторы, запуская первичные фотобиоло‑ гические реакции на молекулярном, субклеточном и клеточном уровне и повышая функциональную активность клеток [10].
Продемонстрировано, что НИЛИ уменьшает частоту и тяжесть мукозита как у пациентов, полу‑ чающих лучевую/химиолучевую терапию по пово‑ ду опухолей полости рта и глотки, так и у больных, перенесших трансплантацию костного мозга [11]. Исследования, посвященные изучению эффектив‑ ности НИЛИ как метода профилактики и лечения мукозита, выполнялись при различных вариантах лазерного воздействия (длина волны, интенсив‑ ность, зона воздействия, длительность сеансов и интервалы между ними), что существенно затруд‑ няет сравнение и интерпретацию результатов. Не предложены оптимальные режимы воздействия, которые могут быть эффективно использованы у большинства пациентов [12].
Цель исследования – изучение эффективности низкоинтенсивного лазерного излучения красного диапазона для профилактики и лечения мукозита у пациентов, получающих лучевое/химиолучевое лечение по поводу рака слизистой полости рта и глотки.
Материал и методы
Исследование проводилось в рамках первой фазы клинического протокола в соответствии с разрешением локального этического комитета Нижегородской государственной медицинской академии. Все пациенты подписывали информи‑ рованное согласие на участие в исследовании. Всего в протокол были включены 48 больных со злокачественными новообразованиями полости рта (n=30) и глотки (n=18), которым проводилась лучевая/химиолучевая терапия по поводу данного заболевания. Большинство пациентов (85 %) со‑ ставили мужчины.
Первая и вторая стадии опухолевого процесса были диагностированы у 12 (25 %), третья и четвер‑ тая – у 36 (75 %) человек. Лучевая/химиолучевая терапия в качестве основного метода лечения была проведена у 38 (79 %) больных. Суммарно‑очаговая доза составила от 64 до 70 Гр в зависимости от плана облучения. Предоперационный курс лучевой терапии (СОД 44–46 Гр) получили 3 пациента, по‑ слеоперационный (СОД 44–50 Гр) – 7 пациентов. Облучение проводилось на линейных ускорителях PhilipsSL 75 (6 МэВ), Varian Clinac 600 (6 МэВ) и Novalis Tx (6 МэВ) и гамма‑аппарате Terabalt (60Co) в режиме стандартного фракционирования (2 Гр в день, 5 дней в нед). Были реализованы 2D‑ (29 пациентов), 3D‑конформное (15 пациентов) и IMRT (4 пациента) планы облучения. Большинству пациентов (n=38, 79 %) был проведен курс химио‑ лучевой терапии, 10 больным – лучевая терапия без дополнительных воздействий (таблица).
Пациенты случайным образом были разделены на две группы. В первой группе (n=28) проводилась профилактика и коррекция мукозита в соответствии со стандартами клиники (полоскание полости рта антисептиком и отварами трав с противовоспали‑ тельным эффектом, анальгетики, кортикостероиды, антибиотики и противогрибковые препараты). Во второй группе больным дополнительно проводи‑ лось местное бесконтактное НИЛИ на слизистую оболочку полости рта. Группы были сопоставимы по локализации, распространенности, морфоло‑ гическому строению новообразований, возрасту и полу пациентов, а также не различались в от‑ ношении планов облучения.
Низкоинтенсивное лазерное излучение вы‑ полняли с использованием аппарата «Лазмик» (НИЦ Матрикс, Россия) с длиной волны 635 нм и мощностью излучения 5 мВт, сертифицированного для применения в России. Профилактика мукозита проводилась 3 раза в нед перед сеансом лучевой/ химиолучевой терапии; вся область слизистой обо‑ лочки обрабатывалась большим пятном НИЛИ с экспозицией 3 мин. Никаких побочных явлений, кроме чувства небольшого тепла в полости рта, пациенты не ощущали.
Оценка тяжести побочных эффектов облуче‑ ния со стороны слизистой оболочки полости рта проводилась по следующим критериям: макси‑ мальная степень тяжести мукозита на протяже‑ нии курса лечения (в соответствии со шкалой RTOG/ERTOG) [13], продолжительность муко‑ зита наиболее тяжелой степени (в днях), сроки появления клинических симптомов мукозита с момента начала облучения и необходимость назна‑ чения различных анальгетиков (местная анестезия лидокаин‑спреем, нестероидные противовоспа‑ таблица
Общая характеристика пациентов
Статистическая обработка результатов прово‑ дилась путем построения таблиц сопряженности с использованием критерия χ2 [14]. В качестве статистически значимого порогового уровня было принято значение р=0,05.
Результаты
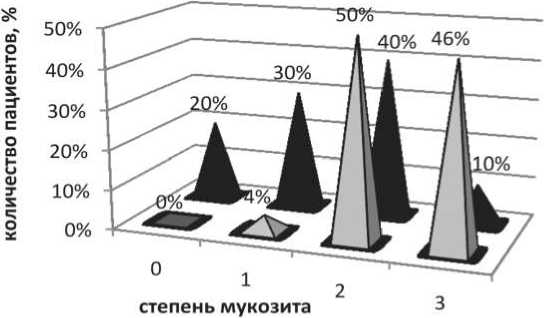
Первым этапом работы был анализ частоты и максимальной степени тяжести мукозита в зависи‑ мости от метода его коррекции. У пациентов, по‑ лучавших коррекцию побочных эффектов лучевой терапии в соответствии со стандартами клиники, му‑ козит I степени был выявлен у 1 (3,6 %), II степени – у 14 (50 %) пациентов, III степени – у 13 (46,4 %) больных. В группе больных с дополнительным применением НИЛИ в 4 (20 %) случаях не наблю‑ далось объективных симптомов мукозита и жалоб в процессе лечения (мукозит нулевой степени). У 6 (30 %) пациентов был зарегистрирован мукозит I степени, т.е. появление гиперемии на слизистой оболочке. У 8 (40 %) пациентов отмечалось появ‑ ление единичных эрозий и налетов на слизистой оболочке – мукозит II степени. Мукозит III степени (сливные налеты на слизистой оболочке и выражен‑ ный болевой синдром) наблюдались у 2 пациентов (рис. 1). Различия между группами оказались ста‑ тистически значимыми (χ2=64,14, р<0,0001).
-
□ Группа стандартной коррекции
-
■ Группа НИЛИ
Рис. 1. Частота и степень тяжести мукозита в зависимости от метода коррекции
степень мукозита
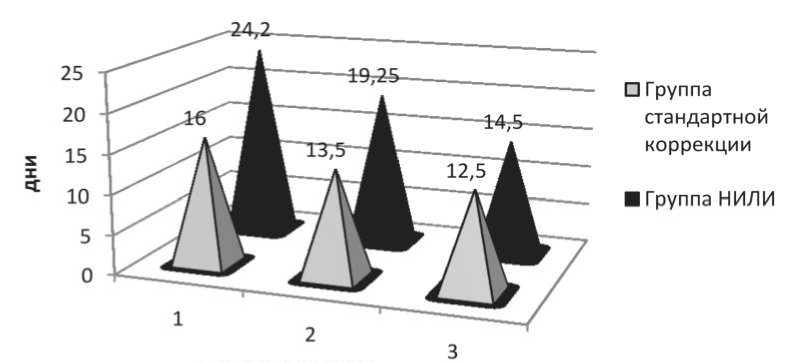
Рис. 2. Сроки появления начальных симптомов мукозита в зависимости от метода коррекции
При анализе сроков появления начальных сим‑ птомов побочных эффектов со стороны слизистой оболочки полости рта (жалобы пациента на боли при приеме пищи и появление гиперемии) выяв‑ лено, что при стандартной коррекции начальные симптомы мукозита I степени появились в среднем на 16‑й день, мукозита II степени – в сроки от 9 до 20‑го дня (в среднем – на 13‑й день). Суще‑ ственный разброс наблюдался при мукозитах III степени. У части пациентов начальные изменения слизистой оболочки появлялись на 6‑й день после начала лучевой терапии, у 6 пациентов гиперемия слизистой оболочки наблюдалась, начиная с 11 дня от начала лучевой терапии. Средние сроки появления симптомов мукозита в этой группе со‑ ставили 10 ± 4 дня.
Появление симптомов мукозита I степени при проведении НИЛИ отмечалось в среднем на 24‑й день от начала лечения, в сроки от 10 до 32 дней, при мукозитах II степени – на 18‑й день (разброс от 14 до 26 дней). Появление лучевых реакций у двух пациентов с мукозитами III степени было зарегистрировано на 12 и 17‑е сут от начала ле‑ чения. Статистически значимые различия между группами отсутствовали (рис. 2).
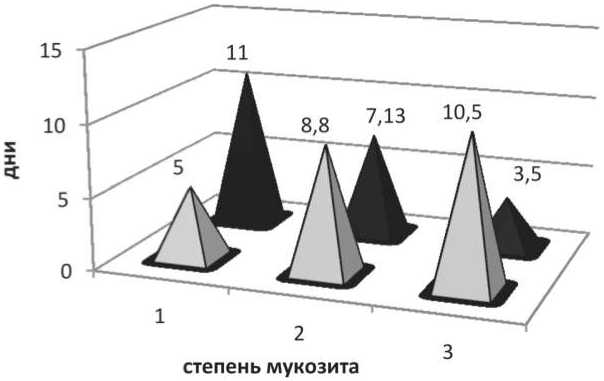
При анализе длительности проявлений мукози‑ та наиболее тяжелой степени было выявлено, что при стандартной коррекции продолжительность мукозита I степени составила 8 дней (1 пациент), II степени – от 5 до 15 дней (в среднем – 8,8 ± 3,1 дня), продолжительность мукозита III степени – от 6 до 16 дней (в среднем – 10,3 ± 3,0 дня). При применении НИЛИ продолжительность мукозита I степени составила от 7 до 19 дней (в среднем – 11,8 ± 4,5 дня), II степени – от 3 до 10 дней (в среднем – 7 ± 3,1 дня), мукозита III степени – от 3 до 4 дней (в среднем – 3,5 дня). Статистически значимых различий между группами не выявлено (χ2=1,97, р=0,37) (рис. 3).
При оценке выраженности болевого синдрома выявлено, что в группе со стандартной коррекцией осложнений обезболивание не потребовалось 4
□ Группа стандартной коррекции
■ Группа НИЛИ
Рис. 3. Продолжительность мукозита наиболее тяжелой степени в зависимости от метода его коррекции
вид анальгезии
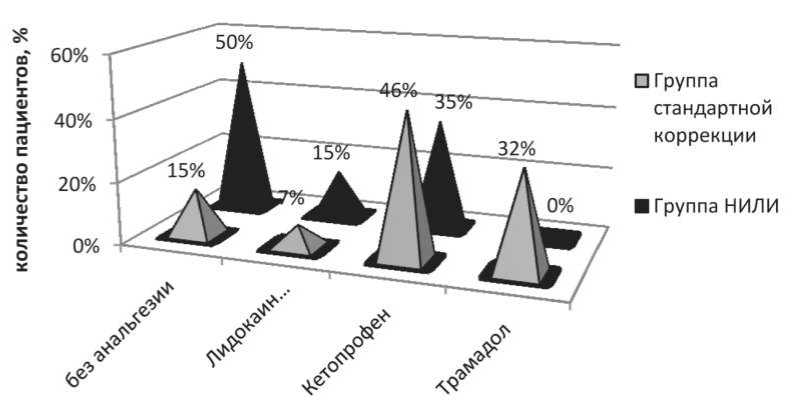
Рис. 4. Необходимость использования обезболивающих препаратов в зависимости от метода его коррекции
(14 %) пациентам, 2 (7 %) больным было назначено местное обезболивание («Лидокаин‑спрей» для местной анестезии), 13 (46 %) – обезболивание Ке‑ топрофеном, 9 (32 %) – введение Трамадола (рис. 4). В группе с профилактическим применением ла‑ зерного излучения в обезболивании нуждались 10 (50 %) пациентов. Из них 3 (15 %) получили местное обезболивание, 7 (35 %) – инъекции Ке‑ топрофена. Различия между группами оказались статистически значимыми (χ2=29,29, р<0,0001).
Обсуждение
Проведенное исследование продемонстриро‑ вало, что низкоинтенсивное лазерное излучение красного диапазона (длина волны 635 нм) является эффективным методом профилактики и лечения лучевого мукозита слизистой оболочки полости рта и глотки. Использование НИЛИ позволило до‑ стичь статистически значимого снижения частоты и тяжести побочных эффектов по сравнению с контрольной группой, что соответствует данным литературы [15]. Кроме того, применение НИЛИ способствовало более позднему появлению сим‑ птоматики и снижению длительности мукозита наиболее тяжелой степени, что совпадает с резуль‑ татами, представленными в работе P.A.G. Carvalho et al. [16].
Важным критерием, характеризующим каче‑ ство жизни пациентов в процессе лучевой/химио‑ лучевой терапии, является степень выраженности болевого синдрома и потребность в анальгетиках. При сильной боли пациенты с опухолями по‑ лости рта и глотки испытывают затруднения жевания и глотания, что приводит к дополнитель‑ ному истощению и повышению риска системных осложнений, особенно в условиях химиолучевого лечения. Наше исследование подтвердило, что использование НИЛИ позволяет полностью от‑ казаться от назначения опиоидных анальгетиков даже при развитии мукозита III степени. Различия между сравниваемыми группами по критерию необходимости использования обезболивающих оказались статистически значимыми. Полученные результаты соответствуют данным A.P. Gautam et al. [17].
При использовании НИЛИ с длиной волны 635 нм, мощностью излучения 5 мВт в данной работе мы доказали, что среднее время появления признаков лучевого мукозита II степени более позднее, чем при использовании лазерного излу‑ чения 660 нм при мощности излучения 5 и 15 мВт, применявшегося в работе P.A.G. Carvalho et al. [16]. Развитие мукозита II степени при НИЛИ мощно‑ стью 15 мВт в среднем наблюдалось на 13,5 день (разброс – 6–26 дней), мощностью 5 мВт – на 9,8 день (разброс – 4–14 дней), в то время как в нашей работе среднее начало развития мукозита II степени приходилось на 18,9 ± 4,4 дня (разброс – 14–26 дней).
Таким образом, проведенное исследование про‑ демонстрировало, что НИЛИ является эффектив‑ ным методом, позволяющим существенно снизить частоту и тяжесть побочных эффектов лучевой и химиолучевой терапии.
Работа выполнена при частичной поддержке гранта РФФИ 16-02-00670 «Разработка метода профилактики и лечения побочных эффектов лучевой терапии на основе низкоинтенсивного лазерного излучения».
Список литературы Эффективность низкоинтенсивного лазерного излучения для профилактики и лечения радиационно-индуцированного мукозита полости рта и глотки
- Пачес А.И. Опухоли головы и шеи. М., 2000. 480.
- Болотина Л.В., Владимирова Л.Ю., Деньгина Н.В., Новик А.В., Романов И.С. Практические рекомендации по лечению злокачественных опухолей головы и шеи. Злокачественные опухоли. 2016; 4. Спецвыпуск 2: 55-63.
- Jensen S.B., Peterson D.E. Oral mucosal injury caused by cancer therapies: current management and new frontiers in research. J Oral Pathol Med. 2014 Feb; 43 (2): 81-90. DOI: 10.1111/jop.12135
- Silva G.B.L., Mendonça E.F., Bariani C., Antunes H.S., Silva M.A.G. The prevention of induced oral mucositis with low-level laser therapy in bone marrow transplantation patients: a randomized clinical trial. Photomed Laser Surg. 2011 Jan; 29 (1): 27-31. DOI: 10.1089/pho.2009.2699
- Масленникова А.В., Балалаева И.В., Гладкова Н.Д., Карабут М.М., Киселева Е.Б., Иксанов Р.Р., Ильин Н.И., Сокуренко В.П. Прогнозирование степени тяжести мукозита слизистой оболочки полости рта методом оптической когерентной томографии. Вопросы онкологии. 2009; 55 (5): 572-579.


