Эхинококковое поражение позвоночника у ребенка, осложненное патологическим переломом тела Th10 позвонка
Автор: Арсениевич Владислав Бранкович, Лихачев Сергей Вячеславович, Зарецков В.В.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинические исследования
Статья в выпуске: 2 (18), 2016 года.
Бесплатный доступ
В статье представлен клинический случай хирургического лечения эхинококкового поражения позвоночника, осложненного патологическим переломом тела Th10 позвонка у ребенка 12 лет.
Эхинококк позвоночника, патологический перелом, реконструктивные вмешательства
Короткий адрес: https://sciup.org/142211403
IDR: 142211403
Текст научной статьи Эхинококковое поражение позвоночника у ребенка, осложненное патологическим переломом тела Th10 позвонка
В настоящее время эхинококкоз продолжает оставаться опасным паразитарным заболеванием [1]. По данным ВОЗ эхинококком поражено около 1 млн человек, причем у этих больных в костях паразит локализуется в 0,2-2% случаев. В данной группе изменения в позвоночнике наблюдаются у 45–50 % пациентов. Частота поражения позвоночника объясняется наличием прямых венозных анастомозов между системой воротной вены и вен позвоночника [2]. В России к 2006 г. за предшествующие 15 лет произошел трехкратный рост заболеваемости эхинококкозом, причем 14,4 % среди больных составляют дети [3]. Что касается поражений позвоночного столба, то согласно обзору литературы Andreas Neumayr, к 2013 году в мировой литературе обнаружено 367 публикаций, описывающих 467 случаев спинального эхинококкоза. При этом 9 статей посвященных данной патологии, из которых 2 описывают эхинококкоз позвоночника у детей, русскоязычные [4].
Впервые хирургическое вмешательство у пациента с эхинококковым поражением позвоночника выполнено Reydellet в 1819 г. [5]. До 80-х годов ХХ века оперативное лечение спинального эхинококкоза преимущественно осуществлялось при неврологическом дефиците, связанном со сдавлением содержимого позвоночного канала эхинококковыми кистами и заключалось в декомпрессивной ляминэктомии [6,7]. Позволяя в ряде случаев достичь регресса неврологической симптоматики, подобная тактика в дальнейшем зачастую приводила к формированию грубых постляминэктомических кифотических деформаций. Оптимальный объем хирургического вмешательства на современном этапе включает в себя максимально возможную резекцию пораженной кости, коррекцию деформации и стабильную фиксацию позвоночника. Необходимой составляющей лечения является прием антигельминтных препаратов в пред- и послеоперационном периоде и местное применение сколицидных препаратов интраоперационно. Учиты- вая относительную радикальность вмешательства, в 18-50% случаев в дальнейшем возможны рецидивы заболевания [8].
Явная недостаточность в отечественной литературе сообщений о хирургической тактике при эхинококкозе повоноч-ника у детей позволяет нам представить собственное клиническое наблюдение.
Клиническое наблюдение
В консультативно-диагностическое отделение Саратовского НИИТО в мае 2015 года обратились родители мальчика О., 2003 года рождения. Ребенок постоянно проживает в одном из сел Саратовской области. На момент обращения пациент предъявлял жалобы на боли в грудном отделе позвоночника и быструю утомляемость, которые появились около 3 месяцев назад без видимой причины.
При компьютерной томографии (КТ) определяется кифотическая деформация нижнегрудного отдела позвоночника с вершиной кифоза на уровне Тн10 позвонка, угол сегментарного кифоза 30,9 гр. Определяется патологический перелом тела Тн10 позвонка со снижением его высоты на 2\3. Sag размер тела Тн10 позвонка=3,8 × 11,4 × 17 мм. Структура тела неоднородна: множественные очаги деструкции, разрушающие кортикальный слой, сливающиеся между собой на фоне остеосклероза и выполненные включениями жидкостной плотности, распространяющиеся экстравертебрально как кпереди, так и в позвоночный канал (деформация не менее 7,5 мм). Кортикальный слой истончен, фрагментарно не прослеживается. Деформация дурального мешка на уровне Тн10 позвонка составляет до 7,5 мм (рис. 1). Паравертебрально на уровне Тн8-Тн11 позвонков, преимущественно слева выявляется многокамерное обьемное образование жидкостной плотности, округлой формы, с четким, неровным контуром, размером 63 × 58 × 49 мм. Образование прилежит к диафрагме, нисходящему отделу аорты. Выявляется нарушение структуры тела Тн11 позвонка: на фоне остеосклероза зоны пониженной плотности, сливающие- ся между собой (не менее 4\5 обьема тела). Высота тела снижена до 7 мм, нарушена целостность верхней замыкательной пластинки.
В ходе дифференциальной диагностики выполнен имму-ноферментный анализ (ИФА) – определение титра антител к эхинококку в сыворотке крови. Получен высокий (1:400) титр антител. Проведено дополнительное комплексное обследование: ультразвуковое исследование (УЗИ) органов брюшной полости, рентгенография легких, магнитно-резонансное томографическое (МРТ) сканирование. Эхинококковые кисты выявлены только в грудном отделе позвоночника на уровне Th10-Th11 позвонков.
После консультации у инфекциониста-паразитолога, на основании жалоб, анамнестических данных и результатов лучевого и серологического исследования ребенку выставлен следующий диагноз: «Эхинококкоз позвоночника с паравертебральным и эпидуральным распространением. Патологический перелом тела Th10 позвонка. Патологический сегментарный кифоз». В течение 2 недель проводилась терапия альбендазолом в плане предоперационной подготовки. Мальчик 15.06.2015 госпитализирован в травматолого-ортопедическое отделение №3 института (история болезни №3978), где 16.06.2015 ему было выполнено трехэтапное оперативное вмешательство: Торакотомия слева, эхинококкотомия/эхинококкэктомия, резекция тел Th10,11 позвонков. Коррекция деформации позвоночника полисегментарной транспедикулярной конструкцией. Вентральный спондилодез имплантом MESH, остеоиндуктивным материалом. В ходе вмешательства с целью профилактики дис-семинации процесса применялась обработка тканей раствором йода, введение в крупные кисты 50% раствора глицерина после аспирации содержимого. Длительность операции составила 3 часа 15 минут, кровопотеря 250 мл. Эхинококковые кисты, а также резецированные несколькими фрагментами тела Th10, Th11 позвонков доставлены в морфологическую лабораторию.
Результаты морфологического исследования
№ 2689-2697 (кисты, хитиновые оболочки) - в присланном материале хитиновые оболочки, мелкие пузыри эхинококка.
№ 2698-2702 (ткани после резекции позвонка) - в присланном материале рыхлая фиброзная ткань, нервные волокна с очагами кровоизлияний, имеется слабая лимфоцитарная инфильтрация и фрагменты хитиновой оболочки. Множественные мелкие пузыри эхинококка. Фрагменты губчатой костной ткани, местами в межбалочных пространствах рыхлая фиброзная ткань с большим количеством полнокровных сосудов, в других - жировая ткань со свежими кровоизлияниями. Фрагменты волокнистого хряща с дистрофическими изменениями.
Результаты послеоперационного лучевого исследования
Состояние после оперативного лечения - резекции тел Th10,Th11 позвонков, установки сетчатого протеза, фиксации сегментов Th8-L1 транспедикулярной системой (рис. 2). Положение импланта MESH и металлоконструкции удовлетворительное. Результат послеоперационного КТ – исследования представлен на рис. 1.
Послеоперационный период протекал без осложнений. Пациент активизирован на 3-е сутки после вмешательства и выписан на амбулаторное лечение под наблюдение инфекциониста-паразитолога на 12-й день. При контрольном осмотре через 3 и 6 месяцев после операции нестабильности металлоконструкции и потери коррекции не выявлено. Больной продолжает получать альбендазол. Титр антител к эхинококку ниже диагностического уровня.
Заключение
Эхинококкоз позвоночника является достаточно редким заболеванием, поэтому и встречаются ошибки диагностики и лечения, связанные с низкой настороженностью специалистов в отношении этого диагноза. Для выявления и дифференциальной диагностики гельминтоза в комплекс исследований обязательно должны быть включены современные методы: реакция иммуноферментного анализа (ИФА) на эхинококкоз, МРТ сканирование, КТ пораженной области [9]. Обязательна
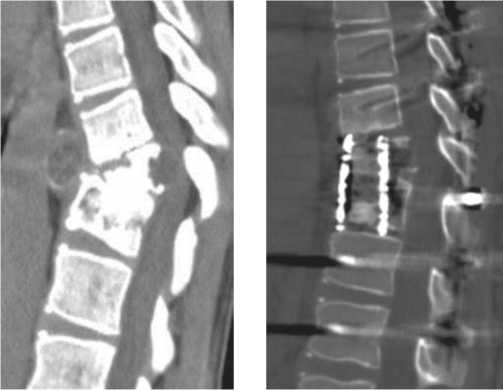
Рис. 1. КТ грудного отдела позвоночника больного О. до и после операции
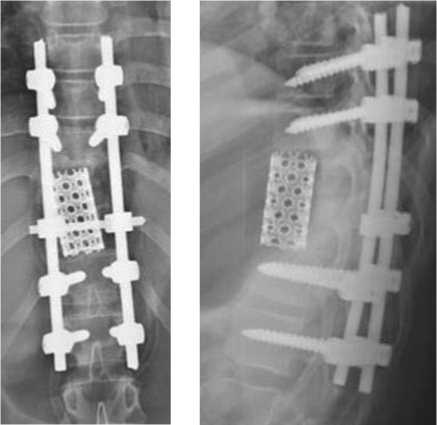
Рис. 2. Рентгенография грудного отдела позвоночника больного О. после операции гистологическая верификация интраоперационно полученного материала. Соблюдение принципов апаразитарности и антипаразитарности хирургического вмешательства, специфическое медикаментозное лечение в пред- и послеоперационном периоде и максимально радикальный подход в лечении этой группы пациентов в сочетании с применением современных металлоконструкций позволяет достичь ранней реабилитации ребенка, а также снизить риск рецидива эхинококкоза.
Список литературы Эхинококковое поражение позвоночника у ребенка, осложненное патологическим переломом тела Th10 позвонка
- Абдоков А.А. Клиническая оценка принципов апаразитарности и антипаразитарности в хирургии эхинококкоза печени. Автореферат дис. канд. мед. наук. 2012.
- Мушкин А.Ю., Першин А.А., Коваленко К.Н. эхинококковое поражение позвоночника у ребенка. Хирургия позвоночника. 2006;1: 66-71.
- Сергиев В.П., Филатов Н.Н. Инфекционные болезни на рубеже веков. Осознание биологической угрозы. М.: Наука, 2007. 572 с.
- Neumayr A. et al. Spinal cystic echinococcosis-a systematic analysis and review of the literature: part 2. Treatment, follow-up and outcome. PLoS Negl Trop Dis. 2013;9: 1-9.
- Pamir M. N., Ozduman K., Elmaci I. Spinal hydatid disease. Spinal Cord. 2002; 4: 153-160.
- Murray RO, Haddad F. Hydatid disease of the spine. JBone Joint Surg 1959; 41: 499 -506.
- Morshed AA. Hydatid disease of spine. Neurochirurgia 1977; 20: 211-215.
- Gouse M. et al. Recurrent Echinococcal Infection of the Lumbar Spine: An 11 Year Follow-up. Asian spine journal. 2013; 1: 39-43.
- Зиятдинов К. М., Закирова Э. М., Абдуллин Р. Р. Случай рецидива эхинококкоза, осложненного реактивным остеомиелитом. Казанский медицинский журнал. 2011; 2: 296-299.


