Экспрессия генов множественной лекарственной устойчивости и монорезистентности при немелкоклеточном раке легкого
Автор: Юмов Е.Л., Цыганов М.М., Литвяков Николай Васильевич, Полищук Татьяна Владимировна, Миллер Сергей Викторович, Родионов Е.О., Тузиков Сергей Александрович
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Лабораторные и экспериментальные исследования
Статья в выпуске: 1 (61), 2014 года.
Бесплатный доступ
Была изучена экспрессия генов множественной лекарственной устойчивости (МЛУ) и монорезистентности в нормальной ткани бронхов и опухолевой ткани немелкоклеточного рака легкого (НМРЛ) после неоадъювантной химиотерапии (НАХТ) по схеме винорельбин/карбоплатин. В исследование включено 27 больных НМРЛ ТNM. Материалом для исследования служила 2-40-30нормальная ткань бронхов, нормальная ткань легких и опухолевая ткань, которые забирались во время оперативного вмешательства после курсов НАХТ. Уровень экспрессии 9 генов МЛУ: ABCB1, ABCB2, ABCC1, ABCC2, ABCС5, ABCG1, ABCG2, GSTP1, MVP, и 7 генов монорезистентности: BRCA1, ERCC1, RRM1, TOP1, TOP2A, TUBB3, TYMS оценивали при помощи обратнотранскриптазной количественной ПЦР в режиме реального времени (RT-qPCR). Показан высокий уровень экспрессии некоторых генов МЛУ и монорезистентности в бронхах ( АВСВ1, АВСВ2, ABCG1, ERCC1, GSTP1 и MVP), по сравнению с опухолевой тканью, у больных T 1-2 ( ABCG1, ABCG2 и ERCC1 ) и при аденокарциноме ( BRCA1, MVP и ABCB1 ), по сравнению с плоскоклеточным раком. Установлена тенденция к снижению уровня экспрессии генов МЛУ и монорезистентности в опухоли больных с частичной регрессией, по сравнению с опухолью больных со стабилизацией процесса, что соответствует ранее полученным данным на опухоли молочной железы о снижении экспрессии генов МЛУ после химиотерапии у пациентов с хорошим непосредственным эффектом.
Рак легкого, рнк, экспрессия, гены множественной лекарственной устойчивости, гены монорезистентности
Короткий адрес: https://sciup.org/14056394
IDR: 14056394 | УДК: 616.24-006.6:615.017:575.113
Exspression of mdrgenes and monoresistance genes in nonsmallcell lung cancer
We studied the expression of multidrug resistance genes (MDR) and monoresistance genes in normal bronchial tissue and tumor tissue of the non-small cell lung cancer (NSCLC) after neoadjuvant chemotherapy (NACT) (vinorelbine-carboplatine). The study included 30 patients with NSCLC (ТNM). Normal bronchial tissue, normal lung tissue and tumor tissue collected during surgery following neoadjuvant 2-40-30)chemotherapy (NACT) served as a material of the study. The expression levels of MDR genes ( ABCB1, ABCB2, ABCC1, ABCC2, ABCС5, ABCG1, ABCG2, GSTP and MVP, and monoresistance genes ( BRCA1, ERCC1, RRM1, TOP1, TOP2A, TUBB3 and TYMS) were estimated by quantitative reverse transcriptase PCR (RT-qPCR). The expression levels of some MDR genes and monoresistance genes ( АВСВ1, АВСВ2, ABCG1, ERCC1, GSTP1 and MVP) were significantly higher in the bronchi than in tumor tissue. The expression of ABCG1, ABCG2 and ERCC1 genes was higher in patients with Tcancer than in patients with Tcancer. Patients with adenocarcinoma had higher expression 1-2 3-4 of BRCA1, MVP and ABCB1 genes than patients with squamous cell lung cancer. A tendency towards reduction in the expression level of MDR-genes and monoresistance genes was observed in patients with partial tumor regression compared to that observed in patients with stable disease. These findings were consistent with the previous data on reduction in the MDR-gene expression after chemotherapy with a good response in breast cancer patients.
Текст научной статьи Экспрессия генов множественной лекарственной устойчивости и монорезистентности при немелкоклеточном раке легкого
СИБИРСКИЙ ОНКОЛОГИЧЕСКИЙ ЖУРНАЛ. 2014. № 1 (61)
В большинстве развитых стран рак легкого является наиболее распространенной формой злокачественного новообразования. В России ежегодно диагностируется более 52 тыс. новых случаев (86,7 на 100 тыс. населения), при этом выявляемость больных с I–II стадиями составляет 26,4 %, с III и IV стадиями – 31,8 % и 38,3 % соответственно [2, 8, 17].
Несмотря на постоянное совершенствование хирургического метода, заметной тенденции к улучшению показателей выживаемости за последние годы не наблюдается. Обобщенные данные ряда клиник показывают, что после радикальных хирургических вмешательств 5-летняя выживаемость больных немелкоклеточным раком легкого (НМРЛ) II стадии составляет в среднем 46 %, с IIIА–В стадиями не превышает 11–15 % [6, 11]. Таким образом, подтверждается необходимость использования системной терапии у данной категории пациентов. Химиотерапия в случаях резек-табельного рака легкого может применяться как до операции, так и после нее. При этом преимущества того или иного режима химиотерапии находятся в процессе изучения, и нет пока однозначной точки зрения в плане рекомендаций по ее применению в комбинированном лечении НМРЛ [1, 5, 7, 17].
Важнейшим ограничением конвенциональной химиотерапии рака является химиорезистентность, которая может быть как предсуществующей, так и формироваться в процессе лечения и обусловливаться повышением экспрессии энергозависимых транспортеров лекарств ( ABCB1 , ABCC1 , ABCC2 , ABCG1 , ABCG2 , MVP ), осуществляющих выброс цитостатических препаратов из опухолевых клеток против градиента концентрации [13].
Кроме этого, чувствительность опухоли к отдельным препаратам коррелирует с экспресси-онными характеристиками некоторых молекул, которые называют маркерами монорезистентности. Например, повышенная экспрессия ферментов репарации ДНК, в частности ERCC1 и ХRCC1, позволяет опухоли нейтрализовать воздействие препаратов платины и алкилирующих агентов [10]. Для таксанов и винорельбина важна экспрессия в опухоли β3-тубулина (TUBB3) – основного строительного материала микротрубочек, которые разрушают таксаны и винорельбин. При НМРЛ высокая экспрессия TUBB3 связана с хорошим ответом на адъювантную химиотерапию по схеме цисплатина и винорельбина [14]. Настоящее исследование посвящено изучению механизмов, участвующих в реализации эффекта неоадъювантной химиотерапии (НАХТ) немелкоклеточного рака легкого, которые связаны с экспрессией генов множественной лекарственной устойчивости (МЛУ) и монорезистентности.
Цель исследования – изучить экспрессию генов МЛУ и монорезистентности в нормальной ткани бронхов и опухолевой ткани немелкоклеточного рака легкого после проведения неоадъювантной химиотерапии по схеме винорельбин/карбоплатин.
Материал и методы
В исследование включены 27 больных немелкоклеточным раком легкого Т2–4N0–3M0, получавших лечение в клиниках ФГБУ «НИИ онкологии» СО РАМН. Исследование проведено в соответствии с Хельсинкской декларацией 1964 г. (исправленной в 1975 и 1983 гг.), получено разрешение локального этического комитета НИИ онкологии СО РАМН и информированное согласие пациентов. Пациенты получали комбинированное лечение: 2 курса НАХТ по схеме винорельбин (35 мг/м2) / карбоплатин (AUC 6), радикальное хирургическое вмешательство и 3 курса химиотерапии в адъювантном режиме по той же схеме.
Распределение больных по полу: мужчин – 23 (85,2 %), женщин – 4 (14,8 %). Медиана возраста – 57,8 года (диапазон 46–67 лет). Центральный рак выявлен у 15 (55,5 %) больных, периферический рак – у 12 (44,5 %). По морфологии плоскоклеточный рак выявлен у 18 (66,7 %) больных, реже встречалась аденокарцинома – у 7 (25,9 %), на долю карциносаркомы и крупноклеточного рака пришлось по 1 случаю (3,7 %). Стадии заболевания: IIА стадия была диагностирована у 3 (11,1 %) больных, IIB стадия – у 6 (22,2 %), IIIA стадия – у 15 (55,5 %) и IIIB стадия зафиксирована у 3 (11,1 %) пациентов. Объем выполненных операций: реконструктивнопластические – 4 (14,8 %) вмешательства, комбинированные операции – 6 (22,2 %), лобэктомии – 10 (37 %) и пневмонэктомии – 7 (25,9 %) случаев. Всем пациентам выполнялась медиастинальная лимфодиссекция.
Материалом для исследования служила нормальная ткань бронхов, нормальная ткань легких и опухолевая ткань, которые забирались во время оперативного вмешательства после курсов НАХТ. Образцы ткани (~60–70 мм3) помещали в раствор
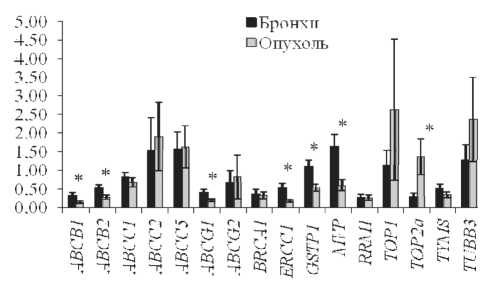
Рис. 1. Экспрессия генов МЛУ и монорезистентности в опухолевой ткани легкого и нормальных бронхах после проведения НАХТ.
Примечание: * – различия между выборками статистически значимы
RNAlater (Ambion, USA) и сохраняли при температуре –80ºС (после 24-часовой инкубации при +4ºС) для дальнейшего выделения РНК. Тотальную РНК выделяли с помощью набора RNeasy mini kit Plus, содержащего ДНК-азу I (Qiagen, Germany) с добавлением в раствор РНК ингибитора РНК-аз Ribo-LockTM (Fermentas, Lithuania). RIN составил 6,6–8,0, определялся при помощи системы капиллярного электрофореза TapeStation (Agilent Technologies, USA). Концентрацию и чистоту выделения РНК оценивали на спектрофотометре NanoDrop-2000 (Thermo Scientific, USA) (концентрация РНК составила 75–210 нг/мкл, А260/А280=1,85–2,15; А260/ А230=1,80–2,22). Для получения кДНК на матрице РНК проводили реакцию обратной транскрипции с помощью набора RevertAid™ (Fermentas, Lithuania) со случайными гексануклеотидами. Уровень экспрессии генов 9 МЛУ: ABCB1, ABCB2, ABCC1, ABCC2, ABCС5, ABCG1, ABCG2, GSTP1, MVP, и 7 генов монорезистентности: BRCA1, ERCC1, RRM1, TOP1, TOP2A, TUBB3, TYMS оценивали при помощи обратнотранскриптазной количественной ПЦР в режиме реального времени (RT-qPCR) по технологии TaqMan на амплификаторе Rotor-Gene-6000 (Corbett Research, Australia). ПЦР ставили в объеме 15 мкл с 2,5 ед HotStart Taq polymerase (Sibenzyme, Россия) с соответствующим буфером и 50 нг кДНК. Последовательность праймеров представлена в табл. 1, методика оценки относительной экспрессии генов МЛУ описана ранее [9]. Для калибратора использовали РНК здоровой легочной ткани 10 больных НМРЛ. В качестве результата использовался уровень экспрессии указанных генов относительно GAPDH и нормальной ткани бронхов, вычисляемый по методу Pfaffl [12].
Статистическая обработка данных проводилась с использованием пакета прикладных программ «STATISTICA 8.0» (StatSoft Inc., USA). Для проверки гипотезы о значимости различий признака использовали критерий Вилкоксона – Манна – Уитни.
Результаты и обсуждение
После проведенного лечения эффективность НАХТ была оценена с помощью шкалы RECIST у 27 пациентов. Полная регрессия была достигнута в 1 (3,7 %), частичная регрессия – в 4 (14,8 %) случаях, а наиболее часто встречался эффект стабилизации процесса – в 22 (81,5 %) наблюдениях.
Было установлено, что в нормальных бронхах экспрессия генов: АВСВ1 , АВСВ2 , ABCG1 , ERCC1 , GSTP1 и MVP после проведения НАХТ значительно выше, чем в опухолевой ткани, за исключением гена TOP2a , экспрессия которого в опухоли выше, чем в бронхах (рис. 1), т. е. противоопухолевые химиопрепараты накапливаются больше в опухолевой ткани легких, а не в бронхах.
На следующем этапе оценили связь экспрессии генов МЛУ и монорезистентности с основными клинико-морфологическими параметрами. Не было установлено связи экспрессии изучаемых генов в опухоли с возрастом пациентов (данные не представлены) и лимфогенным метастазированием (табл. 2).
У больных с опухолью, соответствующей Т3–4, отмечалась сниженная по сравнению с Т1–2 экспрессия генов ABCG1 , ABCG2 и ERCC1 после НХТ, что может обусловливать более высокую чувствительность опухоли больных с Т3–4 к химиотерапии и карбоплатину, в частности, поскольку известно, что высокая экспрессия генов репарации и ERCC1 определяет устойчивость опухоли легкого к препаратам платины (табл. 2) [16].
При периферической локализации опухоли экспрессия генов MVP и ТОР1 выше, чем при центральной локализации, в 2–3 раза (табл. 3). Аденокарцинома, по сравнению с плоскоклеточным раком, отличалась высокой экспрессией BRCA1 , определяющего резистентность к карбоплатину, и генов MVP и ABCB1 , которые отвечают за устойчивость к винорельбину [18]. Это может явиться одной из важных причин известной в литературе низкой чувствительности аденокарциномы (по
Таблица 1
|
Гены |
Ампликон |
Последовательность |
Дизайн |
|
ABCB1 NM_000927.4 |
93 bp |
F 5'-gattgacagctacagcacgg-3' |
ОД |
|
R 5’-ggtcgggtgggatagttga-3’ |
|||
|
Probe 5’-tgccgaacacattggaaggaaa-3’ |
|||
|
ABCB2 NM_018833.2 NM_000544.3 |
153 bp |
F 5’-ctggtcgtgtgattgacatcct-3’ |
[10] |
|
R 5’-gcaagttgattcgagacatggt-3’ |
|||
|
Probe 5’-aggtgattttgacccccatgccttt-3’ |
|||
|
ABCC1 NM_004996.3 |
87 bp |
F 5’-aggtgggctgcggaaag-3’ |
ОД |
|
R 5’-cggagcccttgatagcca-3’ |
|||
|
Probe 5’-tggctgagatggacaaagtggag-3’ |
|||
|
ABCC2 NM_000392.3 |
85 bp |
F 5’-cctgtcggctctgggaa-3’ |
|
|
R 5’-tgcccttgatggtgatgtg-3’ |
|||
|
Probe 5’-ggactgctgtgggacatagg-3’ |
|||
|
ABCC5 NM_005688.2 |
76 bp |
F 5’-caagagggtaaactggttgga-3’ |
|
|
R 5’-ctaaaatggctgaaatgagagag-3’ |
|||
|
Probe 5’-ggcagtgtgggaagtggaaaa-3’ |
|||
|
ABCG1 NM_004915.3 |
78 bp |
F 5’-cctactacctggccaagaccat-3' |
[10] |
|
R 5’-agtacacgatgctgcagtaggc-3' |
|||
|
Probe 5’-acgtgccctttcagatcatgttcccagt-3’ |
|||
|
ABCG2 NM_004827.2 |
97 bp |
F 5’-aaaggatgtctaagcaggga-3’ |
ОД |
|
R 5’-tgaggccaataaggtgagg-3’ |
|||
|
Probe 5’-tcgaggctgatgaatggagaag-3’ |
|||
|
BRCA1 NM_007294.3 NM_007298.3 NM_007297.3 NM_007300.3 |
107 bp |
F 5’- acagctgtgtggtgcttctgtg -3’ |
|
|
R 5’- cattgtcctctgtccaggcatc -3’ |
|||
|
Probe 5’- catcattcacccttggcacaggtgt -3’ |
|||
|
ERCC1 XM_005258638.1 Все транскрипты |
121 bp |
F 5’- ggcgacgtaattcccgacta -3’ |
|
|
R 5’- agttcttccccaggctctgc -3’ |
|||
|
Probe 5’- accacaacctgcacccagactacatcca -3’ |
|||
|
GAPDH NM_002046.3 |
124 bp |
F 5’-gccagccgagccacatc-3’ |
|
|
R 5’-ggcaacaatatccactttaccaga-3’ |
|||
|
Probe 5’-cgcccaatacgaccaaatccg-3’ |
|||
|
GSTP1 NM_000852.3 |
84 bp |
F 5’- ctggtggacatggtgaatgac -3' |
|
|
R 5’- cttgcccgcctcatagttg -3' |
|||
|
Probe 5’- aggacctccgctgcaaatacatctc -3' |
|||
|
MVP NM_017458.3 |
87 bp |
F 5’-ggaggtgctggaaaaggac-3’ |
|
|
R 5’-tcctcaaaatcaagcagcg-3’ |
|||
|
Probe 5’-ctgcccaacactgccctccat-3’ |
|||
|
RRM1 NM_001033.3 |
94 bp |
F 5’- actaagcaccctgactatgctatcc -3’ |
|
|
R 5’- cttccatcacatcactgaacacttt -3’ |
|||
|
Probe 5’- cagccaggatcgctgtctctaacttgca -3’ |
Последовательность праймеров и проб исследованных генов
Продолжение таблицы 1
|
TOP1 NM_003286.2 |
97 bp |
F 5’-ggcgagtgaatctaaggataatgaa -3’ |
ОД |
|
R 5’- tggatatcttaaagggtacagcgaa -3’ |
|||
|
Probe 5’-accattttcccatcatcctttgttctgagc -3’ |
|||
|
TOP2A NM_001067.3 |
75 bp |
F 5’-agtcgctttcagggttcttgag-3’ |
ОД |
|
R 5’-tttcatttacaggctgcaatgg-3’ |
|||
|
Probe 5’-cccttcacgaccgtcaccatgga-3’ |
|||
|
TUBB3 NM_006086.3 |
71 bp |
F 5’-gggccaagttctgggaagtc-3’ |
|
|
R 5’-cgagtcgcccacgtagttg-3’ |
|||
|
Probe 5’-atgagcatggcatcgaccccagc-3’ |
|||
|
TYMS NM_001071.2 |
91 bp |
F 5’-tctggaagggtgttttgga-3' |
|
|
R 5’-tcccagattttcactccctt-3' |
|||
|
Probe 5’-tctttagcatttgtggatcccttga-3' |
Примечание: все пробы – FAM →BHQ1; NM – номер последовательности РНК в NCBI Nucleotide Database ; bp – пары оснований; F – прямой праймер; R – обратный праймер; ОД – оригинальный дизайн.
Таблица 2
|
Гены |
Размер опухоли |
Лимфогенное метастазирование |
||
|
Т |
Т |
N 0 |
N1–3 |
|
|
ABCB1 |
0,40 ± 0,22 |
0,13 ± 0,05 |
0,25 ± 0,16 |
0,16 ± 0,06 |
|
ABCB2 |
0,33 ± 0,15 |
0,28 ± 0,07 |
0,30 ± 0,10 |
0,28 ± 0,08 |
|
ABCC1 |
0,98 ± 0,78 |
0,56 ± 0,15 |
0,80 ± 0,50 |
0,58 ± 0,17 |
|
ABCC2 |
0,07 ± 0,05 |
0,21 ± 0,06 |
0,26 ± 0,11 |
0,14 ± 0,06 |
|
ABCC5 |
0,65 ± 0,24 |
0,52 ± 0,11 |
0,59 ± 0,18 |
0,53 ± 0,12 |
|
ABCG1 |
0,42 ± 0,17* |
0,17 ± 0,05 |
0,23 ± 0,13 |
0,23 ± 0,06 |
|
ABCG2 |
0,58 ± 0,36* |
0,16 ± 0,06 |
0,24 ± 0,12 |
0,27 ± 0,13 |
|
BRCA1 |
0,10 ± 0,07 |
0,37 ± 0,13 |
0,46 ± 0,23 |
0,23 ± 0,11 |
|
ERCC1 |
0,37 ± 0,09* |
0,13 ± 0,03 |
0,19 ± 0,08 |
0,18 ± 0,05 |
|
GSTP1 |
0,40 ± 0,20 |
0,40 ± 0,16 |
0,24 ± 0,16 |
0,49 ± 0,17 |
|
MVP |
0,63 ± 0,21 |
0,42 ± 0,11 |
0,50 ± 0,17 |
0,45 ± 0,12 |
|
RRM1 |
0,17 ± 0,01 |
0,32 ± 0,11 |
0,14 ± 0,02 |
0,36 ± 0,12 |
|
TOP1 |
0,33 ± 0,19 |
0,21 ± 0,07 |
0,25 ± 0,13 |
0,23 ± 0,08 |
|
TOP2a |
0,76 ± 0,25 |
2,46 ± 1,12 |
1,02 ± 0,63 |
2,61 ± 1,28 |
|
TYMS |
0,25 ± 0,12 |
0,31 ± 0,08 |
0,38 ± 0,10 |
0,26 ± 0,08 |
|
TUBB3 |
0,51 ± 0,07 |
1,21 ± 0,43 |
1,27 ± 0,59 |
0,95 ± 0,43 |
Примечание: * – различия между выборками статистически значимы. СИБИРСКИЙ ОНКОЛОГИЧЕСКИЙ ЖУРНАЛ. 2014. № 1 (61)
Связь экспрессии генов МЛУ и монорезистентности в опухолевой ткани легкого с размером опухоли и лимфогенным метастазированием
Таблица 3
|
Гены |
Гистотип |
Локализация |
||
|
Аденокарцинома |
Плоскоклеточный |
Периферическая |
Центральная |
|
|
ABCB1 |
0,24 ± 0,09* |
0,10 ± 0,03 |
0,26 ± 0,11 |
0,13 ± 0,05 |
|
ABCB2 |
0,33 ± 0,18 |
0,22 ± 0,06 |
0,36 ± 0,10 |
0,21 ± 0,07 |
|
ABCC1 |
0,12 ± 0,06 |
0,76 ± 0,31 |
0,54 ± 0,22 |
0,76 ± 0,33 |
|
ABCC2 |
0,25 ± 0,07 |
0,15 ± 0,07 |
0,12 ± 0,04 |
0,23 ± 0,09 |
|
ABCC5 |
0,25 ± 0,05 |
0,66 ± 0,15 |
0,39 ± 0,09 |
0,71 ± 0,16 |
|
ABCG1 |
0,17 ± 0,05 |
0,22 ± 0,07 |
0,25 ± 0,09 |
0,21 ± 0,07 |
|
ABCG2 |
0,13 ± 0,04 |
0,34 ± 0,17 |
0,31 ± 0,17 |
0,20 ± 0,08 |
|
BRCA1 |
0,64 ± 0,33* |
0,17 ± 0,05 |
0,51 ± 0,23 |
0,16 ± 0,04 |
|
RRM1 |
0,28 ± 0,15 |
0,29 ± 0,13 |
0,28 ± 0,12 |
0,28 ± 0,13 |
|
GSTP1 |
0,13 ± 0,11 |
0,42 ± 0,19 |
0,29 ± 0,11 |
0,52 ± 0,23 |
|
MVP |
1,09 ± 0,62* |
0,30 ± 0,08 |
0,64 ± 0,12* |
0,30 ± 0,13 |
|
ERCC1 |
0,13 ± 0,05 |
0,15 ± 0,05 |
0,25 ± 0,07 |
0,13 ± 0,04 |
|
TOP1 |
0,25 ± 0,22 |
0,14 ± 0,05 |
0,38 ± 0,12* |
0,10 ± 0,04 |
|
TOP2a |
0,38 ± 0,28* |
3,28 ± 1,50 |
0,83 ± 0,21 |
3,34 ± 1,69 |
|
TYMS |
0,37 ± 0,17 |
0,27 ± 0,09 |
0,34 ± 0,10 |
0,25 ± 0,09 |
|
TUBB3 |
2,21 ± 1,08* |
0,87 ± 0,39 |
1,52 ± 0,58 |
0,59 ± 0,31 |
Примечание: * – различия между выборками статистически значимы.
сравнению с плоскоклеточным раком) к химиотерапии [5].
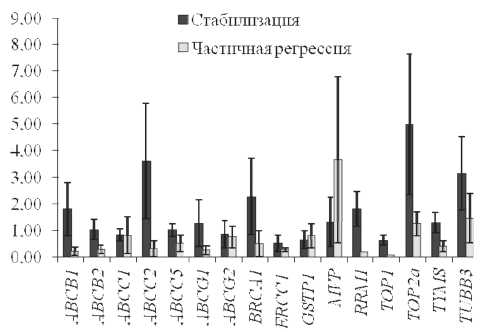
После проведения НАХТ была оценена экспрессия генов МЛУ и монорезистентности в опухолевой ткани у больных с частичной регрессией и стабилизацией. Статистически значимых различий не установлено, что связано с небольшой частотой больных с частичной регрессией (n=4). Однако на рис. 2 хорошо виден низкий уровень экспрессии большинства генов МЛУ и монорезистентности в опухоли легкого больных с частичной регрессией (для генов
АВСВ1
,
АВСВ2
,
ABCC2
,
ABCG1
,
TYMS
снижение на уровне тенденции, 0,05 Рис. 2. Экспрессия генов МЛУ и монорезистентности в опухолевой ткани легкого у больных с различным ответом на НАХТ НАХТ сочеталось с хорошим ответом на лечение. Повышение экспрессии этих генов было связано с отсутствием непосредственного эффекта НАХТ [3, 4, 9]. Динамический процесс формирования Связь экспрессии генов МЛУ и монорезистентности в опухолевой ткани легкого с гистотипом и локализацией опухоли МЛУ, о котором свидетельствует повышенный или сниженный уровень экспрессии генов МЛУ после химиотерапии, может являться универсальным механизмом лекарственной устойчивости опухолей многих локализаций в клинических условиях. Заключение Была изучена экспрессия генов МЛУ и монорезистентности в нормальной ткани бронхов и опухолевой ткани НМРЛ после проведения неоадъювантной химиотерапии по схеме винорельбин/ карбоплатин. Показан высокий уровень экспрессии некоторых генов МЛУ и монорезистентности в бронхах, по сравнению с опухолевой тканью, у больных T1-2 при аденокарциноме по сравнению с плоскоклеточным раком. Установлена тенденция к снижению уровня экспрессии генов МЛУ в опухоли больных с частичной регрессией по сравнению с опухолью больных со стабилизацией процесса, что соответствует нашим данным, полученным на опухоли молочной железы [3, 4, 9]. Работа поддержана грантом ФЦП «Научные и научно-педагогические кадры инновационной России на 2009–2013 гг.» соглашение № 8291 от 27 августа 2012 г.