Экстирпация пищевода после неэффективного стентирования
Автор: Хоробрых Т.В., Моисеев А.Ю., Куткин Н.О., Селезнев А.А., Боблак Ю.А., Колесников А.А., Селезнев И.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 2 (92), 2025 года.
Бесплатный доступ
Введение. Рак пищевода и доброкачественная стриктура в ряде случаев приводят к развитию прогрессирующей дисфагии и выраженным нарушениям питательного статуса пациента. У больных старшей возрастной группы, при наличии длинного списка сопутствующих болезней, стентирование позволяет адекватно решить проблему питания и избежать радикальной травматичной операции с непрогнозируемым исходом. Однако, дислокация стента и/или его несостоятельность при закрытии просвета опухолью или избыточными грануляциями, приводят к рецидиву прогрессирующей дисфагии. Индивидуализированный подход к оценке функциональных параметров состояния больного позволяют планировать радикальное хирургическое лечение. Описание клинического случая. Пациент 82 лет, перенесший эндопротезирование пищевода в больнице по месту жительства. В августе 2023 года обратился в медицинское учреждение с жалобами на затруднение прохождения твердой пищи и дискомфорт в грудной клетке. При комплексном обследовании был обнаружен стеноз дистального отдела пищевода III степени. Принято решение об эндопротезировании пищевода. На фоне проведенного лечения проходимость пищевода восстановилась. Однако, через месяц вновь появились затруднения при прохождении твердой пищи, срыгивания с прожилками крови, слабость, похудел на 10 килограммов за последний месяц. Госпитализирован для уточнения диагноза и решения вопроса о тактике лечения. Цель исследования. Демонстрация успешного выполнения радикального хирургического лечения прогрессирующей дисфагии при опухолевой стриктуре пищевода после неэффективного стентирования. Заключение. Экстирпация пищевода с его одномоментной пластикой желудочным стеблем является операцией выбора при хирургическом лечении злокачественных стенозирующих заболеваний пищевода, когда эндоскопические методы не могут быть применены или становятся неэффективными. Естественно, это осуществляется с учетом индивидуальности каждого клинического случая и требует мультидисциплинарного подхода.
Рак пищеводно-желудочного перехода, плоскоклеточный рак, стентирование пищевода, клинический случай
Короткий адрес: https://sciup.org/142244478
IDR: 142244478 | УДК: 616.329-089 | DOI: 10.17238/2072-3180-2025-2-137-142
Esophageal extirpation after ineffective stenting
Introduction. Esophageal cancer and benign stricture in a number of cases lead to the development of progressive dysphagia and marked disturbances in the nutritional status of the patient. In older patients with a long list of concomitant diseases, stenting allows to adequately solve the nutritional problem and avoid radical traumatic surgery with unpredictable outcome. However, stent dislocation or its failure in case of lumen closure by tumor or excessive granulation leads to recurrence of progressive dysphagia. An individualized approach to the assessment of functional parameters of the patient's condition allows planning radical surgical treatment. Clinical case. The patient is 82 years old, who underwent esophageal endoprosthesis at the hospital of his place of residence. In August 2023, he came to a medical institution with complaints of difficulty in passing solid food and discomfort in the chest. A complex examination revealed a grade III stenosis of the distal esophagus. A decision was made to endoprosthetize the esophagus. On the background of the treatment the patency of the esophagus was restored. However, a month later difficulties in passing solid food, regurgitation with blood streaks, weakness, he lost 10 kilograms of weight during the last month appeared again. He was hospitalized to clarify the diagnosis and decide on the treatment tactics. Purpose of the study. Demonstration of successful performance of radical surgical treatment of progressive dysphagia in esophageal tumor stricture after ineffective stenting. Conclusion. Esophageal extirpation with its one-stage gastric stalk plasty is the operation of choice in the surgical treatment of malignant stenosing esophageal diseases when endoscopic methods cannot be applied or become ineffective. Naturally, it is performed taking into account the individuality of each clinical case and requires a multidisciplinary approach.
Текст научной статьи Экстирпация пищевода после неэффективного стентирования
Стентирование пищевода является стандартным методом паллиативной помощи при доброкачественных и злокачественных стриктурах пищевода, позволяющим эффективно противостоять прогрессирующей дисфагии [1]. Несмотря на миниинвазивность рассматриваемой операции, использование в работе современных материалов, необходимо помнить о возможности развития осложнений во время проведения данной процедуры и в послеоперационном периоде. Осложнения делятся на ранние и отсроченные, а некоторые из них могут потребовать проведения хирургических вмешательств. Обрастание и врастание опухоли в стент – осложнение, по сводным данным, возникает примерно у 14 % пациентов (от 2,5 до 36 %). Применение для стентирования FCSEMS или SEPS, стента с длиной больше, чем стриктура (не менее чем на 2 см), снижает риск врастания опухоли [2, 3]. В любом случае возникшая непроходимость стента и прогрессирующая дисфагия требуют хирургического лечения.
Описание клинического случая
В сентябре 2023 года в клинику факультетской хирургии госпитализирован пациент 82 лет, предъявлявший жалобы на затруднение прохождения жидкой и твердой пищи, срыгивание пищевыми массами или слюной с прожилками крови, слабость. В течение последнего месяца похудел на 10 кг. Ранее пациенту в лечебном учреждении по месту жительства было произведено стентирование пищевода по поводу прогрессирующей дисфагии. После установки стента проходимость пищевода восстановилась, однако через месяц появились вышеуказанные жалобы. Морфологическая диагностика причины стеноза перед эндоскопической установкой стента оказалась неинформативной. Общее состояние пациента при поступлении тяжелое. ИМТ – 26,9. На основании комплексного обследования выявлены: артериальная гипертензия, хроническая почечная недостаточность, двусторонний коксартроз. ECOG – 2. По данным МСКТ в дистальной трети пищевода визуализируется ранее установленный стент длиной 14 см. Начиная с уровня 2,5 см выше бифуркации трахеи отмечается циркулярное утолщение стенок пищевода, распространяющееся каудально, длиной до 75 мм (рис. 1).
При ЭГДС на расстоянии 30 см от резцов в просвете пищевода виден саморасширяющийся стент. Проксимальный конец его прикрыт массивными грануляциями, что суживает просвет в этой зоне до 8 мм. В области сужения множественные эрозии и повышенная кровоточивость тканей. Взята биопсия. Попытка баллонной дилятации и бужирования зоны сужения не привели к стойкому восстановлению проходимости стента. Выявлено отчетливое прорастание опухоли в просвет стента, что делает его удаление технически невозможным. При гистологическом исследовании биопсийного материала диагностирован плоскоклеточный рак пищевода. Клинико-лабораторное исследование, включавшее спирографию, ЭКГ, эхокардиографию, стандартные лабораторные анализы, позволило выявить анемию средней тяжести (снижение гемоглобина до 86 г/л) и отсутствие признаков декомпенсации сопутствующих заболеваний.
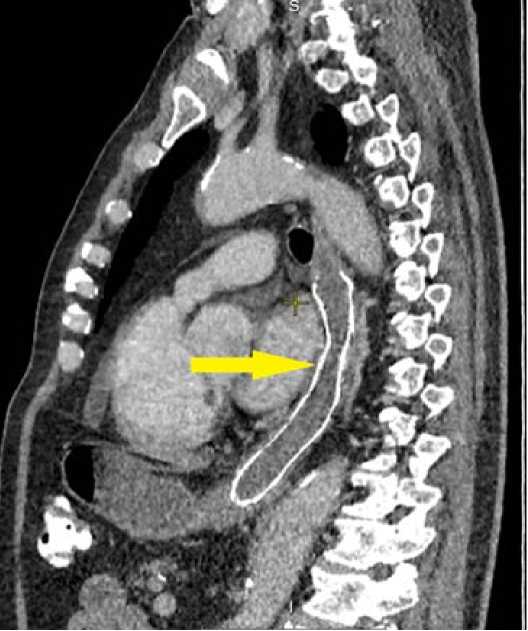
Рис. 1. МСКТ пищевода. Локализация стента
Fig. 1. MSCT of the esophagus. Stent localization
Мультидисциплинарный онкологический консилиум принял решение о возможности хирургического лечения в объеме тораколапароскопической экстирпации пищевода с одномоментной пластикой желудочной трубкой с F2 лимфодиссекцией.
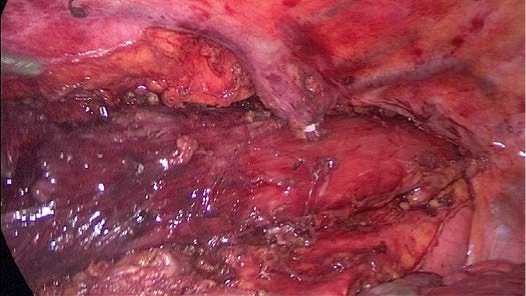
Рис. 2. Мобилизованный пищевод с пересечённой непарной веной
Fig. 2. Mobilized esophagus with transected azygos vein
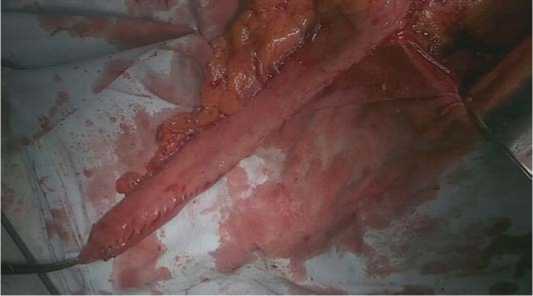
Fig. 3. A graft formed from a large curvature of the stomach
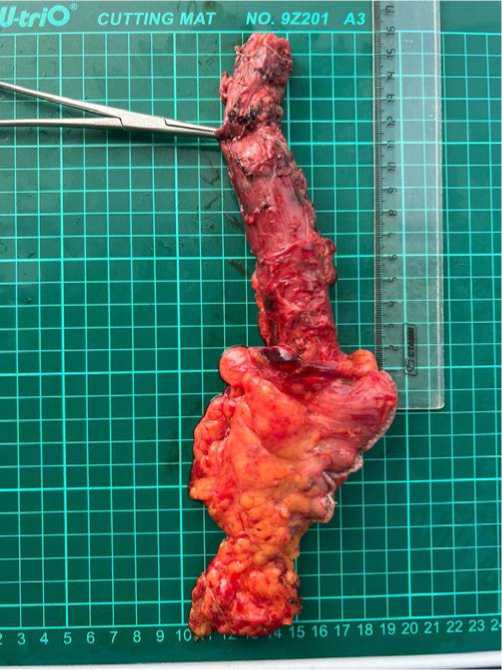
Рис. 4. На фотографии изображен пораженный опухолью макропрепарат
Fig. 4. The photograph shows a macro preparation affected by a tumor
Послеоперационный период протекал гладко. Дренажи убраны на 4 сутки. Раны зажили первичным натяжением. При контрольной рентгеноскопии с пероральным контрастированием: акт глотания не нарушен, водорастворимый контраст свободно проходит через эзофагогастроанастомоз и далее по желудочному кондуиту в петли двенадцатиперстной кишки. Затеков за пределы анастомоза нет. Питание через рот восстановлено в полном объеме. Больной выписан на 15 сутки в удовлетворительном состоянии.
Клинический диагноз: Основной – рак нижней трети пищевода. Гистологически низкодифференцированный плоскоклеточный рак рT3N1M0. Выполненная операция – тораколапароскопическая экстирпация пищевода с одномоментной пластикой желудочной трубкой с F2 лимфодиссекцией. Осложнение – дисфагия 3–4 ст. Стеноз нижней трети пищевода III ст. Эндопротезирование пищевода от 24.08.2023. Сопутствующий – гипертоническая болезнь 2 ст. 2 ст. Риск ССО 3. Двусторонний коксартроз.
При гистологическом исследовании выявлен: инвазивный низкодифференцированный неороговевающий плоскоклеточный рак нижней трети пищевода с прорастанием в прилежащие ткани, признаки лимфоваскулярной, периваскулярной и периневральной инвазии. Метастазы в 2 из 20 обследованных лимфатических уз- лов. Края резекции без роста опухоли роста pT3N1M0, стадия III (Классификация злокачественных опухолей TNM, 8 издание) [4].
Через шесть месяцев после радикального хирургического лечения больному проведен контрольный осмотр: эзофагоскопия не выявила макроскопических признаков рецидива заболевания, что было подтверждено гистологически. Компьютерная томография органов грудной клетки (органов средостения) также не выявила признаков рецидива. На момент повторного осмотра питание пациента не нарушено, жалоб не предъявляет, ведет активный образ жизни.
Обсуждение
В представленном наблюдении стентирование избрано в качестве паллиативного лечения прогрессирующей дисфагии у пациента старше 80 лет, имеющего ряд сопутствующих заболеваний, без морфологической верификации причины продленного стеноза пищевода. Через месяц после эндопротезирования пищевода, вследствие прорастания опухоли в просвет стента, явления прогрессирующей дисфагии рецидивировали. Проведение повторной биопсии установило диагноз: низкодифференцированный плоскоклеточный рак пищевода.
Мультидисциплинарная оценка тяжести состояния больного выявила, что все сопутствующие заболевания находятся в стадии компенсации и общий статус пациента позволяет планировать операцию – видеотораколапароскопическую экстирпацию пищевода с одномоментной пластикой желудочной трубкой с F2 лимфодиссекцией.
Заключение
Местнораспространенный рак пищевода с прогрессирующей дисфагией и выраженным снижением статуса питания у больных старшей возрастной группы воспринимается, как показание к паллиативному лечению – стентированию пищевода. Значительный клинический опыт и индивидуализированный подход к оценке тяжести состояния больного позволяют реализовать радикальное хирургическое лечение.


