Эндоскопическая трансназальная резекция зубовидного отростка у пациента с базилярной импрессией и аномалией Киари I типа
Автор: Зуев А.А., Лебедев В.Б., Педяш Н.В., Епифанов Д.С.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.11, 2016 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188510
IDR: 140188510 | УДК: 616.211-071.2:616.711.1-089.87
Endoscopic transnasal resection of the odontoid process in a patient with basilar impress and anomaly Chiari type I
Текст статьи Эндоскопическая трансназальная резекция зубовидного отростка у пациента с базилярной импрессией и аномалией Киари I типа
УДК: 616.211-071.2:616.711.1-089.87
ENDOSCOPIC TRANSNASAL RESECTION
OF THE ODONTOID PROCESS
IN A PATIENT WITH BASILAR IMPRESS
AND ANOMALY CHIARI TYPE I
В качестве стандартного оперативного лечения при базилярной импрессии в сочетании с аномалией Киари первым этапом проводится передняя декомпрессия кранио-вертебрального перехода – резекция зуба С2 позвонка, с последующим реконструктивным вмешательством на структурах задней черепной ямки. После такой операции в большинстве случаев необходимо проведение стабилизирующей операции – фиксации С1–С2 или окципитоспондилодеза. Передний трансоральный доступ считается стандартным для резекции зубовидного отростка при передней декомпрессии. Однако высокий риск инфекционных осложнений, необходимость продолжительной послеоперационой интубации и питания по назогастральному зонду, отек языка, назо-глоточная несостоятельность после трансоральных доступов заставляют искать иные хирургические доступы к этой области. Использование современной эндоскопической миниин-вазивной методики позволяет значительно снизить эти риски, сократить сроки пребывания пациента в стационаре и социальной адаптации.
Описан случай из практики успешного лечения пациента с сочетанной патологией кранио-вертебрального перехода, которому выполнена эдоскопическая трансназальная резекция передней дужки С1 позвонка и зубовидного отростка С2 позвонка, субокципитальная краниоэктомия, резекция задней дужки С1 позвонка, окципитоспондилодез.
Пациент экстубирован в течение 30 минут после операции, и вернулся к обычному питанию в первые сутки, выписан на амбулаторное лечение на 7-е сутки после операции.
Данный клинический пример показывает возможности трансназального эндоскопического хирургического доступа при патологии краниовертебрального перехода и эффективность одноэтапного хирургического лечения, включающего реконструкцию задней черепной ямки, окципитоспондилодез и трансназальную эндоскопическую резекцию зубовидного отростка, при базилярной импрессии в сочетании с аномалией Киари.
Аномалии развития кранио-вертебральной области долгое время считали крайне редкой патологией, однако широкое распространение и применение современных методов нейровизуализации изменили взгляды на их частоту. Базилярная импрессия (БИ) встречается в популяции с частотой 1–2%, и является одной из наиболее изученных аномалий кранио-вертебральной зоны, однако хирургическое лечение показано 3% этих пациентов. Частота аномалии Киари(АК) составляет от 3,3 до 8,2 наблюдений на 100000 населения. Сочетание аномалий кранио-вертебралной области приводит к уменьшению размеров задней черепной ямкии каудальной дислокации мозжечка с блоком большой затылочной цистерны, сдавлению нижнего отдела ствола головного мозга.
В качестве стандартного оперативного лечения при базилярной импрессии в сочетании с аномалией Киари первым этапом проводится передняя декомпрессия кранио-вертебрального перехода – резекция зуба С2 позвонка, с последующим реконструктивным вмешательством на структурах задней черепной ямки. После такой операции в большинстве случаев необходимо проведение стабилизирующей операции – фиксации С1–С2 или окципитоспондилодеза.
Передний трансоральный доступ считается стандартным для резекции зубовидного отростка при передней декомпрессии. Однако данный доступ зачастую требует послеоперационного выполнения трахеостомии в связи с возникновением выраженного отека гортани и языка и гастротомии в связи с развитием дисфагии. Рана у таких пациентов постоянно контактирует со слюной и флорой ротоглотки, что увеличивает риск гнойно-воспалительных осложнений. Использование современной эндоскопической миниинвазивной методики позволяет значительно снизить эти риски, сократить сроки пребывания пациента в стационаре и социальной адаптации.
Ниже описан случай из практики успешного лечения пациента с сочетанной патологией кранио-вертебрального перехода (АК+БИ), которому выполнена эдоскопическаятрансназальная резекция передней дужки С1 позвонка и зубовидного отростка С2 позвонка, субок-ципитальнаякраниоэктомия, резекция задней дужки С1 позвонка, окципитоспондилодез.
Пациент Г., 25 лет, поступил в НМХЦ им. Н.И. Пирогова 23.07.2014 г. с направительным диагнозом – аномалия Киари 1 типа.
Жалобы при поступлении: на затруднение при глотании, поперхивание, чувство онемения в пальцах обеих кистей, переодически возникающую боль в затылочной области, общую слабость, чувство пошатывания при ходьбе.
Со слов пациента, за 1 год до обращения в стационар появилась головная боль в затылочной области, через 6 месяцев после этого появилось чувство онемения в кончиках пальцев обеих кистей. За три месяца до госпитализации появилось и стало прогрессировать поперхивание при глотании пищи. При проведении курсов консервативного лечения стойкого эффекта не достигнуто. Объективно: общее состояние удовлетворительное (состояние пациента по шкале Карнов-ского – 80 баллов). Соматический статус без особенностей. Неврологический статус: сознание ясное, ориентирован, адекватен. Менингеальной симптоматики нет. Зрачки OS = OD, фотореакция и корнеальные рефлексы живые. Глазодвигательных нарушений, нистагма нет. Чувстви-

тельность на лице не нарушена. Парезов мимической мускулатуры не выявлено. Выявлена бульбарная симптоматика в виде поперхивания при еде, затруднения акта глотания, рвотный и глоточный рефлексы снижены.Чувствительность на языке снижена в заднейтрети, язык по средней линии. Сухожильные рефлексы без разности сторон. Тонус мышц симметричный. Парезов нет. Чувство онемения кончиков пальцев обеих рук. Симптом Бабинского отрицательный с обеих сторон. Координационные пробы выполняет уверенно. Функцию тазовых органов контролирует.
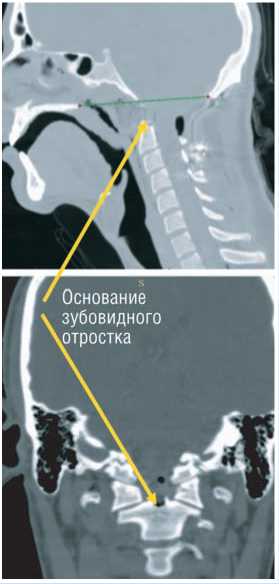
При МРТ головного и спинного мозга от 17.07.2014 г. выявлена базилярная импрессия (выстояние верхушки зуба С2 позвонка на 13,5 мм кзади, аномалия Киари 1 типа, миндалики мозжечка опускаются до уровня верхнего края С1 позвонка (на 17 мм ниже линии Чемберлена), миелопатия на уровнх С1–С2 (рис. 1).
Учитывая наличие у пациента базилярной импрессии, приводящей к клинически значимой передней компрессии нижних отделов продолговатого и верхних отделов спинного мозга, а так же наличие аномалии Киари 1 типа со смещением миндалин мозжечка до уровня с1 позвонка, прогрессирующий неврологический дефицит, 24.07.2014 г. пациенту выполнено одномоментное хирургическое вмешательство – субокципитальная краниоэктомия, задняя ламинэктомия С1, реконструкция задней черепной ямки, окципитоспондилодез, эндоскопическая трансназальная резекция передней дужки С1 позвонка и зубовидного отростка С2 позвонка под нейрофизиологическим контролем с использованием нейронавигации.
Произведена регистрация больного с помощью нейронавигационной системы BrainLab, спланирован доступ. Дальнейшее оперативное лечение выполнялось под контролем нейронавигации. Под общим наркозом в положении больного сидя, произведен линейный разрез мягких тканей в шейно-затылочной области. Скелетирована чешуя затылочной кости, область кранио-вертебрального перехода, дужка атланта, дужки С2–С4 позвонков. Произведена резекция чешуи затылочной кости в нижней части 3 х 3 см, резекция дужки атланта на протяжении 3 см.
В типичных точках под контролем ЭОП установлены винты в латеральные массы С3, С4 позвонков. В чешуе затылочной кости сделано отверстие диаме-
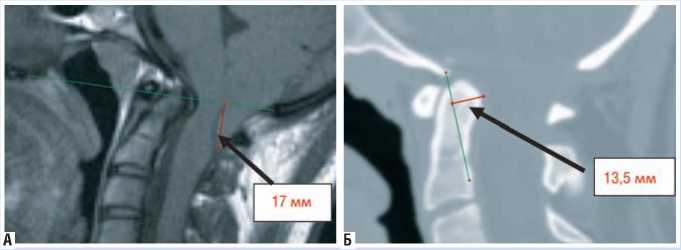
Рис. 1. МРТ и КТ шейного отдела позвоночника, выполненные перед операцией. А – Т1 взвешенное изображение в сагиттальной проекции. Миндалики мозжечка опускаются на 17 мм ниже линии Чемберлена. Б – КТ реконструкция в сагиттальной проекции.Задние отделы зубовидного отростка на 13,5 мм смещены в позвоночный канал
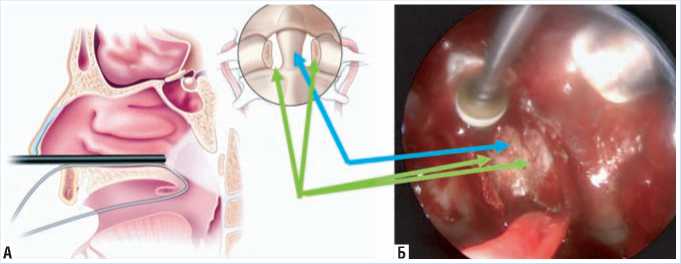
Рис. 2. А – Схематическая иллюстрация хирургического доступа и операционного поля (по I. Laufer 2008 г.), Б – интраоперационное фото (зелеными стрелками указаны зоны резекции дужки С1 позвонка, синяя стрелка указывает на переднюю поверхность зубовидного отростка)
тром 5 мм с обеих сторон от срединной линии. Навстречу друг другу установлены окципитальные крюки. В ложа винтов и крюков уложены стержни. Система стабилизирована. Установлен поперечный коннектор.
В положении больного лежа на спине произведена регистрация больного с помощью нейронавигации BrainLab. По правому нижнему носовому ходу установлен эндоскоп к задней стенке глотки. Под видеоконтролем проведены инструменты через левый нижний носовой ход. Слизистая оболочка задней стенки глотки, в проекции дужки С1 и верхних отделов тела С2 рассечена и отсепарована. Осуществлен доступ к дужке атланта и зубовидному отростку С2 позвонка. Под контролем нейронавигации определена зона резекции. С помощью высокооборотистой дрели и шейвера выполнена резекция передней дужки атланта, зубовидного отростка С2 позвонка (от нижнего края дужки С1 до верхушки). Гемостаз. Слизистая уложена на место и фиксирована.
Пациент экстубирован через 30 минут после операции. Начал питаться по диете с механическим и химическим щажением через 24 часа после операции. В неврологическом статусе с 1-х суток отмечена положительная динамика в виде купирования бульбарной симптоматики.
При контрольной КТ головного мозга и шеи от 25.07.2014 г. – зубовидный отросток С2 позвонка, передняя и задняя дуга С1 позвонка резецированы, зубовидный отросток 2 шейного позвонка полностью резецирован. Большое затылочное отверстие расширено, установлена система соединяющая затылочную кость, дуги С3,С4 позвонков (положение винтов и крюков удовлетворительное) рис. 3.
Ранний послеоперационный период протекал без особенностей. Пациент выписан на амбулаторное лечение на 7-е сутки после операции.
При контрольном осмотре через 6 месяцев пациент жалоб активно не предъявляет. Имеется ограничение движения в шейном отделе позвоночника за счет ротации, незначительное ограничение

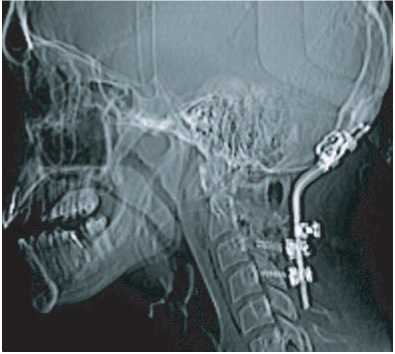
Рис. 3.
Контрольная КТ шейного отдела позвоночника после операции. При исследовании определяется полная резекция зубовидного отростка С2 позвонка и декомпрессия спинного мозга. Большое затылочное отверстие расширено, установлена система соединяющая затылочную кость, дуги С3, С4 позвонков (положение винтов и крюков удовлетворительное). Зубовидный отросток С2 позвонка, передняя и задняя дуги С1 резецированы
сгибания и разгибания. Вся симптоматика имевшаяся до операции купирована.
При контрольной МРТ шейного отдела позвоночника после операции признаков компрессии спинного мозга нет. Резецирована часть затылочной кости в области большого затылочного отверстия, зубовидный отросток С2 позвонка резецирован до основания, передняя и задняя дужки С1 позвонка также резецированы рис. 4.
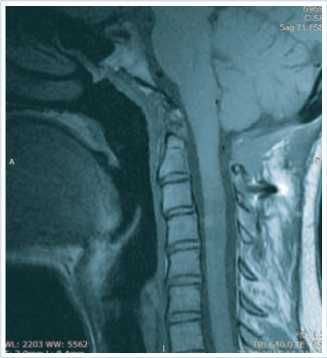
Рис. 4. Данные контрольной МРТ шейного отдела позвоночника через 6 месяцев после операции в сагиттальной проекции. Передняя цервикомедуллярная компрессия полностью устранена. Декомпрессия на уровне кранио-вертебрального перехода выполнена удовлетворительно
Базиллярная импрессия - аномалия краниовертебрального перехода, при которой зубовидный отросток аномально пролабирует в большое затылочное отверстие. Данная патология в 35–40% ассоциируется с другими аномалиями краниовертебрального перехода. Одним из достаточно редких, но в большинстве случаев, клинически значимым сочетанием аномалий является базиллярная импрессия и аномалия Киари I типа. У этих пациентов достаточно рано развивается неврологическая симптоматика, требующая хирургического лечения для предотвращения ее прогрессирования. Методы хирургического лечения аномалии Арнольда Киари I типа при наличии неустранимой передней компрессии являются крайне противоречивыми. Несмотря на наличие доказательных исследован-ний, в которых приводится пример удовлетворительных клинических исходов после реконструкции задней черепной ямки либо резекции зубовидного отростка С2 позвонка с целью устранения причины передней компрессии, большинство исследователей сходится во мнении о необходимости выполнения как задней так и передней декомпрессии.
Для операций при патологии краниовертебрального перехода описано несколько хирургических доступов, что обусловлено уникальной анатомией и наличием жизненно важных структур в этой области. Микроскопический транс- оральный досту является наиболее часто используемым для резекции зубовидного отростка при передней декомпрессии в области кранио-вертебрального перехода, так как он является самым прямым и, соответственно, коротким путем. Однако использование данного доступа имеет ряд ограничений. Высокий риск бактериального загрязнения, в связи с контактом послеоперационной раны со слюной и глоточной флорой, значительно увеличивает риск инфекционных осложнений. Другим грозным послеоперационным осложнением при применении трансорального доступа является дисфагия. Хотя в большинстве случаев послеоперационная дисфагия носит временный характер и разрешается в течение 6 месяцев, она может привести к нарушению питания, дегидратации, аспирационной пневмонии, а также социальной изоляции и депрессии пациента. Таким образом, высокий риск инфекционных осложнений, необходимость продолжительной послеоперационой интубации и питания по назогастральному зонду, отек языка, назоглоточная несостоятельность после трансоральных доступов заставляют искать иные хирургические доступы к этой области.
Эндоскопическая трансназальная передняя резекция зубовидного отростка С2 позвонка может быть хорошей альтернативой трансоральным доступам. В сравнении с последними трансназальная одонтоидэктомия имеет ряд преимуществ: 1) широкое поле зрения и возможность визуализации под разными углами позволяет проводить вмешательство в глубоком хирургическом корнидоре; 2) нет надобности в использовании роторасширителя, что снижает риск повреждения зубов; 3) трансназальный доступ значительно снижает риск отека языка и задней стенки глотки, при которых нередко требуются трахеостомия,гастро-стомия и зондовое питании; 4) линия разреза располагается над ротоглоткой, что может снизить риск инфекционных осложнений, так как нет постоянного контакта раны со слюной; 5) при эндоскопическом трансназальном доступе не происходит травматизации мягкого неба и не возникает потребности в резекции твердого неба.
В нашем наблюдении пациент экстубирован в течение 30 минут после операции и вернулся к обычному питанию в первые сутки, что гораздо быстрее, чем при трансоральной хирургии. Пациент выписан на 7-е сутки после операции. Основным недостатком данного досту-
Батрашов В.А., Юдаев С.С., Мирземагомедов Г.А., Сергеев О.Г.
ПРОТЕЗИРОВАНИЕ ПОДКЛЮЧИЧНОЙ АРТЕРИИ С РЕЗЕКЦИЕЙ ДОБАВОЧНОГО ШЕЙНОГО РЕБРА ПРИ СИНДРОМЕ ГРУДНОГО ВЫХОДА па является, по мнению исследователей, невозможность его примененния при вовлечении в патологический процесс нижних отделов С2 позвонка и верхних отделов С3 позвонка. Однако, на наш взгляд, в таких случаях можно использовать комбинированный трансорально-транс-назальный эндоскопический доступ.
Данный клинический пример показывает возможности трансназального эндоскопического хирургического доступа при патологии краниовертебрального перехода и эффективность одноэтапного хирургического лечения, включающего реконструкцию задней черепной ямки, окципитоспондилодез и трансназальную эндоскопическую резекцию зубовидного отростка, при базилярной импрессии в сочетании с аномалией Киари.
ПРОТЕЗИРОВАНИЕ ПОДКЛЮЧИЧНОЙ АРТЕРИИ С РЕЗЕКЦИЕЙ ДОБАВОЧНОГО ШЕЙНОГО РЕБРА ПРИ СИНДРОМЕ ГРУДНОГО ВЫХОДА
Батрашов В.А., Юдаев С.С., Мирземагомедов Г.А., Сергеев О.Г.
Национальный медико-хирургический Центр им. Н.И. Пирогова, Москва
УДК: 616.134-089.844:616.711.1-089.87
SUBCLAVIAN ARTERY PROSTHETIC REPLACEMENT WITH ADDITIONAL CERVICAL RIB RESECTION IN THE THORACIC OUTLET SYNDROME
Batrashov V.A., Yudaev S.S., Mirzemagomedov G.A., Sergeev O.G.
Синдром выхода из грудной клетки включает в себя комплекс состояний и симптомов, возникающих в результате сдавления сосудисто-нервного пучка в области верхней грудной апертуры. Выделяют три формы данного синдрома в зависимости от того, какой компонент сосудисто-нервного пучка вовлечен в патологический процесс: нейрогенный, венозный или артериальный. Первые научные труды, посвященные изучению синдрома выхода из грудной клетки, появились более 250 лет назад. Еще в 1740 году немецкий анатом Hunauld впервые описал случай наличия патологического шейного ребра и его симптомы. Сам термин «синдром грудного выхода» впервые ввел R. Peet в 1956 году.
Компрессия подключичной артерии является самой редкой формой синдрома выхода из грудной клетки, но при этом одновременно и основным показанием к хирургическому лечению. Данная патология в основном выявляется у лиц трудоспособного возраста, в большинстве исследований средний возраст 37 лет, с одинаковой пропорцией мужчин и женщин. Появление артериальной симптоматики обычно является следствием прогрессирующего течения, характеризующегося наличием 3 факторов: внешнее сдавление артерии, постстенотическая дилатация и аневризматическая дегенерация артерии, вторичные тромбоэмболии. Основными причинами развития компрессии подключичной артерии являются различные аномалии костной системы (табл. 1).
К повреждению подключичной артерии обычно приводят короткие и широкие по строению шейные ребра, это отличает их от длинных и тонких шейных ребер, сдавливающих преимущественно плечевое сплетение. Шейное ребро смещает подключичную артерию кпереди, где она сдавливается между первым ребром и передней лестничной мышцей. Это сдавление приходится на третий сегмент подключичной артерии и может привести к локальному повреждению интимы, либо к развитию постстеноти-ческой дилатации. При хронической компрессии артерии локальные повреждения интимы приводят к эмболии и тромбозу, а постстенотическая дилатация прогрес-
Табл. 1. Основные причины развития компрессии подключичной артерии
|
Аномалии |
Частота (%) |
|
Шейное ребро |
63 |
|
Аномалии первого ребра |
22 |
|
Соединительнотканные тяжи |
10 |
|
Перелом ключицы |
4 |
|
Расширенный поперечный отросток С7 |
1 |
Рис. 1. Рентгенография шейного отдела позвоночника: добавочное шейное ребро С7 слева
сирует с развитием аневризматических изменений.
В отличие от нейрогенного СГВ консервативное лечение артериального СГВ неэффективно. Оперативное лечение показано всем пациентам с симптомами ишемии верхней конечности, а так же асимптомным пациентам, при выявлении у них аневризматических изменений, либо повреждения интимы подключичной артерии.
Пациентка В., 41 год поступила в отделение сосудистой хирургии НМХЦ им. Н.И. Пирогова с жалобами на онемение, быструю утомляемость левой верхней конечности. Данные жалобы беспокоят около 3-х лет. Обследована: лабораторные анализы без особенностей.
УЗДС: в дистальном отделе левой подключичной артерии определяется локальное расширение 2,42 х 1,56 см, протяженностью до 2,56 см. В просвете неоднородные гиперэхогенные массы с распространением в проксимальные и дистальные отделы. Кровоток в ней не определяется.
Рентгенография шейного отдела позвоночника: остеохондроз I–II ст. на уровне С2–7, спондилез С5–7. Ункоартроз С5–7. Ретролистез С5. Добавочное шейное ребро С7 слева (рис. 1).