Эндоскопически ассистируемая передняя декомпрессия при повреждениях поясничных позвонков
Автор: Паськов Роман Владимирович, Сергеев Константин Сергеевич, Сагитов Рашид Шайхулович, Фарйон Алексей Олегович, Малишевский Владимир Михайлович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2012 года.
Бесплатный доступ
Представлены результаты передней декомпрессии у 20 пациентов с оскольчатыми переломами поясничных позвонков, сопровождающимися критическим стенозом позвоночного канала. В основной группе (n=10) этап декомпрессии контролировался при помощи видеоэндоскопической стойки, в контрольной (n=10) - ad oculus. Применение эндоскопически ассистированной передней декомпрессии при повреждениях поясничных позвонков позволило сократить продолжительность оперативного вмешательства и снизить величину интраоперационной кровопотери (p
Передняя декомпрессия, стеноз позвоночного канала, эндоскопическая техника, повреждения поясничного отдела позвоночника
Короткий адрес: https://sciup.org/142121546
IDR: 142121546
Endoscopically assisted anterior decompression for fractures of lumbar vertebrae
The results of anterior decompression are presented in 20 patients with comminuted fractures of lumbar vertebrae accompanied by spinal canal critical stenosis. The monitoring at the stage of decompression in the study group (n = 10) was performed using a video endoscopic bar, in the control one (n = 10) - "ad oculus". The use of endoscopically assisted anterior decompression for lumbar vertebral injuries allowed to decrease the duration of surgery and reduce the amount of intraoperative blood loss (p
Текст научной статьи Эндоскопически ассистируемая передняя декомпрессия при повреждениях поясничных позвонков
Повреждения позвоночного столба относят к наиболее тяжелым видам травм опорно-двигательного аппарата, требующим длительного госпитального и реабилитационного лечения [1, 10].
По данным литературы, переломы позвоночника составляют 3,2-3,3 % от всех случаев переломов костей [4, 6]. Пострадавшие с травмой позвоночника составляют до 17,7 % от числа стационарных травматологических больных [1]. Переломы позвонков в нижнем грудном и поясничном отделах, ввиду анатомических и биомеханических особенностей, представляют наибольшую группу – до 54,9 % от всех повреждений позвоночного столба [2, 4, 13]. Оскольчатые переломы составляют до 15 % от всех повреждений позвоночника. Учитывая, что значительное число пострадавших – это молодые люди в возрасте от 17 до 45 лет, лечение повреждений позвоночника выросло в актуальную медико-социальную проблему, которая далека от окончательного решения [1, 9, 15].
В отличие от консервативного, хирургическое лечение повреждений позвоночного столба позволяет полностью корригировать посттравматическую деформацию, адекватно стабилизировать поврежденный сегмент позвоночника и активизировать пациентов для скорейшего проведения комплекса реабилитационных мероприятий, улучшает качество жизни [8].
Основной характеристикой «взрывных» переломов является смещение отломков, особую важность из которых представляет интерпедикулярный фрагмент, проникающий в позвоночный канал и являющийся компримирующим субстратом [11]. Неврологические расстройства могут возникнуть непосредственно в момент травмы, однако в ряде случаев они возникают по прошествии времени. Такие повреждения Denis назвал неврологически нестабильными [12]. В последующем были определены критические значения сужения позвоночного канала [16], для LI позвонка они составили 45 %, для LII и ниже – 55 %.
Проведение декомпрессии возможно прямым и непрямым способом, последняя достигается восстановлением высоты позвоночного сегмента и реализацией эффекта лигаментотаксиса. Рассчитывать не нее приходиться только при минимальных сроках, прошедших с момента травмы. Прямая декомпрессия заключается в непосредственном удалении осколков из позвоночного канала. Эффективность методов непрямой декомпрессии дискутабельна, несмотря на многочисленные литературные данные [8].
В связи с тем, что в абсолютном большинстве случаев компрессия содержимого позвоночного канала является передней, работами Я.Л. Цивьяна и
Э.А. Рамиха доказана необходимость проведения у данной группы пациентов передней декомпрессии из переднего доступа [3, 9].
В последнее время для лечения патологии позвоночника все чаще используется хорошо зарекомендовавшая себя эндоскопическая хирургия. Она позволяет проводить высокоэффективное лечение пациентов, сочетая в себе миниинвазивность с большими декомпрессивными и стабилизирующими возможностями.
Однако выполнение люмбоскопии ограничено в связи с необходимостью создания искусственной полости в забрюшинном пространстве. В связи с этим представляет определенный интерес использование эндоскопической техники на этапе передней декомпрессии при “открытой” технике операции.
Цель исследования . Оценить клиническую эффективность способа видеоассистированной передней декомпрессии при повреждениях поясничных позвонков.
МАТЕРИАЛ И МЕТОДЫ
Проведен анализ результатов оперативного лечения 20 пациентов с повреждениями поясничных позвонков и критическим стенозом позвоночного канала (по T. Hashimoto [16]). В контрольную группу вошли 10 пациентов, которым была выполнена передняя декомпрессия, а в основную – 10 пациентов, у которых этап передней декомпрессии проводился с применением эндоскопической техники (рис. 1).
Кроме клинического и неврологического обследования всем пациентам была выполнена спон-дилография в прямой и боковой проекциях. Для уточнения характера повреждения всем пациентам проводили компьютерную томографию и в части случаев (n=6; 30 %) магнитно-резонансную томографию на уровне поврежденного позвоночно-двигательного сегмента.
В зависимости от локализации повреждения распределение было следующим: LI – 6 пациентов (30 %), LII – 5 (25 %), LIII – 3 (15 %), LIV – 4 (20 %), множественные переломы поясничных позвонков – 2 (10 %) случая.
Среди пострадавших преобладали мужчины – 55 % (n=11), женщины составили 45 % (n=9). Большинство пациентов были трудоспо-собного возраста (32,9±3,1 года). Наличие неврологических расстройств оценивали по шкале Frankel. Тип С был у 4 пациентов (20 %), тип D – у 7 (35 %). У 9 пациентов (45 %) неврологических расстройств выявлено не было.
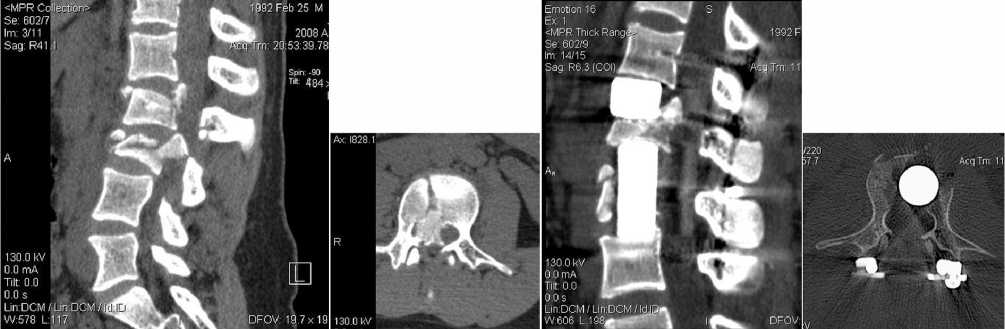
а б в г
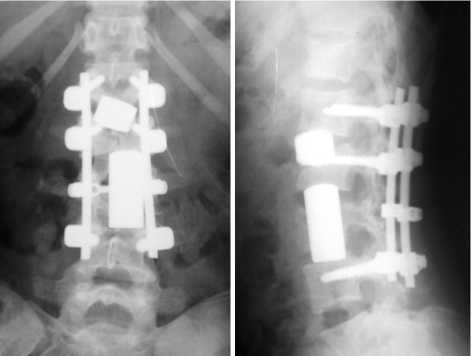
д
е
Рис. 1. Рентгенограммы и КТ пациентки К., 1992 г. р. (ИБ № 6840) с закрытыми оскольчатыми нестабильными переломами тел LII и LIII позвонков: а, б – КТ после травмы (критический стеноз на уровне LIII позвонка); в, г – КТ после оперативного лечения (стеноз позвоночного канала ликвидирован); д, е – рентгенограммы после оперативного лечения (прямая и боковая проекции), физиологический лордоз поясничного отдела позвоночника восстановлен, положение имплантатов адекватное
Техника операции . Для проведения операции применялась общая анестезия с искусственной вентиляцией легких. Доступы к телам позвонков были следующими: левосторонняя торакотомия в IX межреберье к LI, левосторонний реберно-параректальный по Соутвику-Робинзону к LII-III позвонкам, левосторонний реберно-паховый по В.Д. Чаклину к LIV позвонку.
После доступа к поврежденному позвонку и ЭОП- или рентгенконтроля резецировали поврежденную часть тела позвонка с поврежденными межпозвонковыми дисками до дурального мешка вместе с интерканальными фрагментами. В основной группе этап декомпрессии контролировался при помощи видеоэндоскопической стойки, в контрольной – “ad oculus”. Оптику использовали 30°, позволяющую наиболее оптимально визуализировать переднюю стенку позвоночного канала, интраканальные осколки, дуральный мешок и эпидуральное пространство, при этом источник света непосредственно проникал в зону оперативного вмешательства, прекрасно визуализировались эпидуральные вены, и без особых трудностей выполнялся гемостаз при кровотечении из них. Стабилизацию позвоночника заканчивали установкой межтелового имплантата.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Усугубления неврологической симптоматики ни у одного пациента не наступило. Частичный или полный регресс неврологических расстройств был отмечен у абсолютного большинства пациентов. Переход из группы С в D констатирован у 3 пациентов (15 %), из D в E – у 7 пациентов (35 %). Справедливости ради следует отметить, что у обследованных пациентов не было отмечено выраженных и грубых неврологиче- ских расстройств (группы A и B по Frankel).
Средняя продолжительность операции передней декомпрессии и стабилизации в основ-ной группе составила 159,5±9,9 мин., величина кровопотери – 555±107,6 мл, в контрольной – 264,5±16,1мин. и 1130±300 мл соответственно. Между этими значениями выявлена статистическая достоверность (p<0,05).
ВЫВОДЫ
Таким образом, применение предложенного способа эндоскопически ассистированной передней декомпрессии при повреждениях поясничных позвонков позволило сократить продолжительность оперативного вмешательства и снизить величину интраоперационной кровопотери.


