Эндоскопический метод лечения рубцовой стриктуры пищеводного анастамоза
Автор: Обуховский Б.И., Васильев И.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.5, 2010 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140187799
IDR: 140187799
Текст статьи Эндоскопический метод лечения рубцовой стриктуры пищеводного анастамоза
Цель сообщения – на клиническом примере представить современные эндоскопические технологии в лечении рубцовых стриктур пищеводных анастомозов.
Рубцовые стриктуры пищеводных анастомозов – это одно из наиболее частых поздних осложнений послеоперационного периода, встречаются в 9–20% наблюдений и формируются в ближайшие недели и месяцы после операции. Рубцовые стриктуры встречаются после гастрэктомии, резекции проксимального отдела желудка, различных видов эзофа-гопластики и других вмешательств на пищеводе и кардии.
Основными причинами ее развития являются: нарушение кровоснабжения анастомозируемых органов, травма тканей при мобилизации, диастаз слизистых оболочек в области анастомоза, рубцовая реакция на шовный материал, воспалительные процессы вследствие застоя пищи или рефлюкса через зону анастомоза, самостоятельное закрытие свищей с образованием грубой рубцовой ткани, технические погрешности.
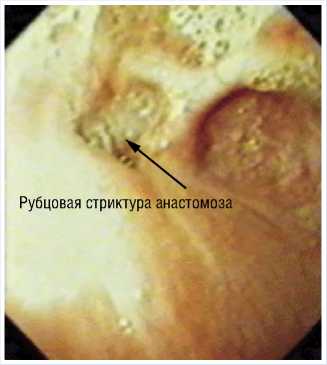
Основным симптомом стриктуры пищеводного анастомоза является дисфагия различной степени выраженности, которая определяется степенью стеноза. Часть больных предъявляет жалобы на заброс кислого содержимого, снижение массы тела, боли и чувство жжения за грудиной, отрыжку воздухом.
Диагноз ставится по совокупности клинических проявлений, данных рентгенологического и главным образом эндоскопического исследований. При эндоскопии следует определить расстояние от резцов до пищеводного анастомоза, его диаметр, наличие рубцовых, воспалительных изменений слизистой, наличие или отсутствие супрастенотического расширения. Для исключения бластоматозного процесса в зоне анастомоза, в обязательном порядке, выполняется биопсия, а иногда это делается после расширения стриктуры для забора материала из более глубоких слоев.
Обычно анастомозы сужены циркулярно, местоположение соустья определяется только по конвергенции складок слизистой, формирующих «розетку».
Лечение таких больных для хирургов представляет довольно сложную задачу, потому что реконструктивные операции всегда трудны из-за выраженного спаечного процесса в области анастомоза и не всегда эффективны. Поэтому возможность расширения суженного анастомоза эндоскопическими методами является достойной альтернативой.
Впервые о попытках эндоскопического лечения стриктур анастомозов сообщили врачи из Бразилии в 1982 г. В нашей стране сообщения о лечении
Классификация рубцовых стенозов:
|
По локализации |
высокие |
Уровень глотки и в\з пищевода. |
|
низкие |
Уровень с\з и н\з пищевода. |
|
|
По степени стеноза |
1 степень |
Диаметр соустья 9–11мм проходит эндоскоп. |
|
2 степень |
Диаметр 6–8 мм проходит бронхоскоп. |
|
|
3 степень |
Диаметр 3–5мм проходит ультратонкий эндоскоп или направляющая струна. |
|
|
4 степень |
Диаметр 0–2мм проходит только направляющая струна. |
|
|
По протяженности |
короткие |
До 1см. |
|
протяженные |
Более 1см. |
Классификация дисфагий:
|
0 баллов |
Нормальное глотание. |
|
1 балл |
Периодическое затруднение при прохождении твердой пищи. |
|
2 балла |
Питание полужидкой пищей. |
|
3 балла |
Питание только жидкой пищей. |
|
4 балла |
Невозможность проглотить слюну. |
таких больных эндоскопическими методами относятся к 1999 г. и выполнены А.В. Сотниковым с соавторами.
Абсолютных противопоказаний к применению эндоскопических вмешательств при рубцовых стриктурах пищеводных анастомозов нет. Относительными противопоказаниями являются случаи, когда имеется сдавление пищеводного анастомоза из вне рубцовым перипроцессом или злокачественной опухолью.
Основными методами эндоскопического лечения, мы считаем: баллонную дилатацию, бужирование, электрорассечение, стентирование и комбинированные методы.
В эндоскопическом отделении НМХЦ им Н.И. Пирогова в лечении стриктур пищеводных анастомозов врачи придерживаются тактики комбинированного лечения, сочетая различные методики.
После первичного расширения анастомоза проводятся обязательные плановые курсы поддерживающего лечения для закрепления полученных результатов и профилактики рестеноза. Однако рестеноз развивается в 32–40% случаев, то есть практически у каждого третьего пациента, в среднем через 1–6 мес. после окончания лечения. Поэтому для предупреждения рестеноза, после первичного расширения анастомоза, предлагается временное стентирование этой зоны.
В Пироговском центре находилась на лечении пациентка К., 44 лет. Госпитализация была связана с жалобами на невозможность проглотить твердую и


баллонная дилатация

бужирование

электрорассечение

стентирование
полужидкую пищу в течение 2-х месяцев (дисфагия 2–3 стадии). Из анамнеза известно, что в 2008 г. выполнялась гастрэктомия по поводу аденокарционо-мы желудка, с последующими сеансами химиотерапии.
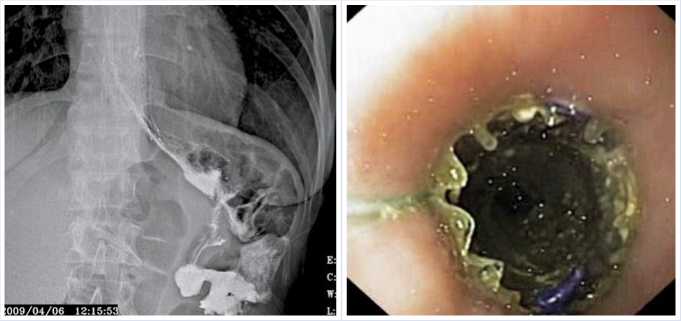
При обследовании, на рентгенограмме видна стриктура пищеводно -тонкокишечного анастомоза. Эндоскоп за зону стриктуры не проводится, ее диаметр 2–3 мм. При биопсии из слизистой в области анастомоза признаки хронического воспаления.
Оценка результатов эндоскопического лечения:
|
Отличные |
При расширении анастомоза до 15мм и более. Больные не жалуются на дисфагию, питаются любой пищей. |
|
Хорошие |
Диаметр анастомоза 10–14 мм периодические трудности при прохождении плотной пищи. |
|
Удовлетворительные |
Диаметр до 10 мм больные питаются в основном пищей мягкой консистенции. |
|
Неудовлетворительные |
Нет эффекта от эндоскопического лечения или возникновение осложнений, угрожающих жизни больного. |
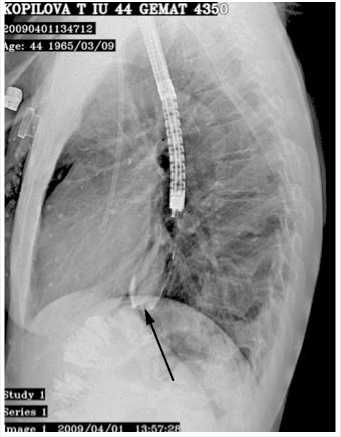
стриктура анастомоза, через которую удается провести только направляющую струну или эндоскопический катетер
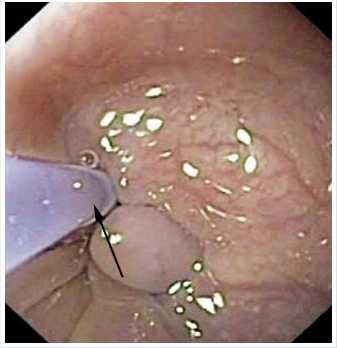
В данном клиническом случае мы выбрали методику комбинированного лечения, включающую на первом этапе баллонную дилатацию анастомоза, а на втором установку пищеводного саморас-ширяющегося стента.
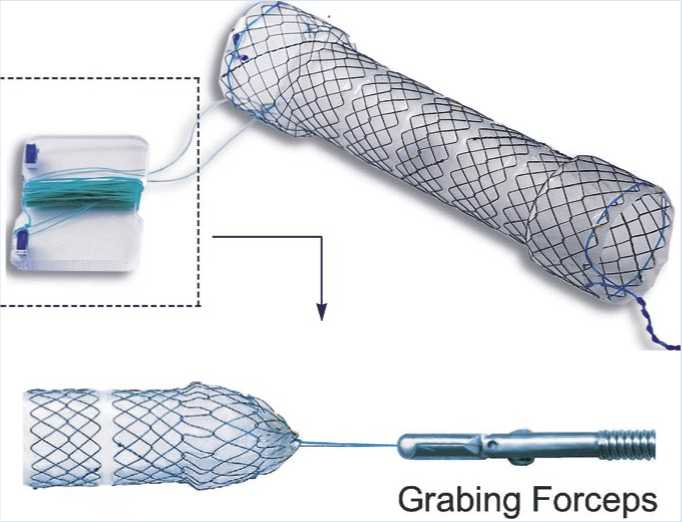
Co., Ltd, Korea) изготовлен из нитино-ловой проволоки. Сегменты стента соединены полиуретановой мембраной. Стент имеет воронкообразную форму с расширениями на проксимальном и дистальном концах, снабжен антимиграци-онной и репозиционной системами.
Баллонная дилатация
После установки баллона в правильное положение, в него нагнетается жидкость (как правило, вода). Давление в баллоне доводится до максимального, если при этом боль не чрезмерна. После экспозиции в 1–2 мин. жидкость из баллона аспирируется, и осматривается зона вмешательства.
На рентгенограмме представлена баллонная дилатация стриктуры.
Небольшое поступление крови из надрывов рубцового кольца и полное расправление талии баллона, свидетельствует об эффективности дилатации.
Установка пищеводного стента
Первый этап – проведение через эндоскоп направляющей струны в тонкую кишку. Вторым этапом по струне заводится стент, который раскрывается в том месте где мы планировали.
На снимке видны этапы проведение пищеводного стента.
Через три дня на контрольных снимках отмечено раскрытие стента на половину диаметра и через стент, в тонкую кишку свободно проходит контрастное вещество.
В течение месяца стент раскрылся полностью, улучшилось питание больной, что значительно повысило качество ее жизни. Эндоскопическое лечение дало хороший результат.
Таким образом:
– при наличии рубцового стеноза вне зависимости от уровня его локализации показано применение эндоскопических методов лечения;
– современные эндоскопические технологии лечения рубцовых стриктур пищеводных анастомозов являются безопасными и достаточно эффективными и позволяют у большинства больных избежать сложной реконструктивной операции;
– для достижения наибольшего эффекта при лечении стриктур пищеводных анастомозов, применяются комбинированные методы лечения, сочетая различные методики.
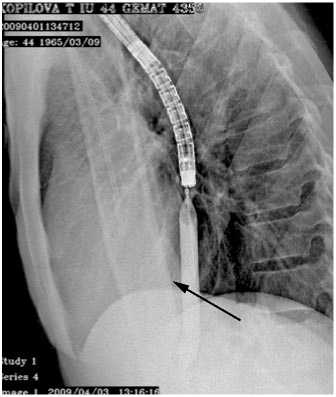
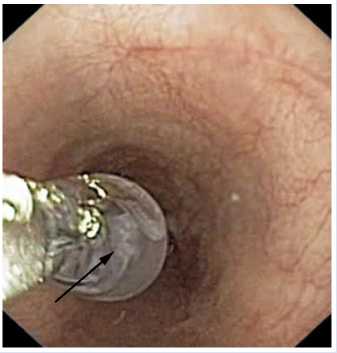
расправление талии баллона в зоне анастомоза
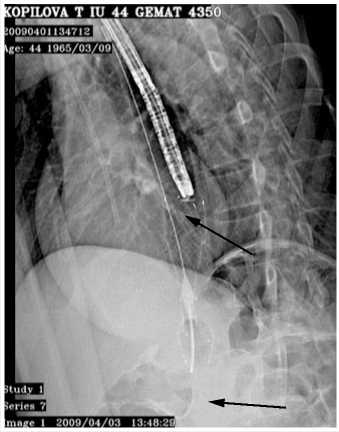
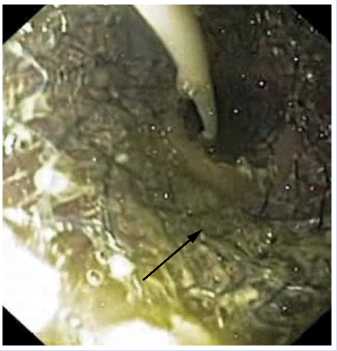
стент
Обуховский Б.И.
Национальный медико-хирургический Центр им. Н.И. Пирогова
105203, г. Москва, ул. Нижняя Первомайская, д. 70


