Эпштейна-Барра вирусная инфекция у детей: особенности цитокинового ответа и иммунопатологические реакции
Автор: Хмилевская Светлана Анатольевна, Зайцева Ирина Александровна, Михайлова Елена Владимировна
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Инфекционные болезни
Статья в выпуске: 2 т.5, 2009 года.
Бесплатный доступ
В работе представлены результаты наблюдения за 100 пациентами в возрасте от 1 до 18 лет с различными вариантами течения Эпштейна-Барра вирусной инфекции. Выявлены клинические особенности инфекционного мононуклеоза при первичной инфекции и ее реактивации. Проведена оценка напряженности процессов аутосенсибилизации. Показаны взаимосвязь аутоиммунных и цитокиновых реакций, а также их участие в формировании органопатологии при Эпштейна-Барра вирусной инфекции.
Эпштейна-барра вирусная инфекция, цитокины, аутоантитела
Короткий адрес: https://sciup.org/14916891
IDR: 14916891
Epstein-Barr viral infection in children: cytokine response peculiarities and immunopathological reactions
The research results are presented in the work. 100 patients aged 1-18 with different Epstein-Barr viral infection course variations have been observed. Clinical features of infectious mononucleosis in case of primary infection and its revivification have been revealed. The evaluation of intensity of autosensibilization processes has been performed. The interrelation of autoimmune and cytokine reactions and their participation in formation of organopathology in case of Epstein-Barr viral infection are demonstrated.
Текст научной статьи Эпштейна-Барра вирусная инфекция у детей: особенности цитокинового ответа и иммунопатологические реакции
1Иммунопатологические процессы, как правило, обусловлены нарушением механизмов иммунорегуляции в результате воздействия различных факторов, в том числе инфекционных агентов. В последние годы все больше исследователей привлекает проблема вирусиндуцированной иммунопатологии и ее роль в формировании исходов заболевания [6].
Особенности Эпштейна-Барра вирусной инфекции позволяют рассматривать ее как заболевание иммунной системы, при котором возможно развитие целого ряда иммунопатологических реакций и создаются условия для возникновения аутоиммунных нарушений, агрессии провоспалительных цитокинов и свободных радикалов, обусловливающих различные осложнения со стороны функционирования органов и систем [5].
У вируса обнаружено большое количество генов, дающих ему возможность в определенной мере ускользать от иммунной системы человека. Его способность угнетать клеточный иммунитет, высокая му-табельность могут явиться причиной формирования хронических форм инфекции. Так как является генетическим «паразитом», в основе его взаимодействия с организмом всегда лежит патологический процесс на уровне клетки, который реализуется путем взаи модействия вирусных и клеточных генов. Особен-
ности репликации, необходимость перманентного достраивания доминирующей цепи определяет вероятность ошибок, многовариативность и гетерогенность вируса. Выживание возбудителя путем интеграции с геномом инфицированных лимфоцитов при ЭБВ-инфекции может стать причиной ряда аутоиммунных заболеваний [3].
Иммунотерапия при данном заболевании, как правило, обоснована, однако ее использование, при наличии иммунной дисфункции и наследственной предрасположенности, может привести к развитию иммунопатологических состояний. В связи с этим становится понятной необходимость дальнейшего изучения показателей как иммунных, так и аутоиммунных реакций у больных различными формами Эпштейна-Барра вирусной инфекции.
Цель работы : оценить напряженность аутоиммунных реакций в зависимости от варианта течения инфекции и уровня цитокинов, выявить особенности цитокинового статуса и аутоиммунного профиля органов у детей с Эпштейна-Барра вирусной инфекцией.
Материалы и методы исследования. Обследовано 100 пациентов в возрасте от 1 до 18 лет, находившихся на стационарном лечении в 5 детской инфекционной больнице г. Саратова с диагнозом «Инфекционный мононуклеоз Эпштейна-Барра вирусной этиологии». Больные отбирались методом случайной выборки. Для верификации диагноза применялись клинические, серологические и молекулярные методы диагностики.
Критериями включения в протокол исследования являлись: наличие активно протекающей Эпштейн-Барр вирусной инфекции в форме инфекционного мононуклеоза, возраст от 1 до 18 лет, информированное согласие законного представителя больного. Критерии невключения: отсутствие маркеров Эпштейна-Барра вирусной инфекции, тяжелые сопутствующие и обострения хронических заболеваний, диффузные заболевания соединительной ткани, ревматическая патология. Критерии исключения ребенка из протокола: отказ законных представителей больного от участия в протоколе, нарушения протокола.
На основании профиля антител к АГ ЭБВ (определение серологических маркеров Эпштейна-Барра вирусной инфекции осуществлялось с помощью диагностических наборов фирмы «Вектор-Бест», Россия) пациенты были разделены на 2 группы. Первую группу составили 57 детей, у которых на момент поступления в стационар обнаруживались маркеры первичной Эпштейна-Барра вирусной инфекции (IgM к VCA и\или IgG к ЕА при отсутствии IgG к EBNA). Во вторую группу вошли 43 ребенка, имевшие, наряду с диагностическими титрами IgM к VCA, IgG к EBNA (ОП>0,5), что свидетельствовало о реактивации инфекции [1,2]. Группу контроля составили 25 относительно здоровых детей аналогичного возраста.
Помимо рутинных методов исследования у всех больных определялся ряд биохимических показателей сыворотки крови (активности аланинаминотрансферазы (ALT), аспартатаминотрансфераза (AST), щелочной фосфатазы (ЩФ), билирубина на биохимическом анализаторе Vitalab Flexor E наборами реагентов фирмы DiaSys, Германия). 94 пациентам произведено ультразвуковое исследование печени, поджелудочной железы и селезенки. Всем обследованным при поступлении, в периоде ранней реконвалесценции и через полгода после выписки из стационара проводилась 12-канальная ЭКГ в общепринятых отведениях на компьютерном аппарате с мониторным наблюдением фирмы «Волготех» (г. Саратов).
С целью изучения выраженности иммунопатологических реакций определялись ЦИК (метод преципитации полиэтиленгликолем) и титры аутоантител в сыворотке крови к тканям сердца, печени, селезенки, поджелудочной железы, почек, кишечника, тимуса, легких и мозга микрометодом в РПГА с использованием приоритетных противоорганных эритроцитарных диагностикумов (по методике Л.Н. Шаниной 1985 г., step-test). Для адекватной оценки полученных результатов было произведено обратное преобразование показателей с последующим вычислением среднего геометрического (учитывая характер и распределение данных).
Уровень цитокинов (интерлейкина-1β (ИЛ1), интерлейкина-2 (ИЛ2), интерлейкина-4 (ИЛ4), интерлейкина-6 (ИЛ6), фактора некроза опухоли α (ФНОα), интерферона-α (ИФНα), интерферона-γ (ИФН-γ) в сыворотке крови определяли методом твердофазного иммуноферментного анализа с использованием стандартных систем производства ООО «Цитокин» (СПб).
Лабораторные исследования проводились в динамике заболевания (при поступлении (4–7 дни болезни) и в периоде реконвалесценции (12–18 дни болезни), а также при диспансерном осмотре (через 6, 9, 12 и 18 месяцев после выписки из стационара).
Обработка результатов исследования выполнялась на компьютерах серии Pentium, с использованием пакета прикладных программ Statistica 6,0 и Microsoft Exel for Windows 4,0. Для описательной статистики использовали параметрические и непараметрические методы с указанием средних величин и стандартной ошибки среднего (формат М+m). Оценка различий между двумя долями (учитывая достаточный объем выборки) и средними арифметическими (для показателей с нормальным распределением) проводилась с помощью t-критерия. При несоблюдении нормальности распределения количественных показателей для сравнения использовался U тест Манна-Уитни. Анализ зависимости маркеров эндотоксикоза, показателей аутоантителообразования и уровней цитокинов проводился с помощью метода ранговой корреляции по Спирмену.
Результаты исследования. Первичная форма ЭБВ-инфекции встречалась преимущественно у детей от 3 до 7 лет — 35% (20 человек) и от 12 до 18 лет — 33% (19 человек), что согласуется с данными литературы о двухпиковом возрастном распределении заболеваемости в нашей стране [6, 7]. В возрасте от 1 до 3 лет и от 7 до 12 лет заболевание регистрировалось в 2 раза реже (16% (9 человек) и 16% (9человек) соответственно).
Случаи реактивации инфекции были более характерны для пациентов младшего возраста (от 1 до 3 лет — 44% (19 человек), от 3 до 7 лет — 30%(13 человек), со снижением частоты до 8% (3 больных) у детей от 7 до 12 лет, и некоторым увеличением в старшей возрастной группе (до 18% (8 человек) в возрасте от 12 до 18 лет). Подобное распределение, вероятнее всего, вызвано особенностями иммунологической реактивности в данном возрасте. На основании вычисления t-критерия наиболее значимым (р<0,05) явилось преобладание во 2 группе детей младшего возраста.
Клиническая картина у находившихся под нашим наблюдением больных носила типичный характер с развитием основного симптомокомплекса, включавшего лихорадку, тонзиллит, затруднение носового дыхания, лимфоаденопатию с преимущественным увеличением лимфоузлов шейной группы, гепато-спленомегалию и изменения периферической крови. Однако выраженность и частота выявления данных симптомов зависела от варианта течения инфекции — первичная или реактивация.
При реактивации процесса течение заболевания протекало в более легкой форме, были менее выражены лихорадочная реакция, симптомы интоксикации, лимфопролиферативный синдром, воспалительные изменения в рото- и носоглотке (р<0,05) (рис.1). Продолжительность таких клинических проявлений, как лихорадка, боль в горле и затруднение носового дыхания у детей 2 группы была короче (р<0,05). Обращал на себя внимание тот факт, что частота гепато- и спленомегалии на момент выпи-
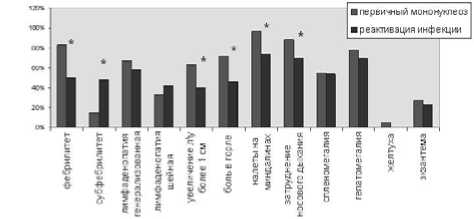
Рис.1. Частота основных симптомов заболевания в зависимости от варианта ЭБВ-инфекции при поступлении в стационар
* - достоверное отличие показателей при р<0,05
ски из стационара при реактивации ЭБВ-инфекции несколько превышала показатели при первичном инфекционном мононуклеозе (65% против 50% и 16% против 8% соответственно), несмотря на слабую выраженность данного симптома.
Гематологические сдвиги, такие как лейкоцитоз, лимфомоноцитоз, характеризовались большей частотой и выраженностью при первичной инфекции. Однако при поступлении в стационар процент выявления атипичных мононуклеаров и маркеров острого воспалительного процесса (ускорение СОЭ; сдвиг лейкоцитарной формулы влево) превалировал у больных 2 группы (68%, 90%, 40% и 47%, 75%, 28% соответственно) . К моменту выписки из стационара описанные выше изменения при реактивации инфекции встречались значительно реже, чем при первичном процессе (20%, 40%, 3% и 36%, 61%, 7% соответственно) .
Нарушение функционального состояния печени преимущественно проявлялось в виде повышения активности аминотрансфераз в 2–3 раза по сравнению с нормальными показателями, причем при впервые возникшем заболевании АЛТ была повышена в 50% случаев, а при реактивации — в 66%. Несмотря на тот факт, что отклонения перечисленных биохимических показателей достоверно чаще встречались при реактивации инфекции, выраженность их была значительно меньше, чем при первичном мононуклеозе (активность АЛТ составила 67,2 + 8,5 и 94,3 + 10,1 соответственно, различия достоверны при р<0,05). Осложнения в виде острого гепатита с гипербилирубинемией зарегистрированы только при первичной форме заболевания (5% случаев).
Данные УЗИ печени по ряду параметров, таких как увеличение размеров и изменение эхогенности, были сопоставимы с выраженностью клинических признаков поражения печени (увеличение размеров, боли в области печени) (коэффициенты корреляции 0,88 и 0,32; 0,74 и 0,39 соответственно при попарном определении). В то же время изменение биохимических показателей в большей части случаев не соответствовало данным полученным в ходе клинического и ультразвукового исследований. Значительная вариативность биохимических изменений, возможно, связана не только с цитолитической природой энзимологических сдвигов, но и с метаболическими осо- бенностями рассматриваемых вариантов Эпштейна-Барра вирусной инфекции [4].
Изменения сердечной деятельности по данным ЭКГ чаще регистрировались у пациентов 2 группы и проявлялись в виде нарушения функции автоматизма (снижения частоты сердечных сокращении и эктопических предсердных ритмов) — 24% против 15%; функции возбудимости (наджелудочковой экстрасистолии) — 2% против 0%; проводимости (неполной блокадой правой ножки пучка Гиса, атриовентрикулярной блокадой) — 32% против 24%. Диффузное снижение амплитуды зубца Т при отсутствии подъема сегмента ST и изменений комплексов QRS, расцененное нами как проявление миокардиодистрофии, было выявлено у 9% пациентов с первичным инфекционным мононуклеозом и у 25% — при реактивации инфекции (различия достоверны при р<0,05).
Изучение содержания циркулирующих иммунных комплексов при различных вариантах ЭБВ-инфекции показало его достоверное (р<0,05) увеличение на высоте клинических проявлений по сравнению со здоровыми детьми (рис. 2). Для первичного ИМ было характерно повышение уровня ЦИК до максимальных значений на пике клинических проявлений с последующим снижением до показателей нормы у 90% детей в течение 1–2 месяцев наблюдения. Изменения ЦИК при реактивации инфекции носили более сглаженный характер. Умеренное повышение показателя сохранялось у основной массы детей на протяжении последующего наблюдения в течение 1 года, с последующими колебаниями в зависимости от активности ЭБВ-инфекции.
Период максимальной выраженности симптомов заболевания сопровождался повышением концентрации исследуемых цитокинов в сыворотке крови у детей обеих групп. Однако при первичной инфекции уровень ИФНα, ИФНγ и ИЛ2 достоверно превышал таковые значения при рецидиве ИМ (р<0,05), что косвенно свидетельствует в пользу большей активности Тх-1 типа при данном варианте инфекции. Соотношение ИФНγ\ИЛ4 при остром ИМ было выше нормы в 1,6 раза. Реактивация сопровождалась менее выраженной активацией синтеза ИФНα, ИФНγ и ИЛ2 (что свидетельствует о слабой активации кле-
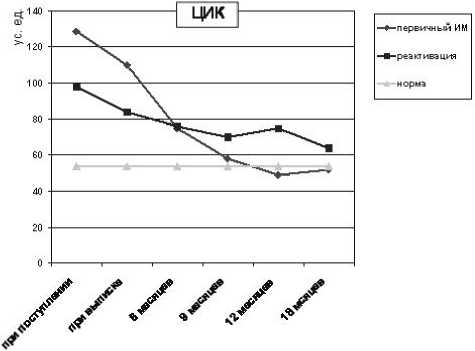
Рис.2. Динамика содержания в крови ЦИК при различных вариантах ЭБВ-инфекции
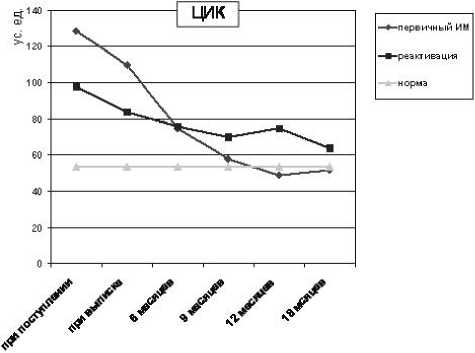
Рис.3. Уровень цитокинов в сыворотке крови у детей в зависимости от варианта ЭБВ-инфекции при поступлении в стационар
* — достоверное отличие показателей при р<0,05
точного звена иммунитета), а также более высоким содержанием в сыворотке крови ИЛ1, ИЛ4 и ФНОα (р<0,05). Отмечалось уменьшение соотношения ИФНγ\ИЛ4 в 1,9 раз по сравнению с показателями группы с первичной инфекцией и в 1, 2 раза по сравнению с показателями контрольной группы, что позволило говорить о наличии смещения иммунного ответа при реактивации инфекции в сторону гуморального (рис.3).
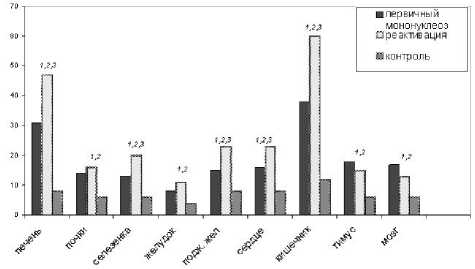
Рис.4. Уровень сенсибилизации к тканям различных органов у больных с разными вариантами ЭБВ-инфекции при поступлении в стационар (преобразованные показатели титров)
У больных с первичным ИМ установлено наличие умеренной по силе положительной связи между отдельными провоспалительными цитокинами (ИЛ1 и ФНОα) (r=0,58; р<0,01) и умеренной по силе отрицательной связи между провоспалительным цитокином ИФНγ и противовоспалительным ИЛ4 (r=-0,47; р<0,05). Реактивация инфекции характеризовалась той же направленностью связей.
При первичном инфекционном мононуклеозе имелась положительная связь между уровнями ИФНγ, ИЛ-1 и ЦИК (r= 0,59; 0,64 соответственно; р<0,05). Отрицательная связь установлена между показателями ЦИК и ИЛ-4 (r= -0,48; р<0,05) .
-
1 — достоверные отличия показателей группы с первичным мононуклеозом и контрольной (р<0,05);
-
2 — достоверные отличия показателей группы с реактивацией инфекции и контрольной (р<0,05);
-
3 — достоверные отличия показателей группы с первичным мононуклеозом и реактивацией инфекции (р<0,05);
В разгаре заболевания у детей обеих групп отмечалось повышение титров аутоантител к тканям всех исследуемых органов (р<0,05). Напряженность процессов аутосенсибилизации в большей степени зависела от давности инфицирования (коэффициент корреляции между вариантом инфекции и аутоантителами от 0,27 до 0,65 при р<0,001). При реактивации на высоте клинической симптоматики титры аутоантител к тканям печени, селезенки, кишечника, поджелудочной железы и сердца были достоверно выше, чем при первичном ИМ (уровень значимости критерия Манна-Уитни от 0,0002 до 0,001). В обеих группах наиболее высокие значения определялись к тканям кишечника и печени (рис.4).
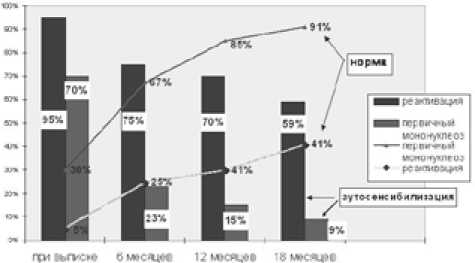
Рис.5. Удельный вес лиц с повышенными и нормальными титрами аутоантител в динамике наблюдения
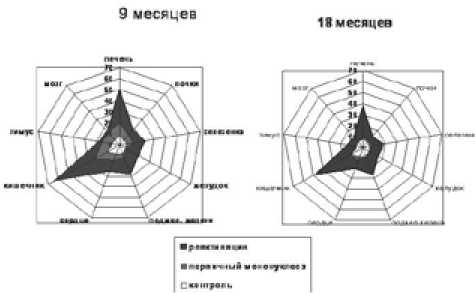
Рис.6. Напряженность аутоиммунных реакций у детей с различными вариантами ЭБВ-инфекции в динамике наблюдения (преобразованные показатели титров)
Анализ зависимости показателей аутоантителоо-бразования от уровня цитокинов и показателей ЦИК при первичном мононуклеозе показал наличие достоверных положительных связей между титрами аутоантител и провоспалительными цитокинами ИФНγ, ИЛ1 (коэффициенты корреляции от 0,35 до 0,57 при р<0,05); а также аутоАТ и ЦИК (коэффициенты корреляции от 0,31 до 0,44, при р<0,05).
При реактивации инфекции наиболее тесные положительные связи выявлены между уровнем ФНОα и титрами органоспецифических антител к тканям кишечника, печени, сердца, поджелудочной железы и селезенки (r= 0,72; 0,69; 0,65; 0,64; 0,62 соответственно; p<0,05).
С целью уточнения патогенетического значения роста титра органоспецифических антител у больных ЭБВ-инфекцией нами были изучены взаимосвязи между показателями аутоантителообразования и наличием клинико-лабораторных и иных признаков поражения соответствующих органов (по данным ЭКГ, УЗИ).
Так, выраженность аутоиммунных процессов в отношении тканей печени находилась в прямой зависимости от степени цитолиза печеночных клеток (r=0,44; 0,62 соответственно, р<0,05). В обеих группах у всех обследованных больных с повышенной активностью АЛТ были повышены уровни аутоантител к тканям печени в среднем до 64 + 5,4 (обратные титры), в то время как при нормальных показателях АЛТ повышение аутоантител наблюдалось лишь у 70% больных, а средние показатели составили 38 + 4,3. Примечателен тот факт, что наряду с повышением фермента и уровня аутоантител у всех обследуемых данной категории коэффициэнт Ритиса был менее 1, тогда как у всех других пациентов он находился на значениях превышающих 1. Более значимой оказалась связь относительно выраженности УЗ признаков изменения печени с напряженностью аутоиммунных процессов в отношении данного органа (коэффициенты корреляции от 0,49 до 0,75 при р<0,05).
Положительные умеренные по силе связи (r=0,45; при р<0,05) у больных ЭБВ-инфекцией выявлены между показателями аутоантителообразования и наличием ультразвуковых признаков панкреатита.
Независимо от формы заболевания выраженность аутоантителообразования к тканям сердца в большей степени коррелировала с клиническими признаками поражения сердца нежели с изменениями биохимических показателей (r=0,54 и r=0,31 соответственно; р<0,05). Однако частота выявления энзиматических сдвигов в группе детей с так называемыми «сердечными» симптомами была значительно выше (68% против 24%). Во всех случаях наиболее тесными были связи при реактивации инфекции.
Выводы:
-
1. Изменения цитокинового статуса и аутоиммунного профиля у детей с инфекционным мононуклеозом зависят от варианта течения инфекции (первичная, реактивация).
-
2. Недостаточная активация клеточного иммунитета и смещение баланса в сторону Тh2 при реактивации инфекции сопровождается значимым усилением выраженности аутосенсибилизации к тканям различных органов. Наибольшие уровни аутоантител отмечаются к тканям кишечника и печени.
-
3. Наличие корреляционных связей между титрами противоорганных антител, уровнями цитокинов и ЦИК свидетельствует в пользу координированного течения (иммунных и аутоиммунных реакций) данных реакций в ходе развития инфекционного процесса и их вероятной взаимообусловленности.
-
4. Выявление взаимосвязи между титрами аутоантител и поражением соответствующих органов свидетельствует в пользу активного участия аутоиммунных процессов в формировании органопатологии при Эпштейна-Барра вирусной инфекции. Степень значимости возрастает с давностью инфицирования.
Список литературы Эпштейна-Барра вирусная инфекция у детей: особенности цитокинового ответа и иммунопатологические реакции
- Данилюк, Н.К. Вирус Эпштейн-Барр и серодиагностика связанных с ним заболеваний/Н.К. Данилюк//Новости «Вектор-Бест». -2000. -№ 4(18). -С. 10-13.
- Инфекционные болезни у детей/Под ред. Д. Марри; Пер. с англ. -М.: Практика, 2006. -928 с.
- Катягина, М.Г. Инфекционный мононуклеоз у детей/М.Г. Катягина, А.С. Сельков, А.С. Мартынкин -СПб., 1999 -С. 44.
- Рослый, И.М. Биохимические показатели в оценке цитолитических механизмов и метаболических процессов на примере инфекционного мононуклеоза/И.М.Рослый, С.В.Абрамов//Эпидемиология и инфекционные болезни -2005. -№ 5. -С. 33-41.
- Харламова, Ф.С. Вирусы семейства герпеса и иммунитет/Ф.С. Харламова//Детские инфекции. -2006. -Т. 5. -№ 3. -С. 3-10.
- Чеснокова, Н.П. О роли недостаточности резистентности и специфических иммунологических механизмов защиты в патогенезе хронического синусита/Н.П. Чеснокова//Саратовский научно-медицинский журнал. -2007. -№ 4(18). -С. 40-43.


