Эволюция походки после многоуровневых ортопедических операций, выполненных для коррекции ортопедических осложнений у детей дошкольного и младшего школьного возраста со спастической диплегией
Автор: Гатамов О.И., Долганова Т.И., Томов А.Д., Попков Д.А.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 5 т.31, 2025 года.
Бесплатный доступ
Введение. Оптимальным возрастом выполнения многоуровневых вмешательств у пациентов с ДЦП является период с 10 до 16 лет, но показания к устранению контрактур, торсионных костных деформаций, деформаций стоп у детей с ДЦП уровня GMFCS I–III могут возникать и в более раннем возрасте. Цель работы — оценить изменения кинематических и кинетических параметров походки у детей со спастической диплегией, которым выполняли многоуровневые двусторонние хирургические вмешательства по поводу ортопедических осложнений ДЦП, возникших до начала пубертатного ускорения роста. Материал и методы. В исследование включено 63 ребенка с ДЦП, I–III GMFCS. Группа 1 (n = 50): средний возраст — 7,1 года, ортопедические вмешательства ранее не проводили. Группа 2 (n = 13): средний возраст — 7,4 года, в возрасте до четырех лет выполняли изолированные вмешательства. Результаты. В группе 1 через два года после операции зарегистрировано увеличение силы всех мышц разгибателей с достоверным отличием по сравнению с предоперационным уровнем; через четыре– пять лет — стабилизация достигнутых улучшений кинематики. В группе 2 через два года после операции наблюдали снижение значений суммарной мощности работы мышц нижних конечностей, через четыре года происходила декомпенсация двигательных возможностей, мощность работы мышц тазобедренного и голеностопного суставов не превышала исходных значений, а для коленного сустава снижение мощности работы носило постоянный характер. Обсуждение. Положительный эффект от оперативного вмешательства в обеих группах схож и заключается улучшении синергетического взаимодействия мышц. Заключение. Ортопедические многоуровневые операции, выполненные у детей по поводу ортопедических осложнений до препубертатного ускорения роста, приводят к развитию функциональных возможностей только у детей, которым не проводили ранние вмешательства удлинения ахиллова сухожилия или чрескожные фибромиотомии. Результат остается стабильным на протяжении четырех–пяти лет после операции. Изолированное удлинение ахилловых сухожилий или чрескожные фибротомии препятствуют развитию мышечного аппарата нижних конечностей в отдаленном периоде наблюдения.
Церебральный паралич, ранние многоуровневые вмешательства, компьютерный анализ походки, отдаленные результаты, дети
Короткий адрес: https://sciup.org/142246010
IDR: 142246010 | УДК: 616.831-009.12-06:617.3-092-053.2:612.766:004 | DOI: 10.18019/1028-4427-2025-31-5-602-613
Evolution of gait in preschool and primary school children after multilevel orthopedic surgeries performed to correct orthopedic complications of spastic diplegia
Introduction The optimal age for performing multilevel interventions in patients with cerebral palsy is the period from 10 to 16 years, but indications for eliminating contractures, torsional bone deformities, and foot deformities in children with cerebral palsy of GMFCS level I–III may also occur at an earlier age. The aim of the work is to evaluate changes in the kinematic and kinetic parameters of gait in children with spastic diplegia who underwent multilevel bilateral surgical interventions for orthopedic complications of cerebral palsy that arose before the onset of pubertal growth acceleration. Material and Methods 63 children with cerebral palsy, I–III GMFCS. Group 1 (n = 50): average age 7.1 years, no orthopedic interventions had been performed previously. Group 2 (n = 513): average age 7.4 years, isolated interventions were performed at the age of up to 4 years. Results In group 1: after the operation for two years — an increase in the strength of all extensor muscles with a reliable difference compared to the preoperative level; after 4–5 years — stabilization of the achieved improvements in kinematics. In group 2: after the operation for two years — a decrease in the values of the total working power of the lower limb muscles; after 4 years — decompensation of motor capabilities occurred, the working power of the muscles of the hip and ankle joints did not exceed the initial values, and for the knee joint, the decrease in working power was permanent. Discussion The positive effect of surgical intervention in both groups is similar and consists of improving the synergistic interaction of muscles. Conclusion Orthopedic multilevel surgeries performed in children for orthopedic complications before prepubertal growth spurt are associated with functional development only in children who did not undergo early Achilles tendon lengthening or percutaneous fibromyotomies. The result remains stable for 4–5 years after surgery. Isolated Achilles tendon lengthening or percutaneous fibrotomies prevent lower limb muscular development in the long-term follow-up period.
Текст научной статьи Эволюция походки после многоуровневых ортопедических операций, выполненных для коррекции ортопедических осложнений у детей дошкольного и младшего школьного возраста со спастической диплегией
Детский церебральный паралич (ДЦП) представляет собой наиболее частую причину двигательных нарушений у детей (1,5–3 на 1 000 детского населения) [1, 2]. Консервативное лечение (физическая терапия, контроль спастичности, ортезирование) у детей с уровнем нарушения глобальных двигательных функций I–III по классификации GMFCS ( англ .: Gross Motor Function Classification System) остается методом выбора до шестилетнего возраста, когда развитие мышечных ретракций (фиксированных контрактур), костных деформаций, подвывихов, как правило, еще не происходит [3, 4]. Констатировано и многократно доказано, что развитие вторичных ортопедических осложнений ведет как к снижению двигательной активности, так и к потере ранее приобретенных навыков и существенному ухудшению качества жизни, несмотря на стабильный характер энцефалопатии [5–10]. Для хирургической ортопедической коррекции контрактур, вывихов и костных деформаций методом выбора считаются одновременные двусторонние (или последовательные двусторонние с небольшим временным интервалом) многоуровневые ортопедические вмешательства, сопровождающиеся единым реабилитационным периодом [11–13]. Компьютерный 3D-анализ походки является универсальным инструментом оценки двигательных нарушений, измерения ортопедических деформаций и контрактур, являющихся одним из факторов ухудшения двигательной активности, количественного планирования элементов ортопедического вмешательства и результата лечения в последующие годы наблюдения за ребенком [7, 14].
Оптимальным возрастом выполнения многоуровневых вмешательств является период от 10 до 16 лет, особенно вторая половина пубертатного ускорения роста [15–17], когда риск рецидивов ортопедических проблем снижается [18]. Но показания к устранению контрактур, торсионных костных деформаций, деформаций стоп у детей с ДЦП I–III уровней GMFCS могут возникать и в более раннем возрасте [5, 6, 9, 10, 19] при неуспешной консервативной терапии [20, 21]. Отдельно необходимо указать на развитие ятрогенных ортопедических проблем при изолированном и/или неадекватном удлинении трицепса голени [22–26]. Чрескожные, так называемые малоинвазивные фибромиотомии, селективные мышечные удлинения, особенно выполненные без коррекции деформаций стоп [27, 28], неизбежно приводят в среднесрочном и особенно отдаленном периодах к проявлению мышечной слабости и развитию crouch gait паттерна походки [29–31]. При ослаблении подошвенного сгибания на фоне неустраненных деформаций стоп и контрактур вышележащих суставов может быть показана ортопедическая операция.
Цель работы — оценить изменения кинематических и кинетических параметров походки у детей со спастической диплегией, которым выполняли многоуровневые двусторонние хирургические вмешательства по поводу ортопедических осложнений ДЦП, возникших до начала пубертатного ускорения роста.
МАТЕРИАЛЫ И МЕТОДЫ
В данное ретроспективное исследование включено 63 пациента со спастической формой церебрального паралича, которым проводили двустороннее многоуровневое вмешательство с целью коррекции ортопедических осложнений основного заболевания.
Критерии включения : возраст до 10 лет, возможность проведения и выполнение компьютерного анализа походки в установленные сроки обследования (до операции, в интервалах 1–2 года, 2–3 года, 4–5 лет после операции), уровни поражения глобальных моторных функций — I, II, III GMFCS.
Критерии невключения : более тяжелые уровни нарушения глобальных моторных функций, неполноценное (по срокам) проведение инструментального анализа походки, возраст на момент выполнения многоуровневого вмешательства 10 и более лет, выполнение ортопедической операции на одной анатомической области.
После анализа 511 случаев для исследования отобраны 63 пациента, которые полностью удовлетворяли критериям включения.
Учитывая хирургический анамнез, пациенты разделены на две группы (табл. 1):
-
— группа 1 ( n = 50) — пациенты, которым ранее не проводили хирургические вмешательства на мышечном аппарате нижних конечностей;
-
— группа 2 ( n = 13) — пациенты, которым выполняли изолированные вмешательства на трицепсах голеней (удлинение ахиллова сухожилия, так называемые «малоинвазивные» фибромиотомии).
Непосредственно перед операцией и на этапах отдаленного послеоперационного периода пациентам проводили клинико-лучевое обследование и компьютерный анализ походки. Пациенты ходили босиком на семиметровой дорожке с привычной для них скоростью самостоятельно или придерживались за одну руку родителя.
Таблица 1
Характеристики групп
|
Группа |
Количество пациентов |
Возраст, лет |
Пол |
GMFCS |
||||||||
|
ж |
м |
I |
II |
III |
||||||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|||
|
1 |
50 |
7,1 ± 1,57 |
19 |
38 |
31 |
62 |
4 |
8 |
25 |
50 |
21 |
42 |
|
2 |
13 |
7,4 ± 0,85 |
5 |
38 |
8 |
62 |
3 |
23 |
6 |
46 |
4 |
31 |
Кинематические данные регистрировали оптическими камерами Qualisys 7+ с технологией видеозахвата пассивных маркеров; синхронизированными с шестью динамометрическими платформами KISTLER (Швейцария). При установке маркеров использовали модель IOR. Анализ кинематики и кинетики проводили в программах QTM (Qualisys) и Visual3D (C-Motion) с автоматизированным расчетом значений [32], рассчитывался коэффициент функциональной асимметрия симметричных показателей кинетики нижних конечностей по формуле: Кас = (D-S)/(D+S)*100 % , где D и S — соответственно значения для правой и левой нижней конечности.
Для статистической обработки данных применяли программу AtteStat 12.0.5. Гипотезу о нормальности распределения проверяли с помощью критерия Шапиро – Уилка. Учитывая количество наблюдений в группах и отсутствие подтверждения гипотезы нормальности распределения, для обработки результатов использована непараметрическая статистика. Количественные характеристики выборочных совокупностей представлены в таблице в виде медианы с уровнем распределения процентилей (Me 25 % v 75 %) и числа наблюдений ( n ). Статистическую значимость различий определяли с использованием непарного критерия Вилкоксона с принятием уровня значимости р ^ 0,05. Взаимосвязь между параметрами оценивали с помощью коэффициента корреляции Спирмена.
На проведение исследований получено разрешение комитета по этике НМИЦ ТО имени академика Г.А. Илизарова. Исследования проводили в соответствии с этическими стандартами Хельсинской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками 2000 г., «Правилами клинической практики в Российской Федерации», утвержденными Приказом Минздрава РФ от 19.06.2003 № 266. Родители участвовавших в исследовании детей присутствовали при его проведении, подтверждали информированное согласие на публикацию результатов исследований без идентификации личности.
РЕЗУЛЬТАТЫ
Принципиальным различием между группами служило лишь выполнение попытки восстановления активной подошвенной флексии и улучшения условий функционирования разгибательного аппарата коленного сустава (табл. 2).
Таблица 2
Распределение элементов операций в группах пациентов
|
Элемент двусторонней операции |
Группа 1 ( n = 50) |
Группа 2 ( n = 13) |
||
|
абс. |
% |
абс. |
% |
|
|
Апоневротомия поясничной мышцы |
7 |
14 |
2 |
15 |
|
Удлинение длинной приводящей мышцы |
41 |
82 |
13 |
100 |
|
Удлинение тонкой (изящной) мышцы |
35 |
70 |
13 |
100 |
|
Удлинение медиальных сгибателей коленного сустава |
42 |
84 |
4 |
31 |
|
Низведение надколенника |
– |
3 |
23 |
|
|
Апоневротомия икроножной мышцы (Strayer) в сочетании или без апоневротомии камбаловидной мышцы |
50 |
100 |
2 |
15 |
|
Чрескожная ахиллопластика по Hoke |
9 |
18 |
2 |
15 |
|
Подтаранный артроэрез по Grice |
32 |
64 |
11 |
85 |
|
Удлинение латеральной колонны стопы по Evans |
8 |
16 |
2 |
15 |
|
Тенодез задней большеберцовой мышцы |
46 |
92 |
13 |
100 |
|
Коррекция торсионной деформации бедра |
10 |
20 |
4 |
31 |
|
Деротационно-варизирующая остеотомия |
3 |
6 |
2 |
15 |
|
Укорачивание ахиллова сухожилия |
– |
3 |
23 |
|
Обобщающие пространственно-временные характеристики и интегральный индекс походки представлены в табл. 3, данные которой позволяют определить тенденцию улучшения глобальной оценки кинематических параметров походки в обеих группах после оперативного лечения на протяжении периода не менее трех лет. В первые один–два года отмечается снижение скорости ходьбы и циклов шага в минуту. После очевидного периода адаптации движений к новым анатомическим параметрам можно отметить улучшение количественных характеристик походки в обеих группах в период два– три года после операции: увеличение скорости ходьбы и длины периода шага, снижение длительности двойного двуопорного периода. Однако в группе 2 (проводили удлинение трицепса в раннем периоде) происходит декомпенсация двигательных возможностей в период от четырех лет после операции, что проявляется достоверным увеличением GPS (англ.: gait profile score), снижением скорости ходьбы и увеличением длительности двойного двуопорного периода шага в сравнении с группой 1. Кроме того, в группе 2 значения ИМТ значимо увеличиваются, превосходя возрастную норму.
Интересно, что отмечается положительная значимая корреляция между показателями ИМТ и GPS ( r = 0,769) в период от четырех лет после операции в группе 2 (табл. 4).
Таблица 3
Пространственно-временные характеристика походки, индекс массы тела
|
Параметр |
Группа |
До операции |
После операции |
||
|
1–2 года |
2–3 года |
4–5 лет |
|||
|
Индекс массы тела |
1 |
15,9 (13,9÷17,3) |
16,0 (14,4÷17,5) |
16,8 (15,8÷18,4) |
16,7 (15,3÷17,6) |
|
2 |
16,7 (13,5÷21,5) |
16,3 (13,7÷17,3) |
19,1 (16,2÷23,8) |
21,5 (18,1÷24,3)*1 |
|
|
Индекс походки (GPS), ° |
1 |
17,0 (12,9÷21,2) |
14,4 (11,6÷16,1) |
13,7 (11,3÷14,6) |
11,9 (10,4÷12,6) |
|
2 |
17,6 (14,2÷20,5) |
15,6 (12,9÷17,8) |
13,2 (11,5÷14,3) |
14,1 (13,4÷15,2)* |
|
|
Скорость, м/сек |
1 |
0,56 (0,39–0,78) |
0,53 (0,34–0,68) |
0,65 (0,49–0,87) |
0,83 (0,68–1,01)1 |
|
2 |
0,71 (0,58÷0,86) |
0,61 (0,36÷0,83) |
0,71 (0,46÷0,95) |
0,59 (0,52÷0,66)* |
|
|
Длина периода шага, м |
1 |
0,64 (0,51÷0,79) |
0,64 (0,52÷0,71) |
0,83 (0,72÷0,95) |
0,94 (0,89÷1,07) |
|
2 |
0,78 (0,68÷0,88) |
0,7 (0,56÷0,78) |
0,83 (0,73÷0,96) |
0,84 (0,77÷0,98) |
|
|
Ширина шага, м |
1 |
0,14 (0,11÷0,16) |
0,15 (0,12÷0,19) |
0,15 (0,13÷0,19) |
0,16 (0,13÷0,2) |
|
2 |
0,14 (0,11÷0,15) |
0,15 (0,1÷0,18) |
0,15 (0,12÷0,17) |
0,16 (0,13÷0,18) |
|
|
Циклов шага/мин |
1 |
51,3 (42,9÷61,6) |
47,7 (37,1÷56,8) |
46,3 (42,0÷55,9) |
51,0 (45,7÷55,4) |
|
2 |
60,6 (52,9÷63,8) |
50,7 (42,9÷55,4) |
51,1 (38,8÷65,9) |
42,2 (39,0÷43,9) |
|
|
Длительность периода опоры от цикла шага, % |
1 |
67,0 (62,7÷71,2) |
69,9 (65,2÷74,2) |
66,5 (62,2÷70,3) |
67 (62,5÷71,1) |
|
2 |
64 (60,8÷67,7) |
69,2 (63,4÷74,8) |
67,5 (63,4÷68,9) |
67, 0 (65,7÷70,2) |
|
|
Длительность периода переноса от цикла шага, % |
1 |
33,0 (29,4÷37,3) |
29,4 (25,9÷34,9) |
33,5 (29,8÷37,9) |
33,0 (28,9÷37,6) |
|
2 |
36,9 (32,6÷39,8) |
30,9 (25,2÷36,6) |
32,5 (31,1÷36,7) |
30,9 (29,8÷34,2) |
|
|
Длительность двойного двуопорного периода от цикла шага, % |
1 |
33,5 (25,1÷38,5) |
39,2 (28,0÷45,3) |
31,6 (22,5÷39,6) |
30,4 (25,2÷30,5) |
|
2 |
28,3 (21,7÷37,8) |
39,3 (26,6÷52,6) |
36,1 (26,5÷39,5) |
40,0 (31,9÷40,8)* |
|
Примечание : * — достоверные отличия по критерию между группами 1 и 2 на данном сроке сравнения после операции; 1 — достоверные отличия внутри данной группы с предыдущим сроком исследования.
Таблица 4
Динамика отдельных кинематических параметров
|
Параметр |
Группа |
До операции |
После операции |
||
|
1–2 года |
2–3 года |
4–5 лет |
|||
|
Позиция стопы при первичном контакте (Г0), ° |
1 |
–9,8 (–20,0÷0,6) |
0,78 (–3,5÷5,0)1 |
2,5 (–1,6÷6,8) |
3,0 (1,3÷4,8) |
|
2 |
3,0 (–4,0÷10,3)* |
0,9 (–3,8÷7,1) |
1,49 (–0,2÷3,1) |
–0,1 (–2,8÷2,2) |
|
|
Максимальная тыльная флексия в опорную фазу (Г2), ° |
1 |
–0,21 (–1,1÷0,0) |
12,0 (7,7÷16,1)1 |
17,4 (10,9÷21,3) |
12,8 (10,3÷17,2) |
|
2 |
17,4 (12,4÷24,1)* |
11,9 (7,2÷16,8) |
15,8 (8,2÷23,9) |
13,1 (3,4÷24,3) |
|
|
Позиция стопы в фазу переноса (Г4), ° |
1 |
–4,5 (–13,3÷–6,9) |
9,8 (5,6÷15,5)1 |
10,5 (4,8÷15,6) |
10,0 (9,8÷13,2) |
|
2 |
11,5 (5,2÷17,8)* |
9,8 (5,7÷14,4) |
14,2 (7,4÷19,7) |
11,2 (6,5÷14,2) |
|
|
Клиренс (носок стопы), см |
1 |
4,6 (3,2÷5,5) |
5,1 (3,9÷5,7) |
5,7 (4,5÷5,6) |
6,1 (5,5÷6,9) |
|
2 |
6,3 (4,8÷5,9) |
4,8 (3,6÷6,0) |
6,2 (4,3÷8,1) |
6,2 (4,8÷8,1) |
|
|
Позиция колена при первичном контакте (К0),° |
1 |
27,0 (19,5÷35,5) |
17,5 (10,9÷23,8) |
20,9 (15,3÷28,9) |
17,8 (11,9÷20,3) |
|
2 |
36,5 (20,8÷48,5) |
17,9 (4,4÷28,8) |
17,5 (1,3÷31,5) |
18,9 (6,7÷32,8) |
|
|
Амплитуда разгибания в опорную фазу (К1–К2), ° |
1 |
26,6 (14,7÷28,8) |
18,4 (12,2÷24,8) |
18,1 (10,3÷22,1) |
15 (11,6÷18,9) |
|
2 |
18,3 (16,3÷24,7) |
16,2 (7,5÷28,9) |
14,5 (5,8÷21,1) |
20,2 (17,0÷24,1) |
|
|
Максимальное разгибание коленного сустава в опорную фазу (К2), ° |
1 |
8,5 (0,9÷19,5) |
0,52 (–9,4÷9,6) |
5,3 (–3,9÷12,7) |
3,2 (2,6÷8,0) |
|
2 |
16,2 (8,9÷36,6) |
2,1 (–5,6÷9,2) |
6,6 (–5,5÷14,0) |
5,2 (–6,6÷13,3) |
|
|
Максимальное сгибание коленного сустава в фазу переноса (К3), ° |
1 |
61,5 (54,5÷69,7) |
52,7 (44,2÷62,6) |
51,2 (44,1÷56,1) |
52,6 (47,8÷61,5) |
|
2 |
71,5 (59,6÷86,1) |
50,8 (44,1÷60,3) |
55,9 (47,5÷61,5) |
57,9 (46,5÷72,1) |
|
Таблица 4 (продолжение)
Динамика отдельных кинематических параметров
|
Параметр |
Группа |
До операции |
После операции |
||
|
1–2 года |
2–3 года |
4–5 лет |
|||
|
Позиция тазобедренного сустава при первичном контакте (Т0), ° |
1 |
35,4 (28,3÷42,8) |
36,6 (28,0÷44,9) |
38,1 (33,5÷41,2) |
36,1 (31,2÷40,1) |
|
2 |
42,4 (38,7÷48,9) |
35,2 (29,8÷37,2) |
38,0 (23,2÷49,3) |
34,9 (28,4÷43,7) |
|
|
Максимальное разгибание бедра (Т2), ° |
1 |
1,8 (–6,5÷6,8) |
1,3 (–7,8÷10,3) |
–2,0 (–5,4÷0,08) |
–3,1 (–7,5÷–0,85) |
|
2 |
9,1 (3,9÷11,5) |
0,13 (–4,2÷7,9) |
3,6 (–8,7÷12,2) |
9,8 (5,2÷16,1)* |
|
|
Амплитуда движений таза в сагиттальной плоскости, ° |
1 |
9,2 (7,4÷11) |
9,1 (7,05÷11,2) |
10,1 (7,3÷11,2) |
12,8 (8,6÷13,8) |
|
2 |
10,6 (10,1÷11,3) |
11,2 (10,1÷12,9) |
9,5 (7,9÷10,8) |
9,3 (7,1÷10,1) |
|
|
Амплитуда ротации таза, ° |
1 |
24,3 (19,7÷29) |
25,0 (18,9÷32,4) |
27,4 (18,8÷33,7) |
29,5 (19,1÷38,6) |
|
2 |
33,2 (18,9÷49,3) |
28,2 (23,5÷35,5) |
27,4 (21,2÷32,5) |
27,4 (24,7÷29,3) |
|
|
Амплитуда ротации бедер, ° |
1 |
19,5 (14,9÷22,7) |
20,9 (15,6÷26,0) |
22,5 (16,5÷29,2) |
22,5 (17,7÷24,4) |
|
2 |
25,7 (16,5÷32,5) |
28,0 (24,8÷32,5) |
18,8 (14,5÷23,2) |
21,4 (14,2÷24,7) |
|
|
Амплитуда движений колена, ° |
1 |
54,0 (45,7÷64,0) |
53,4 (47,9÷59,1) |
49,9 (37,5÷52,4) |
50,5 (43,3÷59,5) |
|
2 |
53,8 (28,8÷70,2) |
50,6 (37,6÷59,3) |
51,1 (44,9÷59,0) |
53,0 (45,3÷56,0) |
|
|
Амплитуда движений стопы в сагиттальной плоскости, ° |
1 |
25,9 (16,7÷34,2) |
23,0 (19,1÷27,7) |
27,4 (22,6÷31,8) |
25,2 (19,5÷29,4) |
|
2 |
30,5 (24,3÷37,4) |
26,5 (22,4÷30,9) |
25,4 (18,2÷31,3) |
25,4 (18,1÷25,7) |
|
Примечание : * — достоверные отличия по критерию между группами 1 и 2 на данном сроке сравнения после операции; 1 — достоверные отличия внутри данной группы с предыдущим сроком исследования.
Принципиальные различия по кинематическим параметрам между группами до многоуровневых операций заключались в амплитуде движений и установке стопы: очевидно, что в группе 1 пассивная тыльная флексия вследствие контрактуры трицепса была значимо ограничена. При этом увеличение амплитуды разгибания коленного сустава в опорную фазу в группе 1 закономерно отражает паттерн походки jump knee gait, характерный для данного возраста. После операций достоверных различий между группами не обнаружено, хотя к концу периода наблюдения в группе 2 отмечена тенденция увеличения амплитуды сгибания коленного сустава в опорную фазу, которая сопровождалась полноценным разгибанием к середине опорной фазы цикла шага. Эта тенденция в сочетании с явным, достоверно отличающимся от группы 1, ограничением максимального разгибания бедра, которое на данном этапе носит адаптационный характер, отражает начало развития паттерна crouch gait. Данное наблюдение логично сочетается со снижением значений Gait Profile Score. Отметим, что не обнаружено отличий между группами в конце периода наблюдения по параметру максимального наклона таза в сагиттальной плоскости: 14,8° (10,2÷18,8) в группе 1 и 17,5° (13,8÷21,4) в группе 2.
Таблица 5
Динамика отдельных кинетических параметров
|
Параметр |
Группа |
До операции |
После операции |
||
|
1–2 года |
2–3 года |
4–5 лет |
|||
|
Сила разгибания тазобедренного сустава, Nm/kg |
1 |
0,62 (0,45÷0,72) |
0,64 (0,48÷0,74) |
0,72 (0,59÷0,84) |
0,89 (0,77÷1,0)1 |
|
2 |
1,08 (0,79÷1,43)* |
0,89 (0,63÷0,94) |
0,89 (0,73÷1,08) |
0,87 (0,76÷0,96) |
|
|
Сила разгибания коленного сустава, Nm/kg |
1 |
0,4 (0,25÷0,53) |
0,33 (0,17÷0,43) |
0,6 (0,36÷0,82) |
0,62 (0,54÷0,64)1 |
|
2 |
0,53 (0,28÷0,75) |
0,39 (0,12÷0,59) |
0,51 (0,17÷0,64) |
0,41 (0,16÷0,62) |
|
|
Сила подошвенного сгибания, Nm/kg |
1 |
0,66 (0,5÷0,86) |
0,65 (0,39÷0,79) |
0,79 (0,66÷0,95) |
1,12 (0,94÷1,19)1 |
|
2 |
0,62 (0,56÷0,81) |
0,68 (0,49÷0,89) |
0,78 (0,61÷0,97) |
0,95 (0,81÷1,09) |
|
|
Суммарная мощность, генерируемая на уровне тазобедренного сустава, W/kg |
1 |
1,51 (0,96÷1,75) |
1,43 (1,0÷1,67) |
1,61 (1,14÷1,63) |
1,75 (1,29÷2,03) |
|
2 |
2,93 (1,82÷4,11)* |
0,98 (0,3÷1,31) |
1,95 (1,39÷2,18) |
2,03 (1,39÷2,37) |
|
|
Эффективность мышечных сокращений на уровне тазобедренного сустава, % |
1 |
70,6 (63,4÷78,6) |
72,2 (64,0÷80,2) |
73,1 (64,2÷76,1) |
70,3 (64,6÷73,7) |
|
2 |
68,8 (62,8÷72,4) |
70,2 (64,5÷78,8) |
69,1 (63,2÷75,7) |
66,4 (56,3÷74,6) |
|
|
Суммарная мощность, генерируемая на уровне коленного сустава, W/kg |
1 |
1,7 (0,96÷2,18) |
1,56 (0,99÷2,14) |
2,1 (1,11÷3,04) |
2,15 (1,43÷2,46) |
|
2 |
2,5 (1,46÷3,13) |
2,1 (0,97÷2,57) |
1,89 (1,29÷2,34) |
1,69 (1,26÷2,1) |
|
|
Эффективность мышечных сокращений на уровне коленного сустава, % |
1 |
39,0 (26,5÷52,5) |
39,1 (31,2÷46,1) |
40,3 (31,9÷50,0) |
41,9 (35,8÷48,9) |
|
2 |
38,3 (32,3÷37,0) |
39,0 (31,1÷47,1) |
33,2 (23,6÷41,2) |
30,7 (21,9÷35,3)* |
|
|
Суммарная мощность, генерируемая на уровне голеностопного сустава, W/kg |
1 |
1,46 (0,66÷2,01) |
1,17 (0,58÷1,39) |
1,66 (0,98÷2,05) |
2,39 (1,51÷2,75) |
|
2 |
1,64 (1,05÷2,13) |
1,28 (0,71÷1,83) |
1,39 (0,99÷1,63) |
1,5 (0,93÷1,66)* |
|
Таблица 5 (продолжение)
Динамика отдельных кинетических параметров
|
Параметр |
Группа |
До операции |
После операции |
||
|
1–2 года |
2–3 года |
4–5 лет |
|||
|
Эффективность мышечных сокращений на уровне голеностопного сустава, % |
1 |
53,7 (44,1÷63,7) |
48,4 (35,0÷61,5) |
56,9 (48,9÷64,9) |
61,1 (52,2÷68,0) |
|
2 |
52,2 (47,4÷55,2) |
48,5 (41,2÷57,7) |
50,9 (42,4÷59,8) |
53,9 (49,2÷63,2) |
|
|
Суммарная мощность работы мышц нижней конечности, W/kg |
1 |
4,64 (2,81÷6,42) |
4,15 (2,77÷5,28) |
5,39 (3,59÷7,36) |
6,26 (4,78÷7,14) |
|
2 |
6,08 (4,98÷7,02) |
4,36 (3,11÷6,31) |
5,22 (4,1÷5,91) |
5,23 (3,93÷7,1) |
|
|
Эффективность суммарной мощности работы мышц нижней конечности, % |
1 |
55,1 (51,1÷61,5) |
54,4 (50,5÷58,3) |
53,5 (50,3÷59,1) |
58,9 (57,7÷60,2) |
|
2 |
54,9 (47,2÷60,7) |
54,0 (49,7÷58,2) |
52,9 (46,3÷58,7) |
51,6 (46,3÷57,2) |
|
|
Функциональная асимметрия суммарной мощности работы мышц нижней конечности, % |
1 |
19,7 (12,9÷25,7) |
14,6 (5,2÷22,1) |
21,1 (10,9÷27,0) |
20,4 (11,6^28,9) |
|
2 |
18,3 (11,6÷24,9) |
19,8 (8,6÷24,2) |
12,2 (6,85÷17,4) |
5,8 (4,67^7,85)* |
|
|
Функциональная асимметрия суммарной эффективности работы мышц нижней конечности, % |
1 |
6,8 (2,2÷9,7) |
6,6 (4,5÷8,7) |
8,6 (6,3÷10,7) |
4,0 (2,3÷3,9) |
|
2 |
10,9 (4,6÷15,8) |
7,3 (3,4÷4,1) |
7,95 (5,0÷7,7) |
4,4 (2,5÷6,28) |
|
Примечание : * — достоверные отличия по критерию между группами 1 и 2 на данном сроке сравнения после операции; 1 — достоверные отличия внутри данной группы с предоперационным сроком исследования.
Можно выделить несколько существенных констатаций. Значимое превышение показателей силовых характеристик движений на уровне тазобедренного сустава в группе 2 до многоуровневых вмешательств отражают доминирование именно этих локомоций в генерации ходьбы, в том время как роль подошвенной флексии остается сниженной. В группе 1 в период от двух лет после операции отмечен рост силы сокращений выпрямления на всех уровнях биомеханической цепи нижней конечностей, с появлением достоверных отличий по сравнению с предоперационным уровнем в период после четырех лет. В группе 2 на уровне разгибания тазобедренного и коленного суставов нормализованная сила мышечных сокращений не достигала предоперационного уровня ни на одном сроке лечения. Однако на уровне голеностопного сустава в обеих группах наблюдали рост значений момента подошвенной флексии.
Более демонстративные отличия касаются суммарной генерируемой мощности сокращений. И если в период один–два года после операции можно констатировать снижение значений данного показателя в обеих группах по всем трем суставам, то в отдаленном периоде отмечен рост, превышающий исходные значения, только в группе 1. В группе 2 рост суммарной мощности не превышает исходных значений для тазобедренного и голеностопного суставов, а для коленного сустава снижение мощности разгибания носит постоянный характер на всем периоде наблюдения, становясь достоверно ниже значений группы 1 в период более четырех лет.
Отметим отсутствие снижение эффективности мощности сокращений в обеих группах в период наблюдения и уменьшение значений асимметрии эффективности мощности по сравнению с асимметрией показателей суммарной мощности в каждый период исследования для обеих групп, что отражает синергетическое взаимодействие мышц (соблюдение правила «оптимума походки») в условиях сохранения компенсации двигательных нарушений [34].
Результаты изучения динамики суммарной мощности движений на уровне коленных и голеностопных суставов представлены на рис. 1 и 2.
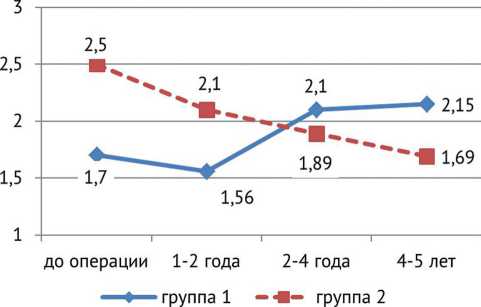
Рис. 1. Средние значения суммарной мощности движений на уровне коленного сустава (W/kg) в процессе наблюдения
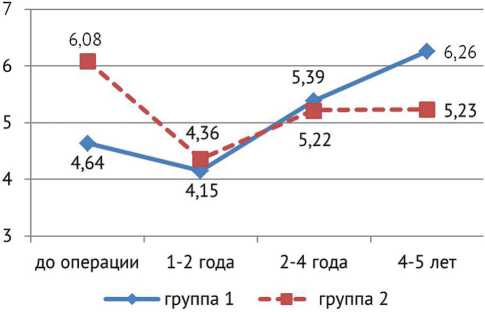
Рис. 2. Средние значения суммарной мощности движений на уровне голеностопного сустава (W/kg) в процессе наблюдения
Наконец, отдельно отметим высокую позитивную корреляцию в группе 1 между показателями «амплитуда разгибания колена в опорную фазу» и «сила разгибания коленного сустава» в периоды два–три года и четыре–пять лет: коэффициент Спирмена — 0,600 и 0,691 соответственно. Для пары «амплитуда разгибания колена в опорную фазу» и «эффективность генерации мощности разгибания коленного сустава», — r = 0,501 и r = 0,483 соответственно. Это соответствует достаточным функциональным возможностям разгибательной функции конечности. В группе 2 коэффициенты корреляции данных пар показателей в период два–три года после операции превращаются с положительных значений ( r = 0,115 и r = 0,430) в отрицательные ( r = –0,592 и r = –0,370), что отражает снижение усилий и их эффективности для разгибания коленного сустава в опорную фазу при увеличении амплитуды сгибания коленного сустава. Именно в этот момент увеличение сгибания в тазобедренном суставе становится компенсаторным механизмом при начале декомпенсации взаимосвязанной парной функции «разгибание колена» и «подошвенная флексия».
Среди дополнительных операций, выполненных на протяжении периода наблюдения, отметим девять (18 %) случаев в группе 1, где производили в различных сочетаниях следующие элементы:
-
— повторные удлинения трицепса голени ( n = 2);
-
— тенодезы задней большеберцовой мышцы ( n = 3);
-
— реконструкция стопы по Evans ( n = 2);
-
— удлинения приводящих мышцы ( n = 4);
-
— низведение надколенников ( n = 1);
-
— коррекция торсионных деформаций бедер ( n = 3).
В группе 2 у четырех пациентов выполняли следующие элементы операций:
-
— таранно–ладьевидные артродезы ( n = 3);
-
— тенодезы задних большеберцовых мышц ( n = 3);
-
— коррекция торсионных деформаций бедер ( n = 1).
В большинстве случаев выше упомянутые дополнительные вмешательства сочетались с плановым удалением материалов остеосинтеза.
ОБСУЖДЕНИЕ
Многоуровневые ортопедические двусторонние вмешательства у детей со спастической диплегией, способных к самостоятельной ходьбе (со вспомогательными средствами или без них), обоснованы системным характером поражения, близкими по времени возникновения истинными ортопедическими осложнениями (контрактурами, костными деформациями, вывихами/подвывихи) и единым реабилитационным периодом [17, 33–35]. G. Baird et al. показали высокую зависимость между потерей достигнутых характеристик походки и развитием ортопедических деформаций [5].
H.K. Graham et al. [6] выделяют два периода, совпадающих по возрасту (4–12 лет), когда ортопедическая хирургия становится правомерной: период контрактур и период костных деформаций. В эти периоды хирургия носит реконструктивный характер, возможно восстановление анатомических параметров опорно–двигательного аппарата без выполнения элементов паллиативного вмешательства (артродезов). Отдельно обратим внимание, что до возникновения ортопедических осложнений усилия в лечении пациентов с ДЦП направлены на развитие собственных двигательных возможностей путем комбинированного применения физической терапии [3], контроля спастичности, включая ботулинотерапию и селективную дорсальную ризотомию [36, 37], консервативных методов предотвращения контрактур [38]. Необоснованное преждевременное ортопедическое вмешательство на неретрагированных мышцах, даже увеличивая пассивную амплитуду движений в суставах, ведет к их чрезмерному ослаблению, что проявляется ранней функциональной декомпенсацией и развитием ятрогенного crouch gait. Особенностью ятрогенного crouch gait является его раннее в возрастном аспекте возникновение, даже при отсутствии торсионных деформаций [24, 31].
Многоуровневые вмешательства обычно для достижения стабильного результата операции проводят в возрасте 11–15 лет (после пубертатного ускорения роста) [8, 17, 39, 40]. Однако авторы отмечают, что у детей старше 12 лет часто уже невозможно достичь полноценного анатомического восстановления структур и взаимоотношений между сегментами конечностей, пропорциями мышц, и нередко единственным решением остается паллиативная ортопедическая хирургия при crouch gait [6]. В настоящее время существуют противоречивые рекомендации относительно оптимального возраста пациентов для выполнения реконструктивных ортопедических вмешательств [3, 41, 42]. M. Svehlík et al. рассматривают пубертатное ускорение роста нижних конечностей как фактор декомпенсации двигательных возможностей и развития паттерна crouch gait [18].
Выполнение ортопедических операций в раннем возрасте до препубертатного ускорения роста у детей с ДЦП I–III уровней GMFCS находит свои показания при раннем развитии ортопедических осложнений ДЦП (контрактуры голеностопного сустава, коленного сустава, деформации стоп, торсионные деформации), негативно влияющих на проведение реабилитационных мероприятий, ортезирования, снижающих двигательные возможности ребенка. Средний возраст выполнения ранних вмешательств в различных сериях был: шесть лет [40], 6,4 [43], 8,6 [6], 9,7 [44]. Именно в период от четырех до 12 лет происходит постепенное уменьшение объема движений в суставах и возрастает роль ретракции мышц по сравнению со спастичностью, уровень которой постепенно снижается [6]. G. Hägglund и P. Wagner выявили, что 47 % детей в возрасте четырех лет имели II–IV уровень спастичности икроножной мышцы по Modified Ashworth Scale [45]. Однако только 23 % детей в возрасте 12 лет имели прежний уровень спастичности.
В нашем исследовании показания к многоуровневым вмешательствам обусловлены как ранним развитием истинных ортопедических осложнений ДЦП, так и негативным влиянием изолированных удлинений ахилловых сухожилий или так называемых «малоинвазивных» ранних вмешательств, обозначаемых как фибромиотомии, негативный эффект которых объясняется значимым ослаблением силы подошвенных сгибателей стопы при увеличении амплитуды пассивной тыльной флексии [24, 31].
Положительное влияние многоуровневых вмешательств на кинематические и кинетические параметры походки описано многими авторами. Ключевыми эффектами в ближайшем и среднесрочном послеоперационных периодах являются увеличения длины шага, скорости ходьбы и разгибания коленного сустава в опорную фазу, а также уменьшение наклона таза, нормализация и/или улучшение кинематики стопы в каждом моменте цикла шага. E. Rutz et al. отмечают изменение GPS с 20,7 ° до 11,1 ° (на 47 %) в сторону нормализации походки в период от одного до трех лет после операции [17]. T. Dreher et al. констатируют сохранение в отдаленном периоде у 77 % пациентов (177 пациентов из 231) значимо улучшенного интегрального показателя GPS и одновременно снижение значений GPS в ближайший год после многоуровневых вмешательств [7].
Многие исследователи сходятся во мнении, что период сохранения положительного эффекта многоуровневых вмешательств достаточно продолжителен. E.M. Godwin et al. [40], P. Thomason et al. [44] и T. Terjesen [8] описывают сохранение положительного эффекта на параметры походки и в целом на функциональный результат у детей II–III уровней GMFCS через пять лет после двустороннего вмешательства. В мультицентровом ретроспективном исследовании T. Dreher et al. показали сохранение достигнутых улучшенных кинематических параметров через девять лет после многоуровневых вмешательств, когда возраст пациентов при проведении последнего инструментального исследования походки был 19 лет 8 мес. [7].
Наши результаты сходны с результатами выше представленных исследований. Ортопедические хирургические вмешательства позволили в обеих группах улучшить значения амплитуд движений во всех плоскостях на протяжении всего периода наблюдения. Важно отметить, что временное ухудшение кинематических параметров после операции в период одного–двух лет сопровождалось в последующем прогрессивным улучшением в сторону нормализации. Различия между группами выявлены через четыре–пять лет после операции, когда в группе 2 ранее компрометированная подошвенная флексия проявляется в значимом увеличении GPS, сочетающимся со снижением скорости походки и увеличением ИМТ. В нашем исследовании мы лишь заметили корреляцию между данными параметрами без установления причинно–следственных связей: затруднение движений ведет к снижению скорости ходьбы и увеличению массы тела или наоборот. Отметим и значимое ограничение максимального разгибания бедра в группе 2, интерпретация этого наблюдения представлена в части обсуждения кинетических параметров.
Авторы публикаций отмечают необходимость выполнения отдельных дополнительных операций (нередко в сочетании с удалением материала остеосинтеза) для сохранения результата первичного вмешательства: T. Dreher et al [7] — в 39 % случаев, T. Tejersen et al. [8] — в 48,3 %, E. Rutz et al. — в 64,3 % [17]. При этом не выявлено статистически значимой связи между частотой дополнительных вмешательств и параметрами пола, уровнем GMFCS, предыдущими оперативными вмешательствами, возрастом выполнения операции. В нашей серии частота выполнения незапланированных операций, направленных на сохранения результатов первичного вмешательства, сопоставима с данными литературы.
Стратегия комплексного лечения пациентов с ДЦП построена как на развитии двигательных навыков, функций, улучшения параметров походки, так и на предотвращении вторичных ортопедических осложнений, включая ходьбу с согнутыми коленными суставами (flexed–knee gait), что является предвестником паттерна crouch knee gait, при котором реконструктивное лечение невозможно [3, 6, 10]. Более того, именно развитие или неразвитие данного паттерна считается критерием эффективности проводимого лечения [7, 8].
Поэтому мы и рассматриваем результаты именно с точки зрения выявления ранних признаков декомпенсации разгибательной функции в отдаленном периоде после оперативного лечения, вынужденно проведенного в раннем возрасте у детей с ДЦП I–III уровней GMFCS. Важно подчеркнуть принципиальное положение о том, что улучшение двигательных возможностей и параметров походки не влияет на уровень GMFCS, обусловленный статической энцефалопатией [46].
Согласимся с мнением W. Hua et al. о недостатке исследований, столь же полно отражающих динамику кинетических параметров походки после оперативного вмешательства, как и динамику кинематических данных [47], при том, что эффективность энергетических расходов для генерации движений у детей с ДЦП ниже на 28 %, чем у здоровых сверстников. Исследование S. Van Rossom et al. подтверждает, что многоуровневые вмешательства улучшают кинематические параметры, нормализуют моменты силы на уровне вовлеченных суставов и улучшают параметры генерируемой мощности движений [48]. Учитывая естественную эволюцию двигательных нарушений в направлении паттерна crouch gait [6, 9, 10], сопровождающегося крайней неэффективностью энергообеспечения походки, при выполнении ортопедических вмешательств и проведении последующего реабилитационного лечения необходимо выбирать методы, препятствующие такому развитию двигательных нарушений. Очевидным предиктором данной неблагоприятной эволюции, как очевидно доказали G. Pilloni et al, является хирургическое ослабление подошвенных сгибателей, при этом первым признаком является увеличение минимального сгибания коленного сустава в опорную фазу [24].
Наши результаты подтверждают положение об улучшении кинетических параметров походки после многоуровневых вмешательств у пациентов, которым ранее не проводили оперативные вмешательства: увеличиваются нормализованные показатели моментов разгибания тазобедренных, коленных, голеностопных суставов, что сопровождается увеличением суммарной мощности, генерируемой на уровне данных суставов. В итоге в отдаленном периоде суммарная мощность превышает исходный уровень, не теряя своей эффективности. В то же время у пациентов после ранних удлинений трицепса голени мы отмечали прогрессивное снижение силы разгибательных движений на уровне коленного и тазобедренного суставов, даже при прогрессирующем увеличении силы подошвенной флексии. В результате суммарная генерируемая мощность на уровне коленного и голеностопного суставов в группе 1 достоверно выше, чем в группе 2. Как и для значений GPS в период наблюдения один–два года после операции у пациентов обеих групп происходит снижение кинематических параметров. Важным отличием является и то, что если в группе 1 через четыре–пять лет после операции суммарная мощность выше предоперационной, то в группе 2 она так и не достигает предоперационных значений. Отметим и предиктор развития недостаточности разгибательного аппарата (дефицит разгибания бедра в сочетании избыточным наклоном таза в сагиттальной плоскости), выявленный в нашем исследовании и интерпретируемый как компенсаторный механизм смещения центра масс кпереди от оси движений коленного сустава. Тем не менее, положительный эффект от оперативного вмешательства в обеих группах схож и заключается в уменьшении асимметрии суммарной эффективности относительно асимметрии суммарной мощности. Однако этого недостаточно для сохранения стабильности результатов лечения при предрасположенности пациентов к развитию ятрогенного паттерна crouch gait (группа 2).
Ограничения нашего исследования заключаются в ретроспективном характере анализа и сравнительно небольшом количеством пациентов в группе 2. Для получения исчерпывающего заключения об эффекте многоуровневых вмешательств, выполненных у детей в возрасте до препубертатного ускорения роста, необходимо проследить динамику кинематических и кинетических данных до завершения естественного роста.
ЗАКЛЮЧЕНИЕ
Ортопедические многоуровневые операции, выполненные у детей по поводу ортопедических осложнений в возрасте до препубертатного ускорения роста, являются эффективными с точки зрения улучшения кинематических параметров, сопровождающихся развитием функциональных возможностей и увеличением силовых характеристик движений только у детей, которым ранние вмешательства удлинения ахиллова сухожилия или чрескожные фибромиотомии не проводили. Результат остается стабильным на протяжении четырех–пяти лет после операции.
Изолированное удлинение ахилловых сухожилий, или чрескожные фибротомии, выполненные в раннем возрасте, препятствуют улучшению и развитию мышечного аппарата нижних конечностей, увеличению моментов сил и мощности сокращений мышц в отдаленном периоде наблюдения, даже если многоуровневыми вмешательствами устранены костные деформации и контрактуры коленного и тазобедренного суставов. В группе фибротомий и ранних изолированных удлинений ахилловых сухожилий через четыре–пять лет после многоуровневых операций ухудшаются показатели GPS, скорости походки и увеличивается ИМТ.
Ограничение разгибания бедра с увеличенным наклоном таза в сагиттальной плоскости в опорную фазу является компенсаторным механизмом дефицита силы разгибания коленного сустава и может служить предиктором развития паттерна crouch gait.


