Эволюция тактики лечения приведения переднего отдела стопы у детей от 0 до 18 лет в российском городе с численностью населения до 1 миллиона жителей
Автор: Вавилов М.А., Громов И.В., Соколов А.Г., Соловьева Е.Н.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 1 (55), 2024 года.
Бесплатный доступ
Обоснование: в работе рассматривается дифференциальная диагностика приведения переднего отдела стопы (или приведенной стопы - ПС) у детей. Разбираются классификации и особенности анатомии, изменения стопы на фоне роста, возможности самокоррекции деформации по данным отечественных и зарубежных источников литературы, демонстрируется система лечения ПС и ее эволюция во времени, в зависимости от возраста пациента и тяжести деформации.
Врожденное приведение переднего отдела, приведенная стопа, косолапость, деформация стоп, врожденная аномалия развития
Короткий адрес: https://sciup.org/142241713
IDR: 142241713 | УДК: [617.586-007.5-053.1+616-036.87]:616-08 | DOI: 10.17238/2226-2016-2024-1-7-13
Evolution of treatment tactics for forefoot addition in children from 0 to 18 years old in a Russian city with a population of up to 1 million residents
Introduction: the paper presents the differential diagnosis of Metatarsus adductus (MA) in children. Classifi ations and anatomy features, changes of the foot during the growth, the possibility of the deformity self-correction according to international data are analyzed. The systematic MA treatment and its historical evolution, depending on the age of the patient and the severity of the deformity, are demonstrated.
Текст научной статьи Эволюция тактики лечения приведения переднего отдела стопы у детей от 0 до 18 лет в российском городе с численностью населения до 1 миллиона жителей
Introduction: the paper presents the differential diagnosis of Metatarsus adductus (MA) in children. Classifications and anatomy features, changes of the foot during the growth, the possibility of the deformity self-correction according to international data are analyzed. The systematic MA treatment and its historical evolution, depending on the age of the patient and the severity of the deformity, are demonstrated. Aim: to demonstrate the diagnosis protocol and treatment algorithm for children from 0 to 18 years old with MA, accepted in the Yaroslavl region. Materials and methods: we performed the literature review analysis of the following databases: PubMed, Google Schlolar, Elibrary, Cyberleninka for the last 10 years, and evaluated the results of treatment of children with MA in clinics in Yaroslavl, Russia over the past 20 years. For describing the etiology, pathogenesis, development of diagnostic methods and MA treatment, earlier publications were also used. Conclusion: the treatment protocol for children with metatarsus adductus, accepted in the Yaroslavl region, takes into consideration the severity of the pathology and the reasonably necessary timing of the treatment start. It allows to correct foot deformity minimizing the amount of surgical treatment.
Conflict of interests: the authors declare no conflict of interest
Funding: the study had no sponsorship
Введение: врожденные аномалии опорно-двигательного аппарата среди всех заболеваний составляют от 0,3% до 12,7 % [3, 5]. Деформации конечностей могут носить изолированный характер или сочетаться с поражением других органов и систем организма [4, 6, 13, 15, 18, 19]. Чаще они локализуются в нижних конечностях и составляют 55% от всех врожденных аномалий опорно-двигательной системы. Приведение переднего отдела стопы (приведенная стопа) — это аддукционная деформация на уровне сустава Лисфранка, проявляющаяся бобовидной формой стопы. В норме биссектриса между сторонами стопы должна приходить в промежуток между вторым и третьим пальцами. В случае приведения биссектриса попадает лате-ральнее (Рис. 1) [7, 9, 16, 17, 21, 25].
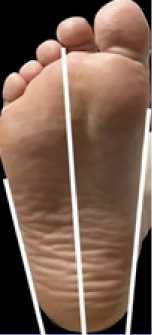
Рис. 1. Норма. Биссектриса попадает на середину расстояния между II и III пальцами.
Пренатальная диагностика в том числе и патологии стоп необходима для выработки стратегии лечения ребенка после рождения. Порядок проведения УЗИ во время беременности определен Приказом Министерства здравоохранения РФ и проводится в сроки: 1. в 11-13 недель; 2. в 18-21 неделю; 3. в 3034 недели. Если при первом скрининге задача для специалиста состоит в выявлении плодов с высоким риском хромосомных аномалий и грубыми врожденными пороками развития. Проводится фетометрия, оценка анатомии эмбриона и экстраэм-бриональных структур, осмотр матки и придатков. То при втором плановом УЗИ кроме выявления возможных осложнений беременности, необходимо исключать наличие врожденных аномалий развития конечностей у плода. При этом часто именно на 2 плановом скрининге родителям говорят о подозрении на деформацию нижних и верхних конечностей. По данным же L.Staley положение плода в последний триместр беременности обосновывает возможность деформации переднего отдела стоп [30]. Мы в своей работе, опрашивая родителей при выявлении ПС, констатировали в 78 процентах несоответствие размеров таза и плода (крупный плод, узкий таз матери и т.д.) варианты положения плода в третьем триместре беременности отличающееся от продольного головного.
Распространенность
По последним данным, около 10-12% новорожденных имеют деформацию стопы, а 60% из них страдают от двусторонней патологии. Примерная распространенность новых случаев приведенной стопы составляет около 6,8 млн. пациентов в год по всему миру. Статистически, каждые пять секунд в мире рождается ребенок с приведенной стопой [27, 28, 32].
Дифференциально-диагностический ряд
Приведение переднего отдела принципиально отличается от косолапости, хотя многие, даже ортопеды, зачастую их путают и пытаются лечить по принципам I. Ponseti, изложенным для врожденной косолапости. Клинически ПС может быть схожа с косолапостью особенно на фоне этапной гипсовой коррекции. Дифференциальная диагностика не сложна, достаточно придать стопе максимальную тыльную флексию и оценить положение заднего отдела стопы. При косолапости (рис. 2А) эквинус, т.е. подтянутость пяточной кости кверху и контрактура голеностопного сустава ригидны и не устраняются. При врожденном приведении переднего отдела стопы мы видим абсолютно интактный задний отдел стопы и хорошую тыльную флексию (рис 2Б). При подробном рассмотрении анатомии видно, что косолапость - это нарушение взаимоотношений в подтаранном и Шопаровом суставах, а приведение переднего отдела стопы - это нарушение взаимоотношений в суставе Лисфранка. Соответственно и лечение этих патологий совершенно различное [8, 10, 11, 22, 26].
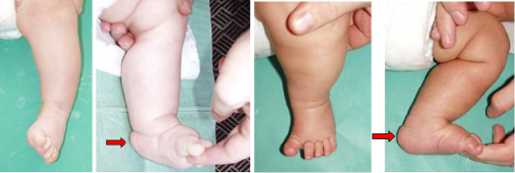
А Б
Рис. 2. А. Врожденная левосторонняя косолапость. Стрелкой показан ригидный эквинус заднего отдела стопы. Б. Фото приведения переднего отдела стопы, стрелкой показан хороший объем движения в голеностопном суставе. Фото стоп вида спереди выглядят идентично.
Симптом «косолапие» встречается в обсуждении в социальных сетях, а также при анализе карт первичной медицинской документации при направлении к ортопеду. ПС часто путают с внутренней торсией костей голени, которая наблюдается у детей до 4-5 лет, а далее на фоне роста наступает самокоррекция [14, 29]. Не редко дети раннего возраста с «мнимым косолапием» обращаются к ортопеду с персистирующей антеверсией шейки бедренной кости, что, как правило, исправляется на фоне роста без дополнительных вмешательств к 8 годам [24, 29].
Клинически все четыре перечисленные патологии (ПС, внутренняя торсия костей голени, гиперантеверсия шейки бедренной кости и косолапость) проявляются паттерном ходьбы с отпечатками стоп кнутри относительно оси движения. Это часто вызывает запоздалую и неверную диагностику. К тому же, физиологические торсионные дисфункции нижних конечностей у детей, которые не требуют вмешательства, порой пытаются лечить ортопедической обувью, ортопедическими стельками, ЛФК, массажами, тейпами и т.д. Эти мероприятия носят отрицательный экономический и психоэмоциональный аспект для детей и их родителей.
Классификация: в настоящее время классификация приведения переднего отдела стопы разделяет их по тяжести на три типа легкую, среднюю и тяжелую. Легкая – это деформация, которая мануально одномоментно выводится в положение гиперкоррекции (положение отведения переднего отдела), средняя – до нормы (среднефизиологической позиции) и тяжелая, когда одномоментная коррекция невозможна. А также на идиопатическую и ассоциированную с другими пороками и синдромами [17, 23, 24, 26, 31].
Лечение. Самокоррекция ПС на фоне роста происходит в 90-95 % случаев V. Моscа [23, 24]. L. Staheli – положение стопы нормализуется в первые месяцы жизни без лечения, хотя в некоторых случаях процесс затягивается до 3 лет [30]. 15 лет назад тактика амбулаторного лечения ПС в нашей области заключалась в большом объеме консервативного лечения, включающего ЛФК, массаж, озокерит, электронейромиостимуляция, ортезолечение и др., до года и более. Но после оценки эффективности и сравнения результатов в доступных источниках литературы выяснилось, что такое обилие терапевтических мероприятий не рационально. Оказалось, что результат коррекции стоп, после перечисленного консервативного лечения, не отличается от коррекции на фоне роста без применения медицинских мероприятий.
В случае рождения ребенка с ПС он осматривается ортопедом в перинатальном центре или сразу после выписки. Ортопед ставит диагноз и выясняет ригидность деформации. Далее в течении месяца оценивается динамика положения стоп по фото или очно, ребенку проводится УЗИ на предмет сопутствующей патологии. Педиатр следит за набором массы у новорожденного (косвенный показатель общего состояния и здоровья). В 1 месяц жизни назначается повторная явка к ортопеду и, если деформация идиопатическая (без явной причины), семья под запись на видео обучается ЛФК, направленному на коррекцию стоп. Следующий визит к ортопеду для оценки положения стоп и динамики на фоне роста в 3 месяца. Если самокоррекции положения стоп не произошло, то родителям на выбор предлагается два варианта лечения:
-
1. Ортезы импортного производства UNFO (Израиль) или отводящий ботинок с разными по силе пружинами (Германия). Ортезы покупаются по предварительному замеру длины стопы. Рекомендуется режим ношение 23 часа в сутки в первые три месяца, далее график ношения индивидуален в зависимости от тяжести патологии, но к году ортезы отменяются. Данные ортезы не имеют сертификации в РФ и имеют высокую стоимость, которая меняется в зависимости от курса валют на рынке [32].
-
2. Большинство жителей нашего региона с ПС выбирают второй вариант коррекции, основой которого служит гипсовая повязка. Гипсовая коррекция направлена на выведение стопы против деформации. Циркулярная гипсовая повязка накладывается с противоупором в пяточно-кубовидный сустав и с одновременным манипулированием передним отделом до легкой гиперкоррекции (в положение отведения), от кончиков пальцев до верхней трети бедра с фиксацией пятки в легком эквинусе (10 градусов). Цель достичь нейтрального положения стопы со стороны подошвы по снятию гипса. Гипс меняется раз
в 10-14 суток. Как правило, для полной коррекции положения стопы необходимо 2-3 смены гипсовых повязок. После полной коррекции деформации, которая занимает от 1 до 1.5 месяцев родителям рекомендуется ношение брейсов Kinetik Pro (Россия) патент №208981. Ношение брейсов на первые три месяца рекомендуется 23 часа в сутки 3 месяца, далее график ношения индивидуален, с преимуществом ночного использования и в 1-1.5 года брейсы отменяются. Альтернативой брейсам может быть ортез из турбокаста изготовленный индивидуально под ребенка с графиком ношения аналогичным брейсам.
Метод гипсования, а также использования отечественных брейсов или зарубежных ортезов основан на законе Julius Wolff “Das Gesetz der Transformation der Knochen” (Берлин, 1892). Данный закон гласит о трансформации костей под воздействием нагрузки. Особенно он работает у детей на фоне быстрого набора массы, который происходит в первые девять месяцев жизни.
В случае несвоевременного обращения к ортопеду в возрасте старше 1.5 лет мы не предлагаем активного лечения, а занимаем выжидательную позицию до 3-х летнего возраста с оценкой динамики по видео ходьбы ребенка без обуви. В три года выполняется рентгенография стоп в 2-х проекциях. При сохранении приведения переднего отдела стоп определяются показания для оперативного лечения. Показаниями к хирургической коррекции являются приведение 2 и 3 степени, боли в стопах и неудобства с подбором обуви из-за выпуклой наружной стороны стопы.
Операция Herman-Herndon - вмешательство на суставе Лисфранка, имеет историческое значение и нами не используется в связи с ранним развитием артрозо-артритов по данным литературы [24].
После выполнение рентгенографии стоп в 2-х проекциях и выяснения вершины деформации стопы выполняется хирургическая коррекция стоп. Это или остеотомия оснований I-V плюсневых костей открыто по Berman и Gartland или малоинвазивно закрыто при помощи бора (Рис. 3), или клиновидная закрытоугольная остетомия кубовидной кости с одновременной открытоугольной остеотомией медиальной клиновидной костью (Рис. 4) [1, 2].
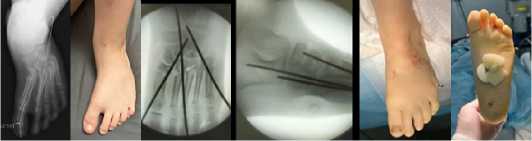
А Б В Г Д Е
Рис. 3. Врожденная левосторонняя косолапость, рецидив, выраженное приведение переднего отдела левой стопы. А – рентгенограмма стопы до лечения, Б – внешний вид стопы до лечения, В,Г – ЭОП-контроль интраоперационно после проведенной остеотомии бором оснований плюсневых костей с фиксацией спицами Киршнера, транспозиции ПББС на 3 клиновидную кость, Д,Е – внешний вид стопы после оперативного лечения.
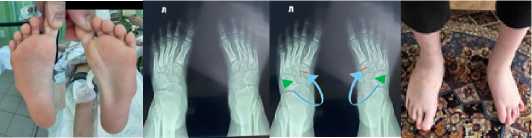
А Б В Г
Д
Рис. 4. Врожденное приведение переднего отдела обеих стоп. А, Б – внешний вид стоп до лечения. В – рентгенограмма стоп до лечения. Г – схема оперативного лечения. Д – внешний вид стоп после оперативно лечения.
В случае тяжелой синдромальной деформации коррекция переднего и среднего отделов стоп может быть проведена через два продольных разреза (1 в первом межплюсневом промежутке второй над 4 плюсневой костью) или через поперечный разрез на уровне сустава Лисфранка (Рис. 5) (у данного доступа имеются плюсы – хорошая визуализация, но есть и минусы - отмечается стойкое снижение чувствительности кожи переднего отдела стопы до 6 месяцев с момента операции) [12, 20].
А Б В Г Д
Рис. 5. А - фото стоп при рождении на 3 сутки. Косолапость слева, приведенная стопа справа. Ассоциированная генетически не верифицированным синдромом. Б - Фото в 1 год после лечения по Понсети левой стопы и этапного гипсования правой стопы. В - Рецидив деформации с двух сторон в возрасте 7 лет. Слева выполнено двухэтапное гипсование по Понсети с пересадкой сухожилия ПББМ на 3 клиновидную кость. Справа остеотомия I-V плюсневых костей с операцией клиновидной закрытоугольной остеотомией кубовидной кости с одновременной открытоугольной остеотомией медиальной клиновидной кости. Г – результат лечения правой стопы через 8 недель. Д - Результат лечения пациента в возрасте 11 лет (через 4 года после повторной реконструкции обеих стоп).
После закрытия зон роста стопы в случае запоздалого обращения выполняется артродез сустава Лисфранка с фиксацией винтами (Рис. 6).
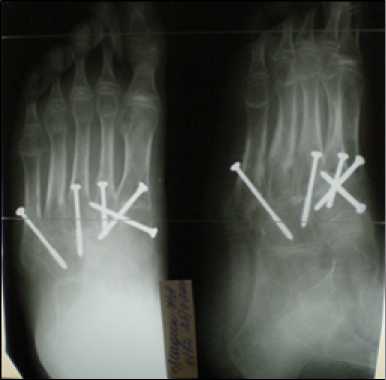
Рис. 6. Рентгенография стопы после артродеза сустава Лисфранка с фиксацией винтами.
Алгоритм лечения приведенной стопы
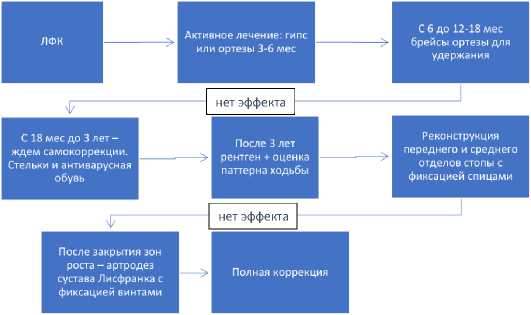
Обсуждение
За последние 20 лет анализируя систему ортопедической помощи, сложившуюся в Ярославской области, а также данные доступной нам литературы изменились общие принцы ведения пациентов с ПС. Если в начале мы использовали на этапе амбулаторного лечения ПС в большом объеме консервативное лечение, включающего ЛФК, массаж, озокерит, электронейромиостимуляцию малоберцовой группы мышц, ортезолечение и др., до года и более. То на данный момент изначальный объем консервативного лечения в Ярославской области не применяется, а количество детей оперируемых по поводу ПС по данным годовых отчетов единственного в области отделения травматологии и ортопедии ОДКБ не увеличивается. А составляет 1-2 ребенка в год. На территории частного центра мы регулярно оперируем детей в возрасте старше 3 лет с ПС из других регионов РФ, в которых до сих полагаются на физиотерапию (включая массаж, ЛФК, озо- керит и т.д.) не прибегая к гипсованию или ортезолечению, направленному на коррекцию ПС.
Дифференциальная диагностика симптома «косолапия» состоящего из торсионной дисфункции нижней конечности, врожденной косолапости и ПС требует ранней верификации. Это приводит к постановке точного диагноза и позволяет скорректировать патологию на этапе быстрого роста стопы, а наблюдение в динамике помогает экономить силы и средства семьи, не применяя классические физиотерапевтические методы лечения, зная особенности развития нижней конечности ребенка. В тоже время зачастую от ортопеда требуется успокоительно-разъяснительная беседа с родителями, направленная на наблюдение с приглашением их на контрольные осмотры желательно с видео и фото контролем в динамике. Цифра 95 % самокоррекции ПС опубликованная V. Моscа одного из учеников L. Staley должна быть весомым аргументом в споре травматологов-ортопедов с врачами сопряженных специальностей.
В случае отсутствия улучшения формы стопы на фоне роста требуется активное вмешательство ортопеда гипсование, брейсы, ортезы в возрасте до 1.5 лет.
Начиная с возраста 3 лет если деформация не корригируется или семья обратилась не вовремя, а также в случае рецидива определяются показания к оперативному лечению. Которыми может служить ПС 2-3 степени, неэффективность консервативного лечения, боли в стопах и неудобства с подбором обуви из-за выпуклой наружной стороны стопы, а также рецидивы косолапости с выраженным приведение переднего отдела.
Заключение
Суммируя все вышеперечисленное, требуется адекватное по объему, агрессии и времени лечения ПС на фоне роста ребенка. Предложенный алгоритм консервативного и оперативного лечения позволяет избежать лишней оперативной агрессии и своевременно исправить деформации стопы на фоне роста в независимости от сроков обращения к ортопеду. Консервативное лечение (ЛФК, массаж, озокерит, электронейромиостимуляция, ортезолечение и др.) не приводят к желаемому эффекту и могут продолжаться до года и более. В данной работе продемонстрирована важность своевременной диагностики и раннего начала лечения детей с ПС. А также возможность хирургической помощи во всех возрастных периодах в случае позднего обращения к хирургу ортопеду.
Список литературы Эволюция тактики лечения приведения переднего отдела стопы у детей от 0 до 18 лет в российском городе с численностью населения до 1 миллиона жителей
- Ежов М.Ю. Стопа. Дегенеративно-дистрофические заболевания суставов стопы и голеностопного сустава: монография / М.Ю. Ежов. — Н.Новгород: Ремедиум-Поволжье, 2011: 320 [Yezhov, M.YU. Stopa. Degenerativno-distroficheskiye zabolevaniya sustavov stopy i golenostopnogo sustava: monografiya / M.YU. Yezhov. — N.Novgorod: Remedium-Povolzh’ye, 2011:320].
- Карданов А.А. Хирургическая коррекция деформация стопы – Медпрактика – М, 2016. [Kardanov A.A. Khirurgicheskaya korrektsiya deformatsiya stopy – Medpraktika – M, 2016.].
- Лапкин Ю.А., Конюхов М.П. Особенности лечения деформаций нижних конечностей у детей с системными заболеваниями опорно-двигательного аппарата // Вестник травматологии и ортопедии им Н.Н. Приорова. 2003;10(4):88-93. doi: 10.17816/vto200310488-89. [Lapkin YU.A., Konyukhov M.P. Osobennosti lecheniya deformatsiy nizhnikh konechnostey u detey s sistemnymi zabolevaniyami opornodvigatel’nogo apparata // Vestnik travmatologii i ortopedii im N.N. Priorova. - 2003;10(4):88-93. doi: 10.17816/vto200310488-89.].
- Коломиец А.А., Афанасьев И.В., Коррекция и профилактика приведения переднего отдела стопы при оперативном лечении больных с рецидивной врожденной косолапостью, Гений ортопедии 2006;4,. [Kolomiyets A.A., Afanas’yev I.V., Korrektsiya i profilaktika privedeniya perednego otdela stopy pri operativnom lechenii bol’nykh s retsidivnoy vrozhdennoy kosolapost’yu, Geniy ortopedii 2006;4.].
- Конюхов М.П., Лапкин Ю.А., Клычкова И.Ю., Способ лечения вторичной многоплоскостной деформации стоп после оперативной коррекции косолапости (Патент № RU2226079C2), 2002. [Konyukhov M.P., Lapkin YU.A., Klychkova I.YU., Sposob lecheniya vtorichnoy mnogoploskostnoy deformatsii stop posle operativnoy korrektsii kosolaposti (Patent № RU2226079C2), 2002.].
- Berg EE. A reappraisal of metatarsus adductus and skewfoot. J Bone Joint Surg Am. 1986;68:1185-1196.
- Bleck EE. Metatarsus adductus: classification and relationship to outcomes of treatment. J Pediatr Orthop. 1983;3:2-9.
- Browne RS, Paton DE. Anomalous insertion of the tibialis posterior tendon in congenital metatarsus varus. J Bone Joint Surg Br. 1979;61:74-76.
- Cappello ‘T, Mosca VS. Metatarsus adductus and skewfoot. Foot Ankle Clin. 1998;3:683-700.
- Cook DA, Breed AL, Cook T, et al. Observer variability in the radiographic measurement and classification of metatarsus adductus) Pediatr Orthop. 1992;12:86-89.
- Farsetti P, Weinstein SL, Ponseti IV. The long-term functional and radiographic outcomes of untreated and non-operatively treated metatarsus adductus. J Bone Joint Surg Am. 1994;76: 257-265.
- Ghali NN, Abberton M), Silk FF. The management of metatarsus adductus et supinatus. J Bone Joint Surg Br. 1984;66:376-380.
- Gruber MA, Lozano JA. Metatarsus varus and developmental dysplasia of the hip: is there a relationship? Orthop Trans. 1991;15:336.
- Hunziker UA, Largo RH, Duc G. Neonatal metatarsus adductus, joint mobility, axis, and rotation of the lower extremity in preterm and term children 0-5 years of age. Eur J Pediatr. 1988; 148:19-23.
- Jacobs JE. Metatarsus varus and hip dysplasia. Clin Orthop. 1960;16:203-213.
- Kite JH. Congenital metatarsus varus. J Bone Joint Surg Am. 1967;49:388-397.
- Kite JH. Congenital metatarsus varus: report of 300 cases. J Bone Joint Surg Am. 1950;32(3):500-506.
- Kollmer CE, Betz RR, Clancy M, et al. Relationship of congenital hip and foot deformities: a national Shriner’s Hospital survey. Orthop Trans. 1991:96.
- Kumar SJ, MacEwen GD. The incidence of hip dysplasia with metatarsus adductus. Clin Orthop Relat Res. 1982;164:234-235.
- Lincoln CR, Wood KE, Bugg EI Jr. Metatarsus varus corrected by open wedge osteotomy of the first cuneiform bone. Orthop Clin North Am. 1976;7:795.
- McCauley J Jr, Lusskin R, Bromley J. Recurrence in congenital metatarsus varus. J Bone Joint Surg Am. 1964;46:525-532.
- McCormick DW, Blount WP. Metatarsus adductovarus: «skewfoot?» JAMA. 1949;141:449. 25. Morcuende JA, Ponseti IV. Congenital metatarsus adductus in early human fetal development: a histologic study. Clin Orthop Relat Res. 1996;333:261-266.
- Mosca VS. Flexible flatfoot and skewfoot. In: Drennan JC, ed. The Child’s Foot and Ankle. New York, NY: Raven Press; 1992:355.
- Mosca VS. Flexible flatfoot and skewfoot. Instr Course Lect. 1996;45:347-354. Peabody CW, Muro F. Congenital metatarsus varus. J Bone Joint Surg Am. 1933;15A:171.
- Ponseti IV, Becker JR. Congenital metatarsus adductus: the results of treatment. J Bone Joint Surg Am. 1966;48:702.
- Reimann I, Werner HH. The pathology of congenital metatarsus varus: a post-mortem study of a newborn infant. Acta Orthop Scand. 1983;54:847.
- Rushforth GF. The natural history of hooked forefoot. J Bone Joint Surg Br. 1978;60-B:530-532.
- Smith JT, Bleck EE, Gamble JG, et al. Simple method of documenting metatarsus adductus. J Pediatr Orthop. 1991;11:679-680.
- Staheli LT. Rotational problems in children. J BONE JT SURG SER A 1993;75(6):939-949.
- Staheli LT. Fundamentals of Pediatric Orthopedics (2015). ISBN:1451193939. Lippincott Williams & Wilkins, 320 Pages.
- Thompson SA. Hallux varus and metatarsus varus. Clin Orthop. 1960;16:109.
- UNFO med ltd. URL: https://ru.unfo-med.com


