К вопросу о целесообразности хирургической коррекции брахиметатарзий у детей
Автор: Кожевников Олег Всеволодович, Очкуренко Александр Алексеевич, Иванов Алексей Валерьевич, Грибова Инна Владимировна, Кралина Светлана Эдуардовна, Гаврилова Юлия Викторовна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2020 года.
Бесплатный доступ
Введение. Методы коррекции брахиметатарзии представлены различными вариантами удлинения. Целесообразность удлинения плюсневых костей при брахиметатарзиях дискутабельна. Цель. Представление доводов в пользу целесообразности хирургического лечения брахиметатарзий стоп у детей. Материалы и методы. За период 2004-2018 гг. выполнена хирургическая коррекция брахиметатарзий у 13 пациентов 6-18-ти лет. В предоперационном и в отдаленном послеоперационном периоде исследованы показатели биомеханики ходьбы. Результаты. Задача хирургической коррекции брахиметатарзий решена во всех случаях. Оценен функциональный статус по шкале AOFAS. Среднее значение возросло с 57,0 до 93,6 балла. Через 18 месяцев после реконструкции отмечено улучшение временных и кинематических характеристик ходьбы. Обсуждение. В связи с болью, дискомфортом и косметическим дефектом пациенты обращаются за медицинской помощью даже при отсутствии выраженных функциональных нарушений. Анализ динамических характеристик ходьбы у пациентов с односторонней брахиметатарзией выявляет разницу по сторонам, а также отличие от возрастных показателей на стороне брахиметатарзии...
Брахиметатарзия, компрессионно-дистракционный метод, биомеханика ходьбы, дети
Короткий адрес: https://sciup.org/142224276
IDR: 142224276 | УДК: 617.586.6-007.24-089.227.84:612.76-053.2 | DOI: 10.18019/1028-4427-2020-26-1-23-29
To applicability of surgical correction for brachymetatarsia in children
Introduction Correction of brachymetatarsia is performed by lengthening with various means. The necessity of metatarsal bone lengthening in brachymetatarsia is debatable. Material and methods From 2004 to 2018, surgical correction of brachymetatarsia was performed in 13 patients (age range, 6-18 years). Biomechanics of walking was studied in the preoperative and long-term postoperative period. Results The goal of surgical correction was achieved in all cases. AOFAS score scale was used for assessment of functional status. The mean score increased from 57.0 to 93.6 points. Time and kinematic characteristics of walking improved 18 months after reconstruction. Discussion Due to pain, discomfort and cosmetic defects the patients seek medical care even if marked functional disorders are absent in brachymetatarsia. The analysis of walking in patients with unilateral brachymetatarsia shows difference between the sides, as well as a deviation from the age norm on the side of brachymetatarsia...
Текст научной статьи К вопросу о целесообразности хирургической коррекции брахиметатарзий у детей
Брахиметатарзия – ортопедическое заболевание, проявляющееся гипоплазией одной или нескольких плюсневых костей. Брахиметатарзия является существенным косметическим дефектом, при локализации в первой плюсневой кости изменяющим биомеханику ходьбы. Удельный вес среди патологии опорно-двигательного аппарата – до 0,05 % [1]. Чаще аномалию развития стопы отмечают в возрасте от 1 года до 5 лет. Заболевание связывают с ранним закрытием эпифизарных пластин плюсневых костей. Нередко брахиметатарзия является одним из проявлений стигм дисэмбриогене-за в сочетании с брахидактилией, брахиметакарпией, синдромами Апера, Дауна и другими [2–5]. Есть данные о географических особенностях распространения брахиметатарзий. В Корее преобладает одностороннее поражение стоп, в Японии, США и ряде европейских стран – более половины пациентов с двусторонним поражением стоп [3, 6]. Нормальная биомеханика ходьбы обеспечивается корректным анатомическим строением стоп. Длина первой плюсневой кости является опреде- ляющей в архитектонике переднего отдела стопы. Укороченная первая плюсневая кость обусловливает нарушение плюсневой параболической дуги Лельевра и отрицательно влияет на опорную функцию переднего отдела стопы, изменяя биомеханику ходьбы, приводя к перегрузке головок второй и третьей плюсневых костей, их последующей деформации, и неизбежно ведет к возникновению метатарзалгий [7–9]. Ожидаемо, что неравенство длины одной из нескольких коротких трубчатых костей стопы не вызовет столь значимых биомеханических нарушений, какие отмечаются при неравенстве длины нижних конечностей [10].
ментном удлинении плюсневой кости, в том числе с костной пластикой ауто/аллотрансплантатом [15–17], или посредством компрессионно-дистракционного метода [18–21]. Одномоментное удлинение плюсневой кости более чем на 1,5 см связано с риском дистензи-онных осложнений, обусловленных перерастяжением сосудисто-нервных структур, сухожильных образований, кожи. Использование аутотрансплантатов у детей ограничено в связи с наличием зон роста и небольшим числом «донорских» мест в детском скелете. Применение аллокости отождествляется со всеми известными рисками: нагноение, инфицирование вирусами донора, ранняя резорбция трансплантата с потерей коррекции неравенства длины. Дистракционный метод позволяет избежать перечисленных выше осложнений и обеспечить удлинение сегмента на необходимую величину, при этом отсутствует необходимость в ауто/аллотран-сплантации кости. Невысокие темпы остеорепарации плюсневых костей, обусловленные диспластическими изменениями соединительной ткани, можно отнести к недостаткам удлинения дистракционным методом.
Цель – представление доводов в пользу целесообразности хирургического лечения брахиметатарзий стоп у детей.
МАТЕРИАЛЫ И МЕТОДЫ
В 10-м травматолого-ортопедическом детском отделении ФГБУ НМИЦ ТО им. Н.Н. Приорова за период 2004–2018 гг. проведена хирургическая коррекция брахиметатарзий у 13-ти пациентов в возрасте от 6 до 18 лет. У 12-ти пациентов имелась врожденная патология, с приобретенным неравенством длины плюсневых костей был один пациент. У 5-ти пациентов выявлена брахиметатарзия I плюсневых костей (в двух случаях двусторонняя, в одном случае – сочетание с варусной девиацией I пальцев и синдактилией II–III пальцев обеих стоп), у 11 пациентов отмечена гипоплазия IV кости плюсны. Все исследования в клинике проводили в соответствии с современными требованиями: учтены принципы Хельсинской декларации «Этические принципы проведения научных медицинских исследований с участием человека» (с поправками от 2000 г.), при статистическом анализе использована программа «SPSS Statistics» [22], функциональный статус оценен по шкале Американской ортопедической ассоциации хирургии стопы и голеностопного сустава (AOFAS) [23], при госпитализации пациентами (их законными представителями) подписаны информированные согласия на предоперационное обследование, проведение хирургического вмешательства, использование клинического материала в исследовательской работе и научных публикациях.
Клинико-функциональное исследование включало клинический осмотр, рентгенографию в 2-х проекциях (фронтальной и боковой) и исследование биомеханической структуры ходьбы. На этапах удлинения динамику оссификации регенерата оценивали рентгенологически.
При клиническом осмотре оценивали форму стопы, передний ее отдел и соответствие пальцевой дуги одной из формул: «1 < 2 > 3 > 4 > 5», «1 > 2 > 3 > 4 > 5», «1 = 2 ≥ 3 ≥ 4 ≥ 5» [24]. В случаях с гипоплазией I плюсневой кости всегда отмечали увеличение высоты внутренней продольной арки при ее меньшей протяженности. Уплощение передней арки, наличие огрубления кожи по подошвенной поверхности стоп отмечали у всех пациентов в области II–III–IV плюсневых костей. Проводили функциональный тест «tip-toe», выявляющий отсутствие опоры на головку I плюсневой кости, а также тесты Grifka, Strunsky, выявляющие болезненность в области плюснефаланговых суставов и боль в области плюсны [25].
На рентгенограммах визуализировали нарушение плюсневой параболы вследствие укорочения той или иной плюсневой кости, структурные изменения отме- чали в IV плюсневых костях в виде гипоплазии диафизарной части и снижения интенсивности рентгенологической тени головки. Для плюсневых костей была характерна интенсивность рентгенологических теней, не отличающаяся от остальных костей.
Биомеханика ходьбы исследована на аппаратнопрограммном комплексе «ELITE-2002» (BTS, Италия). Исследовали основные и временные параметры ходьбы, отражающие непосредственно шаговые характеристики (темп ходьбы, скорость передвижения, длину шага, опорную фазу, коэффициент ритмичности), кинематические (характеризующие угловые перемещения в суставах нижних конечностей) и динамические параметры (отражающие векторы опорной реакции). Динамические параметры сопоставляли с возрастной нормой [11].
Во всех клинических случаях пациентам проведено хирургическое лечение. Удлинение плюсневых костей было выполнено у 13-ти пациентов на 15-ти плюсневых костях. Хирургическая коррекция включала наложение компрессионно-дистракционного аппарата внешней фиксации на стопу и остеотомию плюсневой ко сти. Аппарат был представлен в двух вариантах: спице-стержневом, состоящим из базовой (двух полуколец аппарата Илизарова, соединенных резьбовыми штангами) и динамической части, представленной компонентами малого стержневого аппарата (применен у 4-х пациентов), или собственно малым стержневым дистракционным аппаратом КУД-САИ-01 для остеосинтеза мелких трубчатых костей производства ФГУП «ЦИТО» (применен у 9-ти пациентов; в 2-х случаях с осевой спицей в удлиняемой кости). При проведении стержней через плюсневую кость контролировали функцию сгибания и разгибания пальцев в плюснефаланговом суставе в пассивном режиме для исключения фиксации сухожилий разгибателей. Остеотомию выполняли о стео-томом, по возможно сти ближе к метафизарной зоне плюсневой кости. При удлинении I плюсневой ко сти аппарат ориентировали в сагиттальном направлении для исключения вторичной варусной деформации пяточного отдела стопы.
Темп дистракции составлял от 0,5 до 0,75 мм в сутки. Дистракция продолжалась в среднем 38 дней. Удлинение I плюсневой кости составило 25 мм (± 6), IV плюсневой кости 23 мм (± 7). Демонтировали аппарат через 45–64 дня. Индекс фиксации варьировал в пределах 20,0 ± 3,8 дн/см, индекс остеосинтеза – в пределах 42,1 ± 3,2 дн/см.
РЕЗУЛЬТАТЫ
При исследовании биомеханики ходьбы у пациентов с брахиметатарзией IV плюсневых костей значимых отклонений от показателей возрастной нормы, как и выраженной разницы кинематических и динамических параметров ходьбы по сторонам, не отмечено. Нарушения (отклонение в показателях в сравнении со здоровой стороной и возрастной группой) были отмечены у пациентов с неравенством длины I плюсневых костей. При ходьбе в произвольном темпе длительность периода шага относительно противоположной стороны была меньше. Соотношение длительности переноса конечности над опорой и переката через стопу на интактной конечности было увеличено, на стороне брахиметатар-зии – снижено. Длительность опоры на здоровую конечность увеличена. Значение максимальной нагрузки на отделы стопы при стоянии и ходьбе снижены, передний и задний толчки стопы с брахиметатарзией снижены.
Оценка функционального статуса по шкале AOFAS была проведена у 9 пациентов через 18 месяцев после хирургического лечения. Среднее значение по шкале AOFAS возросло с 57 до 93,6 балла (p < 0,05). Результаты лечения брахиметатарзии представлены в таблице 1.
Таблица 1
Оценка результатов лечения брахиметатарзий по шкале AOFAS через 18 месяцев (n = 9)
|
Функция стопы (баллы) |
До хирургической коррекции |
После хирургической коррекции |
|
Отличная (95–100) |
0 |
3 (33,3 %) |
|
Хорошая (75–94) |
0 |
5 (55,5 %) |
|
Удовлетворительная (51–94) |
5 (55,5 %) |
1 (11,1 %) |
|
Неудовлетворительная (50 и менее) |
4 (44,4 %) |
0 |
|
Всего |
9 (100 %) |
9 (100 %) |
Осложнения
При лечении пациентов с брахиметатарзиями каких-либо серьезных осложнений не отмечено. Поставленные задачи удлинения, с достижением необходимой длины кости, были выполнены в приемлемые сроки во всех случаях. При удлинении кости отмечали прорезывание мягких тканей, несмотря на попытки создать запас кожи в области дистракции. Малый запас кожи и подкожно-жировой клетчатки на тыльной поверхности стопы обусловлен ее анатомическими особенностями. Профилактику дисциркуляторных нарушений в коже мы проводили снижением темпа дистракции и исполь- зованием препаратов, улучшающих микроциркуляцию и нивелирующих проявления спазмов сосудов кожи, а также улучшающих трофическую функцию (никотиновая кислота, дипиридамол, витамины группы В – тиамин, пиридоксин, цианокобаламин).
Следует отметить, что ни в одном случае не возникло необходимости в перемонтаже или досрочном демонтаже внешней конструкции, а также завершении периода дистракции до наступления компенсации неравенства длины. Дополнительных хирургических вмешательств у этих пациентов не потребовалось.
Клиническое наблюдение. Пациентка Ф., 12 лет, поступила в отделение с жалобами на косметический дефект, дискомфорт и боли в правой стопе при физических нагрузках. Со слов матери, в 4 года стали замечать асимметрию стоп. Дефицит длины I луча стопы развивался в процессе роста, к моменту обращения неравенство воспринималось как выраженный косметический дефект и сопровождалось болью в переднем отделе стопы.
При клиническом осмотре пациентка ходит без дополнительных средств опоры. Походка не ритмичная, при опоре – внутриротационная постановка переднего отдела правой стопы до 7°. Косметический вид правой стопы нарушен, пальцевая дуга деформирована (рис. 1, а). Дефицит длины первого луча правой стопы 2,5 см. При подъеме на полупальцы («tip-toe» тест) опора осуществляется на головки II–III плюсневых костей правой стопы и на головки I–II плюсневых костей левой стопы (физиологическая) (рис. 1, б). Активные движения в I плюснефаланговом суставе правой стопы – разгибание 30°, сгибание 10°. Пассивные движения – разгибание 30°, сгибание 20°. Движения в правом голеностопном суставе – сгибание 25°, разгибание 10°. На рентгенограмме (рис. 1, в) выявляется дефицит длины I плюсневой кости правой стопы 2,5 см, суставная поверхность головки плюсневой кости находится вне плюсневой параболы, I плюсневая кость деформирована, имеется вторичная деформация ладьевидной кости.
Динамические параметры ходьбы у пациентки имели разницу с противоположной конечностью и отличались от нормативных показателей возрастной группы (табл. 2).
Удлинение I плюсневой кости пациентке выполнено компрессионно-дистракционным методом в аппарате спице-стержневой компоновки (рис. 2, а, б).
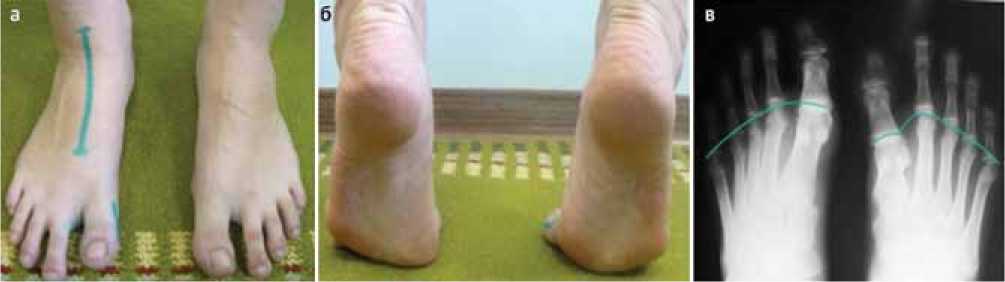
Рис. 1. Внешний вид стоп пациентки Ф. (а); «Tip-toe» тест, выполняемый пациенткой. Асимметричная опора на передний отдел стоп (б); рентгенограмма стоп во фронтальной проекции. Неравенство длины плюсневых костей – дефицит длины I плюсневой кости правой стопы составляет 2,5 см (в)
Таблица 2
Экстремальные значения составляющих опорных реакций у пациентки Ф. до операции и нормативные групповые показатели
|
Параметры ОР* |
Составляющая |
До операции |
Норма** |
|
Левая стопа |
|||
|
Передний толчок Минимум Задний толчок |
R z * |
106,7 73,2 115,1 |
108,0 ± 3,5 71,9 ± 2,0 115,4 ± 2,6 |
|
Передний толчок Задний толчок |
R x * |
16,9 17,6 |
17,6 ± 0,9 19,5 ± 1,2 |
|
Правая стопа (брахиметатарзия) |
|||
|
Передний толчок Минимум Задний толчок |
R z * |
87,5 80,1 101,3 |
107,7 ± 2,8 70,5 ± 2,4 109,1 ± 2,6 |
|
Передний толчок Задний толчок |
R x * |
14,9 14,6 |
18,3 ± 1,3 19,2 ± 1,1 |
* – опорная реакция (ОР); Rz – вертикальная составляющая опорной реакции; Rx – продольная составляющая опорной реакции;** – нормативные результаты возрастной группы согласно Витензон А.С.
Поперечная остеотомия I плюсневой кости выполнена из минимального доступа посредством остеотома (рис. 2, в, г). Дистракцию проводили в течение 40 дней. Темп дистракции составил от 0,5 до 0,75 мм в сутки. В течение всего периода лечения пациентка ходила с помощью костылей с частичной опорой на стопу в подошвенной гипсовой лонгете. Индекс фиксации составил 16 дней на 1 см удлинения, индекс остеосинтеза – 40 дней на 1 см удлинения. После демонтажа аппарата использованы ортезы для стопы индивидуального изготовления с выкладкой сводов, проведен курс реабилитации, направленный на восстановление амплитуды движений в плюснефаланговых суставах правой стопы.
После хирургической коррекции восстановлен косметический вид правой стопы, контур пальцевой дуги плавный, сопоставим с левой стопой (рис. 3).
При подъеме на полупальцы («tip-toe» тест) опора осуществляется на головки I и II плюсневых костей правой стопы аналогично левой стопе (рис. 3, б). На рентгенограмме (рис. 3, в) плюсневая парабола восстановлена.
По результатам обследования через 18 месяцев после проведенной хирургической коррекции в биомеханической структуре ходьбы пациентки отмечено улучшение показателей опорных реакций стопы (табл. 3).
Результаты лечения пациентки Ф. оценены по шкале AOFAS и составили 96 баллов при первоначальных 59 баллах, что отражает положительный результат коррекции брахиметатарзии.
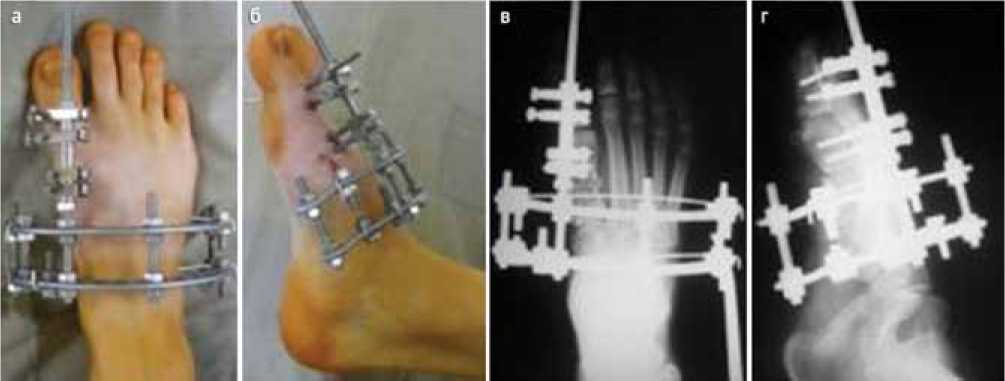
Рис. 2. Внешний вид стопы с компрессионно-дистракционным аппаратом (а, б); рентгенограммы стопы во фронтальной (в) и боковой (г) проекции
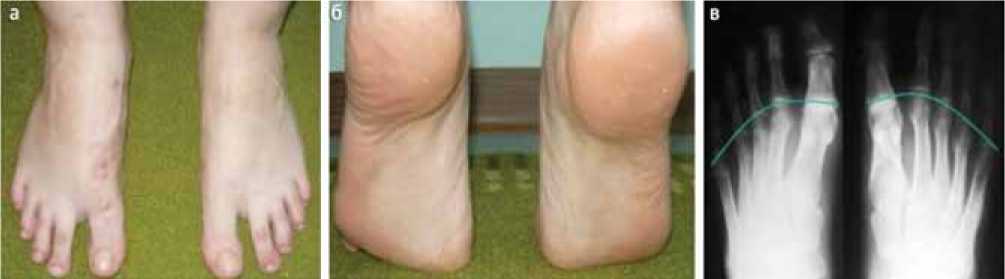
Рис. 3. Внешний вид стоп пациентки Ф. после хирургического лечения (а); «Tip-toe» тест, выполняемый пациенткой. Опора на передние отделы обеих стоп сопоставима (б); рентгенограмма стоп во фронтальной проекции. Дефицит длины I плюсневой кости устранен (в)
Таблица 3
Экстремальные значения составляющих опорных реакций у пациентки Ф. через 18 месяцев после операции
|
Параметры ОР |
Составляющая |
После операции |
% к исходному |
Норма** |
|
Левая стопа |
||||
|
Передний толчок |
109,8 |
103 |
107,7 ± 2,8 |
|
|
Минимум |
R |
74,2 |
101 |
70,5 ± 2,4 |
|
Задний толчок |
116,2 |
101 |
109,1 ± 2,6 |
|
|
Передний толчок |
R x |
17,3 |
102 |
17,7 ± 0,9 |
|
Задний толчок |
19,0 |
108 |
20,1 ± 0,9 |
|
|
Правая стопа (брахиметатарзия) |
||||
|
Передний толчок |
99,8 |
114 |
107,7 ± 2,8 |
|
|
Минимум |
R |
76,4 |
95 |
70,5 ± 2,4 |
|
Задний толчок |
105,9 |
105 |
109,1 ± 2,6 |
|
|
Передний толчок |
R x |
17,2 |
115 |
17,7 ± 0,9 |
|
Задний толчок |
17,9 |
122 |
20,1 ± 0,9 |
|
** – нормативные результаты возрастной группы согласно Витензон А.С.
ОБСУЖДЕНИЕ
Неравенство длины плюсневых костей не вызывает столь выраженных двигательных нарушений и адаптационно-компенсаторных перестроек двигательного стереотипа в отличие от патологии крупных суставов нижних конечностей или неравенства длины нижних конечностей [10]. Тем не менее, дискомфорт и боли при длительной статической нагрузке, влияющие на функциональный статус, побуждают пациентов обращаться за медицинской помощью. Возможно ли расценивать брахиметатарзию как несущественный ортопедический дефект? На наш взгляд – нет. Согласно данным Витен-зон А.С., “биомеханическая структура локомоторного акта практически полностью складывается к возрасту 7 лет” [11], а обращение пациентов по поводу брахиме-татарзии мы чаще отмечаем в более старшем возрасте. Согласно тому же литературному источнику, “у детей 7–8 лет амплитуда вертикальной составляющей Rz в фазе переднего толчка выше, чем у взрослых”, а с возрастом амплитуда в фазе переднего и заднего толчка становится сопоставимой, что свидетельствует “о выработке навыка более плавного наступания” [11]. Тем самым, в процессе “взросления” происходит постепенное возрастание нагрузок на передний отдел стопы и “к возрасту 13-ти лет характеристики ходьбы приближаются к взрослой норме” [11]. Анализ динамических характеристик ходьбы у пациентов с односторонней брахиме-тарзией выявляет разницу по сторонам, а также отличие от возрастных показателей на стороне брахиметатарзии. Таким образом, обеспечение полноценной опороспо-собности стопы необходимо, по нашему мнению, завершить до 13-ти летнего возраста.
Выбор способа коррекции неравенства длины плюсневых костей, как и ряда других ортопедических состояний, находится полностью в компетенции хирурга. В нашем случае это компрессионно-дистракционный метод. Во многом это объясняется техническими возможностями, а именно, наличием малых стержневых дистракционных конструкций для остеосинтеза мелких трубчатых костей (КУД-САИ-01), а также недостатками доступного нам аллопластического костного материала. Это два основных фактора, определяющих приоритет хирургической тактики с использованием чрескостного остеосинтеза. Не имея собственного опыта одномоментного удлинения плюсневых костей, мы ориентируемся на литературные данные. Представленные в них осложнения, обусловленные одномоментной дистракцией костных фрагментов [6], существенней, нежели указанные авторами недостатки дистракционного метода, такие как необходимость манипуляций с внешней конструкцией, “слабость” дистракционного регенерата и возможность местного инфицирования. Большинство указанных осложнений типичны для метода чрескостного остеосинтеза и устраняются в процессе лечения [13]. Возможно, ввиду малочисленности группы нашего исследования, мы не столкнулись с чем-либо выходящим за рамки типичного для лечения в компрессионно-дистракционной конструкции. Прорезывание кожи в области стержней и спиц является частыми сопровождением дистракции в аппаратах, мы не расцениваем это как осложнение. Стопа при нормальных весовых характеристиках пациента всегда имеет неразвитую подкожно-жировую клетчатку в области тыльной поверхности, вследствие этого, даже при попытках создания кожной складки в области дистракции при наложении аппарата, прорезывание в местах прохождения стержней неизбежно. С подошвенной поверхности стопы у всех наших пациентов мы отмечаем огрубление кожи в проекции плюснефалангово-го сустава луча с брахиметатарзией. W.-C. Lee с соавт. указывают на образование мацерации в проекции кожной складки при фиксации IV пальца в положении подошвенного сгибания при проведении удлинения. Мы же склонны рассматривать подобное как погрешности ухода за кожей. Фиксацию IV пальца мы осуществляли в плоскости остальных пальцев, что способствовало постепенному перестроению клетчатки подошвенной поверхности переднего отдела стопы при осуществлении пациентом частичной опоры на стопу. Можно предположить, что нахождение у пациента на стопе внешней дистракционной конструкции не является комфортным, но следует отметить, что после одномоментного удлинения плюсневой кости фиксация в гипсовой повязке занимает сопоставимый временной период, при этом опора на стопу исключена в течение не менее 8-ми недель [24]. Дистракция в аппарате, проводимая самим пациентом в амбулаторном режиме, не вызывала сложности и являлась обыденным мероприятием.
В литературных источниках встречается сравнительный анализ различных методов лечения брахиме-татарзий, и выводы авторов диаметрально противоположны [6, 24]. Приверженцы дистракционного метода [13, 14, 20] активно используют его в своей практике. Вероятнее, определенную роль играет опыт использования того или иного метода хирургической коррекции, традиции лечебного учреждения и приверженность пациента тому или иному методу и специалисту.
Одним из важнейших преимуществ дистракционного метода является малая травматичность остеотомии, выполнять которую возможно через минимальный доступ узким остеотомом, не скелетируя существенно кость. В данном методе нет необходимости в использовании осциллирующих пил, “прижигающих” края костных фрагментов, тем самым исключено тепловое повреждение кости, и сохраняется трофическая функция. Z-образные скользящие остеотомии и методики с использованием трансплантатов требуют обеспечения широкого доступа к кости, сопровождающегося скелетированием на существенном протяжении, в том числе для обеспечения фиксации погружными имплантами (пластинами).
Внешняя конструкция позволяет осуществлять раннюю нагрузку на стопу практически с самого начала дистракции, что стимулирует процессы остеорепарации и, в конечном итоге, обеспечивает благоприятный функциональный результат после демонтажа аппарата, сокращая время периода реабилитации. Схожая и даже более активная позиция ведения пациентов отмечена в работе Неретина А.С. с соавт., указывающего на необходимость нагружения стопы со 2-го дня после операции для обеспечения формирования полноценного регенерата [13].
ЗАКЛЮЧЕНИЕ
Хирургическая коррекция брахиметатарзий целесообразна уже в детском возрасте в период с 7 до 13 лет. Восстановление длины I плюсневой кости улучшает архитектонику и опороспособность стопы, обеспечивает правильное распределение нагрузки на ее отделы, правильное формирование навыка ходьбы и плавности шага. Восстановление длины IV плюс- невой кости помимо решения проблемы метатарзал-гии позволяет улучшить косметический вид стопы и решить социальный аспект облегчения подбора и ношения разнообразной обуви. Компрессионно-дистракционный метод позволяет в полной мере решить задачу удлинения коротких трубчатых костей при брахиметатарзии.
Источник финансирования . Проведенное выше исследование не финансировалось.
Список литературы К вопросу о целесообразности хирургической коррекции брахиметатарзий у детей
- Schimizzi A., Brage M. Brachymetatarsia // Foot Ankle Clin. 2004. Vol. 9, No 3. P. 555-570. DOI: 10.1016/j.fcl.2004.05.002
- Козлова С.И., Демикова Н.С. Наследственные синдромы и медико-генетическое консультирование: атлас-справочник: учеб. пособие для студентов мед. вузов и последипломного образования. М.: Товарищество науч. изд. КМК: Авт. акад., 2007. 447 с.
- Kirkos J.M. Idiopathic symmetrical shortening of the fourth and fifth metacarpal and metatarsal bilaterally. A case report // Acta Orthop. Belg. 1999. Vol. 65, No 4. P. 532-535.
- Morphofunctional study of brachymetatarsia of the fourth Metatarsal / P.V. Munuera Martínez, L.G. Sotillos, D.G. Maldonado, S.J.L. Macías, M.L. Camuña // J. Am. Podiatr. Assoc. 2004. Vol. 94, No 4. P. 347-352. DOI: 10.7547/0940347
- Tachdjian M.O. "Disorders of the foot" in Tachdjian's Pediatric Orthopaedics. Ed by Herring J.A., Saunders W.B. Philadelphia, 1990.
- Lee W.C., Yoo J.H., Moon J.S. Lengthening of fourth brachymetatarsia by three different surgical techniques // J. Bone Joint Burg. Br. 2009. Vol. 91, No 11. P. 1472-1477.
- DOI: 10.1302/0301-620x.91b11.22169
- Витензон А.С. Закономерности нормальной и патологической ходьбы человека. М.: ЦНИИПП, 1998. 271 с.
- Пороки развития первого луча стопы у детей: диагностика, клиника, лечение / М.П. Конюхов, И.Ю. Клычкова, Н.А. Коваленко-Клычкова, И.Е. Никитюк // Ортопедия, травматология и восстановительная хирургия детского возраста. 2015. Т. 3, Вып. 2. С. 15-24.
- DOI: 10.17816/PTORS3215-24
- Forefoot morphotype study and planning method for forefoot osteotomy / M. Maestro, J.L. Besse, M. Ragusa, E. Berthonnaud // Foot Ankle Clin. 2003. Vol. 8, No 4. P. 695-710.
- DOI: 10.1016/S1083-7515(03)00148-7
- Щуров В.А., Новиков К.И., Мурадисинов С.О. Влияние разновысокости нижних конечностей на биомеханические параметры ходьбы // Российский журнал биомеханики. 2011. Т. 15, № 4. С. 102-107.
- Особенности биомеханической структуры ходьбы у здоровых детей разного возраста / А.С. Витензон, К.А. Петрушанская, Б.Г. Спивак, И.А. Матвеева, Г.П. Гриценко, И.А. Сутченков // Российский журнал биомеханики. 2013. Т. 17, № 1. С. 78-93.
- Bartolomei F.J. Surgical correction of brachymetatarsia // J. Am. Podiatr. Med. Assoc. 1990. Vol. 80, No 2. P. 76-82.
- DOI: 10.7547/87507315-80-2-76
- Неретин А.С., Иванов Г.П., Данилкин М.Ю. Удлинение костей переднего отдела стопы методом чрескостного остеосинтеза по Илизарову // Гений ортопедии. 2011. № 2. С. 54-59.
- Distraction osteogenesis for brachymetatarsia: Clinical Results and implications on the metatarsophalangeal joint / A.M. Haleem, A. Balagadde, E.W. Borst, A.T. Fragomen, S.R. Rozbruch // J. Limb Lengthen. Reconstr. 2015. Vol. 1. P. 29-37.
- DOI: 10.4103/2455-3719.168746
- Kline A., Garden E. Brachymetatarsia: One-Stage Correction using a Cadaver Bone Allograft // The Foot and Ankle Online Journal. 2009. Vol. 2, No 5. P. 1.
- DOI: 10.3827/faoj.2009.0205.0001
- Management of congenital fourth brachymetatarsia by additive autologous lengthening osteotomy (AALO): a case series / E. Smolle, S. Scheipl, A. Leithner, R. Radl // Foot Ankle Int. 2015. Vol. 36, No 3. P. 325-329.
- DOI: 10.1177/1071100714557520
- Jones M.D., Pinegar D.M., Rincker S.A. Callus Distraction versus Single-Stage Lengthening with Bone Graft for Treatment of Brachymetatarsia: A Systematic Review // J. Foot Ankle Surg. 2015. Vol. 54, No 5. P. 927-931.
- DOI: 10.1053/j.jfas.2015.02.013
- Shim J.S., Park S.J. Treatment of brachymetatarsia by distraction osteogenesis // J. Pediatr. Orthop. 2006. Vol. 26, No 2. P. 250-254.
- DOI: 10.1097/01.bpo.0000214922.18186.06
- Distraction Osteogenesis for Brachymetatarsia by Using Internal Device / R. Kitabata, Y. Sakamoto, T. Nagasao, K. Kishi // Plast. Reconstr. Surg. Glob. Open. 2017. Vol. 5, No 7. P. e1381.
- DOI: 10.1097/GOX.0000000000001381
- Lamm B.M., Paley D., Herzenberg J.E. Percutaneous Distraction Osteogenesis for Treatment of Brachymetatarsia. In: Minimally Invasive Surgery in Orthopedics. Ed. by Scuderi G., Tria A. 2010. New York, NY: Springer. P. 435-442.
- DOI: 10.1007/978-0-387-76608-9-53
- Scher D.M., Blyakher A., Krantzow M. A modified surgical technique for lengthening of a metatarsal using an external fixator // HSS J. 2010. Vol. 6, No 2. P. 235-239.
- DOI: 10.1007/s11420-010-9160-5
- Бююль А., Цёфель П. SPSS: искусство обработки информации: [пер. с нем.]. Спб.: ДиаСофтЮП, 2005. 602 с.
- Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes / H.B. Kitaoka, I.J. Alexander, R.S. Adelaar, J.A. Nunley, M.S. Myerson, M. Sanders // Foot Ankle Int. 1994. Vol. 15, No 7. P. 349-353.
- DOI: 10.1177/107110079401500701
- Коваленко-Клычкова Н.А. Лечение брахиметатарзии у детей // Травматология и ортопедия России. 2014. № 2 (72). С. 53-61.
- Букуп К., Букуп Й. Клиническое исследование костей, суставов и мышц. Тесты. Симптомы. Диагноз. 3-е изд. М.: Мед. лит., 2018. 384 с.


