К вопросу о причинах развития вторичных посттравматических деформаций грудного и поясничного отделов позвоночника
Автор: Шульга А.Е., Зарецков В.В., Островский В.В., Арсениевич В.Б., Смолькин А.А., Норкин И.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 4 т.11, 2015 года.
Бесплатный доступ
Цель: анализ и систематизация основных причин формирования вторичных деформаций позвоночника у больных, прооперированных по поводу повреждений его грудного и поясничного отделов. Материал и методы. Проведен анализ неудовлетворительных результатов хирургического лечения 155 пострадавших, ранее оперированных по поводу различных повреждений грудного и поясничного отделов позвоночника. У всех больных в разные сроки после вмешательства возникли осложнения, связанные с формированием вторичных деформаций позвоночного столба. Стандартное обследование включало изучение жалоб, анамнеза, соматического, неврологического и ортопедического статусов пациента. Результаты. Выраженность деформаций позвоночного столба определялась характером и уровнем первичной травмы, в структуре которой преобладали нестабильные повреждения. Однако, как показало исследование, основной причиной возникновения этой сложной патологии послужил ряд тактических и технических ошибок первичного хирургического лечения. Заключение. Хирургические вмешательства по поводу вторичных посттравматических деформаций зачастую трудоемки и сопровождаются значительной операционной травмой, поэтому систематизация и анализ основных причин неудовлетворительных результатов первичного оперативного лечения повреждений позвоночника может способствовать профилактике развития данных патологических состояний.
Осложнения, повреждения позвоночника, ригидные деформации, хирургическое лечение
Короткий адрес: https://sciup.org/14918201
IDR: 14918201
Towards the causes of secondary post-traumatic deformations of thoracic and lumbar spine
The purpose of the study is to analyze and systematize main causes of secondary spine deformations forming in patients who had operations due to thoracic and lumbar spine damages. Material and Methods. The analysis of poor surgical results of 155 patients previously operated due to various thoracic and lumbar spine damages has been conducted. All patients had complications associated with secondary spinal column deformations at various time after the intervention. Standard investigation included the analysis of patients' complaints, their previous history, somatic, neurological and orthopedic status. Results. The intensity of spinal column deformation was defined due to the character and level of primary trauma structurally characterized predominantly by unstable damages. However as it has been found in this research the main cause of this complicated pathology lied in the number of tactical and technical pitfalls of primary surgical treatment. Conclusion. Surgical operations due to secondary post-traumatic deformations in most cases are laborious and are accompanied by significant surgical trauma therefore systematization and analysis of the main causes of poor results of primary spine surgery may contribute to the preventive treatment of this type of pathology.
Текст научной статьи К вопросу о причинах развития вторичных посттравматических деформаций грудного и поясничного отделов позвоночника
и нестабильными повреждениями [1]. Современные методы хирургического лечения данной патологии позволяют добиться благоприятных результатов и снизить количество неудовлетворительных исходов [2]. Однако в силу ряда различных причин у этих больных нередко используются и необоснованные консервативные и неадекватные хирургические методы лечения [3]. В частности, при методике транспедикулярной фиксации (ТПФ), получившей широкое применение в повседневной клинической практике, процент осложнений, связанных с потерей коррекции и формированием вторичных деформаций, доходит до 16 [4]. Большинство специалистов основной причиной возникновения данного вида осложнений считают неадекватную оценку типа повреждения позвоночника и возможностей транспедикулярной системы [5]. В отдельную группу следует отнести необоснованные ляминофасетэктомии без надлежащей последующей фиксации.
Описанные ошибки первичного хирургического лечения в дальнейшем приводят к формированию вторичных деформаций позвоночного столба, зачастую грубых и ригидных, которые требуют проведения более сложных в исполнении ревизионных вмешательств [6, 7]. Тем не менее исследования, посвящённые проблемам неудовлетворительных исходов первичного хирургического лечения повреждений грудного и поясничного отделов позвоночника, встречаются значительно реже, чем работы, представляющие успешные результаты [8].
Цель: анализ и систематизация основных причин формирования вторичных деформаций позвоночника у больных, прооперированных по поводу повреждений его грудного и поясничного отделов.
Материал и методы. Проведен анализ неудовлетворительных результатов хирургического лечения 155 пострадавших, ранее оперированных по поводу различных повреждений грудного и поясничного отделов позвоночника. У всех больных в разные сроки после вмешательства возникли осложнения, связанные с формированием вторичных деформаций позвоночного столба той ли иной степени выраженности, в том числе и патологического грудного кифоза [9]. Возраст пациентов варьировал от 17 до 76 лет, причем преобладали лица наиболее трудоспособного возраста (25–50 лет). Мужчины наблюдались чаще (92 пациента — 59,4%), чем женщины (63 пациентки — 40,6%). По локализации первичного повреждения больные распределились следующим образом: грудной отдел — 70 пациентов (45,2%), поясничный отдел — 85 (54,8%). Следует отметить, что подавляющее большинство повреждений пришлось на переходный грудопоясничный отдел (Th11-L2) — 88 больных (56,8%), на этот факт указывают и имеющиеся литературные данные [10].
Стандартное обследование включало изучение жалоб, анамнеза, соматического, неврологического и ортопедического статусов пациента. Оценка характера и степени деформации позвоночника осуществлялась при помощи обзорной рентгенографии, а также КТ- и МРТ-исследований в динамике.
Неврологический статус пострадавших оценивался по шкале ASIA/IMSOP, согласно которой у 88 больных (56,8%) отсутствовали признаки поражения спинного мозга и его корешков (степень Е). Пациенты с осложненными повреждениями грудного и поясничного отделов позвоночника распределились следующим образом: полностью отсутствовали сенсорные и моторные функции спинного мозга — степень А (18 пациентов — 11,6%); были сохранены сенсорные, но отсутствовали моторные функции — степень В (22 пациента — 14,2%); мышечная сила при сохранности двигательной активности была менее 3 баллов — степень С (13 пациентов — 8,4%); мышечная сила составила 3 и более баллов — степень D (14 пациентов — 9,0%).
Болевой синдром в той или иной степени беспокоил 125 пострадавших (80,6%). Степень выражен- ности болевого синдрома оценивалась при помощи визуально-аналоговой шкалы (ВАШ).
Результаты. Классификация AO/ASIF позволила нам систематизировать пациентов по характеру первичной травмы. В исследуемой группе преобладали нестабильные повреждения с нарушением целостности двух вентральных либо всех опорных колонн позвонка: компрессионные переломы типа А3 (42 пациента — 27,1%), компрессионно-дистракционная травма тип В1 и В2 (55 пациентов — 35,5%), а также повреждения с ротационным компонентом тип С1, С2 и С3 (27 пациентов — 17,4%). Переломы типа А1 и А2 выявлены у 31 пациента (20,0%), у которых потеря послеоперационной коррекции наблюдалась значительно реже.
Сроки, прошедшие с момента операции до обращения пациентов по поводу вторичной деформации позвоночника, колебались от 14 дней до 10 лет. Следует уточнить, что большая часть больных (100 пациентов — 64,5%) обратилась сразу после появления болевого синдрома и (или) деформации позвоночного столба. У других пострадавших потеря послеоперационной коррекции протекала практически бессимптомно и была выявлена при контрольном обследовании (33 пациента — 21,3%), зачастую это были пациенты с позвоночно-спинномозговой травмой. Кроме того, выявлена группа больных, которые сами либо под некомпетентным контролем не обращали внимания на появление и прогрессирование вторичной деформации (22 пациента — 14,2%).
Систематизация данных обследованных пациентов указывает на тот факт, что тяжесть и уровень исходной травмы только создает предпосылки для формирования того или иного вида вторичной посттравматической деформации. Одной из основных же причин возникновения этой сложной патологии является ряд ошибок первичного хирургического лечения.
Анализируя погрешности оперативного лечения повреждений грудного и поясничного отделов позвоночного столба, повлекшие за собой формирование вторичных деформаций, мы попытались определить наиболее часто встречающиеся тактические, технические и критические ошибки.
Обсуждение. Для выбора адекватной тактики первичного оперативного вмешательства необходимо прежде всего иметь понятие о стабильности повреждения, биомеханике и сагиттальном балансе позвоночного столба. Кроме того, следует четко представлять возможности имплантируемой металлоконструкции в зависимости от хирургического доступа, характера и сроков, прошедших с момента травмы, а также минеральной плотности костной ткани. Самой многочисленной оказалась группа пациентов, изначально прооперированных с применением метода транспедикулярной фиксации (ТПФ) (105 пациентов — 67,7%). Наиболее распространенной ошибкой у этих больных была установка короткосегментарной системы при нестабильных повреждениях (тип В и С), без последующего вентрального спондилодеза (23 пациента — 14,8%). Потеря коррекции в данной ситуации приводила к формированию тяжелых комбинированных вторичных деформаций, зачастую со значительным дислокационным компонентом. Определение показаний к протезированию тела позвонка в настоящее время является предметом множества дискуссий, однако при травме позвоночника типа В и С считаем, что оно априори необходимо. С другой стороны, у 14 пациентов, учитывая отсутствие у них грубой дислокации в сагиттальной плоскости, можно было применить вентральные винтовые конструкции как единственный и окончательный вариант хирургического лечения.
Вторичные деформации после выполнения транспедикулярной фиксации стабильных (тип А1и А2) повреждений, как правило, мы наблюдали у больных с избыточной массой тела и недисциплинированных пациентов (15 пациентов — 9,7%). Причиной потери коррекции служили переломы штанг либо винтов конструкции. Степень деформации при этом была умеренной, обусловлена формированием локального кифоза за счет снижения высоты диска и верхней части поврежденного тела позвонка (рис. 1). Как показало изучение анамнеза, данное осложнение явилось следствием неадекватного послеоперационного ведения пациентов, которым была разрешена ранняя и чрезмерная активность.
Замедленная консолидация оскольчатых переломов служит основной причиной потери послеоперационной коррекции при относительно стабильных повреждениях (тип А3). Данный вид травмы характеризуется тем, что тело позвонка, представляющее собой костные фрагменты между продольными связками, становится неопороспособным. У всех больных, находившихся под нашим наблюдением с подобным типом травмы (20 пациентов — 12,9%), нестабильность металлоконструкции (переломы стержней и винтов) приводила к формированию кифотических деформаций (рис. 2). Степень разрушения тел позвонков определяла выраженность вторичного кифоза, который варьировал от умеренного (12 пациентов — 60,0%) до значительного (8 пациентов — 40,0%). Зачастую мы наблюдали почти полный коллапс позвонков с импрессией костных отломков задней части поврежденного тела в позвоночный канал. При этом следует уточнить, что у 2 пациентов отмечено появление, а у 3 пострадавших усугубление неврологической симптоматики. По-видимому, избежать данных осложнений позволило бы протезирование поврежденного тела вторым этапом после ТПФ либо одномоментно в комбинации с вентральной конструкцией [11].
Еще одной распространенной тактической ошибкой хирургического лечения повреждений грудного и поясничного отделов позвоночника является целенаправленное разрушение элементов задней опорной колонны. Как известно, фасеточно-лигаментозный комплекс играет большую роль в поддержании сагиттального баланса позвоночного столба [12], поэтому неоправданные ляминофасетэктомии увеличивают риск возникновения вторичных деформаций. Кроме того, при несостоятельности металлофиксации создаются дополнительные предпосылки для дислокации позвонков. Под нашим наблюдением находилось 16 больных (10,3%), первично оперированных по поводу травмы позвоночника типа А, объем вмешательства включал ляминофасетэктомию и дорзальную инструментальную фиксацию (ТПС — 15 пациентов, крючковые системы — 1 больной). Данная группа пострадавших выделена не случайно, так как потеря коррекции, сопровождающаяся разной степенью смещения позвонков, отмечена только после ятрогенного воздействия на задние опорные структуры позвоночного столба. Анализ обследованных пациентов показал, что наиболее часто вторичные деформации с дислокационным компонентом возникали в грудном отделе позвоночника, причем смещение происходило только в сагиттальной плоскости в вентральном направлении. Биомеханика грудного
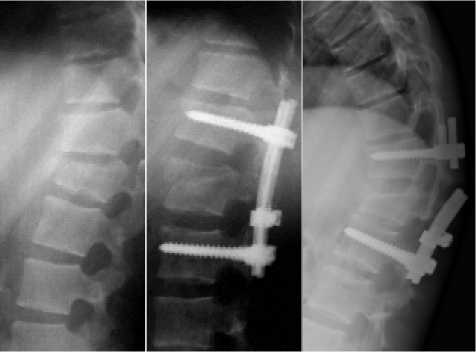
Рис. 1. Рентгенограммы позвоночника больной Ш. до операции, сразу после вмешательства и через 5 месяцев
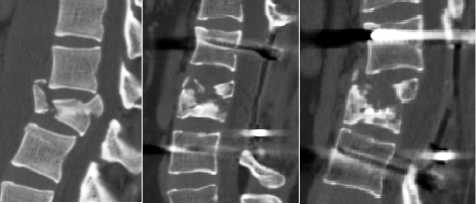
Рис. 2. КТ-исследование поясничного отдела позвоночника больной Ч. до операции, сразу после вмешательства и через 1,5 года отдела позвоночного столба такова, что в условиях физиологического кифоза основными элементами, обеспечивающими стабильность в сагиттальной плоскости, являются суставные отростки. Разрушение последних приводит к формированию грубых комбинированных вторичных деформаций, нередко сопровождающихся появлением или усугублением неврологической симптоматики. Поясничный отдел позвоночника более устойчив к дислокациям в сагиттальной плоскости, что во многом обусловлено физиологическим лордозом, формой позвонков и мощным лигаментозным комплексом, поэтому сагиттальных смещений при повреждениях типа А после первичных ляминофасетэктомий мы не наблюдали. Однако фасетки ограничивают боковые, а также вращательные смещения, и удаление их в ряде случаев послужило причиной латеролистеза и умеренных ротационных деформаций.
Немаловажно отметить, что у больных из описанной группы имело место только вентральное сдавление дурального мешка, а удаление дуг и суставных отростков у всех пострадавших производилось на уровне одного позвоночного сегмента. Следует подумать, необходима ли ляминофасетэктомия при состоявшемся лигаментотаксисе и насколько адекватной является декомпрессивная одноуровневая резекция дуги и суставных отростков при сохраняющемся вентральном сдавлении?
В особую группу вошли 12 пациентов (7,7%) с застарелыми повреждениями, по поводу чего и были выполнены первичные хирургические вмешательства. Данная патология характеризуется тем, что по прошествии определенного времени (14 суток и более) на уровне травмы формируется фиброзный либо костно-фиброзный блок в порочном положении. Основной тактической ошибкой при выполнении первичных хирургических вмешательств было использование при этом дорзальных инструментальных систем в качестве единственного и окончательного варианта вмешательства. Результат зависел от давности повреждения: 1) тело позвонка не реклиниро-валось, однако кифотическую деформацию удалось полностью устранить (7 пациентов — 58,3%); 2) ре-клинация не достигнута, коррекция незначительна (5 пациентов — 41,7%). В обоих случаях причиной возникновения вторичных деформаций послужила излишняя нагрузка на имплантированную металлоконструкцию. Дело в том, что в момент травмы позвоночника помимо переломов тел происходит повреждение одного или обоих смежных с ним дисков, а зачастую и продольных связок, все это в обязательном порядке сопровождается кровоизлиянием и геморрагическим пропитыванием окружающих тканей. Чем больше проходит времени с момента травмы, тем больше организуется гематома и плотнее становится фиброзный конгломерат на уровне повреждения. После 14 суток травмированный позвонок не ре-клинируется, а следовательно, если корригируется деформация, получается, что клиновидное тело вместе с поврежденными и растянутыми дисками становится неопорным, а всю нагрузку принимает на себя имплантированная металлоконструкция. Во втором случае безуспешная попытка устранить кифотическую деформацию в условиях мощного фиброзного или костно-фиброзного блока ставит фиксирующую систему в сильное напряжение. Избежать потери коррекции можно было бы в первом варианте, выполнив отсроченно вентральный спондилодез, а во втором осуществить полноценное хирургическое лечение ригидной посттравматической деформации.
Полисегментарные повреждения позвоночного столба нередко изначально являются причиной развития в дальнейшем вторичных деформаций. Происходит это потому, что повреждение одного или нескольких позвонков расценивается как незначимое и не требующее стабилизации. При этом зачастую не проводится даже предоперационное КТ-исследование. Мы наблюдали 10 пациентов (6,5%), у которых смежные переломы не захватывались в зону фиксации, как следствие формировалась кифотическая деформация выше или ниже уровня фиксации, а у одного больного отмечена дислокация позвонка в связи с недиагностированными повреждениями задних структур позвоночника. Таким образом, можно сказать, что оставленная без стабилизации травма типа А и В при блокировании металлоконструкцией смежных сегментов подвергается излишней аксиальной нагрузке, а в условиях послеоперационной активизации пациента приводит к формированию грубых кифотических и комбинированных деформаций.
Потерю коррекции после первичного хирургического лечения на фоне гормональной спондилопатии мы встречали нечасто (7 пациентов — 4,5%). По-видимому, это связано с тем, что повреждения грудного и поясничного отделов позвоночника ввиду своих характерных особенностей при данной патологии, как правило, не требуют открытых стабилизирующих операций и лечение ограничивается малоинвазивными вмешательствами (вертебропластика, балон-ная кифопластика). Формирование вторичных деформаций в результате использования дорзальных и вентральных металлоконструкций при остеопорозе и остеопении происходило по причине прорезывания фиксирующих элементов в обедненной минералами кости. Кроме того, у двух пациентов дополнительно обнаружены переломы позвонков выше и ниже блокированного сегмента позвоночного столба с возникновением на этом уровне кифотических деформаций. По-видимому, использование специального инструментария позволило бы избежать описанных осложнений, хотя тактика хирургического лечения этого сложного контингента больных зачастую неоднозначна и является отдельной дискутабельной темой.
К техническим ошибкам можно отнести неправильную установку или компоновку лицензионных металлоконструкций, нарушение техники коррекции первичной деформации и монтажа системы, а также погрешности лечения, приведшие к инфекционным осложнениям.
Имплантация элементов фиксирующих систем подразумевает их стандартное положение по отношению к анатомическим образованиям. Наибольшее распространение в вертебрологии получил метод транспедикулярной фиксации, соответственно и погрешности его выполнения встречалась нами чаще всего (25 пациентов — 16,1 %). Отклонение траектории проведения винтов в различных плоскостях чревато осложнениями, в том числе неврологическими и соматическими. В свете рассматриваемого вопроса особый интерес представляют осложнения, приводящие к формированию вторичных деформаций. В первую очередь это установка винта полностью или частично экстрапедикулярно (20 пациентов — 80,0%), в результате чего рано или поздно происходит прорезывание последнего и возникает потеря коррекции во фронтальной плоскости. Распределение нагрузки на конструкцию нарушается, поэтому если не устранить дефект, повреждение элементов транспедикулярной системы с противоположной стороны становится вопросом времени, что, в свою очередь, приводит к формированию деформации в сагиттальной плоскости. Правильный подбор типоразмера металлоконструкции также играет большую роль в поддержании стабильности транспедикулярной системы. Диаметр и длина винтов должны соответствовать толщине ножки и продольному размеру позвонка соответственно. Установка коротких и (или) тонких имплантатов в разы увеличивает риск их усталостных переломов (5 пациентов — 20,0%).
Потеря коррекции в результате погрешностей имплантации лицензионных ламинарных систем встречалась нами значительно реже (8 пациентов — 5,2%). Анализ отдаленных результатов хирургического лечения пациентов из этой группы показал, что основными ошибками, повлекшими формирование вторичных деформаций, были неправильный подбор типоразмеров крюков упоров, а также неудовлетворительная их компоновка. Современные ламинарные системы подразумевают большой выбор высоты, ширины и длины лапки фиксирующего элемента, это необходимо для того, чтобы устанавливаемые крюки плотно охватывали дугу позвонка по окружности, не упираясь и не расщепляя ее. В противном случае можно уже интраоперационно (во время выполнения коррекции) получить полное или частичное прорезывание дуги. В отдаленном периоде, в условиях постоянной аксиальной нагрузки, оставшиеся незамеченными перечисленные погрешности приводят к значительному разбалансированию системы и формированию вторичной деформации. Фиксация
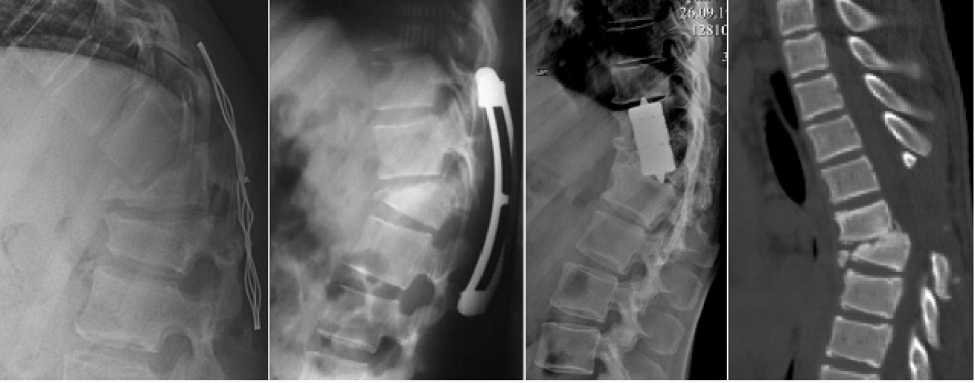
Рис. 3. Рентгенограммы и КТ-исследование пациентов с вариантами развившихся грубых вторичных деформаций позвоночника после различных оперативных вмешательств
на основе крюков-упоров, ввиду меньшей, чем у ТПС, стабильности, подразумевает принцип полисег-ментарности. Мы наблюдали 4 пациентов с заведомо неблагоприятным исходом, у которых количество инструментированных сегментов было сокращено до 3 и 2 позвонков, что, на наш взгляд, абсолютно неприемлемо, даже при стабильных повреждениях.
Позвоночный столб в грудном и поясничном отделах имеет физиологические кривизны, с учетом которых и должна осуществляться коррекция посттравматических деформаций. Полноценно исправить нарушенный сагиттальный контур позвоночника можно только соответствующими маневрами, усилие которых противонаправлено механизму повреждения. А именно, при кифотических деформациях должна осуществляться реклинация, при дислокации — редукция, а вращательный компонент травмы должен устраняться деротацией. В связи с этим к техническим ошибкам коррекции (15 пациентов — 9,7%) мы отнесли попытки устранить дислокации позвонков путем реклинационного маневра, гипер-лордозирование поврежденного сегмента за счет чрезмерного изгибания штанг конструкции, а также излишнее растяжение последнего без видимых на то причин. Следует понимать, что даже абсолютно правильно имплантированная система испытывает значительные нагрузки и любые неадекватные вмешательства в нормальную биомеханику позвоночного столба ставят металлоконструкцию в условия многоплоскостного воздействия, тем самым значительно увеличивая риск ее повреждения.
Вторичные деформации, возникшие по причине остеомиелита позвонков, мы встречали редко (5 пациентов — 3,2%), тяжесть их была обусловлена длительностью воспалительного процесса. Как показало изучение анамнеза, у трех пациентов в послеоперационном периоде имелась поздняя гематома, и лечение их завершалось дренированием с последующим наложением вторичных швов. У двух больных при ревизии места бывшей операции были обнаружены инородные тела в непосредственной близости от имплантатов.
К критическим, как мы позволили себе их обозначить, или недопустимым ошибкам относятся вмешательства, ятрогенный характер которых априори подразумевает формирование вторичных деформаций, нередко грубых, комбинированных и требующих тяжелых ревизионных вмешательств (рис. 3). На- пример, ляминофасетэктомия без какой-либо фиксации (9 пациентов — 5,8%), в результате которой дислокации позвонков возникали даже у пациентов с позвоночно-спинномозговой травмой без наличия вертикальной нагрузки. Использование для фиксации устаревших или подручных средств (пластины ЦИТО, стяжка Цивьяна — Рамиха, различные варианты дистракторов, проволока, лавсановая лента), особенно при нестабильной травме, с последующей ранней активизацией больных во всех случаях (17 пациентов — 10,9%) приводило к формированию грубых многоплоскостных деформаций, зачастую ригидных. Также к этой группе ошибок можно отнести лечение пострадавших, которым был выполнен вентральный спондилодез без предварительной или симультанной стабилизации поврежденного сегмента одним из видов современных металлоконструкций (6 пациентов — 3,9%). Потеря коррекции после данного вида ятрогенного вмешательства нередко сопровождалась дислокацией межтелового имплантата в сторону позвоночного канала и компрессией дурального мешка, вследствие чего у 2 пациентов отмечено появление неврологической симптоматики.
Заключение. Повреждения грудного и поясничного отделов позвоночника являются сложной патологией, требующей от хирургов глубокого знания анатомии и биомеханики позвоночного столба, а также четкого представления о характере и стабильности травмы. Кроме того, необходимо в совершенстве владеть техникой доступов к различным отделам позвоночника. Большое значение имеет полноценное оснащение стационара диагностическим оборудованием (КТ, МРТ, С-дуга) и современными имплантируемыми конструкциями. Как показало исследование, именно несоблюдение одного или нескольких из перечисленных условий послужило причиной возникновения вторичных посттравматических деформаций у обследованных больных. Ревизионные вмешательства у данной категории пациентов нередко трудоемки и сопровождаются значительной операционной травмой, поэтому важной задачей является заблаговременное предупреждение причин их возникновения.
Список литературы К вопросу о причинах развития вторичных посттравматических деформаций грудного и поясничного отделов позвоночника
- Норкин И.А., Баратов А.В., Федонников А.С. идр. Значимость анализа медико-социальных параметров травм позвоночника в организации специализированной медицинской помощи. Хирургия позвоночника 2014; (3): 95-100
- Норкин И.А., Зарецков В.В., Арсениевич В.Б. и др. Высокие технологии в хирургическом лечении повреждений и заболеваний позвоночника. В кн.: Высокие медицинские технологии, 2007; с. 217-218
- Fehlings MG, Smith SR. Accurate identification of complications in spine surgery: an opportunity for excellence. J Neurosurg Spine 2010; 13 (2): 141-142
- Defino HL, Canto FR. Low thoracic and lumbar burst fractures: radiographic and functional outcomes. Eur Spine J 2007; 16(11): 1934-1943
- Зарецков В.В., Арсениевич В.Б., Лихачев С.В., Шульга А.Е., Титова Ю.И. Использование транспедикулярной фиксации при оскольчатых переломах тел грудных и поясничных позвонков. Саратовский научно-медицинский журнал 2014; 10 (3): 441-446
- Дулаев А.К., Хан И.Ш., Дулаева H.M. Причины неудовлетворительных анатомо-функциональных результатов лечения больных с переломами грудного и поясничного отделов позвоночника. Хирургия позвоночника 2009; (2): 17-24
- HempfingA,Zenner J, et al. Restoration of sagittal balance in treatment of thoracic and lumbar vertebral fractures. Orthopade 2011; 40 (8): 690-702
- Бердюгин К.А., Чертков А.К., Штадлер Д.И., Бердюгина О.В. О неудовлетворительных исходах транспедикулярной фиксации позвоночника. Хирургия позвоночника 2010; (4): 19-24
- Зарецков В.В., Артемьева И.А. Сравнительная характеристика рентгенологических методов измерения грудногокифоза. Вестник травматологии и ортопедии им. Н.Н. Приорова 1997; (3): 58-59
- Шульга A.E., Зарецков В.В., Арсениевич В.Б., Анисимова Е.А. Некоторые аспекты патогенеза повреждений переходного грудопоясничного отдела позвоночника. В кн.: IX Съезд травматологов-ортопедов: Сборник тезисов. Саратов, 2010: 713-714
- Арсениевич В.Б., Зарецков В.В., Шульга А.Е., Помощников С.Н. Результаты применения полисегментарных вентральных систем при повреждениях переходного грудопоясничного отдела позвоночника. Хирургия позвоночника 2007; (3): 16-19
- Vaccaro AR, Lehman RA, Hurlbert RJ, et al. A new classification of thoracolumbar injuries: the importance of injury morphology, the integrity of the posterior ligamentous complex, and neurologic status. Spine 2005; 30: 2325-2333.


