Кабинеты профилактики ОНМК: как организованы, принципы работы
Автор: Яриков Антон Викторович, Игнатьева Ольга Ивановна, Корнакова Ольга Сергеевна, Емельянова Екатерина Александровна, Шлыкова Маргарита Николаевна, Игнатова Ирина Александровна, Шигорина Анна Александровна, Залетова Ирина Александровна, Зольникова Анна Петровна, Шарова Вероника Васильевна, Левшаков Виктор Александрович, Хаванская Екатерина Валерьевна
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Сельскохозяйственные науки
Статья в выпуске: 12 т.8, 2022 года.
Бесплатный доступ
Смертность от ОНМК находится на 3-м месте среди всех патологий. Все это ведет к огромным затратам государства на лечение, реабилитацию, а также к потерям в экономике. Снижение рисков возникновения повторных ОНМК реализуется за счет открытия кабинетов профилактики инсульта, целями которых является проведение консультативного приема. Назначения комплекса диагностических и лечебных мероприятий и динамическое наблюдение приводит к риску развития ОНМК. В статье подробно описана структура организации кабинета профилактики инсульта.
Кабинет профилактики инсульта, профилактическая медицина, поликлиника, факторы риска инсульта, каротидная эндартерэктомия
Короткий адрес: https://sciup.org/14126159
IDR: 14126159 | УДК: 614.2 | DOI: 10.33619/2414-2948/85/33
Acute cerebral circulation disturbance prevention cabinets: how they are organized, principles of work
Mortality from acute cerebral circulation disturbance is on the 3rd place among all pathologies. All this leads to huge government costs for treatment, rehabilitation, as well as losses in the economy. Reducing the risk of recurrent acute cerebral circulation disturbance is realized by opening stroke prevention rooms, the purpose of which is to conduct a consultative reception. Prescribing a complex of diagnostic and therapeutic measures and dynamic monitoring leads to the risk of developing acute cerebral circulation disturbance. The article describes in detail the structure of the organization of the stroke prevention cabinet.
Текст обзорной статьи Кабинеты профилактики ОНМК: как организованы, принципы работы
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 614.2
Актуальной задачей современной ангионеврологии и сосудистой хирургии является профилактика и лечение острых нарушений мозгового кровообращения (ОНМК) [1-3]. На сегодняшний день в мире около 9 миллионов человек страдают от цереброваскулярных болезней (ЦВБ) [10], а смертность находится на 3-ем месте после заболеваний сердца и злокачественных новообразований [4-6]. Количество ежегодно регистрируемых случаев ОНМК в США достигает 500 000, а в Российской Федерации (РФ) — 450 000 [7-9]. Риск повторного ОНМК после перенесенного инсульта варьирует от 10 до 30% в год [11], а летальность увеличивается с 25-40% до 65% [11, 12]. В России уровень заболеваемости ЦВБ и летальности от них превышает мировые показатели в 2 раза [8, 13, 14], что наносит огромный ущерб национальной экономике, учитывая расходы на лечение, реабилитацию, потери в сфере производства [10, 15, 16].
В системе здравоохранения приоритетное значение отводится реализации комплекса мер, направленных на формирование здорового образа жизни среди населения РФ [17]. Данная программа реализуется, в том числе, в виде открытия в регионах Центров здоровья [18] с целью совершенствования комплекса профилактических мероприятий на диспансерном уровне, содействующих, в том числе, снижению заболеваемости и смертности от ОНМК [19-21]. Основными стратегиями профилактики ЦВБ является выявление факторов риска, модификация образа жизни, подбор адекватного медикаментозного лечения, лечение фоновых и коморбидных заболеваний, активное динамическое наблюдение на амбулаторнополиклиническом этапе [22-24]. Результаты экспертизы качества оказания медицинской помощи показали, что большинство пациентов с клиническими проявлениями ЦВБ не участвуют в профилактических медицинских осмотрах, несвоевременно ставятся на диспансерный учет, не осматриваются неврологом, кардиологом, сосудистым хирургом или нейрохирургом, эндокринологом и другими специалистами. С целью оптимизации диспансерного наблюдения данной категории больных организуются кабинеты по первичной и вторичной профилактике ОНМК, функциями которых является консультативный прием, назначение комплекса диагностических и лечебных мероприятий с последующим динамическим наблюдением пациентов [25, 26].
Организация и принципы работы
Кабинет профилактики ОНМК открывается в медицинских организациях, оказывающих первичную медико-санитарную помощь. Он должен входить в структуру сосудистого отделения или регионального сосудистого центра. Прием осуществляется неврологом или нейрохирург, имеющим опыт работы в экстренной ангионеврологии [7]. Врач кабинета тесно взаимодействует с участковым терапевтом, врачом общей практики и др. Штатная численность кабинета устанавливается руководителем медицинской организации.
Основными функциями кабинета является [25]: отбор пациентов для консультирования; повышение информированности пациентов и их родственников об ОНМК, его типах и причинах возникновения, клинических проявлениях, осложнениях и сопутствующих заболеваниях; формирование современных навыков реабилитации и ухода за больными членами семьи; обеспечение родственников пациентов юридической информацией с практическими рекомендациями по оформлению инвалидности и получению социальных льгот для пациентов; определения объема обследования по результатам консультирования; анализов результатов обследования с последующей определения тактики лечения; направление пациентов на хирургическое лечение и реабилитацию, в случае необходимости; мультидисциплинарное взаимодействие со смежными специалистами; привлечение к участию в организации массовых просветительно-профилактических программ; проведение научно-исследовательских работ; представление отчета о работе кабинета.
Кабинет инсульта посещают следующие группы пациентов: перенесшие любое ОНМК; с преходящим амаврозом, амблиопией; с прогрессирующей энцефалопатией; перенесшие реконструктивные операции на брахиоцефальных артериях (БЦА); имеющие стеноз БЦА (по данным инструментальных методов обследования); с семейной гиперлипидемией; по направлению лечащего врача с проблемами при назначении антикоагулянтной, гипотензивной или гиполипидемической терапией; пациенты с постоянной или пароксизмальной фибрилляцией предсердий; пациенты с механическими и биологическими протезами клапанов сердца, СССУ, свежим инфарктом миокарда (4 недели – 6 месяцев), дилатационной кардиомиопатией, миксомами, инфекционным эндокардитом; пациенты с длительной никотиновой зависимостью; пациенты с редко встречающимися заболеваниями (гипергомоцистеинемия, тромбофилии, диссекция церебральных артерий, болезнь Фабри, CADASIL).
Важное значение в динамическом наблюдении за пациентами уделяется использованию шкал. Они позволяют правильно количественно оценивать, а значит, и планировать профилактику, терапию и исход заболевания. Сначала оценивается общая активность больного по шкалам Рэнкин и Бартел. При необходимости пациенты проходят тестирование по шкалам MMSE (краткая шкала оценки когнитивных функций), HADS (шкала тревоги и депрессии) и DN4 (опросник диагностики нейропатической боли). Всем пациентам проводится расчет риска развития ОНМК по шкалам CHA 2 DS 2 VASc, ESRS и 5% шкале риска ОНМК. В зависимости от степени риска изменяются и методы превентивного лечения. Например, антитромботическая терапия не показана пациентам с низким риском сердечнососудистых осложнений.
Для больных с нарушениями ритма сердца более надежной является шкала CHA 2 DS 2 VASc . (Таблицы 1 и 2).
Шкала предназначена для определения показаний к назначению антикоагулянтов у больных с фибрилляцией предсердий и ее прогностическая ценность представляется значительной [27].
Таблица 1
ШКАЛА CHA2DS2VASc
|
Факторы риска |
Баллы |
|
ХСН |
1 |
|
Артериальная гипертония |
1 |
|
Возраст > 75 |
2 |
|
Сахарный диабет |
1 |
|
Ишемический инсульт, ТИА, системные эмболии |
2 |
|
Поражение артерий ( инфаркт миокарда, аортокоронарное шунтирование в анамнезе, заболевания периферических артерий) |
1 |
|
Возраст 65-74 года |
1 |
|
Женский пол (за исключением женщин <65 лет без других факторов риска) |
1 |
Таблица 2
РАСШИФРОВКА РЕЗУЛЬТАТОВ ШКАЛЫ CHA2DS2VASc
|
Категория риска |
Баллы по шкале Рекомендованная антитромботическая терапия CHA2DS2- VASc |
|
1 «крупный» фактор риска или ≥2 клинически значимых «не крупных» факторов риска |
≥ 2 Антагонист витамина К (например, варфарин) с целевым МНО 2.5 (2.0-3.0) |
|
1 клинически значимый «не крупный» фактор риска |
1 Пероральный антикоагулянт (предпочтительно) или ацетилсалициловая кислота (АСК) 75-325 мг в сутки |
|
Нет факторов риска |
0 АСК 75-325 мг в сутки или отсутствие антитромботической терапии (предпочтительно) |
В случае принятия решения о необходимости приема антикоагулянтов, риск кровотечения оценивается по шкале HAS-BLED (Таблица 3).
Таблица 3
ШКАЛА HAS-BLED
|
Критерий |
Балл |
|
Артериальная гипертензия |
1 |
|
Нарушение функции печени и почек |
1 или 2 |
|
ОНМК |
1 |
|
Кровотечения в анамнезе |
1 |
|
Лабильное МНО |
1 |
|
Возраст более 65 лет |
1 |
|
Лекарства или алкоголь (по 1 баллу за каждый) |
1 или 2 |
Риск кровотечения считается высоким в случае получения 3 баллов и более (максимум — 9). Также для оценки риска развития ОНМК широко применяется шкала ESRS (Таблица 4).
Сумма в 3 балла свидетельствует о 4% годовом риске ОНМК. Значение 4–6 баллов – высокий риск (> 5%), > 6 баллов – очень высокий риск (до 12%). Шкала ESRS коррелирует с «5% шкалой» по степени оценки абсолютного риска повторного ОНМК (Таблица 5).
Шкала удобна для врачей и более точна в сравнении с системами, ориентированными на возрастные и нозологические критерии. Низкий риск определяется как 5% и менее (1 синдром), умеренный риск — 5-10% (2 синдрома), высокий риск 10-15% (три синдрома), очень высокий риск — 3-4 синдрома. Граница низкого и умеренного риска служит основанием для принятия решения о превентивном лечении (назначение антиагрегантов, статинов и других лекарств) [28]. Все вышеперечисленные шкалы позволяют правильно количественно оценивать риски и планировать: программу лечения, терапию, исходы и профилактику.
Таблица 4
ШКАЛА ESRS (Essen Stroke Risk Score)
|
Факторы риска |
Баллы |
|
|
Возраст <65 лет |
0 |
|
|
Возраст 65-75 лет |
1 |
|
|
Возраст > 75 лет |
2 |
|
|
Артериальная гипертония |
1 |
|
|
Сахарный диабет |
1 |
|
|
Инфаркт миокарда |
1 |
|
|
Другие сердечно-сосудистые заболевания (ХСН, ИБС, желудочковые аритмии), за исключением инфаркта миокарда и фибрилляции предсердий |
1 |
|
|
Заболевания периферических артерий |
1 |
|
|
Курение |
1 |
|
|
ТИА или ишемический инсульт |
1 |
|
|
ПЯТИПРОЦЕНТНАЯ ШКАЛА РИСКА ИНСУЛЬТА |
Таблица 5 |
|
|
Репрезентативный синдром |
Годовой риск ОНМК |
|
|
Артериальная гипертония |
5% |
|
|
Гиперкоагуляционный синдром |
5% |
|
|
Аритмия |
5% |
|
|
Атеросклеротический стеноз БЦА (>50%) |
5% |
|
После оценки рисков ОНМК при необходимости пациенты направляются на дополнительные обследования: электрокардиография, эхокардиография, суточное мониторирование ЭКГ, суточное мониторирование АД (артериального давления), дуплексное сканирование БЦА, электроэнцефалография, эхоэнцефалография, анализы крови (липидный спектр, гемостаз, гомоцистеин, протеин С, протеин S, волчаночный антикоагулянт, антифосфолипидные и антикардиолипидные антитела, антитела к b2-гликопротеину), КТ-ангиография БЦА и/или сосудов головного мозга, нейровизуализацию (КТ или МРТ головного мозга), спонфилографию шейного отдела позвоночника [22, 29, 62, 66]. Также при необходимости получают консультации смежных специалистов: кардиолога, терапевта, эндокринолога, нейрохирурга, офтальмолога, сердечно-сосудистого хирурга, хирурга, психиатра, психолога, врача ЛФК и др. [22, 30, 31]. Обязательным является прецизионное обследование пациента, уточнение подтипа ОНМК и поиск его причины: кардиальная эмболия, атеросклероз и извитость БЦА, венозный тромбоз, диссекция БЦА, аномалия Киммерле, компрессия БЦА опухолевыми процессами, наследственные заболевания (диагностика антифосфолипидного синдрома, наследственных тромбофилий и гипергомоцистеинемии) [51, 52, 57, 59, 61, 71]. Специалистами проводится ранняя диагностика и отбор пациентов для хирургического лечения стенозов, диссекций и патологических деформаций БЦА, компрессией БЦА (аномалия Киммерле и др.), сосудистой патологии интракраниальных артерий (аневризм, артерио-венозных мальфомаций, кавернозных ангиом и др.) [32, 33, 55, 60, 68, 82]. Диагностируют стеноз БЦА с помощью дуплексной ультрасонографии с допплерографией [34-36]. Этот метод широко распространен и доступен как метод визуализации 1-й линии, который может оценить гемодинамический статус пациента [37-39, 58].
Особой группой является «инсульт у молодых»: кардиогенная эмболия (ТЭзоЭХОКГ, длительный повторный мониторинг ЭКГ), парадоксальная эмболия (пролонгированная инфузионная контрастная ЭхоКГ), неатеросклеротические тромбозы БЦА и интракраниальных артерий (скрининг на тромбофилию), венозные внутричерепные тромбозы, васкулиты (болезнь Такаясу и др.), наследственные артериопатии (болезнь Фабри, CADASIL), диссекции БЦА (Рисунок 1), аномалия Киммерле (Рисунок 2), болезнь Мойя-мойя и др. [67, 78-81].
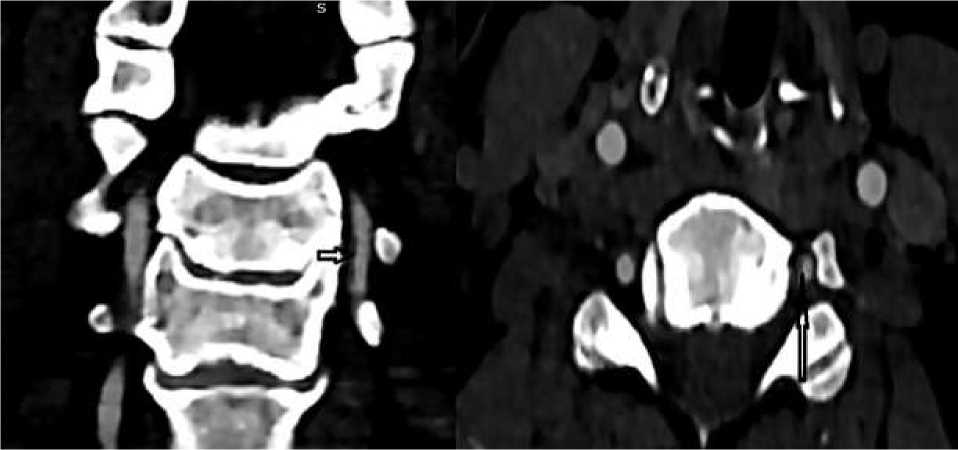
Рисунок 1. КТ-ангиография. Диссекция ПА в V2 сегменте.
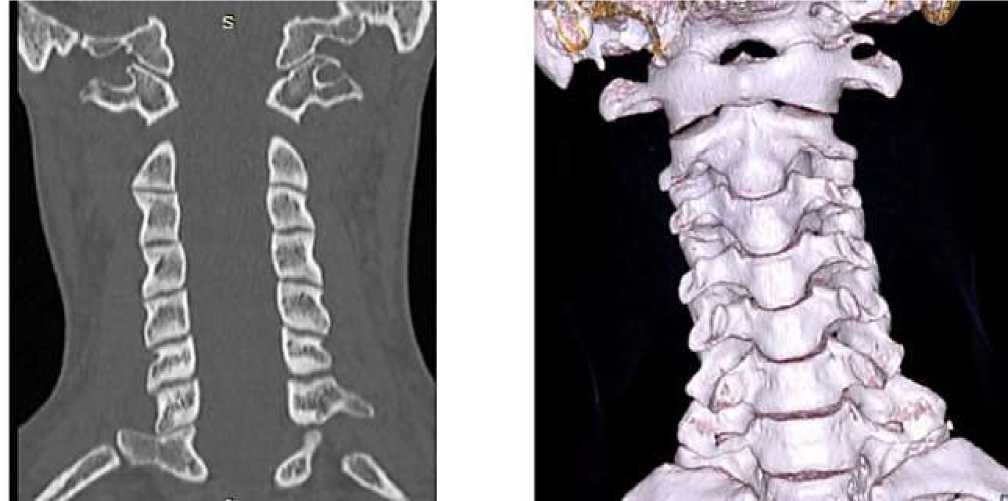
Рисунок 2. Аномалия Киммерле
Часто остается не верифицированным венозный внутричерепной инсульт из-за отсутствия патогномических симптомов и нетипичной клинической картина.
После проведения нейровизуализации часто не выявляются очаговые изменения головного мозга. Многие пациенты с данной патологией выписываются из отделения с диагнозом: ТИА, гипертонический криз. Факторы риска церебрального венозного тромбоза представлены в таблице 6
Таблица 6
ФАКТОРЫ РИСКА ЦЕРЕБРАЛЬНОГО ВЕНОЗНОГО ИНСУЛЬТА
|
Генетически детерминированные состояния |
|
|
Приобретенные |
|
|
Системные воспалительные заболевания |
|
|
Системные инфекционные болезни |
|
|
Инфекционные заболевания головы и шеи |
|
Нужно помнить, что наиболее часто тромбируется верхний сагиттальный и поперечный синус. Особое внимание стоит уделить болезни Фабри, так как ОНМК может быть первым ее проявлением, а само заболевание является прогрессирующим и опасным для жизни. Для выявления используются скрининговое тестирование со стандартным забор крови или методом сухой капли крови. Тестирование проводится в следующих случаях: пациенты с инсультом или ТИА в возрасте от 18-55 лет, с рассеянным склерозом (имеющие не типичное течение или без олигоклональных полос в ликворе), с полинейропатией и характерным болевым синдромом, с неясной неврологической симптоматикой, с семейной историей болезни. При подтверждении диагноза назначается фермент-заместительная терапия, составляющая патогенетическое лечение.
Врачами проводится коррекция модулируемых факторов риска (социальногигиенические, поведенческие факторы и медико-биологические факторы) [40]. Медикаментозная терапия направлена для коррекции вторичных факторов риска (артериальная гипертония, гипергликемия, гиперхолестеринемия, избыточная масса тела, нарушение ритма сердца) и как следствие предотвращении развития ОНМК, снижая уровня преждевременной смертности [41, 69, 75]. Такая терапия должно включать антиагреганты, статины и др. [37, 65]. Антиагрегантная терапия является краеугольным камнем профилактики повторных ОНМК. Стандартное лечение заключается в постоянном назначении одного или нескольких препаратов: АСК, клопидогрела, тикагрелора. В одном из исследований, сравнивающем эффективность применения АСК в дозировке 325 мг и клопидогрела 75 мг, не наблюдалось существенной разницы в клинических исходах, включая будущий ОНМК, инфаркт миокарда и смерть в течение 1 года [42]. В рандомизированном двойном слепом контролируемом исследовании эффективности и безопасности тикагрелора по сравнению с АСК при остром инсульте или ТИА атеросклеротического происхождения при анализе подгруппы SOCRATES тикагрелор имел лучшие результаты в предотвращении ранних сосудистых событий через 90 дней после первоначального события [43]. В рекомендациях Европейской конференции по инсульту (European Stroke Conference) рекомендована антиагрегантная терапия одним препаратом у асимптомных пациентов со стенозом БЦА >50% [44, 53]. Антиагрегантная терапия АСК и клопидогрелом может быть оправданна и полезна для профилактики ОНМК в течение короткого периода времени [56]. Краткосрочная двойная терапия показала более благоприятные результаты, чем применение одной АСК, в снижении количества микроэмболий и клинических ишемических событий у пациентов с симптоматическим стенозом БЦА [45, 73]. Однако длительная двойная антиагрегантная терапия (на срок более 90 дней) обычно не рекомендуется для профилактики ОНМК из-за повышенного риска кровотечений [46]. Современные рекомендации предлагают пациентам, оперированным на БЦА, назначать монотерапию АСК или клопидогрелом [37]. Больным, которым провели стентирование БЦА, рекомендованы двойная антитромбоцитарная терапия АСК и клопидогрелом в течение 4 нед. после операции, а затем переход на монотерапию АСК или клопидогрелом [83, 84].
Применение статинов может снизить риск повторного ОНМК у пациентов со значимым стенозом БЦА [47, 54]. Это стандартное лечение для всех больных с ОНМК или ТИА, у которых нет противопоказаний для терапии статинами [37]. В случае недостаточного снижения липидов необходимо применять комбинацию препаратов с разными механизмами действия, включая эзетимиб. Уровень липопротеинов низкой плотности должен быть снижен до уровня ниже 70 мг/дл или уменьшен на 50% и более, если исходный уровень липопротеинов низкой плотности составляет от 70 до 135 мг/дл у пациентов со стенозом БЦА[37].
К нефармакологическим методам профилактики ОНМК относят соблюдение диеты, отказ от вредных привычек, предлагаются направления изменения образа жизни, назначаются реабилитационные мероприятия по уменьшению и восстановлению неврологического дефицита [48, 63, 64]. Рекомендуется соблюдение специальной диеты для коррекции АД: с большим содержанием в рационе фруктов, овощей и нежирных молочных продуктов, а также уменьшенным содержанием насыщенных жиров, углеводов, что также снижает АД. (Класс I, Уровень доказательности А). Особое внимание данной категории лиц нужно акцентировалось на важности занятий спортом, сохранении активного образа жизни и регулярных физических нагрузок. Рекомендации относительно аэробной физической активности: взрослым следует заниматься не менее 150 минут (2 часа 30 минут) в неделю при умеренной интенсивности или 75 минут (1 час и 15 минут) в неделю при энергичной интенсивности. (Класс I, Уровень доказательности B).
При снижении веса пациенты отмечают увеличение своей физической активности и возможности регулярного выполнения ежедневной гимнастики. Остается недооцененной проблема синдрома обструктивного апноэ сна – состояния, характеризующегося наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижение уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью. Коррекция синдрома обструктивного апноэ сна осуществляется фармакологическими, электромеханическими методами, а так же оперативным путем.
Однако методом выбора является CPAP-терапия — неинвазивная вспомогательная вентиляция постоянным положительным давлением в дыхательных путях во время сна через маску [49]. Пациентам предоставляется информации о необходимости ведения ежедневного дневника измерения АД [70].
В кабинетах проводится также обучение по типовым программам пациентов с высоким риском сердечно-сосудистых осложнений, перенесших инсульт или ТИА и их родственников. При проведении реабилитации на дому предусматривается консультация медицинского психолога (контроль психологических реакций родственников на заболевание, модели отношений «пациент-родственник»), знакомство с юридическими основами социальной помощи больным с ОНМК, с принципами и средствами ухода за ними, со средствами реабилитации. При осуществлении программы в поликлинике проводится обучение по измерению артериального давления, по оказанию первой доврачебной помощи при гипертоническом кризе, последовательности действий при подозрении на инсульт, лечебной физкультуре у пациентов, перенесших ОНМК.
Реабилитационные мероприятия после перенесенного ОНМК включают физическую (ЛФК и массаж) и психологическую реабилитацию. Основными задачами лечебной физкультуры являются дальнейшая разработка активных движений в паретичных конечностях; снижение спастичности; преодоление синкинезий; совершенствование функции ходьбы; повышение толерантности к физическим нагрузкам; тренировка устойчивости вертикальной позы; обучение навыкам самообслуживания.
Психологическая реабилитация проводится в двух направлениях: психологическое консультирование пациентов, перенесших инсульт (восстановление от патологических невротических реакций, формирование мотивации для дальнейшей реабилитации) и работа с родственниками пациентов, перенесших ОНМК (психологическая поддержка, помощь во взаимодействии с больным родственником). Важное значение имеет также соблюдение преемственности между стационаром и поликлиникой [72, 74, 76].
Значительную роль в деятельности кабинета по профилактике ОНМК играет просветительная работа [50]. Она включает широкий спектр таких мероприятий, как подготовка методических рекомендаций для практикующих врачей, создание информационных буклетов, листовок для населения по популяризации здорового образа жизни, проведение разъяснительных бесед с пациентами и их родственниками, взаимодействие со средствами массовой информации [77].
В настоящее время в России работает ряд центров профилактики ОНМК: Городской консультативно-диагностический центр № 1 (г. Санкт-Петербург), ОКДЦ (г. Ростов-на-Дону), Краевая клиническая больница, Красноярская межрайонная клиническая больница №20 им. И. С. Берзона, Красноярская межрайонная клиническая БСМП им. Н.С. Карповича, Федеральный сибирский научно-клинический центр ФМБА России (г. Красноярск), Северодвинская городская больница №2. Благодаря их работе отмечается снижение ОНМК в данных регионах, что доказано результатами эпидемиологических исследований.
Заключение
В последние годы были достигнуты значительные успехи в первичной и вторичной профилактике ОНМК (назначение антитромботических, антигипертензивных и гиполипидемических препаратов, хирургические подходы с различными реконструктивными операциями на экстракраниальных артериях). Но в виду сложности и мультидисциплинарности проблемы профилактики инсульта, необходимо более масштабное открытие кабинетов и центров профилактики ОНМК по всей России.
В наблюдении пациентов с хронической ишемией мозга, перенесших ишемический инсульт, ТИА, должны участвовать не только неврологи, но также врачи общей практики, терапевты, кардиологи и эндокринологи, рекомендации которых позволяют эффективно предупредить развитие ОНМК.
Список литературы Кабинеты профилактики ОНМК: как организованы, принципы работы
- Крылов В. В., Дашьян В. Г., Леменев В. Л., Далибалдян В. А., Лукьянчиков В. А., Нахабин О. Ю., Токарев А. С., Полунина Н. А., Сенько И. В., Хамидова Л. Т., Кудряшова Н. Е., Григорьева Е. В. Хирургическое лечение больных с двусторонними окклюзионно- стенотическими поражениями брахиоцефальных артерий // Нейрохирургия. 2014. №4. С. 16-25.
- Далибалдян В. А., Лукьянчиков В. А., Шалумов А. З., Полунина Н. А., Токарев А. С., Шатохина Ю. И., Степанов В. Н. Временная сублюксация нижней челюсти при вмешательствах по поводу высокого атеросклеротического поражения экстракраниального отдела внутренней сонной артерии // Нейрохирургия. 2016. №1. С. 60-67.
- Усачев С. Ю., Сербиненко А. Ф., Лемешев В. А., Митрошин Т. С., Шахнович В. А., Лазарев В. А., Лукшин В. А., Шмигельский А. В., Сазонова О. Б., Огурцова А. А., Чурилов М. В. Хирургическое лечение больных с окклюзированием и стенозопрованием пораженных брахицефальных артерий // Вопросы нейрохирургии им. Н.Н. Бурденко. 2003. №2. С. 2.
- Закондырин Д. Е., Полунина Н. А., Лукьянчиков В. А., Токарев А. С., Сенько И. В., Далибалдян В. А., Крылов В. В. Внедрение результатов симуляционного обучения в практику оказания нейрохирургической помощи пациентам со стенозирующими поражениями сонных артерий // Нейрохирургия. 2018. Т. 20. №1. С. 103-108.
- Белякин С. А., Антонов Г. И., Лазарев В. А., Митрошин Г. Е., Галактионов Д. М., Миклашевич Э. Р., Мельничук С. В., Гладышев С. Ю. Сравнительный анализ сонно- подключичной транспозиции и стентирования при стенотическом поражении подключичной артерии // Военно-медицинский журнал. 2011. Т. 332. №10. С. 29-35.
- Беляев А. Ю., Усачев Д. Ю., Лукшин В. А., Сазонова О. Б., Шмигельский А. В., Подопригора А. Е. Синдром церебральной гиперперфузии после каротидной эндартерэктомии // Вопросы нейрохирургии им. Н.Н. Бурденко. 2011. Т. 75. №3. С. 31-38.
- Крылов В. В., Лукьянчиков В. А. Хирургическая реваскуляризация головного мозга при остром инсульте // Журнал неврологии и психиатрии им. C.C. Корсакова. 2014. Т. 114. №12-2. С. 46-52.
- Лукьянчиков В. А., Удодов Е. В., Далибалдян В. А., Крылов В. В. Хирургическое лечение пациентов с патологией брахицефальных артерий в остром периоде ишемического инсульта // Российский нейрохирургический журнал им. профессора А.Л. Поленова. 2017. Т. 9. №2. С. 22-29.
- Мамедов Ф. Р., Арутюнов Н. В., Усачев Д. Ю., Лукшин В. А., Мельникова- Пицхелаури Т. В., Фадеева Л. М., Пронин И. Н., Корниенко В. Н. Современные методы нейровизуализации при стенозирующей и окклюзирующей патологии сонных артерий // Лучевая диагностика и терапия. 2012. №3 (3). С. 109-116.
- Ким А. В., Антонов Г. И., Переходов С. Н., Васильченко М. И., Лазарев В. А., Миклашевич Э. Р., Мельничук С. В., Гладышев С. Ю., Ким Э. А. Результаты хирургического лечения ишемического инсульта в бассейне средней мозговой артерии в остром периоде // Госпитальная медицина: наука и практика. 2018. Т. 1. №S. С. 18-26.
- Годков И. М., Лукьянчиков В. А. Хирургическое лечение больных с ишемическим инсультом мозжечка // Нейрохирургия. 2015. №3. С. 84-90.
- Усачев Д. Ю., Лукшин В. А., Соснин А. Д., Шишкина Л. В., Шмигельский А. В., Нагорская И. А., Васильченко В. В., Беляев А. Ю., Ахмедов А. Д., Батищева Е. В. Хирургическое лечение больных с патологическими деформациями сонных артерий // Вопросы нейрохирургии им. Н.Н. Бурденко. 2014. Т. 78. №5. С. 3-15.
- Лукьянчиков В. А., Удодов Е. В. Тактика хирургического лечения острой ишемии головного мозга, обусловленной атеросклеротическим поражением брахиоцефальных артерий // Нейрохирургия. 2020. Т. 22. №3. С. 31-41.
- Галкин П. В., Антонов Г. И., Митрошин Г. Е., Терехин С. А., Бобков Ю. А. Хирургическая коррекция синдромов обкрадывания мозгового кровотока при стенозирующих поражениях ветвей дуги аорты // Хирургия. Журнал им. Н.И. Пирогова. 2009. №7. С. 15-21.
- Антонов Г. И., Галкин П. В., Митрошин Г. Е. Хирургическая коррекция стенозирующих поражений брахиоцефального ствола, подключичной и позвоночной артерий в лечении вертебробазилярной недостаточности // Нейрохирургия. 2008. №1. С. 25-32.
- Ахмедов А. Д., Усачев Д. Ю., Лукшин В. А., Шмигельский А. В., Беляев А. Ю., Соснин А. Д. Каротидная эндартерэктомия у больных с высоким хирургическим риском // Вопросы нейрохирургии им. Н.Н. Бурденко. 2013. Т. 77. №4. С. 36-42.
- Лукьянчиков В. А., Хасауов Р. Х., Кордонская О. О., Далибалдян В. А., Сенько И. В. Эндоскопически-ассистированная коррекция патологических извитостей сонных артерий // Хирургия. Журнал им. Н.И. Пирогова. 2020. №2. С. 13-20.
- Гордюкова И. Ю., Исаева Н. В., Шнякин П. Г. Возможности профилактики инсульта в условиях специализированного ангионеврологического кабинета // Болезни мозга: от изучения механизмов к диагностике и лечению. М., 2018. С. 507-508.
- Гордюкова И. Ю., Исаева Н. В., Шнякин П. Г. Профилактика инсульта в условиях ангионеврологического кабинета // XX Давиденковские чтения: Материалы конгресса. М., 2018. С. 96-98.
- Прокопенко С. В., Гордюкова И. Ю., Исаева Н. В., Шульмин А. В. Пилотный проект в Cибирском Федеральном округе и телефонное интервью как метод дистанционного мониторинга больных в восстановительном периоде инсульт // Материалы конгресса. М., 2017. С. 315-327.
- Антонов Г. И., Щиголев Ю. С., Ким Э. А., Свистов Д. В. Хирургическая тактика при патологических деформациях магистральных артерий головы и шеи в условиях нейрохирургического стационара // Российский нейрохирургический журнал им. Профессора А.Л. Поленова. 2014. Т. 6. № 4. С. 5-10.
- Гордюкова И. Ю., Исаева Н. В., Корчагин Е. Е., Шнякин П. Г., Шульмин А. В., Ипполитова Е. В. Опыт работы кабинета по профилактике инсульта в краевой клинической больнице г. Красноярска // Сибирское медицинское обозрение. 2018. №5 (113). С. 104-110.
- Галкин П. В., Антонов Г. И. Расстройства церебральной гемодинамики при синдромах обкрадывания мозгового кровотока: способы хирургической коррекции // Клиническая физиология кровообращения. 2009. №4. С. 89-95.
- Усачев Д. Ю., Лукшин В. А., Шмигельский А. В., Ахмедов А. Д. Анастомоз между внутренней сонной и позвоночной артериями в лечении больного с двусторонними окклюзиями артерий каротидного бассейна // Вопросы нейрохирургии им. Н.Н. Бурденко. 2016. Т. 80. №2. С. 72-77.
- Петельский Ю. В., Сурмач М. Ю. Новые организационные подходы к профилактике острых нарушений мозгового кровообращения в Гродненской области // Вопросы организации и информатизации здравоохранения. 2017. № 2 (91). С. 37-46.
- Усачев Д. Ю., Лукшин В. А., Лубнин А. Ю., Пронин И. Н., Шахнович В. А., Шмигельский А. В., Огурцова А. А., Чурилов М. В., Шишкина Л. В., Кинякин В. Н. Этапное хирургическое лечение больных с множественными стенозирующими и окклюзирующими поражениями магистральных артерий головного мозга // Вопросы нейрохирургии им. Н.Н. Бурденко. 2007. № 1. С. 16-22.
- Усачев Д. Ю., Лукшин В. А., Шмигельский А. В., Ахмедов А. Д., Шульгина А. А. Каротидная эндартерэктомия у больных с симптоматическими окклюзиями противоположной внутренней сонной артерии // Вопросы нейрохирургии им. Н.Н. Бурденко. 2017. Т. 81. № 6. С. 5-15.
- Коновалов А. Н., Филатов Ю. М., Тиссен Т. П., Элиава Ш. Ш., Яковлев С. Б., Пронин И. Н., Усачев Д. Ю., Голанов А. В., Лукшин В. А., Арустамян С. Р., Хейреддин А., Шехтман О. Д., Сазонов И. А., Маряшев С. А., Белоусова О. Б., Коршунов А. Е., Пилипенко Ю. В., Шмигельский А. В. Хирургическое лечение сосудистых заболеваний головного мозга // Журнал неврологии и психиатрии им. C.C. Корсакова. 2015. Т. 115. № 7. С. 4-21.
- Мамедов Ф. Р., Арутюнов Н. В., Усачев Д. Ю., Мельникова-Пицхелаури Т. В., Пяшина Д. В., Фадеева Л. М., Корниенко В. Н. Комплексная нейрорадиологическая диагностика при атеросклеротическом поражении сонных артерий // Вестник рентгенологии и радиологии. 2011. № 1. С. 004-010.
- Гордюкова И. Ю., Исаева Н. В., Шнякин П. Г. Опыт работы кабинета по профилактике инсульта в консультативно-диагностической поликлинике Краевой Клинической больнице г. Красноярска // Международный конгресс, посвященный Всемирному Дню инсульта: Материалы конгресса. 2017. С. 486-487.
- Усачев Д. Ю., Лукшин В. А., Яковлев С. Б., Шмигельский А. В., Пронин И. Н., Арустамян С. Р., Белоусова О. Б., Ахмедов А. Д., Шульгина А. А., Соснин А. Д., Шевченко Е. В., Куликов А. С. Двадцатилетний опыт хирургического лечения стенозирующей и окклюзирующей патологии брахиоцефальных артерий в ФГАУ "Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко" // Вопросы нейрохирургии им. Н.Н. Бурденко. 2020. Т. 84. № 3. С. 6-20.
- Шаповалова А. Г., Раповка В. Г., Соболевская О. А., Негода Т. Н. Реабилитация пациентов после острого нарушения мозгового кровообращения на фоне гемодинамически значимых стенозов брахиоцефальных артерий // Тихоокеанский медицинский журнал. 2020. № 3 (81). С. 25-29.
- Ким А. В., Антонов Г. И., Лазарев В. А., Джинджихадзе Р. С., Миклашевич Э. Р., Мельничук С. В., Гладышев С. Ю., Курносенко В. Ю. Хирургическое лечение больных с ишемическим инсультом в бассейне средней мозговой артерии в остром периоде // Нейрохирургия. 2014. № 1. С. 126-131.
- Антонов Г. И., Митрощин Г. Е. Варианты выполнения эверсионной каротидной эндарерэктомии // Бюллетень НЦССХ им. А.Н. Бакулева РАМН // Сердечно-сосудистые заболевания. 2005. Т. 6. С. 108.
- Антонов Г. И., Мнтрошин Г. Е., Миклашевнч Э. Р. Хирургические возможности при атеросклеротическом поражении магистральных артерий головы // Ангиология и сосудистая хирургия. 2008. Т. 14. № 3. С. 182.
- Мамедов Ф. Р., Арутюнов Н. В., Усачев Д. Ю., Лукшин В. А., Беляев А. Ю., Мельникова-Пицхелаури Т. В., Фадеева Л. М., Пронин И. Н., Корниенко В. Н. Нейрорадиологическая диагностика атеросклеротических поражений и извитости сонных артерий в определении показаний к хирургическому лечению // Вопросы нейрохирургии им. Н.Н. Бурденко. 2011. Т. 75. № 2. С. 3-10.
- Леменев В. Л., Лукьянчиков В. А., Беляев А. А. Цереброваскулярные заболевания и стенотическое поражение брахиоцефальных артерий: эпидемиология, клиническая картина, лечение // Consilium Medicum. 2019. Т. 21. № 9. С. 29-32.
- Антонов Г. И., Мнтрошин Г. Е., Миклашевнч Э. Р. Хирургические возможности при атеросклеротическом поражении магистральных артерий головы // Ангиология и сосудистая хирургия. 2008. Т. 14. № 3. С. 182.
- Антонов Г. И., Щиголев Ю. С., Ким Э. А., Маряшев С. А. Алгоритм применения методов обследования при хирургическом лечении недостаточности мозгового кровообращения и профилактики ишемического инсульта // Клиническая неврология. 2014. № 1. С. 3-8.
- Джилкашиев Б. С., Антонов Г. И., Чмутин Г. Е., Чмутин Е. Г., Зохидов З. У., Симфукве К. Лечения синдрома недостаточности кровообращения в вертебробазилярном бассейне // Вестник неврологии, психиатрии и нейрохирургии. 2020. № 4. С. 27-32.
- Корчагин Е. Е., Шнякин П. Г., Исаева Н. В., Ипполитова Е. В., Ломаско Е. О., Максимкина Ю. Н., Никитина М. И. Результаты работы системы регионального мониторинга инсультов в Красноярском крае // Вестник Росздравнадзора. 2019. № 1. С. 36-40.
- CAPRIE Steering Committee. A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). CAPRIE Steering Committee // Lancet. 1996. V. 348 № 9038. P. 1329-39.
- Amarenco P., Albers G. W., Denison H., Easton J. D., Evans S. R., Held P., Committee S. S. Efficacy and safety of ticagrelor versus aspirin in acute stroke or transient ischaemic attack of atherosclerotic origin: a subgroup analysis of SOCRATES, a randomised, double-blind, controlled trial // The Lancet Neurology. 2017. V. 16. №4. P. 301-310. https://doi.org/10.1016/S1474- 4422(17)30038-8
- De Rango P., Parlani G., Verzini F., Giordano G., Panuccio G., Barbante M., Cao P. Longterm prevention of stroke: a modern comparison of current carotid stenting and carotid endarterectomy // Journal of the American College of Cardiology. 2011. V. 57. №6. P. 664-671.
- Markus H. S., Droste D. W., Kaps M., Larrue V., Lees K. R., Siebler M., Ringelstein E. B. Dual antiplatelet therapy with clopidogrel and aspirin in symptomatic carotid stenosis evaluated using doppler embolic signal detection: the Clopidogrel and Aspirin for Reduction of Emboli in Symptomatic Carotid Stenosis (CARESS) trial // Circulation. 2005. V. 111. №17. P. 2233-2240. https://doi.org/10.1161/01.CIR.0000163561.90680.1C
- Investigators S., Benavente O. R., Hart R. G., McClure L. A., Szychowski J. M., Coffey C. S. Effects of clopidogrel added to aspirin in patients with recent lacunar stroke // N Engl J Med. 2012. V. 367. №9. P. 817-825.
- Хамидова Л. Т., Рыбалко Н. В., Лукьянчиков В. А. Церебральная микроэмболия во время основных этапов каротидной эндартерэктомии // Вектор развития высоких медицинских технологий на госпитальном этапе: Материалы научно-практической конференции. М., 2019. С. 126-128.
- Усачев Д. Ю., Лукшин В. А., Яковлев С. Б., Арустамян С. Р., Шмигельский А. В. Протокол обследования и хирургического лечения больных со стенозирующими поражениями магистральных артерий головного мозга // Вопросы нейрохирургии им. Н.Н. Бурденко. 2009. № 2. С. 48-54.
- Виноградов О. И., Кузнецов О. Н. Диагностика, лечение реабилитация и профилактика ишемического инсульта. М.: ИД Третьяковъ, 2019. С. 118.
- Шнякин П. Г., Ипполитова Е. В., Хало Н. В., Исаева Н. В. Проблемы и пути развития первичных сосудистых отделений и регионального сосудистого центра Красноярского края и г. Красноярска // Современные принципы комплексного лечения, реанимации и реабилитации больных с заболеваниями и травмами нервной системы. Сборник научных трудов. 2015. С. 22-24.
- Вознюк И. А., Чечулов П. В., Забиров С. Ш., Полякова А. В., Токарева Д. В. Влияние коморбитности на клинические исходы реваскуляризирующих опраций в остром периоде ишемического инсульта // Известия Российской Военно-медицинской академии. 2020. Т. 39. № S3-2. С. 31-34.
- Забиров С. Ш., Полякова А. В., Чечулов П. В. Экстренные и срочно-отсроченные показания к хирургическому лечению значимого стенотического поражения каротидных артерий в остром периоде ишемического инсульта // Вектор развития высоких медицинских технологий на госпитальном этапе: Материалы научно-практической конференции. М., 2019. С. 137-138.
- Полякова А. В., Забиров С. Ш., Токарева Д. В., Вознюк И. А., Чечулов П. В. КАродитная эндартерэктомия в остром периоде ишемического инсульта: оптимальные сроки оперативного вмешательства // XXI Давиденковские чтения: сборник тезисов. 2019. С. 260-261.
- Геккиева Ж. С., Лукьянчиков В. А., Кожаев З. У., Хасауов Р. Х., Вороков Д. И. Периоперационное ведение пациентов с симптомным течением атеросклеротического поражения сонных артерий // Актуальные вопросы совершенствования анестезиолого- реанимационной помощи в Российской Федерации: сборник тезисов. 2018. С. 44-45.
- Лукьянчиков В. А., Хасауов Р. Х., Кожаев З. У., Геккиева Ж. С., Крылов В. В., Виноградов Р. А. Минимально инвазивное хирургическое лечение пациента с патологической извитостью сонной артерии с применением эндоскопии // Нейрохирургия. 2018. Т. 20. № 4. С. 80-86.
- Ошурков П. А., Митрофанов А. В., Колотвинов В. С., Лукьянчиков В. А., Лазарев А. Ю., Улицкий И. Р., Харионовская А. В., Месилов С. А. Интраоперационный тромбоз и реканализация внутренней сонной артерии при проведении эверсионной каротидной эндартерэктомии с возникновением диссекции общей сонной артерии, потребовавшей установки стента, у пациента, получавшего двойную дезагрегантную терапию // Уральский медицинский журнал. 2018. № 11 (166). С. 73-78.
- Григорьева Е. В., Носова А. Г., Далибалдян В. А., Крылов В. В. Спонтанная диссекция внутренней сонной артерии: сочетанное применение УЗИ и КТ-ангиографии // Российский электронный журнал лучевой диагностики. 2020. Т. 10. № 2. С. 244-251.
- Лукьянчиков В. А., Токарев А. С., Полунина Н. А., Нахабин О. Ю., Удодов Е. В., Далибалдян В. А., Сытник А. В., Крылов В. В. Оценка эффективности каротидной эндартерэктомии с помощью интраоперационной флоуметрии // Ангиология и сосудистая хирургия. 2017. Т. 23. № 2. С. 41-47.
- Крылов В. В., Лукьянчиков В. А., Львов И. С., Гринь А. А., Сытник А. В., Айрапетян А. А. Хирургическое лечение вертебро-васкулярного конфликта у пациентов с аномалией Киммерле // Российский нейрохирургический журнал им. профессора А.Л. Поленова. 2017. Т. 9. № 2. С. 16-21.
- Лукьянчиков В. А., Удодов Е. В., Полунина Н. А., Токарев А. С., Далибалдян В. А., Нахабин О. Ю., Григорьева Е. В., Шатохина Ю. И., Кудряшова Н. Е., Гусейнова Г. К., Ходыкин Е. А., Дашьян В. Г., Леменев В. Л., Крылов В. В. Возможности хирургической коррекции тромбоза внутренней сонной артерии у пациентов с острым ишемическим инсультом // Неотложная медицинская помощь. Журнал им. Н.В. Склифосовского. 2017. Т. 6. № 2. С. 110-117.
- Усачев Д. Ю., Шевченко Е. В., Лукшин В. А., Соснин А. Д., Ахмедов А. Д. Опухоли шеи, компримирующие сосудисто-нервный пучок // Современные достижения онкологии в клинической практике: Материалы Всероссийской научно-практической конференции. 2017. С. 184.
- Усачев Д. Ю., Лукшин В. А., Яковлев С. Б., Арустамян С. Р., Шмигельский А. В., Ахмедов А. Д. Одномоментное использование прямого и эндоваскулярного методов для реконструкции окклюзированного брахиоцефального ствола // Вопросы нейрохирургии им. Н.Н. Бурденко. 2013. Т. 77. № 6. С. 39-44.
- Гаврилова О. В., Буклина С. Б., Стаховская Л. В., Усачев Д. Ю., Лукшин В. А., Беляев А. Ю., Ахметов В. В., Скворцова В. И. Состояние когнитивных функций у больных со стенозирующим поражением брахиоцефальных артерий // Журнал неврологии и психиатрии им. C.C. Корсакова. 2011. Т. 111. № 12-2. С. 17-21.
- Скворцова В. И., Гаврилова О. В., Стаховская Л. В., Буклина С. Б., Усачев Д. Ю., Лукшин В. А., Беляев А. Ю., Ахметов В. В. Динамика высших психических функций и осложнения в раннем послеоперационном периоде каротидной эндартерэктомии // Журнал неврологии и психиатрии им. C.C. Корсакова. 2011. Т. 111. № 12-2. С. 47-51.
- Усачев Д. Ю., Лукшин В. А., Шмигельский А. В., Пронин И. Н., Яковлев С. Б., Шахнович А. В., Беляев А. Ю., Соснин А. Д. Хирургическое лечение хронической ишемии головного мозга в нейрохирургической клинике // Ангиология и сосудистая хирургия. 2008. Т. 15. № 2. С. 315.
- Кокшин А. В., Немировский А. М., Данилов В. И. Синдром церебральной гиперперфузии у пациентов со стенозирующими и окклюзирующими поражениями внутренних сонных артерий после хирургического лечения. Обзор литературы // Неврологический вестник. 2018. Т. 50. № 4. С. 44-51.
- Немировский А. М., Булгаков Е. П., Володюхин М. Ю., Данилов В. И., Алексеев А. Г., Ибатуллин М. М., Немировская Т. А. Принципы диагностики и хирургического лечения больных со стеноокклюзирующими атеросклеротическими поражениями артерий головного мозга в нейрохирургической клинике МКДЦ // Российский нейрохирургический журнал им. профессора А.Л. Поленова. 2015. Т. 7. № 2. С. 38-42.
- Антонов Г. И., Ким Э. А., Гизатуллин Ш. Х. Особенности хирургической коррекции патологических деформаций магистральных артерий головы с симптоматическим течением // Клиническая неврология. 2013. № 3. С. 39-41.
- Галактионов Д. М., Дубовой А. В., Овсянников К. С. Дистальнопозвоночная реконструкция при вертебробазилярной недостаточности // Патология кровообращения и кардиохирургия. 2017. Т. 21. № 3. С. 86-94.
- Черепанов А. В., Гужин В. Э., Дубовой А. В., Джафаров В. М. Опыт хирургического лечения пациентов со стенозами брахиоцефальных артерий в сочетании с церебральными аневризмами // Российский нейрохирургический журнал им. профессора А.Л. Поленова. 2017. №4. С. 48-53.
- Гужин В. Э., Черепанов А. В., Джафаров В. М. Хирургическое лечение параганглиом шеи // Хирургия. Журнал им. Н.И. Пирогова. 2018. №3. С. 70-75.
- Яриков А. В., Шпагин М. В., Мухин А. С,, Клецкин А. Э., Лютиков В. Г., Сергеев В. Л., Фраерман А. П., Смирнов П. В., Цыбусов С. Н., Ермолаев А. Ю., Джинджихадзе Р. С., Кузьминых Д. Г., Богданович И. О., Калинкин А. А., Комаров Р. Н., Волошин В. Н. Ближайшие и отдаленные результаты двух способов эверсионных каротидных эндартерэктомий // Вестник неврологии, психиатрии и нейрохирургии. 2022. Т. 15. № 8 (147). С. 615-626.
- Яриков А. В., Лобанов И. А., Морев А. В., Бояршинов А. А., Фраерман А. П., Мухин А.С., Волошин В.Н., Клецкин А.Э. Комплексная диагностика при атеросклеротическим поражении и патологических деформация сонных артерий // Южно-Уральский медицинский журнал. 2018. №2. С. 32-47.
- Яриков А. В., Лобанов И. А., Мухин А. С., Морев А. В., Лютиков В. Г. Современные инструментальные методы диагностики атеросклеротического поражения каротидного артериального бассейна // Известия высших учебных заведений. Поволжский регион. Медицинские науки. 2018. №4. С. 173-193.
- Яриков А. В., Мухин А. С., Лютиков В. Г., Морев А. В., Сергеев В. Л., Клецкин А. Э., Лавренюк А. Н., Ермолаев А. Ю. Ближайшие и отдаленные результаты нового способа эверсионной каротидной эндартерэктомии // Медицинский альманах. 2017. №3(48). С. 82-86.
- Яриков А. В., Мухин А. С. Ближайшие результаты различных способов эверсионных каротидных эндартерэктомий // Врач-аспирант. 2016. №1.2 (74). С. 226-233.
- Яриков А. В., Мухин А. С., Сергеев В. Л. Реабилитационные возможности нового способа эверсионной каротидной эндартерэктомии // Медицинский альманах. 2016. №5(45). С. 111-114.
- Львов И. С., Лукьянчиков В. А., Гринь А. А., Алехин Е. Е., Рощин С. Ю., Талыпов А. Э., Рамазанов Г. Р., Крылов В. В. Определение частоты встречаемости III и IV степеней оссификации борозды позвоночной артерии у пациентов с аномалией Киммерле: систематизированный обзор и метаанализ // Журнал неврологии и психиатрии им. C.C. Корсакова. 2022. Т. 122. № 9. С. 37-47.
- Мельченко С. А., Голоднев Г. Е., Гумин И. С., Таирова Р. Т., Сенько И. В. Диссекция брахиоцефальных артерий как осложнение открытой нейрохирургической операции: случай из практики и обзор литературы // Вопросы нейрохирургии им. Н.Н. Бурденко. 2022. Т. 86. № 3. С. 83-91.
- Шульгина А. А., Лукшин В. А., Усачев Д. Ю., Коршунов А. Е., Белоусова О. Б., Пронин И. Н. Комбинированная реваскуляризация головного мозга в лечении болезни Мойямойя // Вопросы нейрохирургии им. Н.Н. Бурденко. 2021. Т. 85. № 2. С. 47-59.
- Лукшин В. А., Шульгина А. А., Усачев Д. Ю., Коршунов А. Е., Белоусова О. Б., Лубнин А. Ю. Ишемические осложнения хирургического лечения пациентов с болезнью Мойя-мойя: факторы риска и методы профилактики // Вопросы нейрохирургии им. Н.Н. Бурденко. 2021. Т. 85. № 6. С. 26-35.
- Lukianchikov V., Lvov I., Grin A., Kordonskiy A., Polunina N., Krylov V. Minimally invasive surgical treatment for vertebral artery compression in a patient with one-sided ponticulus posticus and ponticulus lateralis // World Neurosurgery. 2018. V. 117. P. 97-102. https://doi.org/10.1016/j.wneu.2018.06.002
- Яриков А. В., Фраерман А. П., Смирнов П. В., Леонов В. А., Мухин А. С., Клецкин А. Э., Волошин В. Н., Лютиков В. Г., Айвазьян С. А., Кузьминых Д. Г., Тарасов И. А., Калинкин А. А., Ошурков П. А., Далибалдян В. А., Лукьянчиков В. А. Осложнения каротидной эндартерэктомии // Здравоохранение Югры: опыт и инновации. 2022. № 1 (30). С. 43-57.
- Яриков А. В., Мухин А. С., Лютиков В. Г., Бояршинов А. А. Осложнения в хирургии реконструкции каротидного артериального бассейна: причины и пути снижения // Тюменский медицинский журнал. 2018. Т. 20. № 3. С. 26-33.


