Клиническая анатомия пузырного протока
Автор: Сахабетдинов Б.А., Усманова Д.Р., Курбангалеев А.И., Рувинская Э.О., Саяпова Д.Р., Сахабетдинова К.Н.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Морфология. Патология
Статья в выпуске: 2 т.15, 2025 года.
Бесплатный доступ
Актуальность. Вариативность анатомии пузырного протока представляет собой важный аспект в хирургии желчевыводящих путей. Классическим вариантом является слияние пузырного протока с общим печёночным протоком под острым углом в средней трети печёночно-дуоденальной связки с образованием общего желчного протока. Однако встречаются и атипичные анатомические варианты, которые могут затруднять диагностику заболеваний желчных путей и осложнять оперативное лечение, особенно при проведении лапароскопических холецистэктомий. Понимание этих вариантов является ключевым для снижения риска послеоперационных осложнений и улучшения качества медицинской помощи. Целью нашей работы было изучить особенности клинической анатомии пузырного протока. Материалы и методы. Проведён анализ данных отечественной и зарубежной литературы, а также результатов исследования 350 историй болезни пациентов, госпитализированных в хирургическое отделение ГАУЗ «Центральная городская клиническая больница №18 имени профессора К.Ш. Зыятдинова» в период с 2022 по 2024 год. Основными клиническими диагнозами были: желчнокаменная болезнь, хронический калькулезный холецистит или острый калькулезный холецистит. Для визуализации анатомических структур использовался метод магнитно-резонансной томографии органов брюшной полости. Результаты. В ходе исследования выявлено, что при высоком варианте впадения пузырного протока у 23 (88,5%) обследованных он сливается с общим печёночным протоком, а вариант впадения пузырного протока в правый печёночный проток наблюдался в 3 (11,5%) случаях. Среди 62 случаев низкого слияния в 55 (89%) отмечалось впадение в общий печёночный проток с латеральной стороны, у 5 (8%) пациентов было выявлено параллельное расположение с общим печёночным протоком, у 2 (3%) пациентов был отмечен спиральный ход пузырного протока с впадением в общией печёночный проток с медиальной стороны. Эти данные подчеркивают важность учёта аномальных вариантов анатомии для предотвращения интраоперационных осложнений, таких как повреждение желчевыводящих путей. Заключение. Аномалии развития желчных протоков у взрослых являются нередкой патологией, но протекают, как правило, без специфических клинических проявлений. Знание о вариантах анатомии пузырного протока, включая атипичные формы впадения, имеет большое значение для хирургической практики, так как позволяет снизить риск интраоперационных осложнений при выполнении лапароскопических холецистэктомий. Предоперационная диагностика с использованием МРТ-холангиографии является важным инструментом для точного выявления анатомических особенностей и планирования безопасной операции.
Пузырный проток, Вариативная анатомия, Желчевыводящие пути, Холецистэктомия, Магнитно-резонансная томография, Аномалии развития, Интраоперационные осложнения, Клиническая анатомия
Короткий адрес: https://sciup.org/143184247
IDR: 143184247 | УДК: 615.076.9 | DOI: 10.20340/vmi-rvz.2025.2.MORPH.2
Clinical anatomy of the cystic duct
Variability of anatomy of the vesicular duct is an important aspect in surgical treatment of biliary tract. The classical variant is the fusion of the vesicular duct with the common hepatic duct at an acute angle in the middle third of the hepatic-duodenal ligament to form the common bile duct. However, there are also atypical anatomical variants, which can complicate diagnostics of biliary tract diseases and the operative treatment, especially during the laparoscopic cholecystic surgery. Understanding these variations is the key to reduce the risk of postoperative complications and improve the quality of medical care. Purpose of our work was to study the features of the clinical anatomy of the cystic duct. Materials and methods. We analyzed domestic and foreign literature on this topic. This study included 350 medical histories of patients hospitalized in the surgical department of the State Autonomous Healthcare Institution "Central City Clinical Hospital No. 18 named after Professor K.Sh. Zyatdinov" in Kazan with the main clinical diagnosis: cholelithiasis, chronic calculous cholecystitis or acute calculous cholecystitis in the period from 2022 to 2024. Results and discussion. In the high variant of confluence, the fusion of the cystic duct with the common hepatic duct was found in 23 patients (88.5%), and the variant of confluence of the cystic duct with the right hepatic duct was found in 3 cases (11.5%). Among 62 cases of low confluence, 55 (89%) had confluence with the common hepatic duct from the lateral side, 5 patients (8%) had a parallel arrangement with the common hepatic duct, and 2 patients (3%) had a spiral course of the cystic duct with confluence with the common hepatic duct from the medial side. Results and their discussion. The study revealed that in the high variant of the cystic duct entry in 23 patients (88.5% of cases), it merged with the common hepatic duct, and the variant of the cystic duct entering the right hepatic duct was observed in 3 cases (11.5%). Among 62 cases of low fusion, 55 (89%) had an entry into the common hepatic duct from the lateral side, 5 patients (8%) had a parallel location with the common hepatic duct, and 2 patients (3%) had a spiral course of the cystic duct entering the common hepatic duct from the medial side. These data emphasize the importance of taking into account abnormal anatomy to prevent intraoperative complications such as biliary tract injury. Conclusion. Developmental anomalies of bile ducts in adults are not uncommon pathology, but they usually proceed without specific clinical manifestations. Accumulation of knowledge about the anomalous return of the cystic duct reduces the number of possible intraoperative complications
Текст научной статьи Клиническая анатомия пузырного протока
Современная хирургия активно развивается в направлении малоинвазивных методов лечения, которые позволяют значительно сократить травма-тизацию тканей, ускорить восстановление пациентов и снизить риск осложнений. Одной из наиболее распространённых операций в абдоминальной хирургии является холецистэктомия — хирургическое удаление желчного пузыря, применяемое для лечения таких заболеваний, как хронический калькулез-ный холецистит, холестероз желчного пузыря, полипоз желчного пузыря, острый холецистит и др. В настоящее время более 93% всех холецистэктомий, как неотложных, так и плановых, выполняются с использованием лапароскопического доступа, так как данный метод имеет много преимуществ перед традиционной холецистэктомией: более короткий срок стационарного лечения, лучший косметический эффект, более быстрые реабилитация и восстановление трудоспособности [1–3]. В России ежегодно выполняется около 170 000 таких операций в год [2]. Однако этот метод хирургического вмешательства сопряжён с определенными рисками, поскольку лапароскопическая холецистэктомия пре- восходит открытый вариант холецистэктомии по повреждениям желчных протоков, частота осложнений после лапароскопических холецистэктомий составляет 3–7% [4]. При этом наиболее частыми осложнениями являются: пересечение желчевыводящих путей и ранения крупных сосудов брюшной полости и ворот печени, кровотечения из ложа желчного пузыря, истечение желчи из дополнительных аномальных желчных ходов, повреждение необычно расположенных желчевыводящих путей, ранение органов брюшной полости и др. [3–5]. Наиболее опасными и инвалидизирующими осложнениями холецистэктомий было и остаются повреждения желчевыводящих протоков, которые встречаются в 0,4–3,5% лапароскопических холецистэктомий [2]. Наиболее частая причина осложнений – неправильная трактовка анатомических структур, при этом любое нетипичное расположение пузырного протока затрудняет ориентировку хирурга, что увеличивает риск развития осложнений [5–7]. Таким образом, особенности анатомии пузырного протока представляют собой важную область изучения в медицинской анатомии и хирургии, так как они имеют значительное влияние на диагностику и ле- чение заболеваний желчевыводящей системы, позволяют лучше понять индивидуальные особенности строения этого участка желчевыводящей системы. Понимание этих вариаций важно для хирургов, и исследование вариантной анатомии пузырного протока не только углубляет знания о нормальной анатомии, но и улучшает качество медицинской помощи, обеспечивая более безопасные и эффективные методы диагностики и лечения заболеваний желчевыводящей системы [8, 9]. При этом следует отметить, что вариантная анатомия пузырного протока затрудняет не только проведение самой лапароскопической холецистэктомии, но также и может сопровождаться трудностями в постановке диагноза и стать предрасполагающим фактором к развитию заболеваний, так, например, при нарушении мотор-но-эвакуаторной функции возникает недостаточность опорожнения желчного пузыря, что может стать предрасполагающим фактором образования конкрементов и развития воспалительных изменений [10, 11].
Цель исследования: изучить особенности вариантной анатомии пузырного протока.
Задачи
Изучить основные анатомические вариации пузырного протока, включая изменения в длине, угле впадения и его положении относительно других желчевыводящих путей на основе анализа клинических данных и литературных источников.
Оценить влияние атипичных анатомических вариантов пузырного протока на развитие интраоперационных осложнений при лапароскопической холецистэктомии, включая риск повреждения желчевыводящих путей и других структур.
Материалы и методы
В ходе исследования был проведён анализ отечественной и зарубежной литературы, посвящённой вариативной анатомии пузырного протока. Были изучены данные 350 историй болезни пациентов, госпитализированных в хирургическое отделение ГАУЗ «Центральная городская клиническая больница №18 имени профессора К.Ш. Зыятдинова» г. Казани в период с 2022 по 2024 гг. с основными клиническими диагнозами: желчнокаменная болезнь (ЖКБ), хронический калькулезный холецистит, острый калькулезный холецистит. Критерии включения пациентов в исследование: основной клинический диагноз «желчнокаменная болезнь, хронический калькулезный холецистит, острый калькулезный холецистит». Критериями исключения являлось наличие плотного перивезикулярного инфильтрата. Для визуализации анатомических структур треугольника Кало использовался метод магнитнорезонансной томографии органов брюшной поло- сти (МРТ ОБП). Статистический анализ медицинских данных осуществляли с использованием программы Microsoft Excel 2016 года. Количественные показатели представлены в виде среднего значения и стандартного отклонения (M ± SD). Достоверность различий изучаемых показателей между группами оценивали с помощью t-теста, для оценки корреляций использован коэффициент Пирсона. Критический уровень значимости при проверке статистических гипотез принят равным 0,05.
Результаты
Возраст пациентов, вошедших в исследование, составил от 18 до 79 лет (средний возраст 50 ± 13 лет), при этом 153 (43,7%) пациента были мужчинами, а 197 (56,3%) - женщинами. При исследовании данных визуализирующих методов в 26 (7,4%) случаях определялось впадение пузырного протока в верхней трети, в 262 (74,9%) случаях - в средней трети и в 62 (17,7%) случаях - в нижней трети печёночнодуоденальной связки. При высоком варианте впадения слияние пузырного протока с общим печёночным протоком было обнаружено у 23 (88,5%) обследованных, а вариант впадения пузырного протока в правый печёночный проток - в 3 (11,5%) случаях. Знание этих особенностей имеет важную практическую значимость как для диагностики, так и для оперативного лечения, поскольку при проведении холецистэктомии может происходить повреждение шейки или общего желчного протока. Среди 62 случаев слияния в области нижней трети в 55 (89%) отмечалось впадение в общий печёночный проток с латеральной стороны, у 5 (8%) пациентов было выявлено параллельное расположение с общим печёночным протоком, у 2 (3%) пациентов был отмечен спиральный ход пузырного протока с впадением в общий печёночный проток с медиальной стороны (табл. 1). Данные атипичные случаи также важны при проведении холецистэктомии, так как при низком расположении и параллельном или спиралевидном ходе данных структур есть риск перевязки общего печёночного протока. Для избежания данной ситуации необходимо тщательно отделить пузырный проток и определить его место слияния с общим печёночным протоком.
По данным нашего исследования, длина пузырного протока составляла от 1,5 до 6 см (средняя длина - 2,91 ± 1,21 см). Диаметр пузырного протока составлял от 3,2 до 5,6 мм (средний диаметр -3,8 ± 0,4 мм). В 91% случаев пузырный проток располагался кпереди и левее пузырной артерии, в 9% случаев - кзади и правее. Статистически значимых различий в морфометрических показателях между пациентами разного пола и различными вариантами впадения пузырного протока не выявлено (p > 0,05). Атипичные анатомические варианты впадения пу- зырного протока требуют более внимательной работы и умения распознавать анатомические структуры во время операций. Метод МРТ-холангиографии позволяет наиболее точно визуализировать анатомические вариации пузырного протока до операции, что снижает риск интраоперационных осложнений (рис. 1, 2). Данный метод особенно полезен при атипичных анатомических вариантах или при подозрении на патологические изменения желчевыводящих путей.
Таблица 1. Варианты клинической анатомии пузырного протока
Table 1. Variants of clinical anatomy of the cystic duct
|
Варианты анатомии пузырного протока |
Мужчины |
Женщины |
Итого |
||
|
Кол-во (чел.) |
% |
Кол-во (чел.) |
% |
Кол-во (чел.) |
|
|
Высокое расположение места слияния |
10 |
38,5% |
16 |
61,5% |
26 |
|
Впадение в общий печеночный проток |
8 |
34,8% |
15 |
65,2% |
23 |
|
Впадение в правый печеночный проток |
2 |
66,7% |
1 |
33,3% |
3 |
|
Место слияния в средней части под острым углом |
109 |
41,6% |
153 |
58,4% |
262 |
|
Низкое расположение места слияния |
34 |
54,8% |
28 |
45,2% |
62 |
|
Впадение с латеральной стороны |
30 |
54,5% |
25 |
45,5% |
55 |
|
Параллельное расположение |
2 |
40,0% |
3 |
60,0% |
5 |
|
Спиралевидный ход |
2 |
100,0% |
0 |
0% |
2 |
|
Итого |
153 |
43,7% |
197 |
56,3% |
350 |
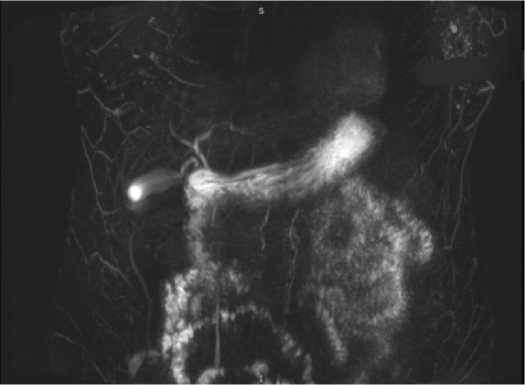
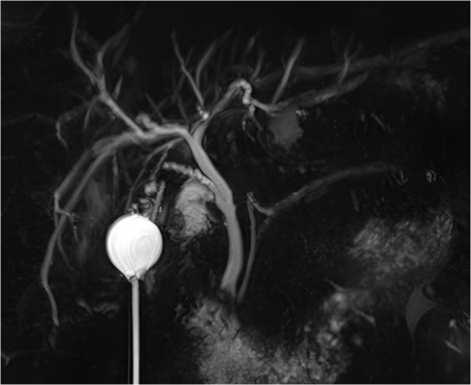
Рисунок 2. Магнитно-резонансная томограмма варианта двойного протока
Figure 2. Magnetic resonance imaging of the double duct variant
Рисунок 1. МРТ-холангиография
Figure 1. MRI cholangiography
Обсуждение
Пузырный проток формирует латеральную стенку треугольника Кало, который является ключевым анатомическим ориентиром при лапароскопической холецистэктомии. Его медиальной границей служит общий печёночный проток, а основанием -правая печёночная артерия [12]. У места впадения пузырного протока в общий печёночный проток расположен сторожевой лимфатический узел - узел Лунда, в который оттекает лимфа от левой стороны желчного пузыря. Данный лимфоузел является ориентиром при поиске пузырной артерии.
Лапароскопическая холецистэктомия включает несколько этапов:
-
1) выделение желчного пузыря из сращений с окружающими органами;
-
2) выделение, клипирование и пересечение пузырного протока и одноименной артерии;
-
3) отделение желчного пузыря от печени;
-
4) извлечение желчного пузыря из брюшной полости.
При этом на каждом из этих этапов могут возникнуть трудности, что зависит от выраженности патологических изменений в желчном пузыре и окружающих его органах, а также особенностей анатомии данной области, что особенно актуально при вариантном впадении пузырного протока, когда атипичное расположение может привести к ятрогенным повреждениям [13, 14].
Наибольшую опасность представляет перевязка или пересечение общего печёночного или желчного протока, особенно если пузырный проток имеет низкое впадение или параллельный ход. Для предотвращения таких осложнений в хирургии, согласно литературным данным, для лучшей идентификации анатомических структур используются правила безопасной диссекции образований в данной области или, так называемый, «критический вид безопасности» (CVS). При использовании этих принципов мобилизацию начинают с нижней трети ложа желчного пузыря и только потом выделяют трубчатые структуры в области шейки, в результате которого только две структуры должны подходить к желчному пузырю [1, 14, 15]. Классическим вариантом является слияние пузырного протока и общего печёночного протока под острым углом в средней трети печёночно-дуоденальной связки с образованием общего желчного протока, но встречаются и атипичные варианты анатомии пузырного протока, что затрудняет как диагностику заболеваний желчных путей, так и их оперативное лечение [12]. Аномалии пузырного протока разнообразны. Они включают: 1) аномалии впадения; 2) изменения хода; 3) двойной проток; 4) отсутствие протока; 5) гипоплазию и фиброз протока [13, 16-18]. Выявляются аномалии впадения пузырного протока в процессе инструментального исследования [19].
Результаты данного исследования показали, что строение внепечёночных желчных протоков весьма вариабельно, признанный классическим вариант слияния в средней части печёночно-дуоденальной связки под острым углом встречался приблизительно в 75% случаев. Следовательно, в четверти случаев хирург сталкивается с необычной анатомией пузырного протока. В связи с этим МРТ-холангиография становится важным этапом диагностики, позволяя выявить анатомические вариации до хирургического вмешательства и, таким образом, уменьшить риск осложнений.
Вариантная анатомия пузырного протока имеет значение не только при холецистэктомии, но и при трансплантации печени. В случаях правосторонней гепатэктомии или разделения печени для трансплантации от живого донора важно учитывать индивидуальное расположение пузырного протока. Ошибки в интерпретации анатомических структур могут привести к повреждению желчевыводящей системы, что значительно осложняет трансплантацию и увеличивает риск послеоперационных осложнений.
Несмотря на большое количество исследований, посвящённых вариантной анатомии пузырного протока, изучение данных аномалий всё ещё остаётся актуальной задачей, требующей повышения осведомленности хирургов [20].
Заключение
Анатомические вариации пузырного протока, включая изменения его длины, угла впадения и хо- да, играют важную роль в развитии интраоперационных осложнений. В частности, укорочение пузырного протока является значимым отягощающим фактором, увеличивающим риск пересечения общего желчного протока при выполнении холецистэктомии.
Анализ отечественной и зарубежной литературы, а также данных нашего исследования, подтверждает, что аномалии развития желчевыводящих путей у взрослых встречаются достаточно часто и требуют тщательного учёта при планировании хирургических вмешательств. Наличие атипичного впадения пузырного протока может затруднять интраоперационную навигацию, что подчёркивает важность предоперационного обследования, включая МРТ-холангиографию.
Накопление знаний о вариантной анатомии пузырного протока и их широкое внедрение в клиническую практику не только уменьшает риск послеоперационных осложнений, но и играет важную роль в профилактике заболеваний желчевыводящих путей. Это особенно актуально для специалистов, выполняющих лапароскопические холецистэктомии и трансплантацию печени, где понимание анатомических особенностей желчных протоков критически важно для успешного исхода операции.
Выводы
По данным нашего исследования, в 25% случаев анатомия пузырного протока отличается от классического варианта, что может затруднять диагностику и повышать риск интраоперационных осложнений.
Основные аномалии пузырного протока включают изменение его впадения, параллельное или спиральное расположение, а также вариации длины и диаметра. Нестандартное расположение пузырного протока увеличивает вероятность повреждения желчевыводящих путей при лапароскопической холецистэктомии, особенно при отсутствии детального предоперационного обследования.
Вариант анатомии пузырного протока в виде укорочения его длины является отягощающим фактором в развитии интраоперационных осложнений в виде пересечения общего желчного протока
Современные методы визуализации, такие как МРТ-холангиография, позволяют более точно определять индивидуальные анатомические особенности, что снижает риск интраоперационных осложенений.
Применение принципов «критического вида безопасности» и дополнительных методов интраоперационной визуализации значительно повышают безопасность холецистэктомии.


