Клинические и иммуновоспалительные аспекты течения инфаркта миокарда, ассоциированного с сахарным диабетом, на госпитальном этапе
Автор: Скородумова Е.А., Костенко В.А., Сиверина А.В., Федоров А.Н.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Внутренние болезни
Статья в выпуске: 3 т.11, 2015 года.
Бесплатный доступ
Цель; изучение течения инфаркта миокарда (ИМ), ассоциированного с сахарным диабетом (СД), в стационаре. Материал и методы. В исследование включено 102 пациента с ИМ, которые были разделены на две группы: с СД и без него. Выборки были сопоставимы по полу и возрасту и объему стандартной терапии. Результаты. По данным коронароангиографии, у больных первой выборки достоверно чаще встречалось многососудистое поражение коронарного русла, в связи с чем «спасительное» стентирование в этой группе выполнялось в 5 раз чаще. При оценке течения госпитального периода у пациентов с СД количество случаев как острой по Killip, так и хронической по NYHA сердечной недостаточности высокого функционального класса частота развития рецидивов ИМ, ранней постинфарктной стенокардии, нарушений сердечного ритма, гематом в местах пункций сосудов была достоверно выше. Заключение. Таким образом, СД является важным фактором риска, приводящим к многососудистому поражению коронарного русла и повышающим летальность у пациентов с ИМ. Значительное увеличение концентраций С-реактивного белка, интерлейкина-6 и эпидермального фактора роста у больных с ИМ и СД свидетельствует о большей выраженности системной воспалительной реакции, играющей важную роль в патогенезе осложнений заболевания.
Госпитальный период, инфаркт миокарда, сахарный диабет, системное воспаление
Короткий адрес: https://sciup.org/14918136
IDR: 14918136
Clinical and immunological aspects of the course of myocardial infarction associated with diabetes mellitus during hospital treatment
The aim of the study was to provide the data on the course of myocardial infarction (Ml) associated with diabetes mellitus (DM) in hospital. Material and methods. 102 patients with Ml were included in two cohorts, first with DM, second — without DM. Groups were compatible by gender, age and standard therapy. Results. Angiocoronarography data have revealed that patients of group 1 were characterized by multiple vessels lesion due to "rescue" angioplasty with stenting performed 5 times. Patients with DM demonstrated in-hospital higher rate of both acute (by Killip) and chronic (by NYHA) heart failure of advanced degrees as well as recurrent Ml, early postinfarction angina pectoris, heart rhythm disorders and hematomas due to injections. Conclusion. The previously mentioned results lead to higher mortality in this group. Significant elevation of CRP, interleukin-6 and epidermal growth factor levels proved more activated systemic inflammatory response in patients with Ml and DM playing key role in pathogenesis of complications of the disease.
Текст научной статьи Клинические и иммуновоспалительные аспекты течения инфаркта миокарда, ассоциированного с сахарным диабетом, на госпитальном этапе
(The Global Registry of Acute Coronary Events), у больных с ранее установленным диагнозом СД внутриго-спитальная летальность от ИМ с подъемом или без подъема сегмента ST и нестабильной стенокардии составляет соответственно 11,7; 6,3 и 3,9%. Эти показатели значительно выше соответствующих показателей у больных без СД — 6,4; 5,1 и 2,9% [2]. Высокий риск смерти, отмеченный у больных СД в острый период ИМ, сохраняется в течение нескольких лет после перенесенного заболевания [3]. Смертность в 1-й год после ИМ у больных СД составляет 15-34% и достигает 45% в течение следующих пять лет [4]. Возможной причиной высокого риска и неблагоприятного течения ИМ при СД является наличие таких осложнений, как нарушение микроциркуляции, автономная кардиальная нейропатия, метаболические расстройства, нарушения гомеостаза, активация системного воспаления. Больные диабетом часто имеют диффузное поражение коронарного русла, сниженный вазодилятационный резерв, пониженную фибринолитическую активность крови, повышенную агрегацию тромбоцитов, автономную дисфункцию и, нередко, признаки диабетической кардиомиопатии. Нарушения углеводного обмена, даже впервые обнаруженные во время течения ИМ, негативно влияют на прогноз заболевания [5].
Цель: изучение клинических и иммуновоспали-тельных особенностей течения инфаркта миокарда, ассоциированного с сахарным диабетом на госпитальном этапе.
Материал и методы. В исследование включено 112 пациентов, лечившихся в СПб ГБУ НИИ СП им. И. И. Джанелидзе с ИМ в 2012 г. Больные были разделены на 2 группы. В первую (I) вошли 57 человек с сахарным диабетом в анамнезе, из них мужчин было 27 (47,4%), женщин 30 (52,6%). Вторую (II) группу составили 55 больных без СД (мужчин 25 (45,5%), женщин 30 (54,5%). Средний возраст пациентов: 65,8±6,2 года и 67,5±5,8 года соответственно. Выборки были сопоставимы по полу и возрасту. Пациенты обеих групп получали стандартную терапию, в которую входили бета-блокаторы, аспирин, клопи-догрель, блокаторы АПФ и статины. Коронароангио-графия (КАГ) была выполнена у 36 человек первой группы (63,2%) и у 36 пациентов второй (65,5%). В первые сутки госпитализации у всех пациентов брали кровь для определения: интерлейкина-6, эпидермального фактора роста (ЭФР). Концентрацию С-реактивного белка (СРБ) определяли на 1, 4, 12– 14-е сутки. Оценивалось клиническое течение заболевания. Для оценки достоверности различий между показателями двух выборок были использованы непараметрический критерий — угловое преобразование Фишера (φ) и t-критерий Стьюдента [6]. Производился расчет абсолютного и относительного рисков с 95%-ным доверительным интервалом.
Результаты. Q-ИМ диагностирован у 35 (61,4%) больных в I группе и у 30 (54,5%) во второй, (p>0,05). Не Q-ИМ в I выборке имелся у 22 (38,6%) пациентов, во II — у 25 (45,5%), (p>0,05).
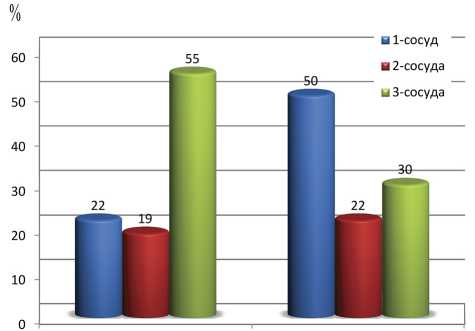
Анализ выраженности поражения коронарных сосудов по результатам КАГ в двух группах представлен на рис. 1.
группа 1
группа 2
Рис.1. Выраженность поражения коронарных сосудов в двух группах
При анализе результатов КАГ выявлено, что однососудистое поражение коронарных артерий (КА) достоверно чаще имелось у пациентов без Сд (50,0%) по сравнению с больными, страдающими СД (22,2%), p<0,01. Показатель отношения шансов составил 4,14 при 95%-ном доверительном интервале (ДИ) (1,44, 11,87). Стеноз двух ветвей КА выявлялся в обеих группах без статистически значимых различий (в I — 19,4%, во II — 22,2%, p>0,05). Трехсосудистое поражение КА встречалось в 2 раза чаще у пациентов с сахарным диабетом: 55,6 против 30,0% в группе II, p<0,05, что соответствовало показателю отношения шансов 3,25 при 95%-ном ДИ (1, 21, 8, 67). Стентирование коронарных сосудов в I и II группах выполнялось примерно с одинаковой частотой — 44,4 и 40,0% соответственно, p>0,05. В связи с большим процентом многососудистого поражения в I группе, «спасительное» стентирование инфаркт-за-висимой артерии выполнялось в 5 раз чаще (35,0%), чем во II (7,0%), p<0,05. По результатам КАГ, показания к аортокоронарному шунтированию выявлялись у больных без СД в 2 раза реже, p<0,05.
Анализ частоты тяжелой острой (по Killip) и хронической (по NYHA) сердечной недостаточности по двум группам представлен в табл. 1.
Таблица 1
Развитие тяжелой сердечной недостаточности у пациентов исследуемых групп
|
Показатель |
Группа I n , = 57 |
Группа II n 2 =55 |
Уровень значимости эмпирического значения φ и соответствующее значение P |
|
Killip III–IV n (%) |
10 (17,5) |
2 (3,6) |
φ= 2,545, (p<0,01) |
|
NYHAIII–IV n (%) |
8 (14,0) |
2 (3,6) |
φ=2,037, (p<0,05) |
Согласно данным, представленным в табл. 1, развитие острой сердечной недостаточности по Killip III– IV в выборке с СД отмечалось в 5 раз чаще по сравнению с пациентами без диабета и составило 17,5%. Хроническая сердечная недостаточность (ХСН) III–IV функционального класса (ФК) по NYHA также встречалась достоверно чаще у пациентов первой группы (14 против 3,6%).
При анализе историй болезни у пациентов обследуемых групп выявлены случаи возникновения ранней постинфарктной стенокардии или рецидивов ИМ. Результаты представлены в табл. 2.
Таблица 2
Частота рецидивов острого коронарного синдрома
|
Показатель |
Группа I n 2 = 57 |
Группа II n 2 =55 |
Уровень значимости эмпирического значения φ и соответствующее значение P |
|
Постинфарктная стенокардия n (%) |
8 (14,0) |
2 (3,6) |
φ=2,037, (p<0,05) |
|
Рецидивы ИМ n (%) |
6 (10,0) |
1 (1,8) |
φ=2,069, (p<0,05) |
При исследовании течения госпитального периода ИМ выявлено, что ранняя постинфарктная стенокардия превалировала у пациентов первой группы. Что касается рецидивов ИМ, они также преобладали у больных с СД: 10 против 1,8%. Нарушения сердечного ритма: желудочковые экстрасистолы высоких градаций по B. Lown, желудочковые тахикардии и фибрилляции желудочков, а также наджелудочковые нарушения в виде мерцания / трепетания предсердий, выявленные у пациентов всех групп, представлены в табл. 3.
Таблица 3
Нарушения сердечного ритма у пациентов исследуемых групп
|
Показатель |
Группа I n , = 57 |
Группа II n z =55 |
Уровень значимости эмпирического значения φ и соответствующее значение P |
|
Наджелудочковые нарушения сердечного ритма n (%) |
11 (19,3) |
4 (7,3) |
φ= 1,921, (p<0,05) |
|
Желудочковые нарушения сердечного ритма n (%) |
8 (14) |
2 (3,6) |
φ = 2,037, (p<0,05) |
Как видно из табл. 3, наличие сахарного диабета достоверно увеличивало частоту образования как наджелудочковых, так и желудочковых нарушений ритма сердца. В группе больных с СД наджелудочковые нарушения ритма наблюдалось в 3 раза, а желудочковые 4 раза чаще, чем у пациентов без нарушений углеводного обмена.
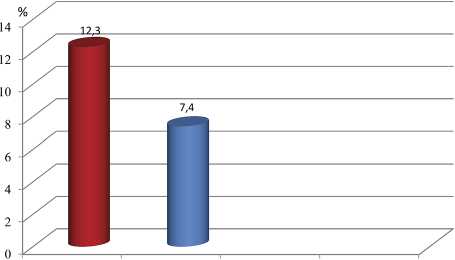
Частота случаев образования подкожных гематом после выполненной КАГ у пациентов обследуемых групп представлена на рис. 2.
Группа 1 Группа2
Рис. 2. Частота образования подкожных гематом после выполнения коронароангиографии у пациентов обеих групп
Количество подкожных гематом после выполненной КАГ в 1,7 раза больше в группе больных с СД (12,3%) по сравнению с пациентами без него (7,4%), p<0,01.
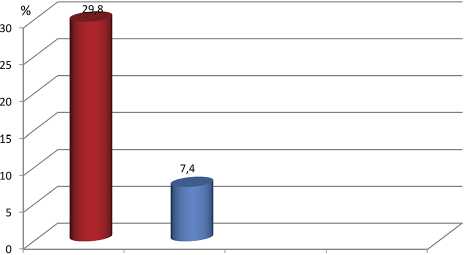
Полученные нами данные о госпитальной летальности представлены на рис. 3.
группа 1
группа 2
Рис. 3. Летальность среди обследованных пациентов в стационаре
В I группе умерло 14 больных, что составило 26%. Этот показатель превышал аналогичный во второй выборке в 3,5 раза, где он достигал 7,4% (4 человека), p<0,01.
Увеличение риска смерти в группе с СД подтверждается значением показателя отношения шансов 4,15 при 95%-ном ДИ (1,27,13,55). Абсолютный риск смерти у этих пациентов составил 0,246, в контрольной выборке — 0,073. Относительный риск смерти 3,377 при 95%-ном ДИ (1,18-9,62).
При изучении показателей некоторых маркеров воспаления, таких как ЭФР и интерлейкин-6, у больных обеих выборок выявлена следующая картина, представленная в табл. 4.
Таблица 4
Показатели цитокинов у пациентов исследуемых групп
|
Показатель |
Группа I n z = 57 |
Группа II n z =55 |
t-критерий Стьюдента |
|
ЭФР, пг/мл (0-200) |
1256,3±63,6 |
994,8±48,3 |
t=3,27, (p<0,01) |
|
Интерлейкин-6 пг/мл (5-12) |
36,21±2,56 |
26,58±2,33 |
t=2,78, (p<0,01) |
Как видно из табл. 4, уровень ЭФР и интерлейкина-6 у пациентов с инфарктом миокарда в первые сутки был достоверно выше у пациентов с ИМ на фоне СД (p<0,05).
Динамика изменений показателей СРБ, являющегося индуктором воспалительной реакции, в 1, 4, 12–14-е сутки заболевания представлена в табл. 5.
Таблица 5
Динамика уровня СРБ
|
Показатель |
Группа I n z = 57 |
Группа II n z =55 |
t-критерий Стьюдента |
|
СРБ, 1 сутки, мг/л (0-5) |
47,40±2,24 |
27,04±1,96 |
t=6,84, (p<0,01) |
|
СРБ, 4 сутки, мг/л (0-5) |
37,35±1,87 |
17,61±1,45 |
t=8,34, (p<0,01) |
|
СРБ, 12–14 сутки, мг/л (0-5) |
28,42±1,44 |
12,09±1,01 |
t=9,28, (p<0,01) |
Концентрация СРБ у пациентов обеих групп с 1-х по 14-е сутки заболевания постепенно снижалась, оставаясь достоверно выше в первой выборке по сравнению со второй, в том числе и к концу госпитализации.
Обсуждение. Полученные результаты коронаро-ангиографического исследования, свидетельствующие о высокой частоте многососудистого поражения коронарных артерий у больных с ИМ и СД, согласуются с литературными данными о большей распространенности атеросклеротического процесса у пациентов с СД [5]. Следствием этого является более тяжелое клиническое течение ИМ у этой категории больных, проявляющееся увеличением частоты тяжелой острой и хронической сердечной недостаточности и нарушений сердечного ритма. Это соответствует данным как зарубежной, так и отечественной литературы о том, что ИМ у больных СД в 2 раза чаще осложняется отеком легких, развитием ХСН высокого функционального класса, формированием острой аневризмы левого желудочка, нарушениями ритма [7, 8].
Увеличение частоты формирования инфильтратов и гематом в местах пункции после проведения КАГ у пациентов с СД (12,3%) превышало данные литературы (0,5-5% случаев при разных сосудистых доступах) [9]. Возможно, это было связано с повышенной хрупкостью сосудов, усугублявшейся диабетической ангиопатией у пожилых людей, которых в нашей выборке было больше, чем в известных регистрах.
Несмотря на активное применение реперфузионных методов лечения в раннем периоде ИМ летальность при наличии СД по-прежнему остается в 2–3 раза выше в сравнении с группой без нарушения углеводного обмена [2, 7], что подтвердилось в нашем исследовании (29,8 против 7,4%). Однофакторный анализ данных исследования продемонстрировал, что СД является фактором риска многососудистого поражения коронарных артерий и возрастания процента летальности у пациентов с ИМ. Высокие значения цитокинов и СРБ у больных с СД свидетельствуют о более выраженной системной воспалительной реакции у данной категории пациентов, что коррелирует с неблагоприятными исходами в этой группе.
Выводы:
-
1. У больных с инфарктом миокарда СД является важным фактором риска, участвующим в атерогене-зе и приводящим к многососудистому поражению коронарного русла.
-
2. В группе больных ИМ, ассоциированным с СД, достоверно увеличивалась частота развития рецидивов ИМ и ранней постинфарктной стенокардии, тяжелой острой и хронической сердечной недостаточности, наджелудочковых и желудочковых нарушений сердечного ритма.
-
3. Частота подкожных гематом после проведенной КАГ достоверно выше у пациентов с нарушениями углеводного обмена.
-
4. Отмечена значительно более высокая летальность среди больных с ИМ на фоне СД.
-
5. Достоверное увеличение показателей СРБ, интерлейкина-6 и ЭФР в группе с СД свидетельствует о более выраженном системном воспалительном ответе на фоне коморбидной патологии, что обеспечивает существенный вклад в развитие осложнений у этой категории больных.
Список литературы Клинические и иммуновоспалительные аспекты течения инфаркта миокарда, ассоциированного с сахарным диабетом, на госпитальном этапе
- Здравоохранение в России. 2011: Стат.сб./Росстат. М., 2011; 326 с.
- Ryden L, Standl Е, Bartnik М, et al. Guideline on diabetes, pre-diabetes, and cardiovascular diseases,executive summary. Europ Heart J 2007; 28: 88-136
- Granger C, Califf R, Young S, et al. Outcome of patients with diabetesmellitus and acutemyocardial infarction treatedwith thrombolytic agents. The thrombolysis and angioplasty in myo-cardial infarction (TAMI) study group. J Am Coll Cardiol 1993; 21 (4): 920-5
- Дедов И.И., Александров А.А. Проблема острого инфаркта миокарда у больных сахарным диабетом: эхо Мюнхена. Сахарный диабет 2008; (1): 4-10
- Александров А.А., Оганов P.Г., Бунаева B.E. и др. Воздействие на метаболизм сердца у больных острым инфарктом миокарда. Кардиология 1977; (4): 22-29
- Гублер E.В. Вычислительные методы анализа и распознавания патологических процессов. Л.: Медицина, 1978; 86 с.
- Какорин С.В. Осложнения и летальность при остром инфаркте миокарда у больных сахарным диабетом 2 типа. Кардиоваскулярная терапия и профилактика 2012; 11 (1): 48
- Аверкова И.А., Какорин С.В., Аблина К.Н. Хроническая сердечная недостаточность у больных сахарным диабетом типа 2 и острым коронарным синдромом. В кн.: Сб. матер. XIX Российского национального конгресса «Человек и лекарство». М., 2012; с. 46
- Алекян Б.Г., Стаферов А.В., Закарян Н.В. Виды осложнений чрескожных коронарных вмешательств у больных ИБО Грудная и сердечно-сосудистая хирургия 2010; (6): 27-34


