Клинические маски кожного лейшманиоза челюстно-лицевой области
Автор: Епифанов С.А., Матвеев С.А., Кокорин В.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.17, 2022 года.
Бесплатный доступ
Представлено клиническое наблюдение пациентки с кожным лейшманиозом челюстно-лицевой области. Особенности симптомов заболевания заставило подозревать злокачественную опухоль. Однако подозрение на паразитарную природу патологии позволило верифицировать диагноз и провести специфическое лечение с удовлетворительным результатом.
Кожный лейшманиоз, саркоидная реакция, опухоль, аллергическая реакция
Короткий адрес: https://sciup.org/140294380
IDR: 140294380 | DOI: 10.25881/20728255_2022_17_2_129
Clinical masks of cutaneous leishmaniasis in maxillofacial area
Presented is clinical observation of a patient with cutaneous leishmaniasis of maxillofacial area. The features of the symptoms of the disease made a malignant tumor suspect. However, suspicion of the parasitic nature of the pathology made it possible to verify the diagnosis and conduct specific treatment with a satisfactory result.
Текст научной статьи Клинические маски кожного лейшманиоза челюстно-лицевой области
« Чтобы диагностировать заболевание, необходимо помнить о его существовании ».
Аксиома клинического мышления.
Leishmania являются паразитирующими простейшими. Существуют три формы лейшманиоза: висцеральный (наиболее тяжелая форма заболевания), кожный (самая распространенная форма) и слизисто-кожный (Рис. 1).
Об актуальности этой проблемы свидетельствует тот факт, что в 2010 год был опубликован специальный доклад Комитета экспертов ВОЗ по борьбе с лейшманиозом (Рис. 2).
Географическое расположение этого заболевания приведено на карте (Рис. 3).
Израиль, Туркменистан, Турция, Узбекистан и Украина — это страны, в наибольшей степени затронутые лейшманиозом в кожной форме, который составляется почти 80% всех случаев. Висцеральный лейшманиоз отмечается преимущественно в Албании, Грузии, Италии и Испании.
Отечественный военный врач П.Ф. Боровский исследовал заболевание — пендинская язва («пендинка», кожный лейшманиоз) и первым дал правильное описание возбудителя этой болезни и отнёс его к типу простейшие (Protozoa), а не к бактериям или грибкам, как считали раньше (Рис. 4).
Кожный лейшманиоз, наиболее распространенная форма, приводит к появлению язв на открытых участках кожи, оставляя людей со шрамами и серьезной инвалидностью на всю жизнь. Висцеральный лейшманиоз без лечения заканчивается летальным исходом.
Миграция промастигот в глотку
Размножение делением
Трансформация амастигот в промастиготы
Высвобождение амастигот в средней кишке
Передача через укус
Передача через укус
Рис. 1. Жизненный цикл Leishmania.
Промастиготы

Амастиготы инфицируют новые клетки
Промастиготы проникают в фагоциты
Промастиготы трансформируются в амастиготы и размножаются делением
Амастиготы
•V покидают инфицированные клетки
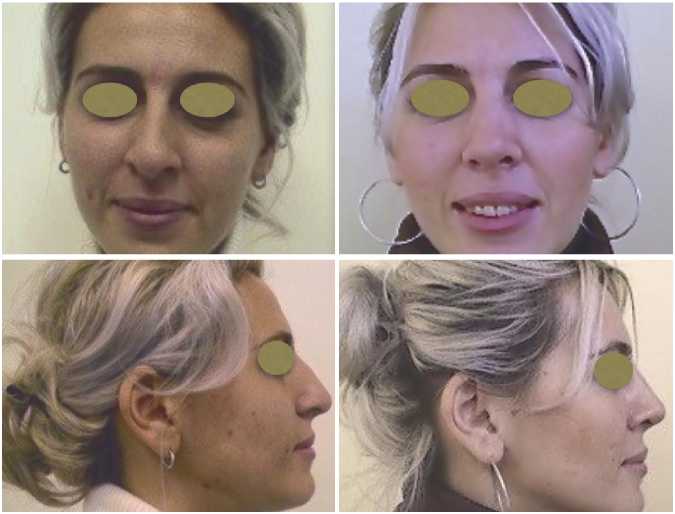
Приводим клиническое наблюдение. Пациентка А., 37 лет. В анамнезе перенесла операцию — устранение посттравматической деформации носа с удовлетворительным результатом (Рис. 5).
13.05.2013 г. консультирована хирургом по поводу рецидивирующей атеромы (ранее проводилось лазерное и пункционное лечение) в области левой половины костной части носа (Рис. 6).
Под общей анестезией выполнено иссечение инфицированного рубца с наложением адаптирующих швов на кожу. Назначена антибактериальная терапия (Таваник 500 мг 1 раз в день, 6 суток). Швы сняты 15.05.2013 г.: патологических новообразований, свищевых ходов на уровне исследования не выявлено. Отёк подкожной жировой клетчатки левой латеральной

Рис. 2. Доклад на заседании Комитета экспертов ВОЗ по борьбе с лейшманиозом, Женева, 22–26 марта 2010 года.

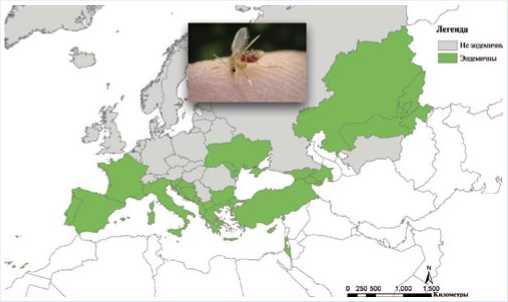
Рис. 3. Эндемичные районы по Leishmania.

Чт игжстга нашею к:слк1<*.иие. то данных, полученных Манн, г.|кдуюодн:
-
1) Вь Cori папуль н не ооспаленныхь. еще не старым а;вахь псп да находятся одноклеточные органжамы, Которые, ношиняитту. дшжни быть отнесены кь класс? -protooa*.
-
2) При шккмхь сока язва ьырастакть рааличнаги вида
iiocUh in таются боаЦ-ЮДПЫМИ. -
3) Присуктвте пь иазкахь и tpLiaxb ил папуль множ» -ства т1хь же оргаянзиовь, Karie иаблн>шлтса и вь висячее капл1.
-
4) Обнаруживается масса «protoeoe» вь (аииемь uepioit |а.внпя яэаы н уменьшена « даже тюлене нсчв*оеее1е вк •пежь гтармхь ятвадь, отсутстжЙ вь то же время какнхь либо Д|к>бяяокь вь ранне! степени |мивити язвы н увеличив ахь колпестмя вь старыхь ятавхь, наьлзвлепныхь, которыя, какь 1 iTo отм1.четю bctva ваблюдателянм. првб.1нжак>тся кь про* стынь м-твамь.
На осповати нс1\ь этнхь данныхь мы п|ях<Ш1Мь кь аа« аличен1Ж1, что сартоиская язва ны!ыкается не виломь какегь-щбо д|»и.япоп. a upianaawiH fioite нысшаго порядка, - ■
Рис. 4. П.Ф. Боровский (1863–1932). «Военно-иедицинский журнал» №11, 1898 г. (выдержка из текста).
До
Через 1 год
Рис. 5. Вид пациентки до и после реконструкции носа.
стенки носа, левой щечной области воспалительного генеза. Дальнейшая клиническая динамика представлена на Рис. 7–9.
Многочисленные морфологические исследования выявили: очаговодиффузную лимфоидную инфильтрацию по типу флегмонозного воспаления; крупноочаговые лимфоидные инфильтраты, в центре которых определяется эпителиоидноклеточные гранулемы; хроническое воспаление с саркоидной реакцией. Было даже заключение: срединная гранулема лица.
Однако при паразитологическом исследовании мазков кожных поражений удалось обнаружить возбудителя — лейшмании. Это позволило назначить пациентке специфическую противопа-разитарную терапию (Рис. 10).
После проведённого курса лечения был получен удовлетворительный результат (Рис. 11).
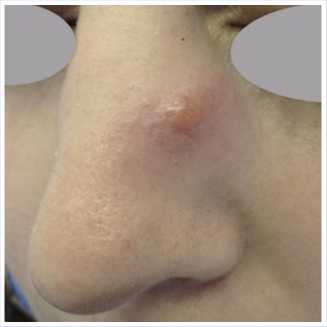
Рис. 6. Вид пациентки после предварительного диагноза: «Рецидивирующая атерома».
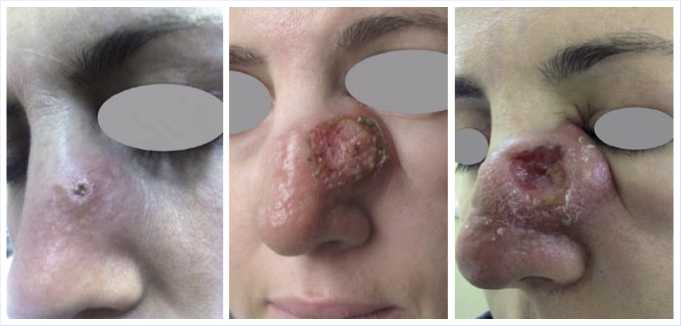
Рис. 7–9. Клинические проявления поражения кожным лейшманиозом.
-
1. —липосомальный амфотерицин в: з-д мг/кг - (jyiочная доза в течение 3-5 дневного периода до суммарной дозы 15 мг/кг (А), путем инфузии, или 10 мг/кг в виде однократной дозы, путем инфузии (А)
-
2. Комбинации (совместно вводимые лекарства) (А)
-
• липосомальный амфотерицин В (5 мг/кг путем инфузии, однократная доза) плюс милтефозин (ежедневно в течение 7 дней, как указано ниже)
-
• липосомальный амфотерицин В (5 мг/кг путем инфузии, однократная доза) плюс паромомицин (ежедневно в течение 10 дней, как указано ниже)
-
• милтефозин плюс паромомицин, оба ежедневно в течение 10 дней, как указано ниже
-
3. Дезоксихолат амфотерицина В: 0,75-1,0 мг/кг в день, путем инфузии, ежедневно или через день, 15-20 доз (А)
-
4. Милтефозин: для детей в возрасте 2-11 лет, 2,5 мг/кг в день; для лиц > 12 лет и весом < 25 кг, 50 мг/день; масса тела 25-50 кг, 100 мг/день; масса тела > 50 кг, 150 мг/день; перорально, в течение 28 дней (А)

Рис. 11. Вид пациентки после проведенного лечения по поводу кожного лейшманиоза.
Рис. 10. Схема лечения кожного лейшманиоза.
Данное клиническое наблюдение потребовало провести дифференциальную диагностику с вирусным поражением, паразитарными заболеваниями, реакцией на инородное тело, саркоидной реакцией, аллергией, опухолью. Примечательно, что накануне заболевания пациентка отдыхала в Турции — районе, эндемическом по кожному лейшманиозу.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Клинические маски кожного лейшманиоза челюстно-лицевой области
- Потекаев Н.С., Потекаев Н.Н., Львов А.Н. Зоонозный кожный лейшманиоз: исторический экскурс и клиническое наблюдение // Клиническая дерматология и венерология. - 2015. - №3. - С.41-50.
- Тихоновская И.В., Адаскевич В.П., Мяделец В.О. Кожный лейшманиоз: этиология, клиника, диагностика, лечение // Вестник ВГМУ. - 2016. - Том 15/- №3. - С.69-77.
- Заславский Д.В., Андреенко Е.М., Александрова И.Ю. Кожный лейшманиоз: этиология, клиника, диагностика, лечение // Вестник дерматологии и венерологии. - 2014. - №5 - С.91-95.
- Meires CB, Maia ZCh, Soares GC. Atypical presentations of cutaneous leishmaniasis: A systematic review. Acta Tropica. 2017; 172(1): 240-254.


