Клинические примеры успешных трахеобронхопластических операций на правом легком
Автор: Хвастунов Р.А., Коновалов Э.Г.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Случай из практики
Статья в выпуске: 3 (35), 2012 года.
Бесплатный доступ
В статье описываются два успешных клинических примера трахеобронхопластических вмешательств на правом легком. Во втором случае представлен редкий пример расширенной операции по обе стороны диафрагмы. В условиях торакоабдоминального отделения Волгоградского областного клинического онкологического диспансера № 1 выполнена успешная расширенная верхняя билобэктомия с циркулярной резекцией главного бронха с отсроченной экстирпацией культи желудка и пневмонэктомия с циркулярной резекцией трахеи.
Первично-множественный рак, рак легкого, рак культи желудка, трахеобронхопластическая операция
Короткий адрес: https://sciup.org/142148990
IDR: 142148990 | УДК: 616.24-006.6-089
Administration of tracheobronchoplasty in clinical oncology practice (case reports)
The article provides information on tracheobronchoplasty used in lung cancer treatment. One of the distinguishing features of case reports presented in the article is that they rely on absolutely different underlying ideologies. We present the first case of extended pneumonectomy combined with resection of tracheal bifurcation for treating extended lung cancer. In the second case bronchoplastic techniques made it possible to avoid pneumonectomy and preserve the patient's functional abilities for a subsequent surgical intervention consisting in extirpation of gastric stump in the treatment of multiple primary cancer of the lung and stomach.
Текст научной статьи Клинические примеры успешных трахеобронхопластических операций на правом легком
В общей структуре онкологических заболеваний в РФ рак легкого занимает первое место среди злокачественных опухолей. Высокая заболеваемость, ее неуклонный рост, а также трудности ранней диагностики выдвигают проблему лечения рака легкого в ряд наиболее актуальных в современной онкологии. При этом хирургический метод является основным. Распространенность опухолевого процесса и состояние пациента являются главными критериями для выбора объема хирургического пособия. При этом имеют значение общее возраст больного, сопутствующие заболевания, функциональные резервы дыхательной и сердечно-сосудистой системы, которые нередко могут препятствовать реализации избранного плана лечения [1].
Нельзя считать проблему хирургического лечения рака легкого окончательно решенной. Тенденцией последних десятилетий является уменьшение удаляемой (не пораженной), функционально полноценной легочной ткани. Она прослеживается не только при периферическом, но и при центральном раке и связана с разработкой реконструктивных операций на бронхах [2]. Бронхопластические резекции расширяют возможности хирургического метода и способствуют повышению резектабельности на 20 % среди впервые выявленных больных раком легких.
Начало бронхопластической хирургии относится к 1949—1951 г., когда описаны первые попытки при травматических повреждениях и туберкулезных стриктурах не только резецировать и сшивать, но и успеш- но протезировать главный бронх с помощью армированного кожного лоскута. В 1949 г. С. Price Thomas впервые успешно произвел клиновидную резекцию стенки правого главного бронха по поводу аденомы и сохранил функционально полноценное легкое. Была доказана принципиальная возможность производить резекцию и пластику бронхов в клинических условиях, накладывать межбронхиальные анастомозы.
В нашей стране пионером реконструктивных операций на бронхах был Е. Н. Мешалкин, первым удаливший аденому долевого бронха без пневмонэктомии. Первую в СССР лобэктомию с циркулярной резекцией главного бронха при раке произвел в 1961 г. А. П. Кузьмичев. Большой вклад в изучение возможностей резекции легкого с применением реконструкции бронхиального дерева внесли работы В. П. Харченко (1966—1975). Он разработал 25 видов бронхопластических резекций, показания к каждому виду операции, детали техники вмешательства.
В большинстве специализированных лечебных учреждений бронхопластические операции при раке составляют 6—10 % радикальных резекций легкого. Мы располагаем опытом подобных вмешательств и приводим следующие клинические примеры.
Наши клинические наблюдения также иллюстрирует:
-
1) настойчивая позиция в проведении расширенных бронхопластических технологий в легочной хирургии для сохранения функциональных резервов пациентов против обычных пневмонэктомий;
-
2) надежное прогнозирование и профилактика операционных осложнений после трахеобронхопла-стических операций;
-
3) опыт комбинированной пневмонэктомии справа с циркулярной резекцией трахеи у больной с ожирением второй степени;
-
4) некоторые технические особенности формирования трахеобронхиального анастомоза в правой плевральной полости;
-
5) целесообразность трахеобронхопластической операции при распространенных формах рака легкого;
-
6) редкое сочетание плоскоклеточного рака легкого и аденокарциномы культи желудка в отсутствии функциональной и гормональной зависимости полинеоплазий;
-
7) целесообразность бронхопластических технологий в легочной хирургии для сохранения функциональных резервов пациента, особенно в ожидании следующей обширной операции.
Клинический случай
Пациентка Е., 46 лет, находилась на лечении в торакоабдоминальном отделении Волгоградского областного клинического онкологического диспансера (ВОКОД) № 1 с 17.12.2008 г. по 13.02.2009 г. с жалобами на общую слабость и влажный кашель. Больной себя считает с ноября 2008 г. В анамнезе ампутация матки без придатков и холецистэктомия.
При объективном осмотре отмечено ожирение II степени и варикозная болезнь сосудов нижних ко- нечностей. Состояние больного расценено как относительно удовлетворительное. Периферические лимфоузлы не увеличены. Индекс массы тела 32. Аус-культативно дыхание везикулярное, ослабленное в верхних отделах справа. Других изменений со стороны внутренних органов при осмотре нет.
Функция внешнего дыхания (ФВД) — умеренное снижение вентиляционной способности легких. Бронхиальная обструкция умеренно выражена. Объем форсированного выдоха за 1 с (ОФВ1) — 2,2 л (норма 2,7 л).
Рентгенография и компьютерная томография органов грудной клетки (КТ ОГК) — в основании верхней доли правого легкого опухолевый конгломерат до 4 см в диаметре. Ателектаз верхней доли справа. Отмечено незначительное утолщение стенок правого главного бронха в проксимальной трети — пери-бронхиальный опухолевый рост. Гиперплазированные лимфоузлы корня правого легкого и паратрахеаль-ные до 2 см в диаметре.
Бронхоскопия — полное сужение верхнедолевого бронха с продолженным перибронхиальным опухолевым ростом по латеральной стенке правого главного бронха на 1,3 см.
Ультразвуковое исследование органов брюшной полости — патологии не выявлено.
В соответствии с полученными данными выставлен клинический диагноз: центральный рак верхнедолевого бронха правого легкого, осложненный ателектазом одноименной доли. Ишемическая болезнь сердца (ИБС). Кардиосклероз НI ст. Артериальная гипертензия II степени, риск — 2. Ожирение II степени. Варикозная болезнь сосудов нижних конечностей.
Сформирована предоперационная концепция : учитывая относительно удовлетворительное состояние больного, рентгенологические и эндоскопические признаки резектабельности, решено выполнить правостороннюю пневмонэктомию.
27.01.2009 г. после заготовки аутокомпонентов крови в условиях сочетанной мультимодальной анестезии в четвертом межреберье выполнена переднебоковая торакотомия справа. Отдаленных метастазов нет. Плевральная полость свободна от спаек. При ревизии опухоль в основании верхней доли до 5 см в диаметре, не прорастает висцеральную плевру. Опухолевый рост распространяется на верхнюю треть главного бронха. Верхняя доля легкого в состоянии ателектаза. Решено произвести пневмонэктомию. Последовательно лигированы и пересечены легочные сосуды. Главный бронх выделен со сдвиганием лимфоузлов в препарат. Отмечена перибронхиальная опухолевая инфильтрация по латеральной стенке до трахеобронхиального перехода. Мобилизована нижняя треть трахеи и левый главный бронх. Последние взяты на держалки. Выполнена циркулярная резекция трахеи. Удален препарат. Границы резекции отправлены на срочное морфоисследование. Ответ морфологов — опухолевых клеток по линии резекции не выявлено. Сформирован трахеобронхиальный анастомоз узловы- ми атравматичными швами (рис. 1). При этом отмечено умеренное натяжение сшиваемых тканей. Линия швов дополнительно укрыта плевро-жировым лоскутом перикарда. Контроль на гемостаз.
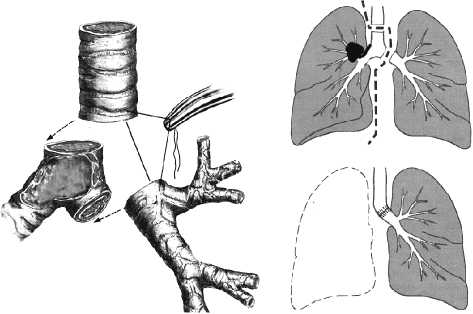
Рис. 1. Схема резекционного и реконструктивного этапов пневмонэктомии справа с циркулярной резекцией бифуркации трахеи
Плевральная полость дренирована в 3 и 8 межреберии и ушита послойно.
Продолжительность операции — 2 ч 45 мин, суммарная кровопотеря — 700 мл.
Удаленный препарат: правое легкое с бифуркацией трахеи. Опухоль в основании верхней доли до 5,0 см в диаметре. Перибронхиальный опухолевый рост до карины. Верхние паратрахеальные лимфоузлы (№ 3 до 2,0 см), бифуркационной зон (№ 2 до 1,0 см), корня легкого (№ 4 до 1,0 см), верхнедолевого бронха (№ 5 до 1,0 см) отправлены на морфологическое исследование.
В раннем и позднем периоде после операции осложнений не последовало. Выход из наркоза стандартный. По дренажам из плевральной полости в 1— 3-и сутки поступало до 750 мл серозно-геморрагического отделяемого. Трубчатые дренажи удалены на третьи сутки. Проводился ЭКГ-мониторинг до 6 суток — осложнений нет. По данным рентгенографии органов грудной клетки — сумкующиеся уровни жидкости на 6-е сутки.
Гистологическое исследование удаленного препарата: низкодифференцированный плоскоклеточный неороговевающий рак, метастазы в лимфоузлы корня правого легкого.
Пациентка выписана на 16-е сутки после операции в удовлетворительном состоянии.
Заключительный клинический диагноз : центральный рак верхнедолевого бронха правого легкого pT3N1M0.
Динамический инструментальный и лабораторный мониторинг спустя 3 года выявил прогрессирования опухоли с обширным метастазированием в печень и противоположное легкое.
Пациент В., 54 лет, находился на лечении в торакоабдоминальном отделении ВОКОД № 1 с 17.12.2009 г. по 23.03.2010 г. с жалобами на общую слабость, сухой кашель, дискомфорт в эпигастрии после приема пищи, бледность кожных покровов и прогрессивную потерю в весе. Больным себя считает с июня 2009 г. В анамнезе субтотальная дистальная резекция желудка по Бильрот II по поводу язвенной болезни желудка в 24-летнем возрасте. Хроническая анемия со снижением показателей красной крови в 2 раза. Получал препараты железа у терапевта по месту жительства более 2 месяцев.
При объективном осмотре отмечена бледность кожных покровов и видимых слизистых оболочек. Состояние больного расценено как относительно удовлетворительное. Периферические лимфоузлы не увеличены. Индекс массы тела 21. Аускультативно дыхание везикулярное ослабленное в верхних отделах справа. Других изменений со стороны внутренних органов при осмотре нет.
ФВД — нарушения рестриктивного типа. Жизненная емкость легких (ЖЕЛ) умеренно снижена. Бронхиальная обструкция умеренно выражена. ОФВ1 — 2,42 л (норма 2,7л).
Рентгенография и КТ ОГК — прогрессирующая злокачественная прикорневая опухоль верхнедолевого бронха (ВДБ) правого легкого с ателектазом верхней доли справа. Гиперплазированные лимфоузлы корня правого легкого, параэзофагеальные и паратрахеальные до 2 см в диаметре (рис. 2 а, б).
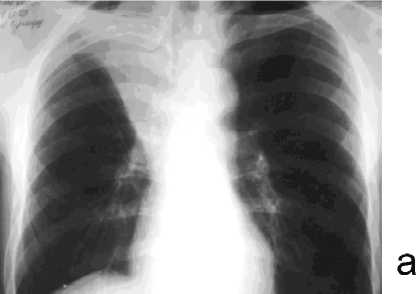
Рис. 2. Опухолевая обструкция верхнедолевого бронха справа с ателектазом верхней доли: а — прямой снимок, б — боковой снимок
Бронхоскопия выполнена под внутривенным наркозом через интубационную трубку в положении больного на спине. Обнаружена опухоль верхнедолевого бронха справа (гистологически — плоскоклеточная карцинома), экзофитного роста, пролабирующая в просвет главного бронха. При аутофлюорис-ценции слизистая поражена в пределах макроскопических границ опухоли.
Фиброгастроскопия — в зоне гастроэнтероанастомоза циркулярная опухоль инфильтративного роста (гистологически — аденокарцинома). На рентгенографии культя желудка удлинена, деформирована, в зоне гастроэнтероанастомоза циркулярная опухоль.
УЗИ органов брюшной полости — патологии не выявлено.
В соответствии с полученными данными выставлен клинический диагноз: Центральный рак верхнедолевого бронха правого легкого, осложненный ателектазом одноименной доли. Рак культи желудка. Токсикоанемический синдром. ИБС. Кардиосклероз НI ст. Хронический бронхит курильщика. ДН I cтепени.
Сформирована предоперационная концепция : учитывая удовлетворительное состояние больного, рентгенологические и сонографические признаки резектабельности обеих опухолей решено выполнить двухмоментную операцию бригадой хирургов торакоабдоминального отделения. Решено первым этапом произвести оперативное вмешательство на правом легком, а вторым этапом экстирпи-ровать культю желудка.
14.02.2010 г. в условиях сочетанной мультимодальной анестезии в четвертом межреберье выполнена переднебоковая торакотомия справа. Отдаленных метастазов нет. Плевральная полость облитерирована в верхнем этаже. Спайки рассечены. При ревизии опухоль в основании верхней доли до 6 см в диаметре прорастает в среднюю долю. Верхняя доля в состоянии ателектаза. В корне легкого и паратрахеально гиперплазированные до 2,0 см лимфатические узлы. Решено произвести верхнюю билобэктомию с циркулярной резекцией главного и межуточного бронха. Последовательно лигированы и пересечены верхняя легочная вена, передний артериальный ствол, артерии 2, 4 и 5 сегментов. Прошит аппаратом и пересечен среднедолевой бронх. Краниальнее пересечен межуточный и главный бронхи с резекцией 3 колец (границы резекции — без опухолевых элементов), сформирован межбронхиальный анастомоз непрерывным швом по мем-бра-нозной части и узловыми швами между хрящевыми полукольцами. Этапы операции представлены на рис. 3, 4. Удалены клетчатка и лимфоузлы бифуркационные, паракавальные, пре- и паратрахеальные билатерально.
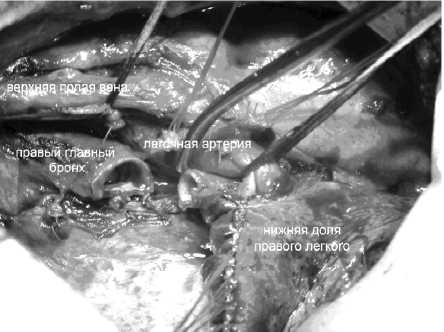
Рис. 3. Вид после удаления препарата.
Разница диаметров главного и межуточного бронха двукратная. На турникетах верхняя полая вена и легочная артерия
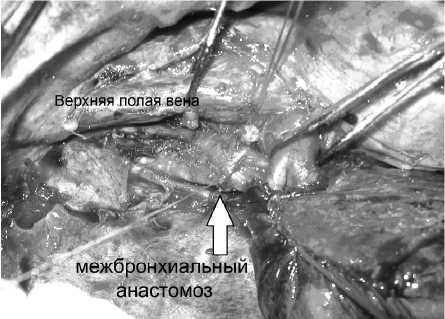
Рис. 4. Сформирован межбронхиальный анастомоз с надежной адаптацией и герметизацией атравматичными иглами узловыми швами
Плевральная полость дренирована в 3 и 8 межреберии и ушита послойно.
Продолжительность операции — 2 ч 25 м, суммарная кровопотеря — 600 мл.
Удаленный препарат: верхняя и средняя доля правого легкого с опухолью до 6 см в диаметре в основании ВДБ. Гиперплазированные лимфоузлы паратрахеальной (№ 5 до 3,0 см), бифуркационной зон (№ 2 до 1,0 см), корня легкого (№ 4 до 2,0 см), верхнедолевого бронха (№ 3 до 1,0 см) отправлены на морфологическое исследование.
В раннем и позднем периоде после операции осложнений не последовало. Выход из наркоза стандартный. По дренажам из плевральной полости в 1— 3-и сутки поступало до 550 мл серозно-геморрагического отделяемого. Трубчатые дренажи удалены на третьи сутки. По данным рентгенографии органов грудной клетки — плевральных осложнений нет. Гистологическое исследование удаленного препарата: плоскоклеточный рак с ороговением, во всех удаленных внутригрудных лимфоузлах хронический лимфаденит.
27.02.12 после интенсивной трансфузионноинфузионной подготовки вторым этапом выполнена верхнесрединная лапаротомия. Отдаленных метастазов не выявлено. Отмечен умеренный спаечный процесс в верхнем этаже брюшной полости после перенесенной (более 30 лет назад) операции. При ревизии циркулярная опухоль до 5,0 см над гастроэнтероанастомозом, сформированного по Бильрот-2 на короткой петле. Решено выполнить расширенную (Д3) экстирпацию культи желудка. Мобилизована левая доля печени. Произведена сагиттальная диафрагмотомия с прошиванием и пересечением v. diaphragmalis inferiorа . Культя желудка мобилизована полностью с оставшейся частью большого сальника и селезенкой. Левые желудочные и селезеночные сосуды перевязаны и пересечены раздельно. Выполнена лим-фодиссекция печеночно-двенадцатиперстной связки, чревной трифуркации. Выполнена парааортальная лимфодиссекция от почечных сосудов до нижней брыжеечной артерии (рис. 5).
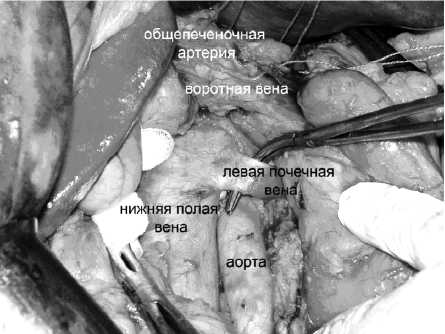
Рис. 5. Вид операционного поля после экстирпации культи желудка, спленэктомии и Д3 лимфодиссекции.
Обнажены: чревный ствол, общепеченочная артерия, селезеночная артерия перевязана (на держалке), нижняя полая вена и аорта, левая почечная вена
Двенадцатиперстная кишка мобилизована по Кохеру. Приводящая к гастроэнтероанастомозу и отводящая от него петля тонкой кишки пересечены. Пищевод мобилизован до диафрагмального и пересечен на уровне абдоминального сегмента. Препарат удален. Между отводящей петлей тонкой кишки и пищеводом на толстом зонде сформирован эзофаго-энтероанастомоз «конец в бок» двумя рядами узловых швов. Дистальнее на 50 с между нижней горизонтальной частью двенадцатиперстной кишки и отводящей петлей тонкой кишки сформировано соустье «бок в бок» двумя рядами капроновых швов. Назо-кишечный зонд в отводящую петлю. Контроль на гемостаз и инородные тела. Брюшная полость дренирована через контраппертуры справа под печень, слева под купол диафрагмы трубчатыми дренажами. Рана ушита через все слои.
Удаленный препарат: культя желудка с анастомозом по Бильрот-2, сальником, селезенкой. Циркулярная опухоль инфильтративно-язвенного типа до 5 см над анастомозом. Лимфоузлы паракардиаль-ные (№ 3 до 1,0 см), левой желудочной артерии (№ 2 до 1,5 см), селезеночные (№ 4 до 1,0 см), печеночно-двенадцатиперстной связки (№ 4 до 1,0 см), чревной трифуркации (№ 2 до 1,0 см), парапанкреа-тические и общепеченочной артерии (№ 6 до 0,5 см), парааортальные (a1, a2, b1 — № 7 до 1,0 см) отправлены на гистологию.
В раннем и позднем периоде после операции осложнений не последовало. Поступления по дренажам из брюшной полости в 1—5 сутки до 750 мл серозно-геморрагического отделяемого. Трубчатые дренажи удалены на девятые сутки. Мы проводили лабораторный мониторинг всех показателей крови и мочи. По данным рентгеноскопии органов грудной клетки и брюшной полости — осложнений нет. Энтеральное питание начато на седьмые сутки.
Гистологическое исследование удаленного препарата: низкодифференцированная аденокарцинома с плоскоклеточной метаплазией. Микроскопически опухолевый рост на весь мышечный слой. Во всех удаленных лимфоузлах хронический лимфаденит. Границы резекции пищевода и тонкой кишки без опухолевого роста.
Пациент выписан на 18-е сутки после второй операции в удовлетворительном состоянии.
Заключительный клинический диагноз : Первично-множественный синхронный рак верхнедолевого бронха правого легкого pT2N0M0 и культи желудка pT2N0M0.
Динамический инструментальный и лабораторный мониторинг в течение 2 лет не выявил прогрессирования опухолей. Последнее обследование прошел в апреле 2012 г. (рис. 6, 7 а, б). Состояние удовлетворительное. Признаков дыхательной недостаточности нет. Диетические ограничения отсутствуют.
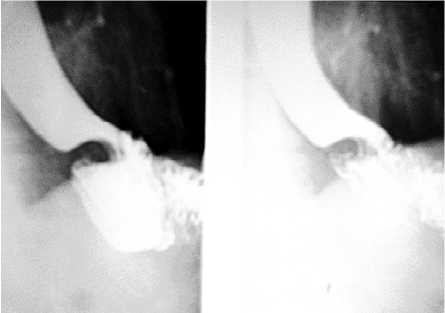
Рис. 6. Рентгенограмма эзофагоэнтероанастомоза спустя 2 года после операции
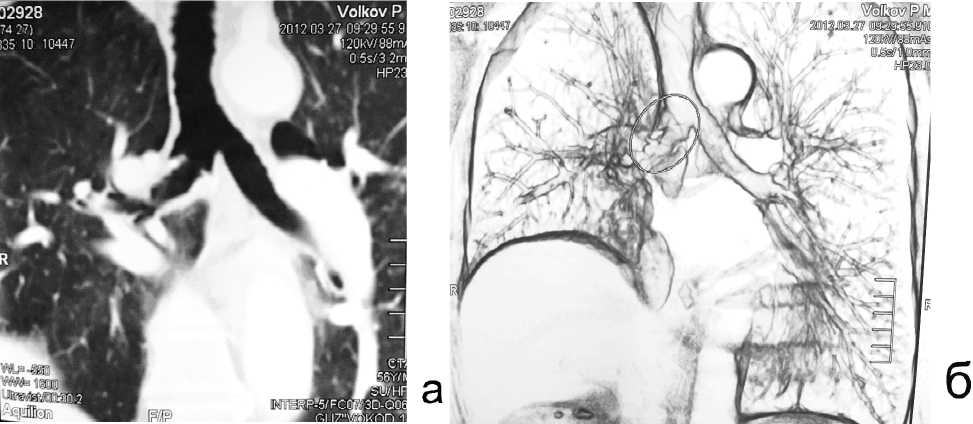
Рис. 7. а — КТ межбронхиального анастомоза без признаков рецидива; б — 3D моделирование межбронхиального анастомоза
ЗАКЛЮЧЕНИЕ
В условиях специализированного стационара возможно выполнение трахеобронхопластических операций при местно распространенном раке легкого. При полинеоплазиях возможно выполнение расширенных операций значительного объема по разную сторону от диафрагмы без ущерба для непосредственных и отдаленных результатов лечения. При серийных вме- шательствах возрастают требования к функциональности хирургических вмешательств без ущерба в непосредственных и отдаленных результатах.


