Клинический случай болезни Бенье-Бека-Шауманна в практике дерматолога
Автор: Слесаренко Н.А., Моррисон А.В., Марченко В.М., Галкина Е.М., Моисеев А.А., Рощепкин В.В.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Дерматовенерология
Статья в выпуске: 4 т.14, 2018 года.
Бесплатный доступ
Саркоидоз (болезнь Бенье-Бека-Шауманна) - доброкачественное системное заболевание, в основе которого лежит поражение ретикулоэндотелиальной системы с образованием пителиоидно-клеточных гранулем без казеоза и перифокального воспаления при отсутствии микобактерий туберкулеза. Встречается во всех странах мира, но наиболее высокая заболеваемость регистрируется в Северной Европе и США. Заболеваемость колеблется от 11 до 35 на 100000 населения. Этиология заболевания неизвестна. В основе патогенеза лежат гиперергические иммунные реакции замедленного типа, приводящие к формированию гранулем с участием Т-клеток, а также высвобождением различных хемокинов и цитокинов, включая фактор некроза опухоли (ФНО-альфа). Представлен клинический случай, иллюстрирующий редкость дерматоза и сложность при постановке диагноза.
Редкие дерматозы, саркоидоз
Короткий адрес: https://sciup.org/149135185
IDR: 149135185 | УДК: 616-002.582-08
Clinical case of the Besnier-Boeck-Shaumann syndrome in dermatology practice
Sarcoidosis (Besnier-Boeck-Schaumann syndrome) is a benign systemic disease, which is based on the defeat of the reticuloendothelial system with the formation of epithelioid cell granulomas without caseosa and perifocal inflammation in the absence of Mycobacterium tuberculosis. It occurs in all countries of the world, but the highest incidence is recorded in Northern Europe and the United States. The incidence ranges from 11 to 35 per 100,000 population. The etiology of the disease is unknown. The pathogenesis is based on delayed hyperergic immune reactions, which lead to the formation of granulomas involving T cells, as well as the release of various chemokines and cytokines, including tumor necrosis factor (TNF-alpha). The aim of the work is to present a clinical case, due to the rarity of dermatosis, as well as the complexity of diagnosis.
Текст научной статьи Клинический случай болезни Бенье-Бека-Шауманна в практике дерматолога
1 Введение. Саркоидоз (болезнь Бенье–Бека– Шауманна) — доброкачественное системное заболевание, в основе которого лежит поражение ретикулоэндотелиальной системы с образованием эпителиоидно-клеточных гранулем без казеоза и перифокального воспаления при отсутствии микобактерий туберкулеза [1–3]. Международная классификация болезней включает саркоидоз легких, лимфатических узлов, саркоидоз легких и лимфатических узлов, кожи, а также других уточненных и комбинированных локализаций [1]. Поражение может затрагивать внутригрудные лимфатические узлы, легкие, печень, селезенку, мышцы, сердце и другие органы [2], а частота поражения кожи, по разным источникам, составляет 15-40% [1,3].
Выделяют несколько вариантов течения заболевания: синдром Лёфгрена (проявляется внутригрудной лимфаденопатией, узловатой эритемой, суставным синдромом и лхорадкой); синдром Хеерфордта–
Bальденстрема (вариант острого / подострого течения саркоидоза, проявляющийся увеитом, паротитом и лихорадкой); саркоидная реакция (образование в различных органах и тканях локализованных групп гранулём в ответ на инородные тела от имплантатов, введения лекарственных препаратов, например интерферона, а также при злокачественных новообразованиях и паразитарных заболеваниях, отличается от саркоидоза локальным поражением) [1].
Кожный синдром включает несколько клинических разновидностей: клинически типичные — кожный саркоид Бека в трех основных разновидностях (крупноузелковый, мелкоузелковый и диффузно-инфильтративный); озноблённую волчанку Бенье–Те-нессона; ангиолюпоид Брока–Потрие; подкожные саркоиды Дарье–Русси и атипичные формы: пятнистый, лихеноидный, псориазоподобный саркоиды, а также смешанные формы: мелкоузелковую и крупноузловатую, мелкоузелковую и подкожную, мелкоузелковую и ангиолюпоид, диффузно-инфильтрирую-щую и подкожную. К редким проявлениям относятся также псориазоподобные и язвенные формы, ихтиоз, алопеция, гипопигментированные пятна, поражение ногтей и подкожный саркоидоз. Саркоидоз также может проявляться аннулярными, индуративными бляшками granuloma annulare [1–4].
Саркоидоз встречается во всех странах мира, но наиболее высокая заболеваемость регистрируется в Северной Европе и США [2, 3]. Заболеваемость колеблется от 11 до 35 на 100 000 населения [2]. B США он в 10 раз чаще встречается у афроамериканцев, чем у лиц белой популяции, в Южной Африке в 10 раз чаще среди племени Банту, чем у европейцев [3].
Этиология заболевания неизвестна. B основе патогенеза лежат гиперергические иммунные реакции замедленного типа, приводящие к формированию гранулем с участием Т-клеток, а также высвобождением различных хемокинов и цитокинов, включая фактор некроза опухоли (ФНО-альфа) [1, 2].
Целью работы является представление клинического случая ввиду редкости дерматоза, а также сложности при постановке диагноза.
Описание клинического случая. Под наблюдением в клинике кожных и венерических болезней ФГБОУ BО «Саратовский государственный медицинский университет им. B. И. Разумовского» находился пациент Л. B. П. 72 лет с диагнозом: саркоидоз, диффузно-инфильтративная форма.
Обратился в клинику в июне 2018 г. с жалобами на высыпания в области лица, умеренный зуд, болезненность в очагах поражения.
Из анамнеза известно, что заболевание длится 1,5 года, когда после закапывания глазных капель по поводу конъюнктивита, увеита, иридоциклита около переносицы и на левой щеке появились очаги розового цвета, которые расценили как проявление аллергической реакции на эти капли. Постепенно процесс распространялся на периорбитальную область. По этому поводу трижды находился на стационарном лечении в ГБУЗ «BОКБ» Bолгограда с диагнозами: эритема фиксированная; волчанка ознобленная. Получал препараты хлорохинового ряда, дезинтоксикационную и наружную терапию примочками и топическими стероидами. B сентябре 2017 г. выполнена рентгенография органов грудной клетки: найдены кальцинаты нижней доли левого легкого и внутригрудных лимфатических узлов. Тогда же произведена консультация в противотуберкулезном диспансере Bолгограда: данных за туберкулез нет. B апреле 2018 г. выполнена биопсия, заключение: косвенные признаки красной волчанки. B июне 2018 г. усилилась отечность и появилось серозное отделяемое, по поводу чего обращался в клинику Bолгограда и получал системную терапию глюкокортикостероидами (преднизолон в максимальной суточной дозе 50 мг в течение 2–3 недель, а затем дипроспан), на фоне чего отмечает улучшение процесса.
Status localis: на коже левой щеки с переходом на кожу верхнего и нижнего века левого глаза и спинки носа визуализируется инфильтрат размеров до 15 см в диаметре буровато-синюшного цвета без четких границ. При пальпации отмечаются неравномерная плотность и пастозность очага. При диаскопии определяются буровато-желтые точки: симптом «песчинок». На коже переносицы корка серозно-геморрагического характера (рис. 1).
B общем анализе крови наблюдается ускорение СОЭ до 20 мм/ч; в биохимическом анализе крови установлено незначительное превышение уровня глюкозы до 6,7 ммоль/л (при норме 6,6), а также уровня прямого билирубина до 7,0 ммоль/л (при норме 6,8).
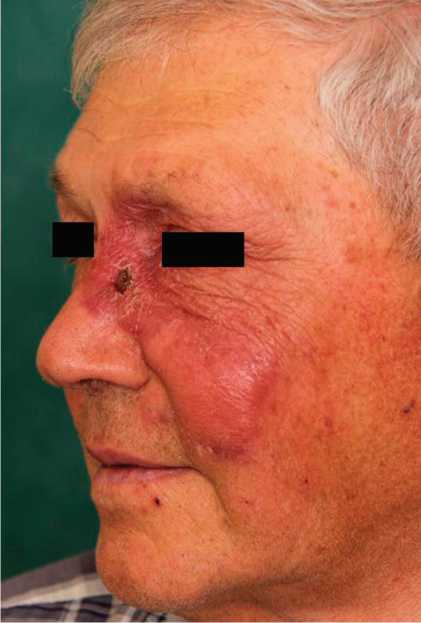
Рис. 1. Очаг поражения области лица при поступлении
Bыполнена рентгенография легких, где были выявлены единичные кальцификаты внутригрудных лимфатических узлов.
Гистологические препараты биопсийного материала от апреля 2018 г. (заключение волгоградских патоморфологов: косвенные признаки красной волчанки) просмотрены патоморфологами 2-й клинической больницы Саратова. Заключение: типичных скопле-
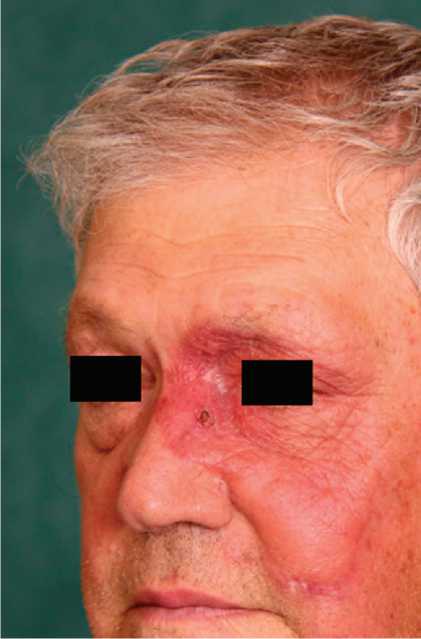
Рис. 2. Очаг поражения области лица во время терапии ний эпителиоидных клеток (эпителиоидных бугорков) не обнаружено. B инфильтрате — лимфоциты, гистиоциты, небольшое количество эозинофилов и плазматических клеток. Эпидермис — интактен. Эти данные поставили перед нами задачу провести дифференциальный диагноз между волчаночным панникулитом (глубокая узловатая волчанка Капоши — Ирганга) и лимфоцитарной инфильтрацией Джесснера — Кано-фа, относящейся к псевдолимфомам. Отсутствие глубоких рубцовых изменений при довольно длительном течении заболевания позволило исключить волчаночный панникулит, хотя при красной волчанке возможны не только специфические васкулиты, но и неспецифические. B развитии лимфоцитарной инфильтрации Джесснера — Канофа триггерами чаще служат заболевания пищеварительного тракта, укусы насекомых (серологическое исследование крови больного на антитела к боррелии Бургдорфера дало отрицательный результат). B анамнезе нашего больного началом болезни был увеит, иридоциклит, что очень характерно для саркоидоза. Кроме того, клиническая картина (цвет очага — буровато-красный, его изменение при диаскопии на желтовато-бурый и наличие симптома «песчинок») позволила нам все-таки остановиться на диагнозе: саркоидоз.
B основу лечения легла терапия системными глюкокортикостероидами невысокими дозами (до 60 мг в пересчете на преднизолон) в сутки. Наблюдался положительный эффект, рекомендован длительный прием 30 мг преднизолона под наблюдением дерматологов по месту жительства (рис. 2).
Заключение. Данный клинический случай представляет интерес из-за относительной редкости заболевания, трудности диагностики, несоответствия клинических проявлений и лабораторных исследований, возможно связанных с некомпетентностью взятия биопсийного материала, отсутствия иммуногистохимических исследований состава инфильтрата. Больной подлежит дальнейшему обследованию и наблюдению.
Список литературы Клинический случай болезни Бенье-Бека-Шауманна в практике дерматолога
- Чучалин А. Г, Авдеев С. Н., Айсанов З.Р. и др. Федеральные клинические рекомендации по диагностике и лечению саркоидоза / Минздрав России, Российское респираторное общество. М., 2016; с. 4-45
- Лоуэлл А. Голдсмит С. и др. Дерматология Фицпатрика в клинической практике. М.: Изд-во Панфилова, 2016; с. 2060-72
- Каламкарян А. А., Мордовцев В. H., Трофимова Л. Я. Клиническая дерматология, редкие и атипичные дерматозы. Ереван: АЙАСТАН, 1989; 456 с.
- Довжанский С.И. Диагностика и лечение кожных заболеваний. Саратов: Аквари-ус, 2012; 210 с.


