Клинический случай диагностики и хирургического лечения ганглионевромы забрюшинного пространства у ребенка
Автор: Галкина М.Г., Кемаев А.Б., Костерин А.В., Лукьянова К.К., Окунев Н.А., Окунева А.И., Плешков С.А., Солдатов О.М.
Журнал: Огарёв-online @ogarev-online
Статья в выпуске: 13 т.9, 2021 года.
Бесплатный доступ
В статье представлен обзор клинического случая диагностики и современного лапароскопически ассистированного удаления ганглионевромы забрюшинного пространства у ребенка 6 лет. Опухоль была обнаружена случайно при проведении ультразвукового исследования органов брюшной полости. Своевременная диагностика и лапароскопическое радикальное оперативное удаление способствуют благоприятному прогнозу. Ребенок был выписан в удовлетворительном состоянии с выздоровлением.
Ганглионеврома, доброкачественные опухоли у детей, забрюшинное пространство, лапароскопическая операция
Короткий адрес: https://sciup.org/147250000
IDR: 147250000 | УДК: 616-006.486
Clinical case of diagnosis and surgical treatment of retroperitoneal ganglioneuroma in a child
The article presents a review of a clinical case of diagnosis and modern laparoscopically assisted removal of retroperitoneal ganglioneuroma in a 6-year-old child. The tumor was discovered accidentally during an ultrasound examination of the abdominal organs. Timely diagnosis and laparoscopic radical surgical removal contribute to a favorable prognosis. The child was discharged in a satisfactory condition with recovery.
Текст научной статьи Клинический случай диагностики и хирургического лечения ганглионевромы забрюшинного пространства у ребенка
Ганглионеврома (ГН) – опухоль периферической и центральной нервной системы, состоящая из зрелых элементов симпатических нервных ганглиев, и ее возникновение связывают с нарушением закладки элементов симпатической нервной системы. В литературе описаны случаи спонтанного созревания нейробластомы до ганглионевромы. Локализуется ганглионеврома преимущественно в заднем средостении, реже - в забрюшинном пространстве, в мозговом веществе надпочечников, на шее, в полости малого таза, в отделах головного мозга. Нередко опухоль прорастает в позвоночный канал, в этом случае она имеет вид песочных часов, то есть состоит из двух узлов - паравертебрального и экстрамедуллярного. Редко ганглионеврома забрюшинного пространства может быть связана с надпочечником. Выявляется преимущественно в детском и юношеском возрасте. Достоверные данные о частоте встречаемости ГН отсутствуют в связи с тем, что нет систематической регистрации этого вида опухоли. По ряду данных [1], частота ГН составляет примерно 1 случай на 1 млн в общей популяции. В некоторых источниках описывают превалирование лиц женского пола в структуре заболеваемости, в других исследованиях отсутствуют гендерные различия.
Хотя ГН является доброкачественной опухолью, в литературе есть единичные описания данной опухоли с отдаленными метастазами в печени, костях, которые также имеют доброкачественный характер при гистологическом исследовании [2].
Макроскопически ГН может выглядеть как опухоль плотной консистенции, не имеющая капсулы, четко отграниченная от окружающих тканей, на срезе - серо-белая, без очагов некроза и кровоизлияний. Микроскопически ГН представлена нейрофибромоподобной тканью, состоящей из шванновских клеток, имеющих скудную веретенообразную цитоплазму, волнистые темные ядра и мелкие ядрышки, среди которых просматриваются ганглиозные клетки. Ганглионевромы обычно единичны, величиной от 0,5 до 25 см, чаще обнаруживаются в заднем средостении и забрюшинном пространстве [3].
Редкость ГН обусловливает объективные трудности в диагностике и выборе тактики ведения (хирургическое удаление, наблюдение) и требует мультидисциплинарного подхода. Ганглионевромы имеют стертую клиническую картину и могут протекать бессимптомно. Симптомы проявляются только, когда опухоли достигают значительных размеров, сдавливая соседние органы, либо образование имеет гормональную активность. В большинстве случаев они случайно обнаруживаются при применении визуализационных методов исследования: при прохождении планового диспансерного обследования или обследования по поводу другого заболевания. В частности, ГН часто являются причиной развития сколиоза у детей [4].
Методы визуализации, используемые для диагностики ГН, неспецифичны: ультразвуковое исследование, КТ, МРТ, ангиография. На КТ снимках ганглионеврома определяется как четко отграниченное округлое или полулунное, дольчатое образование. В 94% случаев опухоль представлена гомогенной массой с меньшей, в сравнении с мышечной тканью, плотностью. В 20% случаях на КТ-снимках отмечается наличие редких и плотных кальцификатов. На MP-томограммах ганглиневрома представлена гомогенной опухолью с относительно низким уровнем интенсивности сигнала в Т1-срезах. Интенсивность Т2-сигнала зависит от пропорции отношения миксоидной стромы к клеточному компоненту и количества коллагеновых волокон. Опухоли со средней интенсивностью сигнала в Т2 МРТ-изображениях содержат многочисленные клеточный и фиброзный компоненты и незначительное количество миксоидной стромы. Те опухоли, которые имеют высокую интенсивность сигнала в Т2-изображениях, представлены большим количеством миксоидной стромы и относительно низким содержанием клеточного и фиброзного компонентов. Одним из специфичных магнитно-резонансных признаков ганглиневромы является наличие ободка низкой интенсивности сигнала в Т2-изображениях, придающего опухоли округлый вид. Данные компьютерной и магнитно-резонансной томографии позволяют определить есть ли прорастание опухолью близлежащих органов и проникновение в позвоночный канал. Основной задачей компьютерной томографии и магнито-резонансной томографии является определение резектабельности опухоли и планирование оперативного лечения. Окончательный диагноз устанавливается после оперативного удаления и гистологического исследования [5].
ГН нечувствительны к химиотерапии, их основным методом лечения является хирургическая резекция. Однако оперативное вмешательство, как правило, считается необходимым только тогда, когда опухоль локализована и ее удаление не представляет больших трудностей или имеется значительное компрессионное воздействие образования на соседние ткани и есть функциональные проблемы. Если возможно выполнение полной хирургической резекции, проведение операции может быть выполнено уже при постановке диагноза. Если данная опция невозможна, прибегают к биопсии образования. Выбор доступа во многом зависит от соответствующих диагностических критериев. Определены показания и противопоказания для выполнения эндоскопических операций основанные на диагностических критериях. Показанием для выполнения эндоскопических операций являлось опухоль менее 6 см в диаметре, противопоказанием инкапсуляция в опухоли магистральных сосудов, размер опухоли более 6 см, переход опухоли за среднюю линию. Однако, по последним данным, истинный размер опухоли не может рассматриваться как диагностический критерий для определения доступа хирургического вмешательства [6].
Материал и методы. Проведен разбор клинического случая диагностики и оперативного лечения ребенка 6 лет с ганглионевромой забрюшинного пространства ГБУЗ Республики Мордовия «Детская республиканская клиническая больница» г. Саранска в 2020 году.
Результаты. Из анамнеза выяснено, что больному М., 6 лет, при проведении профилактического осмотра в детском саду было проведено УЗИ органов брюшной полости, на котором заподозрено образование с локализацией в забрюшинном пространстве слева. Направлен в консультативную поликлинику ГБУЗ РМ ДРКБ г. Саранск, где был проконсультирован детским хирургом-онкологом, госпитализирован в онкологическое отделение стационара. Жалоб на момент госпитализации не предъявлял.
Объективный осмотр: живот при поступлении обычной формы, мягкий, безболезненный при пальпации. При глубокой целенаправленной пальпации слева в околопупочной области определяется округлое, плотное образование в левой половине брюшной полости, малосмещаемое, размерами 7^10 см, безболезненное.
Проведенная лабораторно-инструментальная диагностика: лабораторные показатели клинического анализа крови, мочи, комплекс биохимических исследований и онкомаркеры – в пределах физиологической нормы.
При УЗИ органов брюшной полости и забрюшинного пространства: в забрюшинном пространстве слева у нижнего полюса левой почки визуализируется неоднородное образование средней эхоплотности с небольшим гипоэхогенным компонентом, неправильной формы размером 71^42^51 мм с неоднородным участком повышенной эхоплотности диаметром 35 мм. Образование частично огибает брюшной отдел аорты. В режиме ЦДК прослеживается единичный сосудистый рисунок. Заключение: Неоднородного образования забрюшинного пространства слева.
Компьютерная томография органов брюшной полости с контрастным усилением: В забрюшинном пространстве слева, книзу от хвоста поджелудочной железы, между передней поверхностью нижнего полюса левой почки и передней поверхностью поясничной мышцы и передней полуокружностью брюшной аорты, определяется солидное объёмное образование с ровными четкими контурами, однородной структуры. Заключение: КТ картина солидного объёмного образования брюшной полости (забрюшинного пространства) слева.
На основании жалоб, данных анамнеза, клинической картины, объективного осмотра, данных лабораторно-инструментальных методов обследования был выставлен клинический диагноз: Объемное образование забрюшинного пространства слева.
Далее коллегиальным решением детских хирургов и онкологов на основе объективного осмотра и данных инструментально - лабораторных методов исследований ребенка (локализация новообразования доступная для лапароскопического вмещательства, низкий риск злокачественного потенциала опухоли, прилежание опухоли только к аорте на небольшом протяжении, без сдавления и прорастания просвета сосуда, небольшой размер опухоли по отношению к размеру брюшной полости) на междисциплинарном консилиуме было принято решение о проведении оперативного лечения в объеме удаление новообразования забрюшинного пространства с использованием видеоэндоскопических технологий, с последующим комплексным патоморфологическим и имуногистохимическим исследованием полученного операционного материала в ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева Минздрава России (г. Москва).
Из протокола оперативного вмешательства: название операции: Лапароскопически ассистированное удаление образования забрюшинного пространства, длительность: 115 минут. Ход операции: Операция выполнена с применением эндотрахеального наркоза. При поднаркозной пальпации живота - левее пупка определяется плотное объемное образование с гладкой ровной поверхностью, подвижное. Инфраумбиликально, открытым способом, в брюшную полость установлен троакар (5 мм) с тупоконечным стилетом. Наложен карбоксиперитонеум 13 мм рт. ст. Под контролем зрения по правому флангу и в левой подвздошной области установлены рабочие троакары (5 мм). При инструментальной ревизии в левом верхнем отделе живота, забрюшинно, определяется объемное образование. Выполнено рассечение брюшины над образованием, выделена его передняя поверхность, на которую через переднюю брюшную стенку наложен якорный шов атравматичной нитью. Поэтапно с помощью крючка-монокаутера образование выделено из окружающих тканей забрюшинного пространства. Связи образования с окружающими органами не установлено. Наиболее интимная связь образования располагалась паравертебрально с задней стенкой живота. С помощью минилапаротомии в левой подвздошной области по троакарному доступу образование было удалено из брюшной полости. Проведен контроль на гемостаз и наличие инородных тел. Троакарные раны ушиты узловыми швами. Минилапаротомическая рана ушита послойно, кожа - субкутанно абсорбируемым швом.
Операционный материал (макропрепарат представлен образованием «каплевидной» формы; плотное, в тонкой оболочке, размером 7^5^4 см) направлен на гистологическое исследование в ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева (рис. 1).
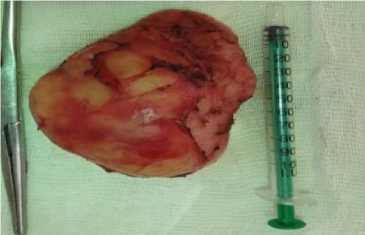
Рис. 1. Операционный материал (ганглионеврома).
Заключение гистологического исследования из ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева от 26.03.2021 г.: Описание макропрепарата: округлое образование с гладкой поверхностью белесоватого цвета, размерами 7,5Х5,5Х4,5 см с коричневыми вкраплениями, на разрезе однородного желтоватого цвета. Описание микропрепарата: фрагменты опухоли, которая состоит из веретеновидноклеточной шванновской стромы с диффузно расположенными ганглиозными клетками и мелкими лимфоидными инфильтратами. Заключение: Ганглионеврома.
Выставлен заключительный клинический диагноз: Ганглионеврома забрюшинного пространства. Учитывая гистологический вариант опухоли и радикальное оперативное вмешательство, полихимиотерапия ребенку не показана. Послеоперационные раны зажили первичным натяжением. Швы сняты на 7-й день после операции. Послеоперационных осложнений нет. Выписан в удовлетворительном состоянии с выздоровлением.
Прогноз для здоровья, трудоспособности, жизни благоприятный.
Заключение. Таким образом, данная опухоль была обнаружена случайно при проведении УЗИ органов брюшной полости. Своевременная диагностика и лапароскопическое радикальное оперативное удаление способствуют благоприятному прогнозу и полному выздоровлению больного.
Список литературы Клинический случай диагностики и хирургического лечения ганглионевромы забрюшинного пространства у ребенка
- Бабаханова С. Б., Качанов Д. Ю., Щербаков А. П., Рощин В. Ю., Друй А. Е., Ликарь Ю. Н., Шаманская Т. В. Ганглионейрома как феномен дозревания нейробластомы // Вопросы гематологии/онкологии и иммунопатологии в педиатрии. - 2020. - № 19 (4). - С. 133-142. EDN: KZOOGI
- Miyake M., Tateishi U., Maeda T., Arai Y., Seki K., Hasegawa T. A case of ganglioneuroma presenting abnormal FDG uptake // Ann. Nucl. Med. - 2006. - Vol. 20, no. 5. - P. 357-360.
- Lima A. F., Moreira F. C., Menezes A., Dias L. Cervical Ganglioneuroma in Pediatric Age: A Case Report Antonio // Turk. Arch. Otorhinolaryngol. - 2018. - Vol. 56, no. 4. - P. 237-240.
- De Lellis R. The adrenal glands. In: Diagnostic Surgical Pathology, 3rd ed. // Edited by Sternberg S. S. - Philadelphia: Lippincott Williams & Wilkins. - 1999. - Vol. 1, no. 14. - P. 589-623.
- Decarolis B., Simon T., Krug В., Leuschner I., Vokuhl C., Kaatsch P. Treatment and outcome of Ganglioneuroma and Ganglioneuroblastoma intermixed // BMC Cancer. - 2016. - No. 16. - P. 542.
- Терновая Е. С., Качанов Д. Ю., Шаманская Т. В., Щербаков А. П., Варфоломеева С. Р., Рубцова Н. А. Факторы риска по данным визуализации у пациентов с нейробластомой. Обзор литературы // Российский журнал детской гематологии и онкологии. - 2019. - № 6 (3). - С. 31-43. EDN: SPHUWL


