Клинический случай гибридного хирургического лечения экстрагенитального эндометриоза червеобразного отростка с использованием лапароскопических и эндоскопических методик
Автор: Шабунин А.В., Багателия З.А., Якомаскин В.Н., Баскакова Н.А., Торчинава И.Р., Галаева Е.В., Маер Р.Ю., Афанасьева В.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 3 (77), 2021 года.
Бесплатный доступ
Введение. Экстрагенитальный эндометриоз - редкая патология с неспецифичной и вариабельной симптоматикой. Окончательный диагноз при данной патологии, как правило, возможно установить только по результатам ИГХ исследования. Лечение либо хирургическое, либо консервативное, а критерии выбора тактики на сегодняшний день до конца не определены.Описание клинического случая. У пациентки при диспансеризации выявлено образование левого яичника и образование в правой подвздошной области, расцененное по данным УЗИ, КТ брюшной полости с в/в и пероральным контрастированием и колоноскопии как инвагинат флегмонозно измененного червеобразного отростка. Выполнена гибридная операция: лапароскопическая резекция купола прямой кишки под эндоскопическим контролем, резекция яичников с двух сторон в пределах здоровых тканей. По результатам ИГХ исследования выявлен эндометриоз стенки кишки. В послеоперационном периоде назначена противорецидивная терапия.Заключение. Данный клинический случай демонстрирует проблемы диагностики экстрагенитального эндометриоза, а также преимущество хирургического лечения, в частности гибридного лапароскопического-эндоскопического, при труднодоступной локализации образования для окончательной морфологической верификации.
Экстрагенитальный эндометриоз, червеобразный отросток, малоинвазивные вмешательства, гибридное хирургическое лечение
Короткий адрес: https://sciup.org/142230986
IDR: 142230986 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2021-3-40-45
A clinical case of hybrid surgical treatment of extragenital endometriosis of the appendix with the use of laparoscopic and endoscopic techniques
Introduction. Extragenital endometriosis is a rare pathology with nonspecific and variable symptoms and the possibility of establishing a final diagnosis only based on the results of IHC studies. Treatment is either surgical or conservative, and the criteria for choosing tactics have not yet been fully determined.Clinical case. During the clinical examination, the patient revealed the formation of the right ovary and the formation of the right iliac region, assessed by ultrasound, CT of the abdominal cavity with intravenous and oral contrast, colonoscopy as an invaginate of the phlegmonous altered appendix. A hybrid operation was performed: laparoscopic resection of the dome of the rectum under endoscopic control, cystectomy on the right, enucleation of the capsule of the endometrioid cyst of the left ovary. The results of the IHC study revealed endometriosis of the intestinal wall. In the postoperative period anti-relapse therapy was prescribed.Conclusions. This clinical case demonstrates the problems of diagnosing extragenital endometriosis, as well as the advantage of surgical treatment, in particular, hybrid laparoscopic-endoscopic, in case of hard-to-reach localization of the formation for final morphological verification.
Текст научной статьи Клинический случай гибридного хирургического лечения экстрагенитального эндометриоза червеобразного отростка с использованием лапароскопических и эндоскопических методик
Экстрагенитальный эндометриоз (ЭГЭ; наружный генитальный эндометриоз) – относительно редкая патология, встречающаяся у 0,7–1,8 % женщин и характеризующаяся локализацией эндометриоидных гетеротопий за пределами органов половой системы [1], [2], [3]. Поражение слепой кишки и червеобразного отростка среди всех случаев ЭГЭ встречается достаточно редко (в 0,4–1 % среди всей популяции, 4–34 % среди всех случаев эндометриоза), однако представляет собой высокий интерес вследствие ряда сложностей диагностического поиска, а также определения оптимального доступа для хирургического лечения в сочетании с дополнительными современными методами визуализации [4], [5]. В данном клиническом случае описан ЭГЭ червеобразного отростка, неподтверждённый в предоперационном периоде, а также применение гибридного хирургического лечения с использованием лапароскопических и эндоскопических методик с целью улучшения интраоперационного контроля, повышения эффективности лечения и профилактики послеоперационных осложнений.
Клинический случай
У пациентки 42 лет в декабре 2019 г. при выполнении УЗИ органов малого таза в рамках диспансерного обследования выявлено кистозное образование правого яичника, в связи с чем было рекомендовано хирургическое лечение. При дообследовании в предоперационном периоде по УЗИ брюшной полости в правой подвздошной области лоцируется гипоэхогенное неоднородной структуры образование, гиперваскулярное в режиме ЦДК, размерами 58х17 мм. Червеобразный отросток не визуализируется. При видеоколоноскопии в слепой кишке определяется образование длиной до 7,0 см, диаметром до 1,5 см, с гиперемированной слизистой с наложениями фибрина. Устье червеобразного отростка не визуализируется. Функция Баугиниевой заслонки не нарушена (рис. 1). Взята биопсия – гистологическая картина фрагмента слизистой оболочки кишки с изъязвленной поверхностью, покрытой фибриноидно-некротическими массами, диффузной гранулоцитарной инфильтрацией.
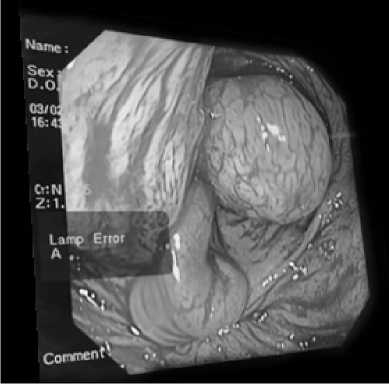
Рис. 1. Видеоколоноскопия : в слепой кишке определяется образование длиной до 7,0 см, диаметром до 1,5 см, с гиперемированной слизистой с наложениями фибрина. Функция Баугиниевой заслонки не нарушена
Fig. 1. Colonoscopy: in the cecum, an education up to 7.0 cm long, up to 1.5 cm in diameter, with hyperemic mucosa with fibrin overlays is determined. The Bauhinia flap function is not impaired
Выполнена КТ брюшного полости с двойным (внутривенным и пероральным) контрастированием, по результатам которой выявлено утолщение стенки кишки в илеоцекальной области с визуализацией в слепой кишке внутрипросветного дефекта контрастирования мягкотканной плотности неправильной продолговатой формы с четкими ровными контурами, без признаков накопления контрастного препарата, размерами до 27х36 мм (рис. 2–3).
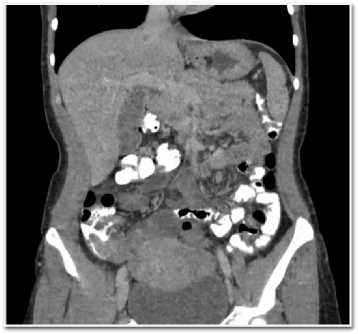
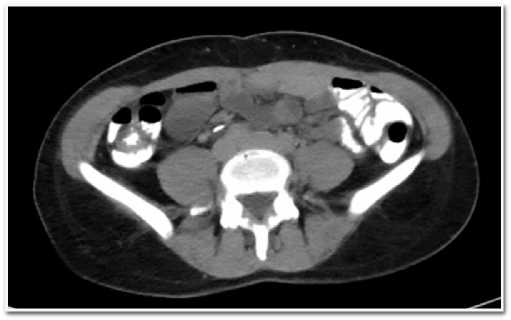
Рис. 2–3. КТ брюшной полости с в/в и пероральным контрастированием: утолщение стенки кишки в илеоцекальной области с визуализацией в слепой кишке внутрипросветного дефекта контрастирования мягкотканной плотности неправильной продолговатой формы с четкими ровными контурами, без признаков накопления контрастного препарата, размерами до 27х36 мм
Fig. 2–3. CT scan of the abdominal cavity with intravenous and oral contrast: thickening of the intestinal wall in the ileocecal region with visualization in the cecum of an intraluminal defect of contrasting soft tissue density of irregular oblong shape with clear even contours, without signs of accumulation of a contrast agent, up to 27x36 mm in size
Лабораторные показатели в пределах нормы. Клинико-лабораторно-инструментальная картина расценена как ин-вагинат флегмонозно изменённого червеобразного отростка. Показано хирургическое лечение в объеме резекции купола прямой кишки, кистэктомии правого яичника.
03.02.2020 мультидисциплинарной бригадой хирургов, гинекологов, эндоскопистов проведена гибридная лапароскопическая-эндоскопическая операция. При ревизии купол слепой кишки визуально не изменён, пальпаторно уплотнён. Червеобразный отросток не визуализируется. При дальнейшей ревизии выявлен дивертикул тонкой кишки на расстоянии 20 см от илеоцекального угла. В малом тазу спаечный процесс, ректосигмоидный отдел плотно спаян с круглой связкой матки слева. Левый яичник фиксирован к заднему листку широкой маточной связки, размерами 4х3 см, при выведении вскрылась эндометриоидная киста, размерами 2х3 см. Левая маточная труба в сращениях, утолщена, фимбриальный отдел запаян. Правый яичник представлен образованием размерами 4х5 см, подпаян к заднему листку широкой связки матки, маточная труба без визуализируемых патологических изменений. Фимбриальный отдел свободен. По брюшине малого таза эндометриоидных гетеротопий нет. С учетом возраста пациентки принято решение выполнить максимально консервативный объем вмешательства (резекция яичников с обеих сторон в пределах здоровых тканей, сальпингэктомия слева), резекции купола слепой и дивертикула тонкой кишки.
Выполнена интраоперационная колоноскопия: визуализировано образование купола слепой кишки размерами до 1х2х3 см синюшно-багрового цвета. Купол слепой кишки с образованием резецирован при помощи трехрядного сшивающего аппарата под визуальным эндоскопическим контролем с эвакуацией газа из просвета кишки перед аппаратным прошиванием. Расстояние от линии шва до Баугиниевой заслонки 2 см. Линия резекции погружена интракорпоральным обвивным серозномышечным швом Vicryl 3/0. Дивертикул тонкой кишки также резецирован при помощи трехрядного сшивающего аппарата, линия резекции погружена интракорпоральным обвивным серозно-мышечным швом Vicryl 3/0. Резецированные участок слепой кишки с образованием, дивертикул тонкой кишки, кисты правого и левого яичников, левая маточная труба извлечены из брюшной полости в контейнере.
По результатам гистологического исследования выявлены фрагменты ткани яичника c кистой желтого тела с кровоизлияниями, элементы стенки эндометриоидной кисты. В стенке толстой кишки в области «образования» эпителий гиперплазирован, в толще определяются фокусы эндометриоза – для подтверждения изменений в стенке кишки материал отправлен на иммуногистохимическое (ИГХ) исследование. В стенке дивертикула мышечная оболочка истончена, полнокровные сосуды.
По данным ИГХ исследования подтверждён эндометриоз стенки кишки (в стенке кишки отмечается экспрессия рецепторов эстрогенов и прогестерона: железистый компонент эстрогеновых рецепторов – 70 %, стромальный – 60 %; железистый компонент рецепторов прогестерона – 100 %, стромальный – 95 %).
Заключительный диагноз: Экстрагенитальный эндометриоз червеобразного отростка. Эндометриоидная киста левого яичника. Киста желтого тела правого яичника с кровоизлиянием в капсулу.
В послеоперационном периоде проводилась консервативная противовоспалительная, антибактериальная, спазмолитическая, противоязвенная, симптоматическая терапия, профилактика тромбоэмболических осложнений. Болевой синдром купирован, пациентка выписана на четвёртые сутки после операции. Назначена терапия прогестагенами.
Обсуждение
Экстрагенитальный эндометриоз (ЭГЭ) – относительно редкая патология, встречающаяся у 0,7–1,8 % женщин и характеризующаяся локализацией эндометриоидных гетеротопий за пределами органов половой системы [1], [3]. Кишечник, как правило, поражается вторично в результате распространения процесса из яичников, позадишеечного очага или перешейка матки на стенку кишки, первичное же поражение наблюдается редко и происходит при гематогенном или лимфогенном занесении элементов эндометрия в стенку кишки. Поражение кишечника выявляется у 3–37 % женщин с эндометриозом, при этом наиболее часто из всех отделов поражается прямая и сигмовидная кишка (70–93 % от всех случаев поражения кишечника) [6]. Поражение слепой кишки и червеобразного отростка составляет 4–34 % от всех случаев выявления эндометриоза [4]. Наибольшую проблему представляет собой диагностика заболевания вследствие неспецифичности и вариабельности симптоматики (от болевого синдрома различной интенсивности и локализации в зависимости от степени выраженности реакции очага на циклические изменения гормонального фона и от области поражения до асимптоматической клинической картины со случайным выявлением патологического образования, в том числе при оперативных вмешательствах иной направленности), отсутствия четких диагностических признаков по данным неинвазивных лабораторно-инструментальных методов исследования, а также возможность установки окончательного диагноза только по результатам морфологического и иммуногистохимического исследований [4], [1], [6], [5], [3].
Лечение может быть как хирургическим, так и консервативным, с использованием гестагенов, комбинированных оральных контрацептивов, агонистов гонадотропин-рилизинг-гормона [1]. Однако ряд факторов определяет преимущество первого вследствие необходимости получения материала для окончательного уточнения диагноза и определения тактики лечения зачастую в условиях труднодоступной для малоинвазивных методов локализации или неинформативности данных методов (ложноотрицательный результат), а также онконастороженности: в литературе описаны случаи озлокачествления очагов ЭГЭ [7]. Кроме того, до 76 % пациенток с клиническими проявлениями эндометриоза отмечают неэффективность медикаментозной терапии, что является дополнительным предиктором выбора хирургического лечения [8].
Несмотря на необходимость применения в ряде случае ЭГЭ с поражением червеобразного отростка лапаротомно- го доступа, методом выбора в условиях современной оснащенности клиник и возможностей хирургического сектора является лапароскопическое [1], [6], [8] либо роботическое вмешательство, которое, как показано на данном клиническом примере, может быть при необходимости успешно дополнено эндоскопическими и другими визуализирующими методиками с целью улучшения интраоперационного контроля, повышения эффективности лечения и снижения числа послеоперационных осложнений.
Заключение
Данный клинический случай демонстрирует проблемы диагностики экстрагенитального эндометриоза, а также преимущество хирургического лечения, в частности гибридного лапароскопического-эндоскопического, при труднодоступной локализации образования для окончательной морфологической верификации.
Список литературы Клинический случай гибридного хирургического лечения экстрагенитального эндометриоза червеобразного отростка с использованием лапароскопических и эндоскопических методик
- Cavaliere D. et al. Successful Laparoscopic Treatment of IleocecalAppendicular Endometriosis. J. Laparoendosc. Adv. Surg. Tech., 2004, vol. 14, № 6, рр. 395-398.
- Цицкарава Д.З. Глубокий инфильтративный эндометриоз: особенности патогенеза и комбинированное лечение. Диссертация на соискание ученой степени кандидата медицинских наук. СПб, 2018.
- Печеникова В.А., Костючек Д.Ф. Экстрагенитальный эндометриоз: клинико-морфологический и иммуногистохимический анализ 45 наблюдений различной органной локализации. Журнал акушерства и женских болезней, 2010. Вып. 2. С. 69-77.
- Moulder J.K., Siedhoff M.T. et al. Risk of appendiceal endometriosis among women with deep-infiltrating endometriosis. Int. J. Gynecol. Obstet., 2017, vol. 139, № 2, pp. 149-154.
- Chemerinski A., Lubin D. et al. Appendiceal Endometriosis and Ectopic Pregnancy Occurring Simultaneously. Obstet. Gynecol., 2018, vol. 131, № 3, pp. 572-574.
- Sánchez-Cifuentes A., Candel-Arenas M.F. et al. Intestinal endometriosis. Our experience. Revista Espanola de Enfermedades Digestivas, 2016, vol. 108, № 8, pp. 524-525.
- Klebanoff J.S., Shah S.K. et al. Malignant Transformation of Endometriosis in the Ischioanal Fossa. Case Rep. Obstet. Gynecol., 2018, vol. 2018, pp. 1-3.
- Milone M. et al. Colorectal resection in deep pelvic endometriosis: Surgical technique and post-operative complications. World J. Gastroenterol., 2015, vol. 21, № 47, pp. 13345-13351.


