Клинический случай инфицирования SARS-CoV-2; осложненный острым респираторным дистресссиндромом; отеком легких и сердечной недостаточностью на фоне хронического венозного застоя при хронической ревматической болезни сердца
Автор: Воробьева О. В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические случаи
Статья в выпуске: 4 т.37, 2022 года.
Бесплатный доступ
В статье представлено описание клинического случая инфицирования SARS-CoV-2 у пациентки, осложненного острым респираторным дистресс-синдромом (ОРДС), отеком легких и сердечной недостаточностью на фоне хронического венозного застоя при хронической ревматической болезни сердца (ХРБС). Больная Р., 65 лет, находилась на стационарном лечении в Республиканском кардиологическом диспансере с диагнозом: новая коронавирусная инфекция COVID-19, вирус идентифицирован, тяжелое течение. Диагноз конкурирующий: 1. Острый вирусный миокардит. 2. ХРБС: комбинированный митрально-аортальный порок. Осложнения основного заболевания: вирусная интерстициальная пневмония (75%), отек легких. Поступила на 8-й день от начала заболевания. Жалобы были на повышение температуры тела до 38,5 °С, боли в области сердца, одышку. Лечилась в амбулаторных условиях, видимого улучшения не наступало. В анамнезе ХРБС. В связи с сохраняющейся высокой температурой была проведена компьютерная томография (КТ), где была выявлена интерстициальная пневмония вирусной этиологии. Диагноз COVID-19 был поставлен на основании типичной клинической картины и положительного теста полимеразной цепной реакции (ПЦР) в мазках из носоглотки. На электрокардиограмме (ЭКГ) выявлены неспецифические изменения. Было начато лечение, положительной динамики не наблюдалось, наступил летальный исход. По данным аутопсии, в органах определялись признаки хронического венозного застоя (бурая индурация легких, мускатный фиброз, цианотическая индурация селезенки и почек). В миокарде выявлялись инфильтраты, состоящие из лимфоцитов и эозинофилов. Определялся отек межклеточного пространства, а также полнокровие сосудов микроциркуляторного русла, дистрофические изменения кардиомиоцитов. Следует отметить наличие ашофф-талалаевских гранулем с фибриноидным некрозом и отрыв хорды створки митрального клапана. Морфологически выявлялись признаки инфаркта легкого с полисегментарным характером. Таким образом, в представленном случае научной новизной явилось крайне редкое развитие отрыва хорды створки митрального клапана при аортально-митральном пороке после инфицирования SARS-CoV-2, что явилось причиной развития острой сердечной недостаточности. Вероятно, что процесс утяжелил сопутствующий диффузный межуточный серозный миокардит и фибриноидный некроз в гранулемах.
Covid-19, инфаркт легкого, миокардит, хронический венозный застой
Короткий адрес: https://sciup.org/149141459
IDR: 149141459 | УДК: 616.98:579.834.114]-06:616.24-008.4-036.11-005.98:616 | DOI: 10.29001/2073-8552-2022-37-4-174-179
A clinical case of SARS-CoV-2 infection complicated by acute respiratory distress syndrome, pulmonary edema, and heart failure in the presence of chronic venous congestion in a patient with chronic rheumatic heart disease
The article presents a clinical case of SARS-CoV-2 infection complicated by acute respiratory distress syndrome, pulmonary edema, and heart failure in the presence of chronic venous congestion in a patient with chronic rheumatic heart disease. A female patient R., 65 years old, was hospitalized at the Republican Cardiological Dispensary with a diagnosis of novel coronavirus infection COVID-19 (severe course); the virus was identified. Competing diagnosis: (1) acute viral myocarditis;(2) chronic rheumatic heart disease with combined mitral-aortic disease. Complications of the underlying disease included viral interstitial pneumonia (75%) and pulmonary edema. The patient was admitted at day 8 from the onset of the disease with complaints of increase in body temperature up to 38.5 °C, chest pain, and shortness of breath. She was treated in the outpatient setting without visible improvement. The patient had a history of chronic rheumatic heart disease. Due to persistent fever, patient received computed tomography showing interstitial pneumonia of viral etiology. The diagnosis of COVID-19 was based on a typical clinical presentation and a positive PCR test in nasopharyngeal swabs. Nonspecific changes were observed in the electrocardiogram. Treatment was initiated without positive dynamics, and a fatal outcome occurred. According to the autopsy data, the organs showed signs of chronic venous congestion (brown induration of the lungs, nutmeg fibrosis, cyanotic induration of the spleen and kidneys). The infiltrates consisting of lymphocytes and eosinophils were detected in the myocardium. Also, edema of the intercellular space, plethora of microvasculature vessels, and dystrophic changes in cardiomyocytes were detected. The presence of Aschoff-Talalaev granulomas with fibrinoid necrosis and avulsion of the chorda of the mitral valve leaflet was observed. Morphologically, there were signs of pulmonary infarction with a polysegmental character. Thus, in the presented case, the scientific novelty was the extremely rare development of mitral valve chord avulsion in aortic-mitral disease after infection with SARS-CoV-2, which was the cause of acute heart failure. It is likely that the process was aggravated by concomitant diffuse interstitial serous myocarditis and fibrinoid necrosis in granulomas.
Текст научной статьи Клинический случай инфицирования SARS-CoV-2; осложненный острым респираторным дистресссиндромом; отеком легких и сердечной недостаточностью на фоне хронического венозного застоя при хронической ревматической болезни сердца
COVID-19 представляет угрозу здоровью многих людей [1–4]. Результаты многочисленных клинических исследований указывают на взаимно отягощающее влияние COVID-19 и сердечно-сосудистой патологии. С одной стороны, пациенты с хроническими формами сердечно-сосудистых заболеваний (ССЗ) подвержены риску тяжелого течения, с другой стороны, COVID-19 может приводить к усугублению уже имеющихся ССЗ [3, 4]. Хроническое течение ССЗ сопровождается длительным венозным застоем в органах, что связано с нарушениями гемодинамики и гипоксией в малом круге кровообращения, и ведет к повышению сосудистой проницаемости, диапедезным геморрагиям, отложению плазменных белков и гемоглобиногенных пигментов, активации тропоколлагеновой активности фибробластов и развитию склеротических процессов. Сосудистое русло также подвержено склеротическим изменениям, усугубляя тканевую гипоксию и усиливая фибробластические процессы.
В связи с несомненной актуальностью проблемы представлен клинический случай инфицирования SARS-CoV-2 у пациентки, осложненный острым респираторным дистресс-синдромом (ОРДС), отеком легких и отрывом хорды створки митрального клапана с сердечной недостаточностью на фоне хронического венозного застоя при хронической ревматической болезни сердца (ХРБС).
Информация о пациенте
Больная Р., 65 лет, в течение нескольких часов 23.06.2022 г. находилась на стационарном лечении в Республиканском кардиологическом диспансере Министерства здравоохранения Чувашской Республики. В течение 5 дней отмечалось повышение температуры тела до 38,5 0С, учащенное дыхание, одышка, в связи с чем пациентка вызвала участкового терапевта на дом. Был рекомендован прием Umifenovirum, Paracetamol, Amoksiklav. В связи с сохраняющейся высокой температурой тела (8-й день заболевания), выраженной одышкой и болями в области сердца была вызвана скорая медицинская помощь. На электрокардиограмме (ЭКГ) – ритм синусовый, подъем сегмента SТ в V1–V3 до 2–3 мм, депрессия сегмента SТ в I, II, aVL, V4–6 до 3–4 мм. Тропонин I: 0,035 нг/мл. Повышения артериального давления (АД) ранее не было, при ситуационном измерении АД – 130/80 мм рт. ст., постоянного приема гипотензивных препаратов не было. В анамнезе ХРБС. Начата терапия кардиотроп-ными препаратами, Enoxaparin sodium 40 мг/сут. Была направлена в диагностическое отделение на 8-й день от начала заболевания. На компьютерной томографии (КТ) органов грудной клетки (ОГК) были выявлены признаки вирусной интерстициальной пневмонии с площадью поражения 75% и участками консолидации. Двухсторонний плевральный выпот. Диагноз COVID-19 был подтвержден при исследовании назофарингеального мазка методом полимеразной цепной реакции (ПЦР).
При поступлении состояние тяжелое. Масса тела – 55 кг, рост – 160 см. Температура тела – 37,5 °С. Движения в конечностях сохранены. Чувствительность не нарушена. Зрачки: d = s = 4 мм. Органы дыхания: при пальпации грудной клетки болезненность не определялась. При аускультации дыхание жесткое, справа и в нижних отделах ослаблено, выслушивались мелкопузырчатые хрипы, число дыхательных движений – 36 в минуту, SaО2 – 46%. Сердечно-сосудистая система: тоны сердца приглушены, глухие, частота сердечных сокращений (ЧСС) – 107 в минуту. Пульс на arteria radialis определялся, удовлетворительного наполнения и напряжения, АД – 130/80 мм рт. ст.
Диагностическая оценка
Данные лабораторно-инструментальных методов обследования. Общий анализ крови от 23.06.2022 г.: лейкоциты: 12,3 × 109/л, гемоглобин: 121 г/л, тромбоциты: 173 × 109/л, нейтрофилы: 3%, с/я нейтрофилы: 75%, лимфоциты: 11%, моноциты: 11%, СОЭ: 18 мм/ч.
Электролиты от 23.06.2022 г.: натрий: 151 ммоль/л, калий: 3.92 ммоль/л, хлориды: 120 ммоль/л.
Тропонин Т высокочувствительный от 23.06.2022 г.: Тропонин Т: 0,044 нг/мл, D-димер от 23.06.2022 г.: 475,19 мкг/мл. СКФ по формуле CKD-EPI = 58 мл/мин/ 1,73 м2. Антитела к миокарду (Mio) (антимиокардиальные антитела) – титр 1 : 100 (при норме титр < 1 : 10).
ЭКГ от 23.06.2022 г.: ритм синусовый, 94 уд/мин. Горизонтальное положение электрической оси сердца (ЭОС). Зубец Т в aVL отрицательный 1,0 мм. QT 0,37 с. Одиночные предсердные экстрасистолы. Косовосходящая депрессия сегмента ST в V5–6 1,0 мм.
По данным эхокардиографии (ЭхоКГ) от 23.06.2022 г.: сочетанный аортальный порок: аортальный стеноз с площадью аортального отверстия – 1,2 см², градиент давления составляет 65,9 мм рт. ст., аортальная недостаточность 1-й степени, митральный стеноз с площадью митрального отверстия – 1,7 см2, митральная недостаточность 2-й степени. Относительная трикуспидальная недостаточность 2-й степени. Левое предсердие – 5,9; правое предсердие – 3,1. Диффузная гипокинезия миокарда. Снижение сократительной функции миокарда левого желудочка (ЛЖ). Фракция выброса (ФВ) – 37%. систолическое давление в легочной артерии (СДЛА) – 55 мм рт. ст.
Было начато лечение – Losartan, Meropenem, Vancomycin, Tocilizumab, Prednisolon, Furosemid. Внезапно начался кашель с выделением розоватой мокроты, клокочущее дыхание, наступил летальный исход. Выставлен клинический диагноз: новая коронавирусная инфекция COVID-19, вирус идентифицирован, тяжелое течение. Диагноз конкурирующий: 1. Острый вирусный миокардит. 2. ХРБС: комбинированный митрально-аортальный порок: сочетанный аортальный порок: аортальный стеноз (град. давления 65,9 мм рт. ст.), аортальная недостаточность 1-й степени, митральный стеноз с площадью митрального отверстия 1,7 см2, митральная недостаточность 2-й степени. Относительная трикуспидальная недостаточность 2-й степени. Тяжелая легочная гипертензия. Осложнения основного заболевания: вирусная интерстициальная пневмония (75%). Дыхательная недостаточность (ДН) 2-й степени. Отек легких. Двусторонний гидроторакс. Направлена на патологоанатомическое исследование.
В легких при гистологическом исследовании: участки ателектазов и дистелектазов, гиалиновые мембраны (рис. 1), отечная жидкость, обширные геморрагические инфаркты, обломки ядер некротизированных клеток легочной паренхимы с нейтрофильной инфильтрацией. Межальвеолярные перегородки утолщены, определяются эритроцитарные сладжи с тромбом в сосуде. Выявлена бурая индурация легких, характеризующаяся наличием гемосидерина (большое количество сидерофагов, рис. 2, 3) и структурной перестройкой сосудистой системы легких. Следует обратить внимание на «мускатную» печень с мелкоочаговыми центролобулярными некрозами, цианотическую индурацию почек и селезенки.
Сердце массой 410 г, дилатация полостей правого предсердия, правого желудочка, левого предсердия, левого желудочка. Выявлена деформация, стеноз и сращение створок митрального и аортального клапанов и сухожильных нитей с преобладанием стеноза. Выявлялся отрыв хорды створки митрального клапана.
При гистологическом исследовании: мышечные волокна фрагментированы. Артерии с утолщенными склерозированными стенками. Выявлен миокардит, характеризующийся диффузными инфильтратами, состоящими из лимфоцитов и эозинофилов. Выявлялись ашофф-та-лалаевские гранулемы в периваскулярной coединитель-ной ткани: в центре гранулемы – очаг фибриноидного некроза, по периферии крупные макрофаги (гистиоциты) с базофильной цитоплазмой и круглыми или овальными ядрами с центральным расположением хроматина (клетки Аничкова). На этом фоне видны ревматические гранулемы разной степени зрелости («цветущие», «увядающие», «рубцующиеся») (рис. 4, 5). Выявлен отек межклеточного пространства, дистрофические изменения кардиомиоцитов.
Результат вирусологического исследования секционного материала: обнаружена РНК коронавируса SARS-CoV-2 в ткани легкого, сердца.
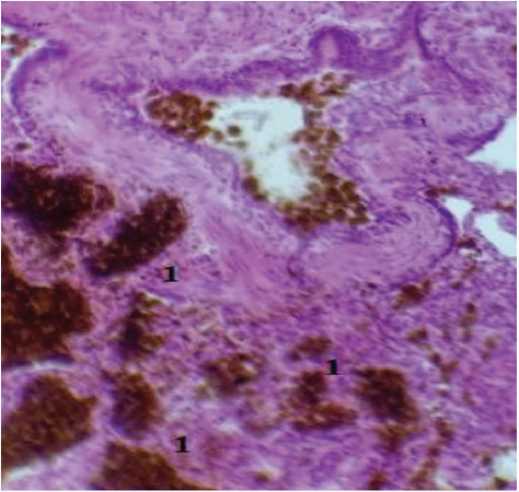
Рис. 2. Микроскопическая картина наличия сидерофагов, нагруженных гемосидерином. (1) Окраска гематоксилином и эозином, × 900
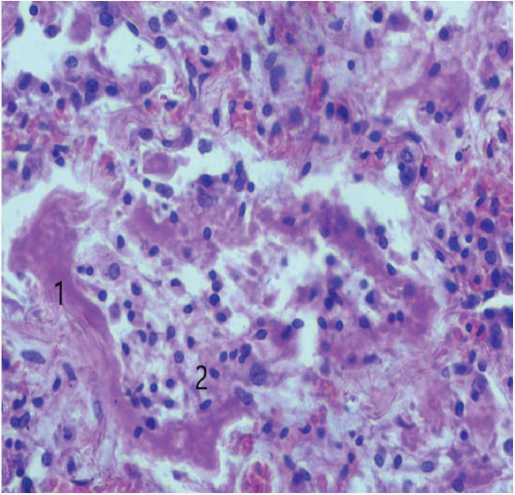
Рис. 1. а-б . Микроскопическая картина изменений в легочной ткани: 1. Гиалиновая мембрана по контуру альвеол. 2. Воспалительный экссудат в просвете альвеол. 3. Гранулы гемосидерина. Окраска гематоксилином и эозином, × 900
Fig.1. a-b . Microscopic picture of changes in the lung tissue: 1. Hyaline membrane along the contour of the alveoli. 2. Inflammatory exudate in the lumen of the alveoli. 3. Hemosiderin granules. Staining with hematoxylin and eosin, × 900
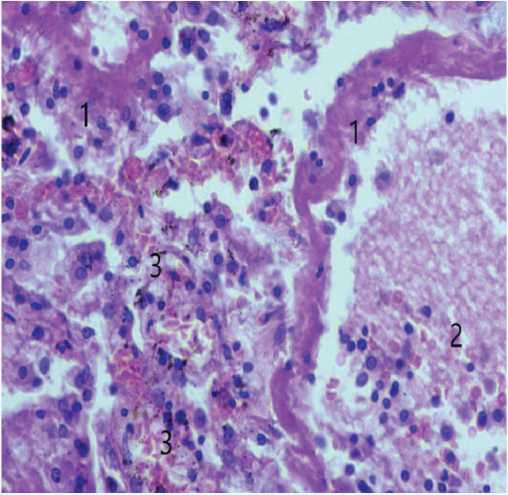
Fig. 2. Microscopic picture of the presence of siderophages loaded with hemosiderin. (1) Staining with hematoxylin and eosin, × 900
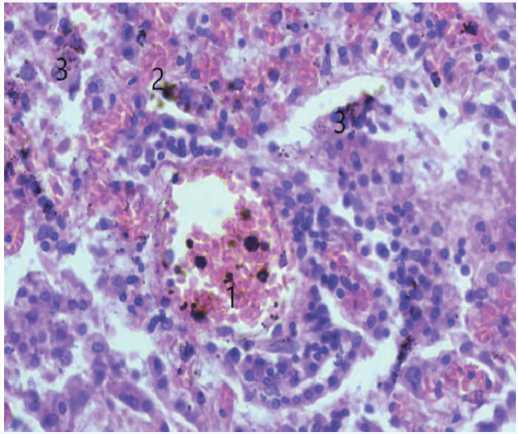
Рис. 3. Микроскопическая картина эритроцитарных сладжей с тромбом в просвете сосуда. (1) Олнокровие и эритроцитарные сладжи в капиллярах. (2) Гемосидерин. (3) Окраска гематоксилином и эозином, × 900
Fig. 3. Microscopic picture of erythrocyte sludges with a thrombus in the vessel lumen. (1) Plethora and erythrocyte sludges in capillaries. (2) Hemosiderin. (3) Staining with hematoxylin and eosin, × 900
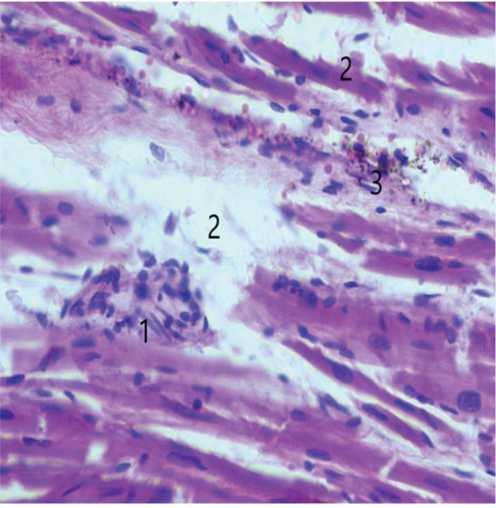
Рис. 4. Микроскопическая картина изменений в сердце: 1. Гранулема.
2. Интерстициальный отек. 3 Гемосидерин. Окраска гематоксилином и эозином, × 900
Fig. 4. Microscopic picture of changes in the heart: 1. Granuloma. 2. Interstitial edema. 3. Hemosiderin. Staining with hematoxylin and eosin, × 900
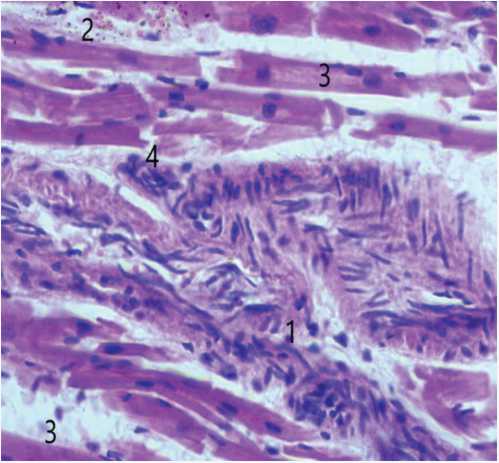
Рис. 5. Микроскопическая картина наличия: 1. Гранулемы. 2. Сиде-рофагов, нагруженных гемосидерином. 3. Гипертрофии кардиомиоцитов. 4. Фрагментации кардиомиоцитов. Окраска гематоксилином и эозином, × 900
Fig. 5. Microscopic picture of the presence of: 1. Granulomas. 2. Sideropha-ges loaded with hemosiderin. 3. Hypertrophy of cardiomyocytes. 4. Fragmentation of cardiomyocytes. Staining with hematoxylin and eosin, × 900
Выставлен патологоанатомический диагноз. Основные сочетанные заболевания: 1. Новая коронавирусная инфекция COVID-19, вирус идентифицирован, тяжелое течение. 2: ХРБС: сочетанный аортально-митральный порок: склероз, сращение, деформация и кальциноз створок и сухожильных нитей с преобладанием стеноза, «увядающие» или «цветущие» ашофф-талалаевские гранулемы в миокарде. Острая сердечная недостаточность. Дилатация полостей правого предсердия, правого желудочка, левого предсердия, ЛЖ. Отрыв хорды створки митрального клапана.
Осложнения основного заболевания: ОРДС. Отек легких. Диффузно-очаговый межуточный серозный миокардит с наличием ревматических гранулем разной степени зрелости. Гиперкоагуляционный синдром: тромбоз мелких ветвей легочной артерии. Вирусная интерстициальная пневмония. Хроническое общее венозное полнокровие: бурая индурация легких, «мускатная» печень, цианотическая индурация почек, селезенки.
Сопутствующее заболевание: перибронхиальный пневмосклероз.
Обсуждение
При микроскопическом исследовании миокарда при инфицировании SARS-CoV-2 с сопутствующей патологией в виде ишемической болезни сердца и гипертонической болезни в миокарде определялись лимфомакрофагальные инфильтраты (более 14 лимфоцитов в 10 полях зрения) и участки липоматоза. Кардиомиоциты гипертрофированные, с признаками пересокращения, исчезновением поперечной исчерченности в отдельных волокнах.
В описанном случае у больной отмечалась прогрессирование сердечной недостаточности, что сопровождалось хроническим венозным застоем в органах: бурая индурация легких, «мускатная» печень с центролобулярными очагами некрозов, двусторонний гидроторакс. Между сердцем и легкими имеется тесная функциональная связь, которая делает их наиболее вовлеченными в синдром полиорганной недостаточности.
Сочетание острого повреждения легких и сердечной недостаточности, согласно литературным данным, приводит к летальному исходу в 80% случаев. В некоторых случаях, преимущественно при таких заболеваниях сердца или сосудов, как осложнение острой сердечной недостаточности, может возникнуть кардиогенный отек легких. В представленном случае имело место развитие отрыва хорды створки митрального клапана, что является причиной тяжелой недостаточности митрального клапана и дисфункции ЛЖ с развитием сердечной недостаточности и кардиогенного отека легких [8].
Особенностью миокардита явилось наличие ашо-фф-талалаевских гранулем с фибриноидным некрозом. При изолированном ревматическом миокардите чаще выраженный некроз в гранулемах отсутствует [10]. В представленном случае фибриноидный некроз был в гранулемах. Об активности процесса свидетельствовало наличие диффузного межуточного серозного миокардита с наличием множественных ревматических гранулем разной степени зрелости.
Выявленные изменения в легких морфологически проявлялись признаками инфаркта с полисегментарны-ми зонами. Обычно встречаемая пневмония по размеру не превышала 5,0–6,0 см. На разрезе зона инфаркта легкого обычно как в форме треугольника, так и неправильной или четырехугольной формы.
Заключение
На основании данных медицинской документации и по результатам патологоанатомического исследования следует, что причиной смерти больной Б. 65 лет явилась вирусная интерстициальная пневмония с ОРДС, отеком легких и сердечная недостаточность из-за острого вирусного СOVID-ассоциированного миокардита и отрыва хорды створки митрального клапана. О преимущественной сердечной патологии свидетельствуют боли в области сердца, при аутопсии в органах определялись признаки хронического венозного застоя (бурая индурация легких, «мускатный» фиброз, цианотическая индурация селезенки и почек). В миокарде выявлялись инфильтраты, состоящие из лимфоцитов и эозинофилов. Также выявлялся отек межклеточного пространства, полнокровие сосудов микроциркуляторного русла, дистрофические изменения кардиомиоцитов, наличие ашофф-талалаевских гранулем с фибриноидным некрозом. Предсуществующим фоном для развития неблагоприятного исхода, возможно, явился хронический венозный застой на фоне ХРБС.
Уникальность случая состоит в том, что в литературе нет подробного клинико-морфологического сопоставления с окончательной причиной смерти. Кроме того, описанный случай информативен для врачей в плане наблюдения пациентов с хроническим венозным застоем при сопутствующей сердечной патологии, поскольку в период пандемии такие пациенты находятся в особой опасности, так как в результате существующей гипоксии в организме в тканях наблюдаются венозный застой, плазматическое пропитывание (плазморрагия), отек, стазы в капиллярах и множественные диапедезные кровоизлияния. В паренхиматозных органах появляются дистрофические и некротические изменения, при длительном течении – в органах индурация (уплотнение), что в полной мере затрудняет их работу.
Поскольку основной мишенью вируса COVID-19 при тяжелом поражении легких являются клетки альвеолярного эпителия, в цитоплазме которых происходит его репликация, вирус непосредственно использует в качестве рецептора для интрацеллюлярного входа ACE2. Аффинность S-протеина SARS-CoV и ACE2 напрямую взаимосвязана с репликацией вируса и тяжестью заболевания. Сочетание ХРБС и хронического венозного застоя является, вероятно, еще более весомым предиктором неблагоприятного исхода COVID-19 .
Таким образом, в представленном случае научной новизной явилось крайне редкое развитие отрыва хорды створки митрального клапана при аортально-митральном пороке после инфицирования SARS-CoV-2, что явилось причиной развития острой сердечной недостаточности. Вероятно, что процесс утяжелил сопутствующий диффузный межуточный серозный миокардит (встречается достаточно редко) и фибриноидный некроз в гранулемах.
Список литературы Клинический случай инфицирования SARS-CoV-2; осложненный острым респираторным дистресссиндромом; отеком легких и сердечной недостаточностью на фоне хронического венозного застоя при хронической ревматической болезни сердца
- Ревматическая болезнь сердца: доклад Секретариата. Всемирная организация здравоохранения. Исполнительный комитет, 141. М.: Женева; 2017. URL: https://apps.who.int/iris/handle/10665/273671
- Negi P.C., Sondhi S., Rana V., Rathoure S., Kumar R., Kolte N. et al. Prevalence, risk determinants and consequences of atrial fibrillation in rheumatic heart disease: 6 years hospital based-Himachal Pradesh-Rheumatic Fever/Rheumatic Heart Disease (HP-RF/RHD) Registry. Indian Heart J. 2018;70:68-73. DOI: 10.1016/j.ihj.2018.05.013.
- Radke R.M., Frenzel T., Baumgartner H., Diller G.P. Heart. 2020;106(17):1302-1309. DOI: 10.1136/heartjnl-2020-317258.
- Zheng Y.-Y., Ma Y.-T., Zhang J.-Y., Xie X. COVID-19 and the cardiovascular system. Nat. Rev. Cardiol. 2020;17(5):259-260. DOI: 10.1038/ s41569-020-0360-5.
- Rey J.R., Jiménez Valero S., Poveda Pinedo D., Merino J.L., López-Sendón J.L., Caro-Codón J. COVID-19 y trombosis simultánea en dos arterias coronarias. Rev. Esp. Cardiol. 2020;73(8):676-678. DOI: 10.1016/j.recesp.2020.05.004.
- Inciardi R.M., Lupi L., Zaccone G., Italia L., Raffo M., Tomasoni D. et al. Cardiac involvement in a patient with Coronavirus Disease 2019 (COVID-19). JAMA Cardiology. 2020;5(7):819-824. DOI: 10.1001/ja-macardio.2020.1096.
- Bangalore S., Sharma A., Slotwiner A., Yatskar L., Harari R., Shah B. et al. ST-Segment elevation in patients with Covid-19 - A case series. N. Engl. J. Med. 2020;382(25):2478-2480. DOI: 10.1056/NE-JMc2009020.
- Wang D., Hu B., Hu C., Zhu F., Liu X., Zhang J. et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus - infected pneumonia in Wuhan, China. JAMA. 2020;323(11):1061-1069. DOI: 10.1001/jama.2020.1585.
- Коган Е.А., Березовский Ю.С., Благова О.В., Куклева А.Д., Богаче-ва Г.А., Курилина Э.В. и др. Миокардит у пациентов с COVID-19, подтвержденный результатами иммуногистохимического исследования. Кардиология. 2020;60(7):4-10. DOI: 10.18087/ cardio.2020.7.n1209.
- Принципы ведения пациентов с миокардитом: учеб. пособие; сост.: Л.В. Балеева, З.М. Галеева. Казань: КГМУ; 2017:48.
- Воробьева О.В., Ласточкин А.В. Изменения в головном мозге, легких и сердце при COVID-19 на фоне цереброваскулярной патологии. Профилактическая медицина. 2020;23(7):43-46. DOI: 10.17116/ profmed20202307143.
- Воробьева О.В., Ласточкин А.В. Клинико-морфологический случай сахарного диабета, осложненного инфарктом миокарда. Профилактическая медицина. 2020;23(3):104-107. DOI: 10.17116/ profmed202023031104.


