Клинический случай инфицирования SARS-CoV-2, осложнившийся вирусной интерстициальной пневмонией и отеком легких у пациентки с дилатационной кардиомиопатией
Автор: Воробьева О. В., Гималдинова Н. Е.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические случаи
Статья в выпуске: 2 т.38, 2023 года.
Бесплатный доступ
Резюме: COVID-19 особенно тяжело протекает у пациентов с преморбидным фоном.Цель исследования: описание клинического случая инфицирования SARS-CoV-2, осложненного двусторонней вирусной пневмонией, кардиогенным отеком легких и дилатационной кардиомиопатией (ДКМП).Клинический случай. Больная М.В., 76 лет, с 02.11.2022 г. по 03.11.2022 г. находилась на стационарном лечении в Республиканском кардиологическом диспансере с диагнозом: Двусторонняя вирусная пневмония, 75% поражения. Острый респираторный дистресс-синдром тяжелой степени. Жалобы при поступлении: на нехватку воздуха в горизонтальном положении, повышение температуры тела до 38,0 °С, сухой кашель. Проведена компьютерная томография (КТ) органов грудной клетки, определялась двусторонняя вирусная пневмония (75% поражения). Мазок ПЦР на коронавирусную инфекцию был положительный. Определение тропонина T от 02.11.2022 г.: 0,022 нг/мл. В анамнезе: гипертоническая болезнь в течение многих лет с максимальными цифрами артериального давления (АД) - 190/100 мм рт. ст., перенесенный острый инфаркт миокарда (ОИМ) передней стенки левого желудочка (ЛЖ) с подъемом сегмента SТ (20.11.2021 г.), чрескожное коронарное вмешательство (20.11.2021 г.). Появление вышеперечисленных жалоб отмечала в течение недели. На второй день стационарного лечения наступил летальный исход. Была направлена на патологоанатомическое вскрытие. В легких при гистологическом исследовании отмечалось нарушение микроциркуляции в виде эритроцитарных сладжей, стазов, распространенные ателектазы/дистелектазы. Выявлялся интраальвеолярный отек. При макроскопическом исследовании установлено, что полости сердца расширены. При гистологическом исследовании определялся крупноочаговый кардиосклероз, участки волнообразной деформации мышечных волокон миокарда. При вирусологическом исследовании секционного материала в легких, сердце обнаружена РНК SARS-CoV-2.Заключение. Вирусная инфекция COVID-19 способствовала развитию декомпенсации хронической сердечной недостаточности (ХСН) в виде нарушения ритма и кардиогенного отека легких у пациентки с ДКМП.
Covid-19, вирусная пневмония, кардиомиопатия
Короткий адрес: https://sciup.org/149142856
IDR: 149142856 | УДК: 616.127-008:[616.98:578.834.1]-06:616.24-002.17-022.6:616 | DOI: 10.29001/2073-8552-2023-38-2-253-257
A clinical case of SARS-CoV-2 infection complicated by viral interstitial pneumonia and pulmonary edema in a patient with dilated cardiomyopathy
COVID-19 is especially severe in patients with a premorbid background.Aim: To describe a clinical case of SARS-CoV-2 infection complicated by bilateral viral pneumonia, cardiogenic pulmonary edema, and dilated сardiomyopathy.Clinical case. Patient M.V., 76 years old, from 02.11.2022 to 03.11.2022 was hospitalized at the Republican Cardiological Dispensary with a diagnosis of Bilateral viral pneumonia, the percentage of damage was 75%. Acute respiratory distress syndrome, severe. Complaints at admission: lack of air in a horizontal position, fever up to 38,0 °С, dry cough. Computed tomography of the chest was performed; bilateral viral pneumonia was determined (75% of lesions). PCR smear for coronavirus infection was positive. Determination of troponin T from 02.11.2022: 0.022 ng/ml. History: hypertension for many years with maximum blood pressure of 190/100 mm Hg, acute myocardial infarction of the anterior wall of the left ventricle with ST segment elevation (November 20, 2021), percutaneous coronary intervention (November 20, 2021). The above complaints were noted within a week. On the second day of inpatient treatment, a lethal outcome occurred. She was sent for a post-mortem examination. In the lungs, histological examination revealed a violation of microcirculation in the form of erythrocyte sludge, stasis. Widespread atelectasis/dystelectasis. There was intraalveolar edema. On macroscopic examination, the cavities of the heart are enlarged.Histological examination revealed large-focal cardiosclerosis, areas of wave-like deformation of myocardial muscle fibers. Virological examination of sectional material in the lungs and heart revealed SARS-CoV-2 RNA.Conclusion. Viral infection with COVID-19 contributed to the development of decompensation of chronic heart failure in the form of arrhythmia and cardiogenic pulmonary edema in a patient with dilated cardiomyopathy.
Текст научной статьи Клинический случай инфицирования SARS-CoV-2, осложнившийся вирусной интерстициальной пневмонией и отеком легких у пациентки с дилатационной кардиомиопатией
Сердечно-сосудистые заболевания (ССЗ) остаются одной из ведущих причин смерти во всем мире и оказывают значимое влияние на качество жизни пациентов и социально-экономические аспекты. Многочисленные отчеты неизменно демонстрируют, что болезни системы кровообращения являются одними из основных факторов риска, способствующих тяжелому течению новой коронавирусной инфекции (COVID-19, CoronaVirus Disease 2019), включая более высокие риски госпитализаций [1]. Наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является вирусный COVID-ассоциированный пневмонит, альвеолит, у 3–4% пациентов зарегистрировано развитие острого респираторного дистресс-синдрома. Несмотря на наметившуюся тенденцию к снижению количества новых случаев заражения во многих странах, говорить об окончании эпидемии еще рано. Актуальность данной проблемы поддерживается за счет сохраняющегося риска вспышек заболевания, появления новых штаммов вируса. Нали- чие только ССЗ не связано с более высоким риском заражения коронавирусом, однако ассоциировано с более высоким риском осложнений при присоединении инфекции. Ухудшение течения хронических ССЗ возникает из-за декомпенсации вследствие несоответствия возросших метаболических потребностей и сниженного сердечного резерва [2–6]. В связи с несомненной актуальностью проблемы представляются результаты клинического и патоморфологического исследования инфицирования SARS-COV-2, осложненного вирусной интерстициальной пневмонией и отеком легких у пациентки с дилатационной кардиомиопатией (ДКМП).
Клинический случай. Информация о пациенте
Больная М.В., 76 лет, находилась на стационарном лечении в БУ «Республиканский кардиологический диспансер» Министерства здравоохранения Чувашской Республики. Поступила в сопровождении бригады скорой медицинской помощи. Жалобы при поступлении: на боли в правой половине грудной клетки, нехватку воздуха в горизонтальном положении, сухой кашель, повышение температуры тела до 38,0 °С. Ухудшение состояния в течение недели. В связи с нарастанием одышки была вызвана скорая помощь, проведена компьютерная томография (КТ) органов грудной клетки, где определялась картина вирусной интерстициальной пневмонии. Процент поражения легочной ткани – 75%. КТ – картина кар-диомегалии. Мазок ПЦР на коронавирусную инфекцию положительный. Госпитализирована в отделение анестезиологии-реанимации БУ «Республиканский кардиологический диспансер». Из анамнеза заболевания отмечается гипертонический анамнез в течение десяти лет с максимальными цифрами артериального давления (АД) – 190/100 мм рт. ст. (адаптирована к уровню АД 120– 130/70 мм рт. ст.). Ишемический анамнез около пяти лет, перенесенный острый инфаркт миокарда (ОИМ) передней стенки левого желудочка (ЛЖ) около года. Приступы стенокардии купируются нитроглицерином (до 3–4 таблеток в сутки), ежедневно принимает мочегонные препараты индапамид – 2,5 мг, бисопролол – 10 мг 1–2 раза в сутки, плавикс – 75 мг 1 раз в сутки.
Объективно при поступлении: общее состояние тяжелое. Кожные покровы с цианотичным оттенком, температура тела – 37,5 °С. При аускультации: дыхание проводится симметрично, жесткое, в нижних отделах ослаблено, выслушиваются хрипы, частота дыхательных движений – 34 в мин, SaО2 – 45%. Со стороны сердечно-сосудистой системы отмечаются: аритмичные, приглушенные тоны сердца, АД при поступлении – 150/95 мм рт. ст.
Данные из лабораторно-инструментальных методов исследования тропонин T (количественно): 0,022 нг/мл; прокальцитонин, в плазме крови иммунологическим методом: 0,145 нг/мл.
В общем анализе крови: повышенная скорость оседания эритроцитов (СОЭ) по Вестергрену до 67 мм/ч, лимфоцитопения (10%), лейкоцитопения (2,9 × 109/л), тромбоцитопения (161 × 109/л), повышенное содержание сегментоядерных нейтрофилов (76%). В биохимическом анализе крови: С-реактивный белок – 29,4 мг/л, глюкоза – 11,4 ммоль/л.
В общем анализе мочи определяется большое количество эритроцитов (20 в п/зр.). Скорость клубочковой фильтрации (СКФ) по CKD-EPI – 86 мл/мин/1,73 м2.
Определение РНК коронавирусов методом ПЦР (новое): положительно.
Инструментальные методы исследования
По электрокардиограмме (ЭКГ): фибрилляция предсердий, горизонтальное положение электрической оси сердца. Рубцовые изменения передне-перегородочной, передне-верхушечной, передне-боковой стенок ЛЖ.
По эхокардиографии: признаки ДКМП, локальные нарушения сократимости миокарда ЛЖ (гипокинезия всех передних сегментов ЛЖ в базальном среднем и апикальном отделах, гиперкинез задней стенки). Снижение сократительной способности миокарда ЛЖ (фракция выброса – ФВ – 30%, фракция укорочения – 25%). Гипертрофия миокарда ЛЖ. Нарушение диастолической функции ЛЖ 1 типа. Признаки увеличения полости левого предсердия, ЛЖ.
Учитывая тяжесть состояния, была начата неинвазивная вентиляция легких в режиме CPAP c PEEP (Continuous Positive Airway Pressure с Рositive Еnd-Еxpiratory Рressure) 8 см вод. ст. и фракции вдыхаемого кислорода (FiO2) 50% с периодическими сеансами прон-позиции.
Несмотря на проводимое лечение (согласно стандартам), внезапно наступил летальный исход. Была констатирована биологическая смерть пациентки. Выставлен заключительный клинический диагноз. Основное заболевание: Новая коронавирусная инфекция, подтвержденная, тяжелое течение. Осложнения основного заболевания: Двусторонняя вирусная пневмония, 75% поражения. Острый респираторный дистресс-синдром тяжелой степени (Общество специалистов по сердечной недостаточности). Внезапная остановка кровообращения по типу асистолии. Реанимационные мероприятия. Отек легких. Сопутствующее заболевание: ишемическая болезнь сердца (ИБС): Стенокардия напряжения, ФК III (по функциональной классификации Нью-Йоркской ассоциации сердца (NYHA). Постинфарктный кардиосклероз (ОИМ передней стенки ЛЖ с подъемом сегмента SТ от 20.11.2021 г.). Стенозирующий атеросклероз коронарных артерий. Осложнение: Хроническая сердечная недостаточность: (ХСН) II Б с ФВ 30%, ФК IV. ДКМП. Сердечная астма. Гипертоническая болезнь, III cтадия, контролируемая. Целевой уровень АД – менее 130/80 мм рт. ст. СКФ по CKD-EPI – 86 мл/мин/1,73 м2. Направлена на патологоанатомическое вскрытие.
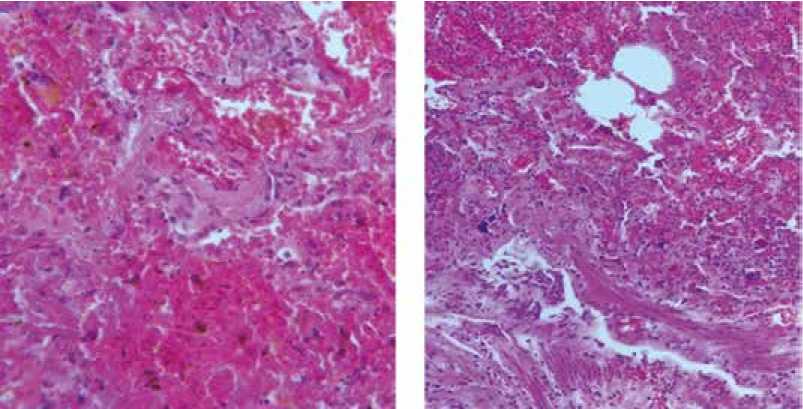
При секционном исследовании установлено, что легкие неравномерно расправлены, границы сердца расширены. В плевральных полостях с двух сторон по 200,0 мл прозрачной розово-желтоватой жидкости. Гистологически отмечено нарушение микроциркуляции в виде эритроцитарных сладжей, стазов; ателектазы/ди-стелектазы, интраальвеолярный отек; фрагменты гиалиновых мембран. В просветах альвеол определяются слущенные альвеолоциты, макрофаги, скопления лейкоцитов, эритроцитов. Часть альвеол заполнена отечной жидкостью, в других выявлены скопления сидерофагов с гемосидерином (рис. 1).
Полость перикарда содержит до 100 мл светлой прозрачной жидкости. Размеры сердца – 13,0 × 9,0 × 6,0 см. Толщина миокарда ЛЖ – 1,9 см, правого желудочка – 0,4 см, масса сердца – 550 г, полости левого предсердия и желудочка увеличены. Коронарные артерии с циркулярно утолщенными стенками, режутся с хрустом, просвет правой сужен на – 60%, левой – на 80%. В просвете левой коронарной артерии выявляется стент, просвет его проходим. Полости сердца расширены, в них темно-красные свертки крови мягко-эластической консистенции. Миокард на разрезах дряблый, с белесоватыми прожилками. Гистологически определяется крупноочаговый кардиосклероз, неравномерное кровенаполнение миокарда, неравномерно выраженный отек межмышечной стромы (рис. 2), гемосидерин. Выявляется неравномерно выраженная гипертрофия кардиомиоцитов, очаги фрагментации, участки волнообразной деформации мышечных волокон миокарда.
Определяется мускатный фиброз печени с центролобулярными некрозами. Гистологически в печени полнокровны вены и синусоиды в центральной зоне долек; очаги диапедезных кровоизлияний, дискомплексация печеночных балок, некроз гепатоцитов. В перипорталь-ной зоне долек – гепатоциты в состоянии жировой дистрофии.
Результат вирусологического исследования секционного материала: РНК коронавируса SARS-CoV-2 обнаружена в ткани легкого, сердца.
а
b
Рис. 1. Микроскопическая картина изменений в легких: а – b . эритроциты в просветах альвеол, гемосидерин, участки склероза. Окраска гематоксилином и эозином, × 400
Fig. 1. Microscopic picture of changes in the lungs: a – b . erythrocytes in the lumen of the alveoli, hemosiderin, areas of sclerosis. Stained with hematoxylin and eosin, × 400
а
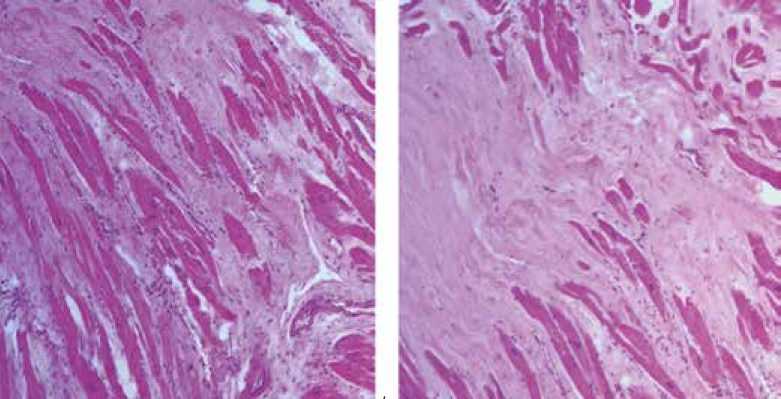
Рис. 2. Микроскопическая картина изменений в сердце: а-b. участки гипертрофированных кардиомиоцитов с гиперхромными ядрами, постинфарктный кардиосклероз. Окраска гематоксилином и эозином, × 400
Fig. 2. Microscopic picture of changes in the heart: a-b. areas of hypertrophied cardiomyocytes with hyperchromic nuclei, postinfarction cardiosclerosis.
Stained with hematoxylin and eosin, × 400
Выставлен патологоанатомический диагноз. Основное заболевание: Комбинированное заболевание: 1. Новая коронавирусная инфекция COVID-19 (Результат вирусологического исследования секционного материала: РНК коронавируса SARS-CoV-2 обнаружена в ткани легкого, сердца). 2. Хроническая ИБС: крупноочаговый постинфарктный кардиосклероз, стенозирующий атеросклероз в стадии атероматоза и кальциноза коронарных артерий, дилатация полостей сердца. Осложнения основного заболевания: Двусторонняя вирусная интерстициальная пневмония. Острый респираторный дистресс-синдром взрослых. Кардиогенный отек легких. ХСН, декомпенсация: хронический венозный застой: гемосидероз легких, мускатный фиброз печени с мелкоочаговыми единичными центролобулярными некрозами, индурация селезенки, гидроперикард (100 мл), двусторонний гидроторакс
(по 200 мл), анасарка. Сопутствующие заболевания: Гипертоническая болезнь с поражением сердца: гипертрофия миокарда ЛЖ (1,9 см).
Обсуждение
В литературе описываются случаи фульминантного течения короновирусной инфекции с развитием осложнений со стороны сердечно-сосудистой системы [6–8]. ДКМП – этиологически гетерогенное заболевание миокарда, которое является одной из главных причин сердечной недостаточности. Больные с ДКМП составляют от 26 до 60% всех пациентов с кардиомиопатиями. В генезе ДКМП имеет значение взаимодействие нескольких факторов: воздействие экзогенных факторов (вирусная инфекция, алкоголь) и аутоиммунные нарушения [9].
Несмотря на то, что достаточно много информации об осложнениях со стороны сердечно-сосудистой системы, актуальность клинико-морфологических сопоставлений не теряет своей значимости, поскольку позволяет выявить критерии повреждений в органах при новой коронавирусной инфекции. В данном клиническом случае вирусная инфекция COVID-19 усугубила течение ДКМП, осложнившееся нарушением ритма и возникновением кардиогенного отека легких [5]. У пациентки имела место декомпенсация ХСН с хроническим венозным застоем: гемосидероз легких, мускатный фиброз печени с центролобулярными некрозами, гидроперикард, двусторонний гидроторакс, анасарка.
Миокардиальное/кардиальное повреждение при COVID-19 связано с дыхательной дисфункцией и гипок- сией (окислительный стресс, внутриклеточный ацидоз и повреждение митохондрий), приводящее к повреждению кардиомиоцитов. Возникающий дисбаланс между возросшими метаболическими потребностями и снижением сердечного резерва привели к развитию острой сердечно-сосудистой недостаточности. Преимущественно при заболеваниях сердца или сосудов как осложнение острой сердечной недостаточности может возникнуть кардиогенный отек легких, что связано с повышением гидростатического давления и накоплением жидкости в интерстициальном и/или альвеолярном пространстве легких [8].
Таким образом, предиктором плохого прогноза и причиной смерти пациентки 76 лет явилось наличие тяжелой сердечно-сосудистой патологии, которое усугубилось на фоне двусторонней вирусной интерстициальной пневмонии.
Список литературы Клинический случай инфицирования SARS-CoV-2, осложнившийся вирусной интерстициальной пневмонией и отеком легких у пациентки с дилатационной кардиомиопатией
- Бунова С.С., Охотникова П.И., Скирденко Ю.П., Николаев Н.А., Осипова О.А., Жернакова Н.И. COVID-19 и сердечно-сосудистая коморбидность: поиск новых подходов к снижению смертности. Кардиоваскулярная терапия и профилактика. 2021;20(4):2953.
- Мамедов М.Н., Родионова Ю.В., Явелов И.С., Смирнова М.И., Дудинская Е.Н., Потиевская В.И. Коронавирусная инфекция с точки зрения междисциплинарного подхода. Круглый стол. Кардиоваскулярная терапия и профилактика. 2021;20(3):2849.
- Воробьева О.В., Ласточкин А.В. Клинико-морфологический случай сахарного диабета, осложненного инфарктом миокарда. Профилактическая медицина. 2020;23(3):104-107.
- Воробьева О.В., Романова Л.П. Клинический случай инфицирования SARS-CoV-2 с развитием острого инфаркта миокарда, миомаляции и гемоперикарда. Профилактическая медицина. 2022;25(6):75-79.
- Milla-Godoy G.C., Park R., Jiang W., Hartkopf M.W., Treadwell T. Fulminant COVID-19-associated myocarditis in an otherwise healthy female. Cureus. 2021;13(1):e12736.
- Liu J., Deswal A., Khalid U. COVID-19 myocarditis and long-term heart failure sequelae. Curr. Opin. Cardiol. 2021;36(2):234-240.
- Guerra M.A.R., Lappot R., Urena A.P. COVID-induced fulminant myocarditis cureus. 2022;14(4):e23894.
- Ware L.B., Matthay M.A. Clinical practice. Acute pulmonary edema. N. Engl. J. Med. 2005;353(26):2788-2796.
- Piano M.R. Alcoholic cardiomyopathy: is it time for genetic testing? J. Am. Coll. Cardiol. 2018;71(20):2303-2305.


