Клинический случай эндоваскулярного лечения пациента с синдромом Мэй-Тернера
Автор: Парфенов И.П., Струценко М.В., Багирян М.С., Абугов С.А., Фомин В.С.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 1 (75), 2021 года.
Бесплатный доступ
Синдром Мэй-Тернера (May-Thurner syndrome) (СМТ) - заболевание, характеризующееся передавливанием левой общей подвздошной вены малого таза правой подвздошной артерией. Клинически проявляется постоянной тазовой болью, а также болью в левой нижней конечности. Одним из самых частых симптомов данного синдрома следует считать отёки левой нижней конечности. Особенность данного заболевания в том, что клиническая картина не всегда специфична и часто маскируется за венозной недостаточностью нижних конечностей. Поэтому важно определить основную причину заболевания и провести весь комплекс необходимого обследования.Традиционные открытые хирургические вмешательства в этом направлении на сегодняшний день практически не используются из-за своей травматичности и долгого реабилитационного периода, уступив место более безопасному и эффективному методу лечения компрессии подвздошных вен - эндоваскулярному венозному стентированию. Первое успешное стентирование подвздошной вены выполнили еще в 1995 году. Таким образом, тактика лечения синдрома Мэй-Тернера эволюционировала и на сегодняшний день в качестве основного метода лечения предпочтение отдается эндоваскулярному лечению. Благодаря венозной ангиопластике и стентированию удается достигать необходимого клинического результата малотравматично и быстро.
Эндоваскулярное лечение, стентирование, ангиопластика, экстравазальная компрессия, синдром мэй-тернера
Короткий адрес: https://sciup.org/142230010
IDR: 142230010 | УДК: 616.147, | DOI: 10.17238/issn2072-3180.2021.1.101-105
Clinical case of endovascular treatment of a patient with May-Turner syndrome
May-Thurner syndrome (CMT) is a disease characterized by compression of the left common iliac vein of the small pelvis by the right iliac artery. Clinically manifested by persistent pelvic pain as well as pain in the left lower extremity. One of the most common symptoms of this syndrome which should be considered is an edema of the left lower limb. The peculiarity of this disease is that the clinical picture is not always specific and is often masked by venous insufficiency of the lower extremities. Therefore, it is important to determine the main cause of the disease and conduct the entire complex of the necessary additional examination. Traditional open surgical interventions in this direction are practically not used today due to their trauma and long rehabilitation period, giving way to a safer and more effective method of treating the compression of the iliac veins - endovascular venous stenting. The first successful stenting of the iliac vein was performed back in 1995. Thus, the tactics of treating May-Turner syndrome have evolved and today, endovascular treatment is preferred as the main method of treatment. Thanks to venous angioplasty and stenting, it is possible to achieve the required clinical result in a low-traumatic and fast manner.
Текст научной статьи Клинический случай эндоваскулярного лечения пациента с синдромом Мэй-Тернера
Синдром Мэй–Тернера (May–Thurner syndrome) (СМТ) — сложно диагностируемое заболевание, характеризующееся передавливанием левой подвздошной вены малого таза правой подвздошной артерией.
Клинически данный синдром может себя не проявлять долгие годы. Если же у пациента появляется постоянная тазовая или тестикулярная боль, а также боль в левой нижней конечности, то в диагностической концепции следует заподозрить синдром Мэй–Тернера. Одним из типичных симптомов данного синдрома следует считать отёки левой нижней конечности. Также СМТ может проявляться эректильной дисфункцией и быть причиной бесплодия на фоне напряженного варикоцеле. Особенно тяжелые последствия данный синдром несет для пациентов с мультифокальным поражением артериального русла вследствие развития тяжелых артериальных и венозных осложнений [13–15].
На сегодняшний день оптимальным методом лечения у таких пациентов является ангиопластика и стентирование пораженной подвздошной вены для предотвращения компрессии и сохранения полноценного венозного оттока от нижней конечности и органов малого таза [2].
Нами предлагается клиническое наблюдение успешного применения малоинвазивных эндоваскулярных технологий в коррекции СМТ у пациента 42 лет.
Клиническое наблюдение
Мужчина 42 лет предъявлял жалобы на тянущую боль в области малого таза в течение 5 лет. За месяц до госпитализации появилась наросла и тестикулярная боль, преимущественно слева. С этих пор была отмечена периодическая эректильная дисфункция, что вынудило обратиться за медицинской помощью.
На амбулаторном приёме обращали на себя внимание специфические жалобы в сочетании с болями в левой половине мошонки, увеличение в диаметре левого бедра, окружность которого превышало правое на 12 см.
По данным УЗДГ вен нижних конечностей и малого таза выявлено, что левая ОПВ (общая подвздошная вена) впадает в НПВ (нижняя полая вена) под углом 90° и несколько расширена в месте перехода в НПВ.
На основании клинико-инструментальной картины был заподозрен синдром Мэй–Тернера. Для подтверждения диагноза пациенту выполнена МР-ангиография органов брюшной полости и малого таза с контрастированием (рис. 1), где было выявлено резкое сужение проксимальной части левой ОПВ до 3–4 мм за счет её компрессии между поясничными позвонками сзади и правой общей подвздошной артерией спереди на протяжении 1–2 см. Дистальнее места компрессии просвет левой ОПВ составлял 16 мм.

Рис. 1. МР-ангиография. Сдавление левой ОПВ
Учитывая вышеописанные жалобы и симптомы СМТ, пациенту было решено выполнить эндоваскулярное венозное стентирование левой ОПВ, для чего он был 15 января 2021 года госпитализирован в стационар ГБУЗ ГКБ им. В.В. Вересаева ДЗМ.
В день госпитализации после кратковременной подготовки больной подан в рентгеноперационную, где под местной анестезией в правую общую бедренную вену установлен интродьюсер 6F. В левую общую бедренную вену установлен интродьюсер 8F. Выполнены флебограммы правой и левой ОПВ с четким определением места бифуркации и впадения в нижнюю полую вену. Подтверждена компрессия левой ОПВ (рис. 2).
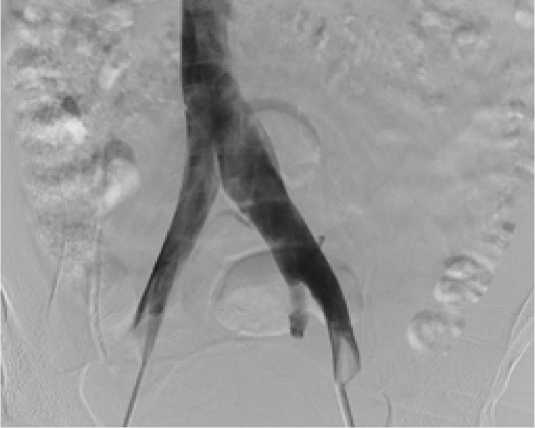
Рис. 2. Флебография подвздошных вен. Сдавление левой общей подвздошной вены (ОПВ) правой общей подвздошной артерией (ОПА)
По жесткому диагностическому проводнику к месту компрессии левой ОПВ с выходом в НПВ позиционирован и имплантирован венозный стент Wallstent-UNI 16×40 мм (Boston Scientific, США). Проведена постдилатация стентированного сегмента баллонным катетером 18×40 мм с достижением хорошей аппозиции стента к стенкам сосуда. При контрольной флебографии выявлено отсутствие компрессии левой ОПВ и удовлетворительный ток контрастного вещества через стентированный сегмент в НПВ без заполнения поперечно-тазовых коллатералей (рис. 3). Инструменты извлечены, гемостаз мануальной компрессией.
В раннем послеоперационном периоде (на следующие сутки после вмешательства) пациент отметил полное отсутствие тазовой боли. Был выписан в удовлетворительном состоянии через сутки после операции. Даны рекомендации контроля УЗДГ вен через месяц после вмешательства и антикоагулянтная терапия в течение 12 мес. (ксарелто — 20 мг 1 р/сут 12 мес.).
На контрольном УЗДГ вен малого таза через месяц после вмешательства отмечена полная проходимость стентированного сегмента, отсутствие компрессии в зоне перекреста левой ОПВ и правой ОПА.
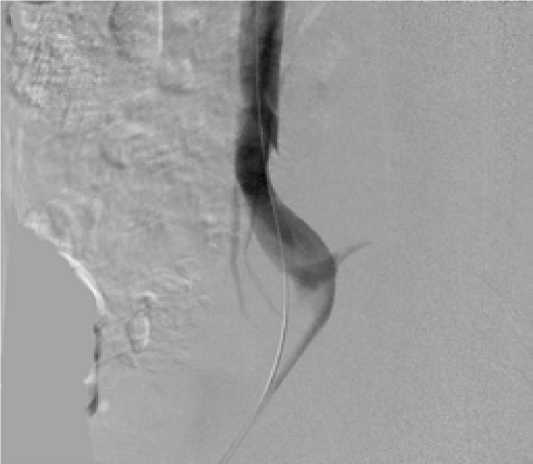
Рис. 3. Результат стентирования — отсутствие компрессии вены в зоне перекреста с общей подвздошной артерией (ОПА)
При осмотре у пациента отмечен регресс отека левой нижней конечности в области бедра с дельтой между окружностью правого бедра в 3 см. Жалоб на тазовую боль пациент с момента выполнения не предъявляет, имеется регулярная эрекция. Пациент полностью вернулся к своему полноценному ритму жизни.
Обсуждение
В 1957 году May R. и Thurner J. описали состояние, при котором хроническая пульсация вышележащей правой ОПА приводит к образованию шпор вдоль стенки левой ОПВ [1, 6, 13]. Хроническая травма, вызванная этими пульсирующими силами, со временем может привести к накоплению эластина и коллагена с разрастанием интимы. Переднезадний диаметр левой ОПВ сужается, а поперечный — расширяется. Сужение ОПВ приводит нарушению венозного возврата из вен нижних конечностей (рис. 4).
В доступной литературе не отмечено полового диморфизма, а также расовой принадлежности при развитии СМТ. Компрессия левой ОПВ часто манифестирует на фоне таких триггерных факторов, как длительная иммобилизация, обезвоживание, хирургическое вмешательство, приём гормональных препаратов (таких, как: противозачаточные таблетки, тестостерон и стероиды), а также имеет генетическую детерминанту. Осложнение множества факторов увеличивает риск тромбоза глубоких вен (ТГВ) [4].
Считается, что частота гемодинамически значимого сдавления левой ОПВ приходится на 1/3 населения. Оба пола одинаково страдают [7]. Однако частота синдрома Мэй–Тернера, включаю- щего различные степени отека, тяжести и боли в левой ноге, до конца неизвестна и колеблется в пределах 18–49% у пациентов с тромбозом глубоких вен (ТГВ) левой нижней конечности [5, 8, 13]. Общая относительная частота встречаемости СМТ неиз- вестна, поскольку у многих пациентов симптомы отсутствуют.
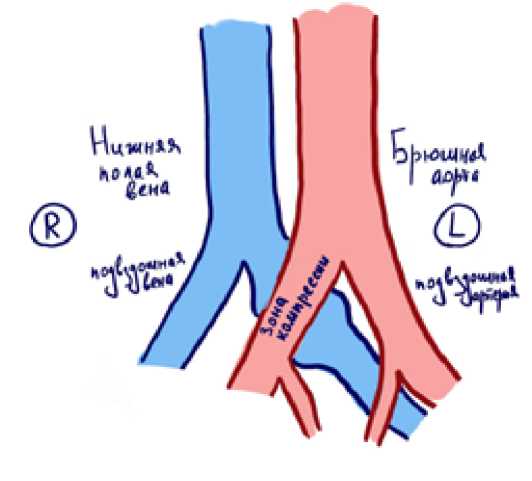
Рис. 4. Анатомия сдавления левой ОПВ правой ОПА
Самый крупный мета-анализ, включающий 1046 пациентов, перенесших тромболизис по поводу тромбообразования в подвздошно-бедренной системе, выявил компрессию подвздошной вены у 46% пациентов [3, 10, 15].
Традиционные хирургические вмешательства в этом направлении на сегодняшний день канули в лету, уступив место более безопасному и эффективному методу лечения компрессии подвздошных вен — эндоваскулярному венозному стентированию.
Первое успешное стентирование подвздошной вены выполнили Berger A. et al. [2] в 1995 году. В их первоначальном исследовании через шесть месяцев наблюдения все пациенты оставались бессимптомными, а стент оставался открытым. С тех пор было проведено множество исследований, посвященных краткосрочным и долгосрочным показателям проходимости стентов у пациентов с СМТ. Почти все эти исследования показали успешную первичную проходимость 80–95% с улучшением клинических симптомов [9, 12].
Наиболее частый вариант, наблюдаемый при синдроме Мэй–Тернера, это сдавление левой подвздошной вены между поясничными позвонками сзади и правой общей подвздошной артерией спереди.
На сегодняшний день имеется целый ряд описанных вариантов компрессии:
-
– компрессия левой общей подвздошной вены правой общей подвздошной артерией;
-
– компрессия левой общей подвздошной вены левой внутренней подвздошной артерией;
-
– компрессия правой общей подвздошной вены правой внутренней подвздошной артерией;
-
– компрессия нижней полой вены правой общей подвздошной артерией.
В 1992 г. D. Kim и соавт. описали 3 клинические стадии течения этого заболевания:
-
I стадия — бессимптомное течение;
-
II стадия — развитие шпор в просвете вены с явлениями хронической венозной недостаточности;
-
III стадия — развитие илиофеморальных тромбозов [12].
Показанием к эндоваскулярной операции у данной категории пациентов следует считать сочетание следующих признаков подвздошной венозной компрессии:
-
• выраженных симптомов со стороны тазовых органов (боли, дизурии, эректильной дисфункции);
-
• двустороннего и/или рецидивного варикоцеле;
-
• варикозного расширения вен предстательной железы (ПЖ) II–III степени (максимальный диаметр вен ПС >5 мм);
-
• компрессии подвздошных вен по данным МРТ и флебографии;
-
• наличие коллатеральных ветвей подвздошных вен по данным флебографии [15].
Важно помнить, что особенность синдрома Мэй–Тернера в том, что клиническая картина не всегда специфична и часто маскируется за венозной недостаточностью нижних конечностей. Поэтому важно определить основную причину заболевания и провести весь комплекс обследования для подтверждения синдрома венозной компрессии.
Таким образом, стойкий отек левой ноги может быть вызван синдромом Мэй–Тернера, особенно у молодых пациентов. Этот диагноз подтверждается флебографией восходящей подвздошной вены, МРТ или МСКТ, где видна компрессия подвздошной вены. Механическое сжатие должно быть снято до начала ТГВ и венозной недостаточности [7].
Тактика лечения синдрома Мэй–Тернера эволюционировала за последние годы, и в качестве основного метода предпочтение отдается эндоваскулярному вмешательству. Благодаря венозному стентированию удается достичь необходимого клинического результата малотравматично, быстро [2, 13]. Пациент на следующий день после вмешательства может вернуться к трудовой деятельности. При раннем распознавании и агрессивном лечении синдром Мэй–Тернера может быть хорошо управляемым заболеванием.
Заключение
На основании собственного успешного первого опыта и анализа отечественной и зарубежной литературы считаем аб- солютно оправданным применение венозных эндоваскулярных технологий у пациентов с клинико-инструментальной картиной синдрома Мэй–Тернера как в случае бессимптомного, так и клинически значимого течения болезни. В результате применения подобных технологий удается не только адекватно и с отличными отдаленными результатами добиться клинической ремиссии заболевания, но и в скорейшем порядке вернуть пациентов к полноценной жизни.
Список литературы Клинический случай эндоваскулярного лечения пациента с синдромом Мэй-Тернера
- May R., Thurner J. The cause of the predominantly sinistral occurrence of thrombosis of the pelvic veins. Angiology, 1957, No. 8, рр. 419–427. https://doi.org/10.1177/000331975700800505
- Berger A., Jaffe J.W., York T.N. Iliac compression syndrome treated with stent placement. J. Vasc. Surg., 1995, No. 21, рр. 510–414. https://doi.org/10.1016/S0741-5214(95)70295-4
- Oguzkurt L., Ozkan U., Tercan F. et al. Ultrasonographic diagnosis of iliac vein compression (May–Thurner) syndrome. Diagn. Interv. Radiol., 2007, No. 13, рр. 152–155.
- Kibbe M.R., Ujiki M., Goodwin A.L. et al. Iliac vein compression in an asymptomatic patient population. J. Vasc. Surg., 2004, No. 39, рр. 937–943. https://doi.org/10.1016/j.jvs.2003.12.032
- Raju S., Neglen P. High prevalence of nonthrombotic iliac vein lesions in chronic venous disease: a permissive role in pathogenicity. J. Vasc. Surg., 2006, No. 44, рр. 136–143, discussion 144. https://doi.org/ 10.1016/j.jvs.2006.02.065
- Ibrahim W., Al Safran Z., Hasan H. et al. Endovascular management of May–Thurner syndrome. Ann. Vasc. Dis. 2012, No. 5, рр. 217–221.
- Raju S. Treatment of iliac-caval outflow obstruction. Semin. Vasc. Surg., 2015, No. 28, рр. 47–53. https://doi.org/10.1053/j.semvascsurg. 2015.07.001
- Brinegar K.N., Sheth R.A., Khademhosseini A. et al. Iliac vein compression syndrome: Clinical, imaging and pathologic findings. World J. Radiol., 2015, No. 7, рр. 375–381. https://doi.org/10.4329/wjr.v7.i11.375
- Hager E.S., Yuo T., Tahara R. et al. Outcomes of endovascular intervention for May-Thurner syndrome. J. Vasc. Surg. Venous Lymphat. Disord., 2013, No. 1, 270–275. https://doi.org/10.1016/j.jvsv.2012.11.002
- Patel N.H., Stookey K.R., Ketcham D.B. et al. Endovascular management of acute extensive iliofemoral deep venous thrombosis caused by May–Thurner syndrome. J. Vasc. Interv. Radiol., 2000, No. 11, рр. 1297–1302. https://doi.org/10.1016/S1051-0443(07)61304-9
- Metzger P.B., Rossi F.H., Kambara A.M. et al. Criteria for detecting significant chronic iliac venous obstructions with duplex ultrasound. J. Vasc. Surg. Venous Lymphat., 2016, No. 4(1), рр. 18–27.
- M-Grace Knuttinen, Sailendra Naidu, Rahmi Oklu, Scott Kriegshauser, William Eversman, Lisa Rotellini, Patricia E. Thorpe. May–Thurner: diagnosis and endovascular management. Cardiovascular Diagnosis and Therapy, 2017, No. 7 (Suppl. 3), рр. 159–164. https://doi.org/10.21037/cdt.2017.10.14
- Baron H.C., Shams J., Wayne M. Iliac vein compression syndrome: a new method of treatment. Am. Surg., 2000, No. 66 (7), рр. 653–655.
- Bozkaya H., Cinar C., Ertugay S. Endovascular Treatment of Iliac Vein Compression (May–Thurner) Syndrome: Angioplasty and Stenting with or without Manual Aspiration Thrombectomy and Catheter-Directed Thrombolysis. Ann. Vasc. Dis., 2015, No. 8(1), рр. 21–28.
- Жуков О.Б., Уколов В.А., Сниткин В.М., Бабушкина Е.В., Евдокимов В.В. Синдром Мэя–Тернера у мужчин. Ангиология и генитальная хирургия, 2017. Т. 18. С. 39–47.


