Клинический случай неходжкинской лимфомы подвздошной кишки, осложненной инвагинационной кишечной непроходимостью
Автор: Тарасенко С.В., Натальский А.А., Афтаев В.Б., Песков О.Д., Зайцев О.В., Кочуков В.П., Прус С.Ю., Кузьменко Л.В., Карпечкин М.О.
Журнал: Хирургическая практика @spractice
Статья в выпуске: 1, 2018 года.
Бесплатный доступ
За последнее десятилетие наблюдается неуклонный рост заболеваемости неходжкинскими лимфомами. Первичное поражение желудочно- кишечного тракта выявляется у 2/3 больных. Наиболее часто по гистологической структуре это В-крупноклеточные лимфомы, поражающие желу- док, тонкий и толстый кишечник. Наиболее часто лимфомы, поражающие кишечник, выявляются у мужчин работоспособного возраста. В 60-70% неходжскинские лимфомы осложняются обтурационной кишечной непроходимостью, в то время как инвагинационная кишечная непроходимость встречается довольно редко. В данной статье описан случай неходжкинской лимфомы подвздошной кишки, осложненный инвагинационной кишечной непроходимостью.
Неходжскинские лимфомы, инвагинационная кишечная непроходимость
Короткий адрес: https://sciup.org/142221829
IDR: 142221829 | УДК: 616.34-006.441 | DOI: 10.17238/issn2223-2427.2018.1.18-21
The clinical case of non-Hodgkin's lymphoma of the ileum, complicated by intussusception intestinal obstruction
Over the past decade there has been a steady increase in the incidence of non-Hodgkin’s lymphomas. The primary lesion of the gastrointestinal tract is detected in 2/3 of the patients. The most common histological structure is B-large cell lymphomas that affect the stomach, small and large intestine. Most often, lymphomas that affect the intestine are revealed in men of working age. In 60-70%, non-Hodgkin’s lymphomas are complicated by obstructive intestinal obstruction, while intussusception is rare. This article describes the case of non-Hodgkin’s lymphoma of the ileum complicated by intussusception with intestinal obstruction.
Текст научной статьи Клинический случай неходжкинской лимфомы подвздошной кишки, осложненной инвагинационной кишечной непроходимостью
В последнее десятилетие отмечается неуклонная тенденция к увеличению заболеваемости неходжкинскими лимфомами. Наиболее выраженный рост заболеваемости отмечается в экономически развитых странах, где за последние 20 лет заболеваемость увеличилась более чем на 50% и продолжает увеличиваться на 3-7% ежегодно. Неходжкинские лимфомы – это неоднородная группа злокачественных новообразований, в основе которых лежит лимфопролиферативный процесс. Неходжкинские лимфомы отличаются друг от друга по морфологическому, гистологическому строению, по течению клинической картины, по проводимому лечению. Наиболее
-
a E-mail: lorey1983@mail.ru
часто неходжкинские лимфомы первоначально проявляются в виде поражения периферических или висцеральных лимфоузлов. Приблизительно в 40% случаев выявления не-ходжкинских лифом первично поражается желудочно-кишечный тракт (ЖКТ), что составляет 7-10% от всех новообразований ЖКТ.
Наиболее часто неходжкинская лимфома ЖКТ является первичным поражением, а примерно в 30% случаев является вторичным метастатическим поражением органов желудочно-кишечного тракта [1]. Лимфомы, поражающие ЖКТ чаще встречаются у мужчин. Наибольшая заболеваемость отмечается в возрасте 50-70 лет.
Частота поражения органов ЖКТ неходжкинскими лимфомами: желудок (94,3-74,4%), тонкая кишка (12.8-45%), толстая кишка (6-22%). У подавляющего числа пациентов (96%) в опухолевый процесс вовлекается один отдел пищеварительного тракта, только у 4% обнаруживают поражение двух и более отделов [2].
Из всех неходжкинских лимфом (НХЛ), которые поражают ЖКТ 90% составляют В-клеточные опухоли, которые подразделяются на индолентные, агрессивные, высокоагрессивные формы. При НХЛ тонкой кишки преобладает диффузная В-крупноклеточная лимфома (26-69%). В 25-50% случаев обнаруживается лимфома IPSID-типа (иммунопролифера-тивное заболевание тонкой кишки), характерное только для тонкой кишки. Различные морфологические варианты НХЛ толстой кишки встречаются со следующей частотой: диффузная В-крупноклеточная лимфома 47-81%, Т-клеточная 5,8-17,9%, из клеток зоны мантии 9-17%, MALT- 6%, фолликулярная 5%, Беркитта 3%.
Проявления лимфом с различной локализацией в органах ЖКТ крайне разнообразны, и установить какие-либо высоко специфические признаки практически невозможно [3]. Трудность диагностики заключается в том, что клинические проявления отсутствуют, а общее состояние больного длительное время остается удовлетворительным. По мере развития опухоли у большинства пациентов основными симптомами являются боль в животе, рвота, кахексия. Современная диагностика неходжкинских лимфом ЖКТ предусматривает проведение эндоскопической биопсии, эндоскопического ультразвукового исследования, КТ, МРТ, позитронно-эмиссионная томография или гибридные ПЭТ-КТ с использованием, в том числе, новых индикаторов ПЭТ, таких как 18F-фтор-тимидина [4]. Гистологический диагноз лимфом ЖКТ верифицируется только при наличии четких морфологических признаков заболевания, а также при использовании методов иммуногистохимии и данных молекулярно-ге-нетическгого исследования [2].
Для подтверждения диагноза первичной лимфомы ЖКТ используют критерии Доусона, которые включают в себя наличие или отсутствие пораженных периферических лимфатических узлов, наличие или отсутствие увеличенных лимфатических узлов средостения, изменения гематологических показателей периферической крови, возможное наличие во время лапаротомии видимого поражения кишечника и регионарных лимфатических узлов, а также отсутствие поражения печени и селезенки.
На любой стадии заболевание может осложниться кровотечением, стенозом, перфорацией непосредственно в зоне опухолевого поражения. Указанные симптомы могут стать причиной летального исхода у 12-19% больных. Наиболее частое проявление запущенного злокачественного процесса ЖКТ является кишечная непроходимость.
Клинический случай. Больной М., 35 лет поступил во 2-е хирургическое отделение ГБУ РО ГК БСМП 02.11.2017 с клиникой острой кишечной непроходимости. При поступлении предъявлял жалобы на схваткообразные боли в животе, преимущественно в правых отделах, тошноту, рвоту, слабость. Считает себя больным с 31.10.2017, когда появились тошнота, затем присоединились схваткообразные боли в животе. В анамнезе у пациента хронический вирусный гепатит С, хронический панкреатит. При осмотре общее состояние больного средней степени тяжести. Кожные покровы бледные, влажные. Язык влажный, чистый. Живот вздут, симметричный, участвует в акте дыхания. Аускультативно перистальтика вялая. При пальпации болезненный во всех отделах, симптомы раздражения брюшины положительные, отмечается шум плеска. Физиологические отправления нарушены. При поступлении лейкоциты крови 11,7* 10 9/л. Выполнено УЗИ брюшной полости: печень однородная в пределах осмотренного, желчный пузырь 67х33 мм, стенка 3 мм, конкременты не определяются. Холедох 3 мм. Протоки не расширены. Головка поджелудочной железы не просматривается. Петли кишечника расширены до 30 мм, в них жидкое содержимое, между петлями жидкое содержимое. Рентгеноскопия органов брюшной полости: Свободный газ в брюшной полости не определяется. В мезогастрии слева множественные пнев-матезированные петли тонкой кишки с горизонтальными уровнями жидкости. Пневматоз толстой кишки отсутствует. Заключение: механическая тонкокишечная непроходимость II степени. Больному проведена предоперационная подготовка. Состояние больного без положительной динамики. Боли в животе не уменьшились, была рвота, сохранялись вздутие и вялая перистальтика. По экстренным показаниям больной взят в операционную. Под эндотрахеальным наркозом произведена пункция брюшной полости иглой Вереша. Наложен карбоксиперитонеум. В классической точке поставлен троакар 10 мм, введен лапароскоп. При осмотре, во всех отделах брюшной полости темный прозрачный выпот. Петли тонкой и ободочной кишки раздуты. Илеоцекальный угол визуально не определялся, но отмечалось утолщение восходящего отдела ободочной кишки. Выявить причину и локализацию непроходимости не удалось. Произведена конверсия. Верхнесрединная лапаротомия. При пальпации, восходящий отдел ободочной кишки утолщен, уплотнен. При дальнейшем осмотре обнаружена инвагинация подвздошной кишки в ободочную. Инвагинация устранена, высвобожден участок подвздошной кишки длиной 30 см – признан жизнеспособным. В терминальном отделе подвздошной кишки на расстоянии 4 см от илеоцекального угла обнаружено пупковидное втяжение стенки, при пальпации определяется опухолевидное образование, перекрывающее просвет подвздошной кишки (Рис. 1). Выполнена энтеротомия над пальпируемым образованием, иссечение опухоли с прилежащим краем подвздошной кишки (Рис. 2). Наложена петлевая илеостома. Санация и дренирование брюшной полости.
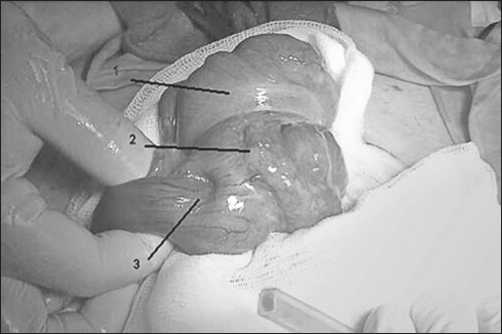
Рисунок 1. Дезинвагинированный участок подвздошной кишки.
1. Слепая кишка; 2. Дезинвагинированная подвздошная кишка;
3. Неходжкинская лимфома (пупковидное втяжение стенки кишки)
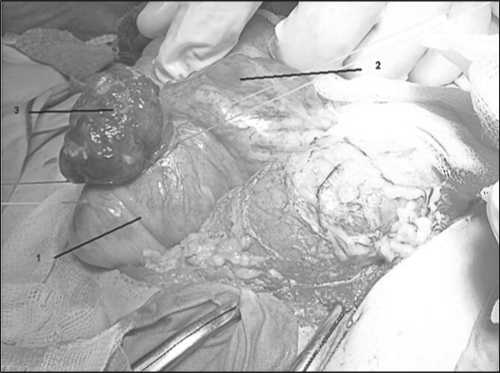
Рисунок 2. Энтеротомия над пальпируемой опухолью.
1. Подвздошная кишка. 2.Слепая кишка.
3. Неходжкинская лимфома.
Выполнено патологогистологическое исследование: в исследуемых объектах тонкой кишки обнаружена неходжкин-ская лимфома.
В послеоперационном периоде были осложнения в виде нагноения послеоперационной раны и подкожной эвентра-ции. Проводилась антибактериальная и обезболивающая терапия, ежедневные перевязки раны. Дренажи удалены на 4-е сутки. Швы сняты на 14-е сутки. Заживление раны первичным натяжением. Больной выписан в удовлетворительном состоянии на амбулаторное лечение по месту жительства. Рекомендовано ограничение физической нагрузки в течение месяца, наблюдение у онколога, МРТ брюшной полости через 4 недели.
Таким образом, представленный клинический случай подтверждает трудности клинической, инструментальной и лабораторной диагностики осложненных форм неходжкин-ских лимфом подвздошной кишки.
Список литературы Клинический случай неходжкинской лимфомы подвздошной кишки, осложненной инвагинационной кишечной непроходимостью
- Онкология: учебник/ М.И. Давыдов, Ш.Х. Ганцев. 2010. - 920 с. Глава 26.
- Поддубная И.В. Первичные лимфомы желудочно-кишечного тракта. Клиническая онкогематология. Под редакцией М.А.Волковой М.:Медицина.2007:734-70
- Ильин Н.В., Виноградова Ю.Н., Николаева Е.Н., Крицкая А.В., Червяков А.М., Костеников Н.А. Первичные экстранодальные лимфомы // В кн. «Лимфомы». Научно-практическое издание. Под общей редакцией академика РАМН А.М. Гранова и профессора Н.В.Ильина. Санкт-Петербург. 2010 С.171-215.
- Малихова О.А. Современная стратегия комплексной эндоскопической диагностики и мониторинг неходжкинских лимфом желудка. Дис. докт. мед. наук: Москва. 2010. 194 с.
- Мазуров В.И., Криволапов Ю.А.// Классификация лимфом. Морфология, иммунофенотип, молекулярная генетика неходжкинских лимфом. Практическая онкология.2004.Т.4.N.3.С.171-176
- Шаленков В. А., Неред С. Н., Поддубная И. В., Стилиди И. С. Место хирургии в лечении осложненных форм неходжкинских лимфом желудочно-кишечного тракта // Клиническая онкогематология. 2012. №4 С.338-348.
- Ismail H. The Profile of Primary Gastrointestinal Lymphoma in Egyptian Patients. J. Egypt. Nat. Cancer Inst. 2002; 14(2): 169-75.
- Sbitti Y., Ismaili N., Bensouda Y. et al. Management of stage one and two-E gastric large B-cell lymphoma: chemotherapy alone or surgery followed by chemotherapy? J. Hematol. Oncol. 2010; 3: 23.
- Spectre G., Libster D., Grisariu S. et al. Bleeding, obstruction, and perforation in a series of patients with aggressive gastric lymphoma treated with primary. Ann. Surg. Oncol. 2006; 13(11): 1372-8.


