Клинический случай успешного хирургического лечения несвоевременно обратившейся пациентки с травматической дислокацией лоскута после ФемтоЛАСИК
Автор: Турыгина Н.А., Белогурова А.В., Антонюк С.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.19, 2024 года.
Бесплатный доступ
ФемтоЛАСИК - часто выполняемая рефракционная операция, одним из осложнений которой является дислокация клапана. Чаще всего данное состояние сопровождается снижением зрения, болью, слезотечением, что заставляет пациентов незамедлительно обращаться за офтальмологической помощью. В данной статье описан случай явки пациентки в клинику лишь на четвертые сутки после произошедшего смещения клапана на фоне тупой травмы глаза. К данному сроку у пациентки роговичный лоскут имел выраженый отек, был свернут и смещен с обнажением стромального ложа, которое было эпителизировано на 2/3 площади. Представлено хирургическое лечение данной пациентки с восстановлением анатомических структур, а также зрительных функций, превышающих максимально-корригированные на предоперационном этапе. Проведенное лечение позволило иметь стабильный результат на протяжении 15 месяцев после выполненной репозиции.
Дислокация, клапан, фемтоласик, репозиция
Короткий адрес: https://sciup.org/140307447
IDR: 140307447 | DOI: 10.25881/20728255_2024_19_4_S1_71
A clinical case of successful surgical treatment of a late-presenting patient with traumatic flap dislocation after FemtoLASIK
FemtoLASIK is a frequently performed refractive surgery, one of the complications of which is flap dislocation. Most often, this condition is accompanied by decreased vision, pain, lacrimation, which makes patients immediately visit ophthalmologist. This article describes a case of a patient who came to the clinic only on the fourth day after the flap displacement due to blunt eye trauma. By this time, the patient’s corneal flap had significant edema, was folded and displaced with exposure of the stromal bed, which was epithelialized over 2/3 of the area. The surgical treatment of this patient with restoration of anatomical structures, as well as visual functions exceeding the maximum-corrected at the preoperative stage is presented. The treatment provided a stable result for 15 months after the performed reposition.
Текст научной статьи Клинический случай успешного хирургического лечения несвоевременно обратившейся пациентки с травматической дислокацией лоскута после ФемтоЛАСИК
Лазерный in situ кератомилез (ЛАСИК), в том числе, фемтосекундный, является одной из наиболее часто выполняемых кераторефракционных операций в мире [1]. Безопасность, эффективность и предсказуемость ЛАСИК хорошо известны, однако осложнения данного хирургического лечения аметропии также имеют место быть. Среди послеоперационных осложнений описаны такие, как стрии лоскута, его дислокация, остаточная аномалия рефракции, диффузный ламеллярный и инфекционный кератит, врастание эпителия, регрессия рефракции, эктазия роговицы и другие [1].
Дислокация лоскута является осложнением, требующим неотложной офтальмологической помощи. Его частота варьируется от 0,012% до 2,5% [2; 3]. В большинстве случаев данное состояние проявляется в течение первой послеоперационной недели, что связано с особенностями заживления роговицы после ЛАСИК [4]. Механическая травма глаза является основной причиной, приводящей к смещению лоскута. Другими факторами риска являются синдром сухого глаза, тонкий лоскут большого диаметра, коррекция дальнозоркости и другие [3].
При возникновении дислокации лоскута пациенты обычно ощущают снижение зрения и корнеальные симптомы разной степени выраженности [5], что подталкивает их к быстрому обращению в медицинское учреждение. В данной статье мы хотим описать случай несвоевременного обращения пациентки после произошедшей дислокации лоскута после операции ФемтоЛА-СИК.
A CLINICAL CASE OF SUCCESSFUL SURGICAL TREATMENT OF A LATE-PRESENTING PATIENT WITH TRAUMATIC FLAP DISLOCATION AFTER FEMTOLASIK
Ophthalmological clinic «Yasno Vizhu», Moscow
Клинический случай
Пациентка Б., 24 лет, впервые обратилась в клинику в апреле 2023 года с жалобой на низкое зрения правого глаза. Коррекцией не пользовалась. Сопутствующих заболеваний или аллергических реакций не имела. Пациентке была проведена рефракционная комплексная диагностика, результаты которой представлены в таблице 1.
Пациентке был выставлен диагноз:
OU – Анизометропия. Миелиновые волокна.
OD – Гиперметропия высокой степени, сложный гиперметропический астигматизм. Амблиопия средней степени.
OS – Смешанный астигматизм.
Перед планированием хирургического лечения аметропии на правом глазу пациентке была подобрана мягкая контактная линза (МКЛ) для получения макси-мально-корригированной остроты зрения Biofinity XR Toric sph +4,25 cyl -1,75 ax 170, при пробном ношении которой в течение 2 недель пациентка не испытывала дискомфорта. В МКЛ острота зрения правого глаза составляла 0,3 н/к, характер зрения был бинокулярный. Пациентка настаивала на хирургическом лечении аметропии правого глаза.

Табл. 1. Данные комплексной диагностики перед операцией
На первые сутки пациентка на осмотр не явилась, однако, перенесла тупую травму правого глаза (удар кулаком), что удалось выяснить лишь впоследствии на четвертые сутки после проведенного ФемтоЛАСИК. Три дня пациентка ожидала прекращения жалоб – боли, светобоязни, нечеткости зрения, однако, ухудшение состояния подтолкнуло ее обратиться в клинику. При осмотре правого глаза: острота зрения составляла 0,1 н/к. Биомикроскопия: глаз раздражен, экхимоз и отек верхнего века, умеренная поверхностная инъекция бульбарной конъюнктивы, роговичный лоскут отечный, свернут и смещен в верхне-внутренний отдел роговицы и частично на конъюнктиву с обнажением стромального ложа, которое было эпителизировано на 2/3 площади. Глубжележащие среды – не изменены. Фотофиксация состояния глаза представлена на рисунке 1.
В тот же день пациентке была проведена повторная операция правого глаза (Рис. 2). В условиях стерильной операционной под инстилляционной анестезией 0,4% раствора оксибупрокаина проведено удаление шпателем эпителия с 2/3 стромального ложа, расправление свернутого роговичного лоскута, удаление рыхлого эпителия с поверхности флэпа, репозиция лоскута с обильным орошением стромального ложа сбалансированным солевым раствором, роговичный лоскут был адаптирован с помощью разглаживания влажным тупфером. Для лучшей адаптации по окончанию операции надета МКЛ Acuvue Oasys with Hydraclear plus sph -0,5 D.
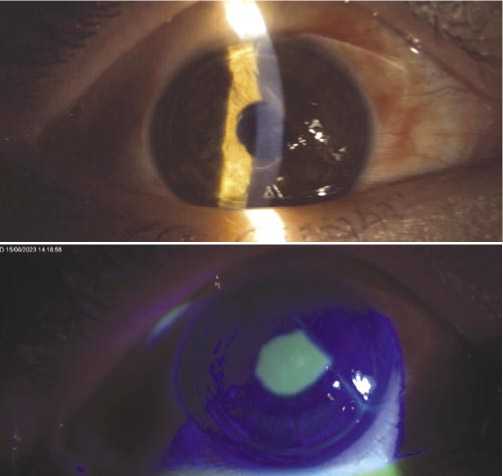
Рис. 1. Фото переднего отрезка глаза на 4-е сутки после травмы за щелевой лампой при стандартном освещении и с проведением окрашивания флюоресцеином.
На 4-е сутки после проведенной репозиции при биомикроскопии правого глаза отмечено уменьшение отека роговичного лоскута и полная его эпителизация. Лоскут был адаптирован, врастание эпителия не наблюдалось. МКЛ снята. Острота зрения правого глаза составляла 0,2 н/к. Жалоб пациентка не предъявляла. Медикаментозное сопровождение правого глаза после репозиции клапана состояло из левофлоксацина 0,5%, десаметазона 0,1% после снятия МКЛ, инстилляционные препараты гиалуроновой кислоты.
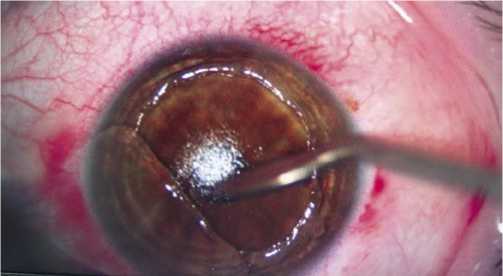
Рис. 2. Фото интраоперационно. Тщательное удаление эпителиальных клеток шпателем с поверхности стромального ложа перед репозицией клапана.

По прошествии месяца острота зрения правого глаза повысилась до 0,3 н/к. При биомикроскопии роговица была прозрачной, роговичный лоскут адаптирован, интерфейс чистый, глубжележащие среды – без динамики.
В августе 2024 г. (1 год и 3 месяца после операции) пациентка вновь обратилась на осмотр в клинику. Жалоб она не предъявляла. При осмотре правого глаза: острота зрения – 0,3–0,4 н/к (максимально-демонстрируемая острота зрения с учетом амблиопии пациентки за весь период ее наблюдения), авторефрактометрия sph (+) 0,5D Cyl (-) 0,75D ax 270. Пахиметрические данные – 489 мкм.
При проведении биомикроскопии правый глаз спокоен, роговица прозрачная, лоскут центрирован и адаптирован, интерфейс чистый без признаков врастания эпителия, глубжележащие среды – без изменения. Фотофиксация представлена на рисунке 3.
Заключение
Несмотря на то, что послеоперационные осложнения после ФемтоЛАСИК встречаются редко, немаловажным представляется не только акцентирование внимания хирургов на данной проблеме, но также и неоперирующих офтальмологов, которые могут столкнуться

Рис. 3. Фото переднего отрезка глаза после репозиции за щелевой лампой при стандартном освещении.
с данными состояниями на своем приеме. Дислокация лоскута требует незамедлительного хирургического лечения с репозицией, тщательным очищением стромального ложа от эпителия, качественной адаптацией лоскута с фиксацией бандажной линзой. Информирование пациентов о причинах возникновения подобного осложнения, о рисках, несущих за собой данное состояние и целесообразность экстренного обращения за офтальмологической помощью важно с целью получения шанса сохранения высоких зрительных функций и минимизации отсроченных роговичных изменений у данной категории пациентов.
Список литературы Клинический случай успешного хирургического лечения несвоевременно обратившейся пациентки с травматической дислокацией лоскута после ФемтоЛАСИК
- Sahay P, Bafna RK, Reddy JC, Vajpayee RB, Sharma N. Complications of laser-assisted in situ keratomileusis. Indian J Ophthalmol. 2021 Jul;69(7): 1658-1669. EDN: LVFNMN
- Shah DN, Melki S. Complications of femtosecond-assisted laser in-situ keratomileusis flaps. Semin Ophthalmol. 2014;29:363h DN.
- Moshirfar M, Gardiner JP, Schliesser JA, Espandar L, Feiz V, Mifflin MD, et al. Laser in situ keratomileusis flap complications using mechanical microkeratome versus femtosecond laser:Retrospective comparison. J Cataract Refract Surg. 2010;36:1925riso.
- Clare G, Moore TCB, Grills C, Leccisotti A, Moore JE, Schallhorn S. Early flap displacement after LASIK. Ophthalmology. 2011;118:1760e G.
- Galvis V, Tello A, Guerra AR, Rey JJ, Camacho PA. Risk factors and visual results in cases of LASIK flap repositioning due to folds or dislocation:Case series and literature review. Int Ophthalmol. 2014;34:19ies.


