Клинический случай успешной многократной эндоваскулярной реваскуляризации артерий единственной нижней конечности у пациентки с синдромом диабетической стопы
Автор: Парфенов И. П., Струценко М. В., Болотов П. А., Полянский В. Д., Андреева А. В., Якобишвили Я. И., Бобылев А. А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 2 (80), 2022 года.
Бесплатный доступ
Критическая ишемия нижних конечностей является грозным осложнением сахарного диабета. Открытые сосудистые операции у данной категории пациентов характеризуются большой травматичностью, высоким риском осложнений. Кроме того, возможность выполнения повторной шунтирующей операции резко ограничена. Альтернативой шунтирующих операций, у пациентов с синдромом диабетической стопы, являются эндоваскулярные вмешательства. Учитывая, как правило, полиморбидность данной категории пациентов, в лечении необходимо использовать мультидисциплинарный подход. В данной работе представлен клинический пример многократной баллонной ангиопластики артерий голени у пациентки с критической ишемией единственной нижней конечности. Целью работы является анализ непосредственных результатов лечения пациентки с критической ишемией единственной нижней конечности. Описаны и проанализированы этапы диагностики, предоперационной подготовки, эндоваскулярное вмешательство и послеоперационное ведение. Подтверждена необходимость реваскуляризирующих вмешательств у больных с синдромом диабетической стопы, с тяжелым поражением артерий голени и стопы. Обоснован выбор в пользу интервенционных вмешательств у данной категории пациентов. Доказана возможность повторных эндоваскулярных вмешательств при прогрессировании атеросклероза у пациентов с синдромом диабетической стопы. Подтверждено, что реваскуляризирующие вмешательства при критической ишемии позволяют избежать высоких ампутаций, тем самым, сохраняют опорную функцию нижней конечности и спасают от тяжелой инвалидизации.
Эндоваскулярное лечение, ангиопластика, мультифокальный атеросклероз, синдром диабетической стопы
Короткий адрес: https://sciup.org/142234865
IDR: 142234865 | УДК: 616.13-089 | DOI: 10.17238/2072-3180-2022-2-67-72
A clinical case of successful multiple endovascular revascularization of a single lower limb arteries for a patient with diabetic foot syndrome
The diabetic foot syndrome combines pathological changes in the peripheral nervous system, arterial and microcirculatory channels, and the osteoarticular apparatus of the foot, which pose a direct threat to the development of ulcerative necrotic processes and foot gangrene. Endovascular interventions are the preferred surgery choice for the patients with the diabetic foot syndrome, due to their low invasiveness and the possibility of repeated implementation. Angioplasty performed in the timely manner allows maintaining the supporting function of the foot and avoiding disability. The article presents a clinical example of multiple repeated balloon angioplasty in a patient with critical ischemia of a single lower limb. The aim of the research was to evaluate the results of multiple endovascular treatments of a patient with diabetic foot syndrome. The perioperative period and the course of endovascular intervention were analyzed. The necessity of a team approach in the treatment of this category of patients is substantiated. The effectiveness of interventional procedures in severe damage to the arteries of the lower leg has been proven. It has been confirmed that revascularization operations allow avoiding severe disability for the patients with critical ischemia of the lower extremities. The advantages of endovascular operations compared with open interventions for the patients with diabetic foot syndrome and severe damage to the arteries of the leg are presented. Determining the sequence and timing of surgical treatment of the diabetic foot syndrome and revascularization of the limb, assessing the associated cardiovascular risks and complications of the disease, prescribing complex conservative therapy, individual unloading of the limb, are important components of the overall treatment strategy.
Текст научной статьи Клинический случай успешной многократной эндоваскулярной реваскуляризации артерий единственной нижней конечности у пациентки с синдромом диабетической стопы
Сахарный диабет, осложнившийся синдромом диабетической стопы (СДС), является основной причиной нетравматической ампутации нижних конечностей.
Пациенты с синдромом диабетической стопы (СДС), как правило, коморбидные больные с мультифокальным поражением артериального русла.
Проведение открытых сосудистых операций у данных пациентов сопряжено с высоким риском фатальным осложнений и ограничено из-за преобладающего дистального поражения артерий нижних конечностей, наличия гнойно-некротических трофических язв, многоуровневого характера сосудистого поражения, склонности к выраженному кальцинозу. Известно, что риск ампутации нижних конечностей у пациентов с СДС в 15–40 раз чаще, чем у больных без сахарного диабета. Более, чем у 25 % пациентов с сахарным диабетом в течении 5 лет развивается критическая ишемия нижних конечностей [3]. Критическая ишемия нижних конечностей имеет плохой прогноз с частотой ампутаций до 30 % и смертностью до 25 % через 1 год после установления диагноза [4]. Исследования показали, что эндоваскулярные вмешательства при критической ишемии нижних конечностей являются альтернативой шунтирующим операциям [5]. Анализ литературных данных показал, что эффективность эндоваскулярных операций при поражении артерий ниже паховой связки составляет более 70 %, а выживаемость через 1 год после операции достигает 97 % [6]. Долгосрочное выживание и затраты на лечение пациентов с критической ишемией сопоставимо с таковыми при шунтирующих и эндоваскулярных операциях, но при чрескожных вмешательствах частота высоких ампутаций меньше [7]. Недостатком шунтирующих операций является их травматичность, что делает их не всегда выполнимым у пациентов высокого хирургического риска. Возможность выполнения повторного шунтирования, особенно при дистальном поражении, также ограничена.
Мультидисциплинарный подход в лечении данной категории пациентов, включающий своевременно начатую консервативную терапию и обоснованную хирургическую стратегию, позволят избежать высоких ампутаций нижних конечностей, тем самым сохранив опорную функцию.
Клинический пример
В отделение гнойной хирургии ГКБ им. В.В. Вересаева 28. 01. 2019 поступила пациентка Ю., 79 лет, с жалобами на боли в покое в левой нижней конечности, наличие незаживающей раны на тыльной поверхности левой стопы. Из анамнеза известно, что пациентка длительное время страдает сахарным диабетом. В качестве заместительной терапии принимает инсулин. При поступлении глюкоза крови 9,3 ммоль/л. Из анамнеза известно, что год назад была выполнена ампутация правой нижней конечности на уровне верхней трети бедра по поводу критической ишемии нижней конечности. В анамнезе обращает на себя внимание радикальное лечение злокачественного новообразования толстой кишки 10 лет назад и функционирующая колостома. При поступлении ампутационная культя правого бедра состоятельная. Левая стопа прохладная на ощупь. В проекции 1 плюсне-фа-лангового сустава левой стопы трофическая язва 1 х 1,5см под фибрином с умеренной инфильтрацией краев, отделяемого нет. Пульсация на общей бедренной артерии и подколенной артерии удовлетворительная, дистальнее не определяется.
С целью уточнения характера поражения и определения дальнейшей тактики лечения пациентке 31. 01. 2019 г. была выполнена КТ-ангиография артерий нижних конечностей: подвздошные артерии без гемодинамически значимых стенозов с обеих сторон; поверхностная бедренная артерия и подколенная артерия слева без гемодинамически значимых стенозов; артерии голени окклюзированы.
Пациентке был установлен диагноз: облитерирующий атеросклероз артерий нижних конечностей, окклюзия берцового сегмента слева. Критическая ишемия левой нижней конечности, трофическая язва левой стопы. Сахарный диабет 2 типа. Синдром диабетической стопы. Гипертоническая болезнь II ст., 3 ст. НК 1 ст. Хроническая ишемия головного мозга, дисциркуляторная энцефалопатия. Ампутационная культя правого бедра. Хроническая болезнь почек 3Б.

Рис. 1. КТ-ангиография при поступлении. ПБА кальцинирована, не имеет гемодинамически значимых стенозов. Окклюзия артерий голени
Fig 1. CT-angiography on admission. SFA is calcified, has not hemodynamically significant stenosis. Occlusion of the tibial arteries
На рисунке 1 представлена 3D реконструкция сосудистого русла пациентки при поступлении в стационар.
Учитывая данные анамнеза и наличие многоуровневого поражения артерий голени и стопы, принято решение об органосохраняющей эндоваскулярной реваскуляризации артерий голени. Иначе пациентке грозила высокая ампутация левой нижней конечности. За сутки до операции больная получила нагрузочную дозу двойной антитромбоцитарной терапии (Клопидогрель – 300 мг + ацетилсалициловая кислота 300 мг). В рентгеноперационной, под местной анестезией, антеградно, пунктирована левая общая бедренная артерия, установлен интродьюсер 6 Fr. С целью профилактики тромбообразования интраартериально введен гепарин 70 ЕД/кг. Для реканализации артерий голени использовали периферический проводник, диаметром 0,014 дюйма, с гидрофильным покрытием, с жесткостью кончика 2,8 г. Для поддержки использовали периферический баллонный катетер. Выполнена антеградная реканализация окклюзии передней большеберцовой артерии (ПББА) и малой берцовой артерии (МБА). Выполнить реканализацию окклюзии задней большеберцовой артерии (ЗББА) не удалось. Получен магистральный кровоток до дистальных ветвей тыльной артерии стопы, подошвенные дуги удовлетворительно заполнялись через коллатерали. Ангиографический результат расценен как удовлетворительный. Оперативное вмешательство завершено, интродьюсер удален, гемостаз выполнен мануальной компрессией. Пациентка транспортирована в отделение гнойной хирургии, назначен строгий постельный режим на 24 часа. В послеоперационном периоде назначена двойная антиагрегантная терапия на 3 месяца. После операции у пациентки исчезли ночные боли. На 7 сутки пациентка выписана в удовлетворительном состоянии с гранулирующей язвой тыла стопы для амбулаторного лечения у хирурга по месту жительства.
Через 3 месяца пациентка отметила рецидив ночных болей, в связи с чем была повторно госпитализирована в отделение гнойной хирургии ГКБ имени В.В. Вересаева. При КТ-ангиографии диагностированы окклюзии берцовых артерий слева. Пациентка за сутки до операции получила нагрузочную дозу клопидогреля 300мг. Операция выполнялась антеградным доступом. Гепарин интраоперационно вводился внутриартериально 70 ЕД/кг.
На рисунке 2 показана окклюзия берцовых артерий в проксимальных сегментах. На рисунке 3 – коллатеральный кровоток на стопе.
Выполнена антеградная реканализация ПББА периферическим проводником диаметром 0,014 дюйма, с гидрофильным покрытием, с жесткостью кончика 2,8г (рис. 4). Антеградная реканализация ЗББА безуспешна, в связи с чем, выполнена ретроградная реканализация последней (рис. 3) через латеральную подошвенную дугу, с последующей баллонной ангиопластикой (рис. 5).
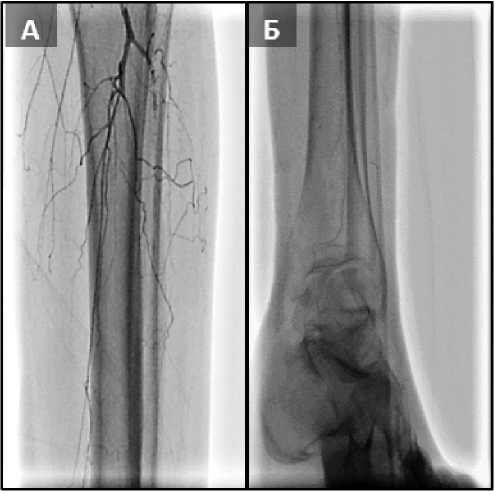
Рис. 2. (А) ПББА, МБА и ЗББА окклюзированы в проксимальной трети, далее кровоток коллатеральный; (Б) артерии голени и стопы не визуализируются, фрагментарный коллатеральный кровоток Fig. 2. (A) Tibial arteries occluded in the proximal third, further blood flow is collateral; (Б) tibial and foot arteries not visualized, fragmentary collateral blood flow
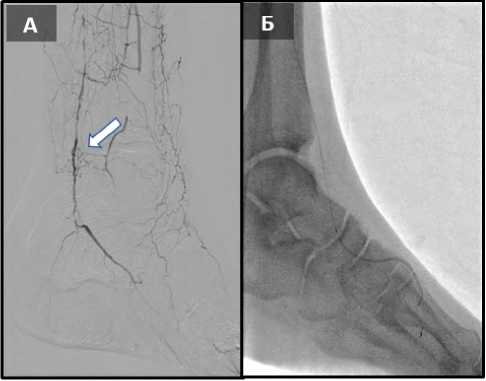
Рис. 3. (А) Окклюзия артерий стопы; (Б) антеградное проведение проводника с поддержкой баллонным катетером
Fig. 3. (A) Foot artery occluded; (Б) antegrade conduction of the sheath with supported by a balloon catheter
Получен магистральный кровоток по ПББА и ЗББА с удовлетворительным заполнением артерий стопы (рис. 6).
Пациентка выписана на 7 сутки после операции в удовлетворительном состоянии на амбулаторное лечение.
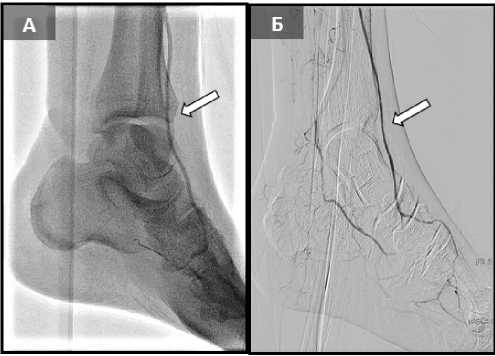
Рис. 4. (А) Баллонная ангиопластика ПББА; (Б) результат баллонной ангиопластики ПББА Fig. 4. (А) Balloon angioplasty of artery tibialis anterior (ATA); (Б) result of balloon angioplasty ATA
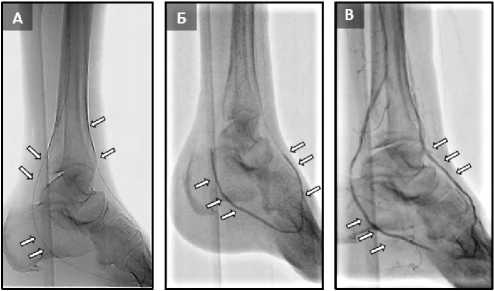
Рис. 5. (А) Ретроградное проведение проводника; (Б) Баллонная ангиопластика; (В) Результат баллонной ангиопластики
Fig. 5. (А) Retrograde conductor sheath (А); (Б) balloon angioplasty; (В) result of balloon angioplasty
Через 3 месяца рецидив заболевания. При КТ-ангиографии определялась окклюзия берцовых артерий левой нижней конечности. Пациентка госпитализирована для оперативного лечения. Операция проводилась аналогично первым двум антеградным доступом, через интродьюсер 6 Fr. После антеградной реканализации ПББА и ЗББА выполнена баллонная ангиопластика с восстановлением просвета артерий. При прямой ангиографии обращало на себя внимание уменьшение количества коллатералей на стопе. В послеоперационном периоде назначена двойная антиагрегантная терапия на 1 год и внутривенно простагландины. Пациентка выписана на 14 сутки после операции.
Во всех случаях госпитализации, пациентка получала лечение в соответствии с Национальными рекомендациями по диагностике и лечению заболеваний артерий нижних конечностей.
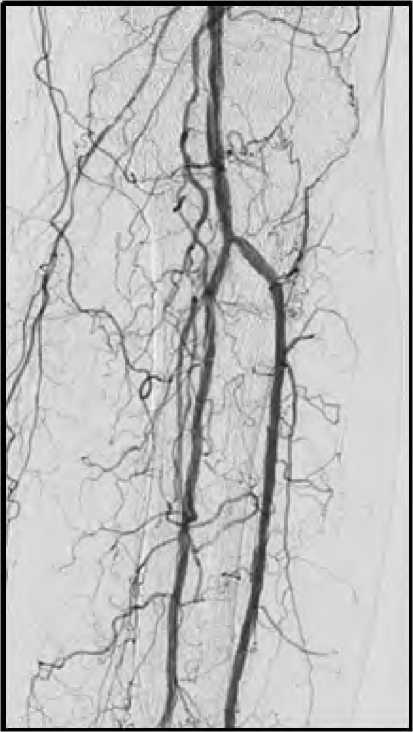
Рис. 6. Результат баллонной ангиопластики артерий голени
Fig. 6. Result of balloon angioplasty tibial arteries
Обсуждение
Проблема лечения пациентов с критической ишемией, обусловленной поражением артерий голени, является одной из сложнейших задач современной ангиологии, поражение сосудистой стенки артерий при сахарном диабете имеет сходство с тромбангиитом [8], что делает шунтирующие операции менее эффективными. Кальциноз и стеноз артерии в сочетании с малым калибром артерии, подлежащей реваскуляризации, делает трудновыполнимой задачу наложения дистального анастомоза при выполнении шунтирующих операций. Кроме того, наличие микроангиопатии ведет к нарушению оттока из шунта, что в свою очередь, неизбежно приведет к тромбозу. Наличие трофических расстройств на стопе повышает риск гнойно-септических осложнений у данной категории пациентов при проведении открытых шунтирующих операций.
Малая инвазивность, возможность повторного выполнения, возможность восстановления кровотока по артериям малого диаметра делает эндоваскулярные операции предпочтительнее у пациентов с СДС. Наличие хронической почечной недостаточности у данной категории больных, требует мультидисциплинарного подхода к лечению. Определение последовательности, сроков проведения хирургического лечения СДС и реваскуляризации конечности, оценка сопутствующих сердечно-сосудистых рисков и осложнений заболевания, назначение комплексной консервативной терапии, индивидуальная разгрузка конечности, являются важными компонентами общей стратегии лечения язвенных поражений у больных СД и КИНК [9].
В клиническом примере представлена полиморбидная пациентка, с выраженным дистальным поражением артерий нижней конечности. Вовремя проведенная ангиопластика позволяла купировать клинику критической ишемии, способствовать заживлению ран на стопе и сохранять опорную функцию конечности, тем самым продлевая активный образ жизни пациентки без тяжелой инвалидизации.
Выводы
-
1. Эндоваскулярные вмешательства являются эффективными и безопасными у полиморбидных пациентов с СДС.
-
2. Баллонная ангиопластика артерий голени позволяет избежать «высоких» ампутаций нижних конечностей.
-
3. При прогрессировании атеросклероза, у пациентов с тяжелым течением сахарного диабета, возможно выполнять повторные ангиопластики с хорошим клиническим эффектом.
-
4. Необходим командный подход при лечении пациентов с СДС.
-
5. При безуспешной антеградной реканализации артерий голени необходимо рассмотреть ретроградную реканализацию через коллатерали.
Список литературы Клинический случай успешной многократной эндоваскулярной реваскуляризации артерий единственной нижней конечности у пациентки с синдромом диабетической стопы
- Hirsch A.T., Duval S. The global pandemic of peripheral artery disease. Lancet, 2013, № 382, рр. 1312-1314.
- Dominguez A. 3rd, Bahadorani J., Reeves R., Mahmud E., Patel M. Endovascular therapy for critical limb ischemia. Expert Rev Cardiovasc Ther., 2015, Apr; № 13(4), рр. 429-444.
- Thiruvoipati T., Kielhorn C.E., Armstrong E.J. Peripheral artery disease in patients with diabetes: epidemiology, mechanisms, and outcomes. World J Diabetes, 2015, № 6(7), рр. 961-969. http://dx.doi.org/10.4239/wjd.v6.i7.961.
- Jongsma H., Bekken J.A., Akkersdijk G.P., Hoeks S.E., Verhagen H.J., Fioole B. Angiosome-directed revascularization in patients with critical limb ischemia. J Vasc Surg., 2017, № 65(4), рр. 1208-1219.
- Gerhard-Herman M.D., Gornik H.L., Barrett .C, Barhes N.R., Corriere M.A., Drachman D.E., Fleisher L.A., Fowkes F.G.R., Hamburg N.M., Kinlay S., Lookstein R., Misra S., Mureebe L., Olin J.W., Patel R.A.G., Regensteiner J.G., Schanzer A., Shishehbor M.H., Stewart K.J., Treat-Jacobson D., Walsh M.E. 2016 AHA/ACC guideline on the management of patients with lower extremity peripheral artery disease: executive summary. Circulation, 2016, № 22, рр. 1-43.
- Allaqaband S., Kirvaitis R., Jan F., Bajwa T. Endovascular treatment of peripheral vascular disease. Curr Probl Cardiol., 2009, № 34, рр. 359-476.
- Mustapha J.A., Katzen B.T., Neville R.F., Lookstein R.A., Zeller T., Miller L.E., Jaff M.R. Determinants of long-term outcomes and costs in the management of critical limb ischemia: a population-based cohort study. J Am Heart Assoc., 2018, № 7, E009724.
- Xinhuang Hou, Pingfan Guo, Fanggang Cai, Yichen Lin, Jinchi Zhang. Angiosome-Guided Endovascular Revascularization for Treatment of Diabetic Foot Ulcers with Peripheral Artery Disease. Annals of Vascular Surgery, 2022, № 4, рр. 1-9.
- Бондаренко О.Н., Галстян Г.Р., Дедов И.И. Особенности клинического течения критической ишемии нижних конечностей и роль эндоваскулярной реваскуляризации у больных сахарным диабетом. Сахарный диабет. 2015;18(3):57-69.


