Клиническое применение и результаты оригинальной методики герниопластики вентральных грыж боковой локализации
Автор: Коробка В.Л., Коробка А.В., Шаповалов А.М., Татьянченко В.К., Гончар М.В., Тышлек А.Ю.
Журнал: Московский хирургический журнал @mossj
Рубрика: Абдоминальная хирургия
Статья в выпуске: 2 (84), 2023 года.
Бесплатный доступ
Введение. С целью улучшения результатов оперативного лечения у пациентов с вентральными грыжами боковой локализации разработана оригинальная методика ненатяжной пластики с использованием каркасных нитей и полипропиленого сетчатого трансплантата. Представлены результаты применения новой оригинальной методики герниопластики. Материалы и методы исследования. Проведен ретроспективный анализ «карт стационарного больного» 63 пациентов, которым выполнена ненатяжная пластика по поводу вентральных грыж боковой локализации в центре хирургии ГБУ РО «РОКБ». Сформированы 2 группы пациентов. В «основную» группу вошли больные после герниопластики с применением оригинальной методики ненатяжной герниопластики - 29 пациентов, в «контрольной» группе состояло 34 больных, которым выполнена общепринятая ненатяжная герниопластика «inlay». Основой оригинальной методики является использование двух каркасных нитей в предбрюшинном пространстве и над мышцами передней брюшной стенки, которые захватываются при наложении П-образных швов, фиксирующих сетчатый эндопротез. Статистический анализ данных проведен с использованием программы IBM SPSS Statistics 23. Результаты лечения. Сравнительный анализ отдаленных результатов операций со средними сроками наблюдения 36,22 месяцев показал, что у оперированных по оригинальной методике пациентов рецидива грыжи не было, в то время как из 34 пациентов контрольной группы рецидив имели 5 человек (14,7 %). Заключение. Оригинальная методика герниопластики «inlay» имеет статистически доказанные преимущества перед общепринятым способом ненатяжной герниопластики, - отсутствие рецидивов грыж в течение длительного срока после операции, является безопасным и общедоступным способом хирургического лечения больных с послеоперационными вентральными грыжами боковой локализации.
Боковая вентральная грыжа, ненатяжная герниопластика, герниопластика "inlay", каркасная нить
Короткий адрес: https://sciup.org/142238576
IDR: 142238576 | УДК: 617.55-089.844 | DOI: 10.17238/2072-3180-2023-2-32-39
Clinical application and results of the original technique of hernioplasty of ventral hernias of lateral localization
Introduction. In order to improve the results of surgical treatment in patients with ventral hernias of lateral localization, an original technique of non-tensioning plastic surgery using frame threads and a polypropylene mesh graft has been developed. The results of the application of a new original hernioplasty technique are presented. Materials and methods of research. A retrospective analysis of the "hospital patient cards" of 63 patients was carried out. 2 groups of patients were formed. The "main" group included patients after hernioplasty using the original technique of non-tensioning hernioplasty - 29 patients, the "control" group consisted of 34 patients who underwent conventional non-tensioning hernioplasty. The basis of the original technique is the use of two frame threads in the preperitoneal space and above the muscles of the anterior abdominal wall, which are captured when applying U-shaped sutures that fix the mesh endoprosthesis. Treatment results. A comparative analysis of the long-term results of operations with an average follow-up period of 36,22 months showed that there was no recurrence of hernia in patients operated according to the original method, while out of 34 patients in the control group, 5 people (14,7 %) had a relapse. Conclusion. The original technique of hernioplasty "onlay" has statistically proven advantages over the generally accepted method of non-protracted hernioplasty, - the absence of hernia recurrence for a long time after surgery, is a safe and publicly available method of surgical treatment of patients with postoperative ventral hernias of lateral localization.
Текст научной статьи Клиническое применение и результаты оригинальной методики герниопластики вентральных грыж боковой локализации
Послеоперационная вентральная грыжа – патологическое состояние передней брюшной стенки, возникающее после операций на органах брюшной полости. Проявляет себя выпячиванием в области послеоперационного рубца, содержимым которого являются органы брюшной полости, выходящие за пределы брюшной стенки [1, 2].
Послеоперационные грыжи продолжают оставаться одними из самых распространенных осложнений после операций на органах брюшной полости [3, 4]. Частота их возникновения, даже при благоприятном течении послеоперационного периода, варьирует от 2 до 28 % и не имеет тенденции к снижению [4, 5].
Выполнение оперативных доступов большой длины, зачастую не учитывающих топографо-анатомическое строение различных отделов брюшной стенки, ведет к пересечению большого количества тканей, мощных мышечных пластов, магистральных сосудов и нервов и, как следствие, – к образованию послеоперационных грыж [6, 7]. Являясь следствием хирургической операции и, нередко, дефектов хирургической техники, послеоперационные грыжи не только снижают качество выполненного вмешательства, но и причиняют больному не меньше страданий, чем заболевание, по поводу которого его оперировали. Это обрекает пациентов на проведение повторных хирургических вмешательств [7, 8].
Ненатяжная аллопластика подразумевает применение биологических и синтетических материалов, в частности сетчатых протезов, изготовленных из полипропилена. Данный вариант является предпочтительным при значительных дефектах передней брюшной стенки, когда существуют предпосылки значительного сокращения объема брюшной полости и, как следствие, сдавливания внутренних органов [4, 9]. Ключевым моментом ненатяжной аллопластики является способ фиксации сетчатого протеза, так как этот этап определяет прочность создаваемой конструкции и дальнейший риск рецидива грыжи [9, 10].
Далеко не последнюю роль в образовании грыж играют дефекты пластики передней брюшной стенки, нагноение послеоперационной раны, снижение интенсивности регенераторных процессов в ране и повышенное внутрибрюшное давление [7, 8].
Цель работы. Целью исследования стало изучение клинических результатов новой оригинальной методики герни-опластики и ее эффективности у больных с вентральными грыжами боковой локализации.
Материалы и методы
Работа носила ретроспективный характер с анализом данных 63 пациентов, находившихся на лечении в центре хирургии Ростовской областной клинической больницы в период с 2018 года по сентябрь 2022 года включительно. Оперативное лечение для всех пациентов завершилось грыжесечением и ненатяжной герниопластикой «inlay» с размещением сетчатого полипропиленового трансплантата между мышцами передней брюшной стенки.
Критериями, позволившими отобрать в исследование необходимое число наблюдений, стали: клинически и инструментально подтвержденное грыженосительство; боковая локализация грыжи; анамнестические указания на ранее выполненную лапаротомию и ранее перенесенное грыжесечение. Учитывая пандемию COVID-19, возникшую в 2020 году, из исследования исключены те пациенты, которые были оперированы, но заболев вирусной инфекцией, переведены в инфекционные госпитали. Все пациенты на предоперационном этапе и после операции прошли обследование в соответствии с диагностическим протоколом и стандартами оказания специализированной медицинской помощи при грыженосительстве.
Описание грыж осуществляли согласно рекомендациям Европейского общества герниологов (EHS) в соответствии с предложенной классификацией [11].
Исследование проведено в двух группах больных по типу «случай-контроль». В основную группу – «случай» вошло 29 пациентов, у которых грыжесечение выполнялось по оригинальной методике. Группу «контроль» составили 34 больных, оперированных традиционным способом ненатяжной гернио-пластики «inlay» полипропиленовым сетчатым трансплантатом. Все демографические, клинические и лабораторные данные для статистического анализа были получены из «Карты стационарного больного».
У пациентов основной группы в качестве способа лечения мы использовали разработанную нами оригинальную методику грыжесечения с укреплением фасциально-апоневротических структур бокового отдела передней брюшной стенки [12].
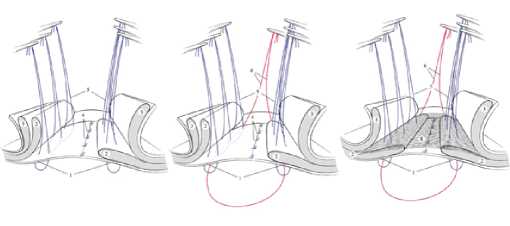
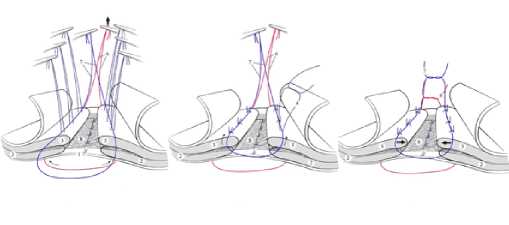
Сущностью оригинального способа является то, что после выделения и обработки грыжевого мешка, выполняют разделение наружной и внутренней косой мышц живота на глубину 4 см по периметру грыжевых ворот и осуществляют пластику грыжевого дефекта сетчатым протезом. По обе стороны операционной раны на расстоянии не менее 3 сантиметров от ее краев и не менее 1,5 сантиметров друг от друга со стороны париетальной брюшины накладывают П-образные швы. В петле П-образных швов между нитью и брюшиной проводят первую каркасную нить из синтетического нерассасывающе-гося материала толщиной «0». Концы первой каркасной нити выводят в одном из углов раны. Концы П-образных швов первоначально выводят в пространство между косыми мыщ-цами живота и держат их постоянно в натянутом состоянии. Далее ушивают брюшину, моделируют сетчатый эндопротез, укладывают его в межмышечное пространство. Концы нитей П-образных швов проводят через края полипропиленового протеза и наружную косую мышцу живота. Поверх мышц укладывают вторую каркасную нить из синтетического не-рассасывающегося материала толщиной «0» таким образом, чтобы ее петля располагалась между нитями П-образных швов. Концы второй каркасной нити выводят в тот же угол раны, что и первую каркасную нить. Осуществляют завязывание нитей П-образных швов, поочередно подтягивая первую и вторую каркасные нити, после окончательной фиксации эндопротеза концы обеих каркасных нитей завязывают (рис. 1).
б
в
г д е
Рис. 1. Этапы оригинального способа укрепления фасциально-апоневротических структур бокового отдела передней брюшной стенки у грыженосителей. 1 – брюшина; 2 – внутренняя косая и поперечная мышцы живота; 3 – наружная косая мышца живота; 4 – швы на брюшине; 5 – нити П-образных швов; 6 – первая каркасная нить; 7 – вторая каркасная нить; 8 – сетчатый эндопротез
Fig. 1. The stages of the original method of strengthening the fascial-aponeurotic structures of the lateral part of the anterior abdominal wall in herniators. 1 – peritoneum; 2 – internal oblique and transverse abdominal muscles; 3 – external oblique abdominal muscle; 4 – sutures on the peritoneum; 5 – threads of U-shaped sutures; 6 – the first frame thread; 7 – the second frame thread; 8 – mesh endoprosthesis
Статистический анализ данных проведен с использованием программы IBM SPSS Statistics 23. Статистическую значимость различий между сравниваемыми параметрами при нормальном распределении оценивали по t-критерию. В отсутствие нормального распределения данных применяли непараметрические критерии: Уилкоксона – для парных сравнений зависимых переменных, Манна-Уитни (U-критерий), хи-квадрат Пирсона – для сравнения независимых переменных. Различия между сравниваемыми параметрами считали статистически значимыми при условии вероятности ошибки менее 0,05 (p < 0,05).
Результаты
Характеристика пациентов группы «случай»
Основную группу больных составили 11 мужчин и 18 женщин (соответственно 37,9 % и 62,1 % наблюдений). Средний возраст больных составил 55 лет (53,10±7,96). Согласно классификации Sheldon W. [13] по типам телосложения пациенты распределились следующим образом: мезоморфный выявлен у 13 человек (44,8 %), эндоморфный – у 16 (55,2 %).
Длительность грыженосительства в среднем составила 17,2 месяцев (95 % ДИ 13,36; 20,99). Распределение пациентов по длительности существования грыжи представлено в таблице 1.
Таблица 1
Распределение больных по длительности грыженосительства
Table 1
Distribution of patients by duration of herniation
|
Грыженосительство (сроки)/ Herniation (terms) |
Абс./ Abs. |
% |
|
до 6 месяцев/ up to 6 months |
4 |
13,8 |
|
от 6 месяцев до 1 года/ from 6 months to 1 year |
7 |
24,1 |
|
от 1 года до 2 лет/ from 1 year to 2 years |
10 |
34,5 |
|
свыше 2 лет/ over 2 years |
8 |
27,6 |
Первично-рецидивирующих грыженосителей в группе было 18 человек (62,1 %), неоднократно грыжа рецидивировала у 11 пациентов (37,9 %) – в среднем 1 раз (95 % ДИ 0,91; 1,45) (W= 171,0; Z = –5,203; p < 0,001).
Неосложненным грыженосительство было у 24 больных (82,8 %), тогда как у 5 (17,2 %) на момент госпитализации имели место явления ущемление содержимого грыжи в грыжевых воротах, что стало причиной их экстренной госпитализации и проведения оперативного вмешательства.
Из анамнеза стало известно, что в 86,2 % случаев (25 наблюдений) первичное хирургическое вмешательство проводилось в плановом порядке, 13,8 % больных (4 случая) – перенесли операции по экстренным показаниям, в связи с острой хирургической патологией.
Согласно классификации вентральных грыж EHS из 29 пациентов группы у 23 из них (79,3 %) имела место одиночная грыжа, у 6 больных (20,7 %) выявлены множественные грыжевые дефекты. В 62,1 % случаев (18 пациентов) грыжу можно было классифицировать как WII, ее средний размер составил 8,5 см (95 % ДИ 7,59; 8,94). У 37,9 % больных (11 человек) имели место грыжи WIII со средним размером 10,8 см (95 % ДИ 10,43; 11,37).
Как уже отмечалось, основным видом хирургического пособия у пациентов этой группы стало грыжесечение и пластика грыжи по оригинальной методике, описанной выше. Продолжительность вмешательства составила в среднем 119 минут
(95 % ДИ 118,03; 131,56), на основной этап операции в среднем затрачивалась 21 минута (95 % ДИ 19,14; 20,79).
Послеоперационный период у всех оперированных больных группы в целом протекал гладко. Распределив пациентов по степени выраженности болевого синдрома в зоне вмешательства, мы установили следующее. В ранние сроки после операции выраженную боль (M = 7,73 баллов; 95 % ДИ 7,20; 8,26) отмечали 11 человек (37,9 %). Умеренный характер боли (M = 5,0 баллов; 95 % ДИ 4,51; 5,49) отмечали 13 пациентов (44,8 %). Слабой (M = 2,25 балла; 95 % ДИ 1,45; 3,05) в послеоперационном периоде боль была у 4 пациентов (13,8 %). В одном наблюдении, пациент длительно (в течение 6 суток) предъявлял жалобы на нестерпимую боль в области послеоперационной раны, что требовало назначения наркотических анальгетиков.
В ходе оценки результатов основных лабораторных тестов, соотносящихся с ранними сроками послеоперационного периода, было установлено, что грубых нарушений в основных показателях гемограммы, гемостазиограммы и биохимических показателях крови пациентов этой группы не было. Имевшиеся внутригрупповые изменения не имели статистически значимого отличия от нормальных значений по большинству показателей. Тем не менее, обращало на себя внимание снижение содержания эритроцитов – 4,23±0,52×109/л (p < 0,001), повышенное СОЭ – 25,86±15,54 мм/ч (p < 0,001), умеренный лейкоцитоз – 8,30±3,87×1012/л (p = 0,003) и умеренная гипопротеинемия – 65,79±10,01 г/л (p < 0,001).
Анализируя течение послеоперационного периода у 29 пациентов основной группы, мы установили, что в 4 случаях (13,8 %) имели место особенности его течения. Так у 3 больных (10,3 %) в первые трое суток отмечалась лихорадка, у 2 (6,9 %) в течение 5 и 7 дней регистрировали парез кишечника. В двух наблюдениях обращала на себя внимание инфильтрация тканей в области послеоперационного рубца.
Средний показатель длительности госпитализации пациентов составил 15 дней (95 % ДИ 14,20; 15,45). Швы, как правило, снимали на 14 сутки (95 % ДИ 13,31; 14,00). Летальных исходов в послеоперационном периоде не зарегистрировано.
Сравнительный анализ результатов лечения пациентов в основной и контрольной группе
При анализе результатов хирургического лечения больных с боковыми послеоперационными грыжами особое внимание уделяли количеству рецидивов грыжеобразования после каждого из использованных нами хирургических методов.
На предварительном этапе была проведена сравнительная оценка основных данных пациентов обеих групп. Как показал анализ, половое распределение больных в основной и контрольной группе статистически значимой разницы не имело: 37,9 % и 23,5 % мужчин, соответственно (χ2(1) = 1,541; p = 0,275). Отсутствовала статистически значимая разница в среднем возрасте пациентов: 53,10±7,96 лет и 56,76±6,61 лет (t = -1,965; р = 0,054) и в типах телосложения: мезоморфный тип в основной группе – у 44,8 % больных и 55,2 % пациентов контрольной группы (χ2(1) = 0,281; p = 0,618). При сравнении показателя средних сроков грыженосительства статистически значимая разница так же не выявлена: 17,2 месяцев в основной группе против 15,6 месяцев в контрольной группе (t = 0,729; р = 0,469). Результат сравнения показателя длительности гры-женосительства в группах отражен в таблице 2.
Таблица 2
Сравнительная оценка сроков грыженосительства в группах
Table 2
Comparative assessment of the timing of herniation in groups
|
Грыженосительство (сроки) )/ Herniation (terms) |
Основная/ Main (n=29) |
Контрольная/ Control (n=34) |
p |
||
|
n |
% |
n |
% |
||
|
до 6 месяцев/ up to 6 months |
4 |
13,8 |
2 |
5,9 |
1,000 |
|
от 6 месяцев до 1 года/ from 6 months to 1 year |
7 |
24,1 |
9 |
26,5 |
0,536 |
|
от 1 года до 2 лет/ from 1 year to 2 years |
10 |
34,5 |
18 |
52,9 |
0,208 |
|
свыше 2 лет/ over 2 years |
8 |
27,6 |
5 |
14,7 |
0,222 |
В основной группе грыжа неоднократно рецидивировала у 37,9 %, доля аналогичных пациентов в контрольной группе составила 41,2 %. Статистически значимо по числу рецидивов сравниваемые группы не отличались: M1 = 1,18 против M2 = 1,29 (t = –0,594; р = 0,558). Статистически значимо группы не отличались и по числу лиц с осложненной грыжей (ущемление органов, располагавшихся в грыжевом мешке) – 17,2 % против 17,6 % (χ2(1) = 0,002; p = 0,966) и числу пациентов с множественными грыжевыми дефектами – 20,7 % против 26,5 % (χ2(1) = 0,288; p = 0,591).
В ходе корреляционного анализа мы выявили значимую корреляционную связь между осложненным течением грыжи и множественностью грыжевых дефектов (rp = 0,234; р = 0,035).
Дальнейший сравнительный анализ основных характеристик грыж показал статистически значимое различие по показателю среднего размера грыжи как внутри групп (рис. 2), так и между группами (рис. 3) – 9,23±1,73 см и 8,24±1,44 см (соответственно в основной и контрольной группе) (t = 2,523; р = 0,015).
Анализ основных интраоперационных показателей в двух сравниваемых группах показал следующее. Несмотря на то, что основной этап операции был несколько продолжительнее по времени в основной группе (19,97±2,18 мин против 17,62±4,13 мин в контрольной группе) (t = 2,876; р = 0,006), показатель общего времени операции при этом не имел статистически значимого различия (Tср1°124,79±17,78 мин против Tср2°119,50±18,75мин) (t = 1,149; р = 0,255).
На следующем этапе анализа мы провели сравнительную оценку данных, характеризующих течение послеоперационного периода. При сравнении показателя выраженности болевого синдрома в ранние сроки после операции статистически значимая разница между группами отсутствовала (табл. 3).
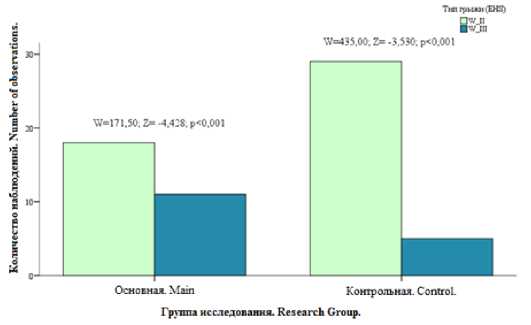
Рис. 2. Сравнительная диаграмма размеров грыж внутри исследуемых групп
Fig. 2. Comparative diagram of hernia sizes within the study groups
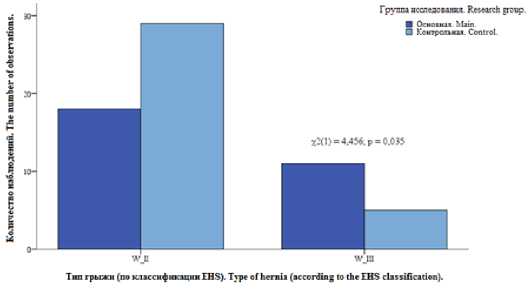
Рис. 3. Сравнительная диаграмма типов грыж 1 в исследуемых группах
Fig. 3. Comparative diagram of hernia types in the studied groups
Таблица 3
Сравнительная оценка распределения больных в исследуемых группах по выраженности и среднему баллу болевого синдрома
Table 3
Comparative assessment of the distribution of patients in the study groups according to the severity and average score of pain syndrome
|
Выраженность боли/ Severity of pain |
Основная/ Main (n=29) |
Контрольная/ Control (n=34) |
p |
||
|
n |
средний балл/ average score (M) |
n |
средний балл/ average score (M) |
||
|
Слабая/ Mild |
4 |
2,25 |
1 |
2,00 |
0,800 |
|
Умеренная/ Moderate |
13 |
5,00 |
17 |
5,18 |
0,592 |
|
Выраженная/ Severe |
11 |
7,73 |
15 |
7,80 |
0,838 |
|
Нестерпимая/ Unbearable |
1 |
10,00 |
1 |
10,00 |
1,000 |
1 исходя из их поперечных размеров грыжи
При сравнительной оценке результатов лабораторных показателей крови у пациентов обеих групп (до 10-х суток послеоперационного периода) статистически значимых различий выявлено не было.
Статистически значимая разница отсутствовала и при сравнении основных осложнений (табл. 4).
При сравнении средних сроков снятия швов и длительности госпитализации пациентов было установлено следующее. В основной группе швы снимались немногим раньше, чем в контрольной группе: 13,66 (95 % ДИ 13,31; 14,00) и 14,09 (95 % ДИ 13,44; 14,74), соответственно (t = 1,201; р = 0,032), несмотря на это статистически значимая разница показателя стационарного лечения отсутствовала, больные обеих групп выписывались на 15–16 сутки (t = –1,880; р = 0,065).
В обоих группах летальных случаев не наблюдалось. Все пациенты выписались в удовлетворительном состоянии.
Таблица 4 Сравнительная оценка распределения больных исследуемых групп по видам осложнений в послеоперационном периоде
Table 4
Comparative assessment of the distribution of patients in the study groups by types of complications in the postoperative period
|
Осложнение Complication |
Основная Main group (n=29) |
Контрольная Control group (n=34) |
p |
||
|
n |
% |
n |
% |
||
|
Лихорадка Fever |
3 |
10,3 |
4 |
11,8 |
0,859 |
|
Парез кишечника Intestinal paresis |
2 |
6,9 |
3 |
8,8 |
0,780 |
|
Снижение диуреза Decrease in diuresis |
0 |
0,0 |
1 |
2,9 |
0,356 |
|
Нагноение раны Suppuration of the wound |
0 |
0,0 |
1 |
2,9 |
0,356 |
|
Инфильтрация тканей Tissue infiltration |
2 |
6,9 |
4 |
11,8 |
0,515 |
|
Лигатурные свищи Ligature fistulas |
0 |
0,0 |
1 |
2,9 |
0,356 |
Отдаленные результаты в обеих группах исследования были оценены нами у всех 63 пациентов. Сроки наблюдения в среднем составили 36,22 месяца (95 % ДИ 33,00; 39,45). Проведенный анализ показал, что у пациентов, оперированных по оригинальной методике, рецидива грыжи не было, в то время как из 34 пациентов контрольной группы, рецидив имели 5 человек (14,7 %) (рис. 4).
Анализируя представленные на рисунке 4 данные, видно, что при исходном наличии у пациента грыжи WII и использовании стандартного ненатяжного подхода к ее пластике, риск рецидива достигает 4 % уже спустя два года после операции. Начиная со второго года вероятность повторного образования грыжи возрастает и к третьему году после операции уже достигает 20 %. Такая динамика существенно увеличивает вероятность повторного грыжеобразования и в дальнейшем. Так, спустя четыре с половиной года вероятность того, что у пациента возникнет рецидив заболевания, уже достигает 40 %.
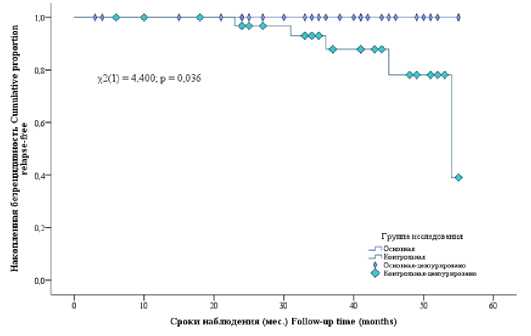
Рис. 4. Оценка рецидива грыжи в отдаленном периоде (метод Каплан-Майера)
-
Fig. 4. Assessment of hernia recurrence in the long-term period (Kaplan-Mayer method)
Заключение
Как и при любой операции, результат герниопластики зависит как от технических аспектов ее проведения, так и от характера течения послеоперационного периода.
Проведенное исследование показало, что примененная на практике оригинальная методика грыжесечения имеет существенные (статистически доказанные) преимущества перед традиционным методом ненатяжной герниопластики «inlay».
Разработанная методика грыжесечения и пластики не изменяет характер клинического течения послеоперационного периода, не увеличивает число хирургических осложнений и сроки госпитализации, является безопасным и общедоступным способом хирургического лечения больных с послеоперационными грыжами боковой локализации.
Список литературы Клиническое применение и результаты оригинальной методики герниопластики вентральных грыж боковой локализации
- Григорян Р.А. Абдоминальная хирургия. М.: ООО «Медицинское информационное агентство», 2006. Том 1. 107с.
- Иванова Т.Е., Жидков С.А. Послеоперационные грыжи живота: метод. Рекомендации. Минск: БГМУ, 2007. 20 с.
- Попов А.Ю., Петровский А.Н., Губиш А.В. и др. Результаты восстановления передней брюшной стенки при послеоперационных вентральных грыжах с использованием сетчатых имплантатов. Хирургия. Журнал им. Н.И. Пирогова, 2020. № 3. С. 35–42.
- Parker S.G., Wood C.P., Butterworth J.W., et al. A systematic methodological review of reported perioperative variables, postoperative outcomes and hernia recurrence from randomised controlled trials of elective ventral hernia repair: clear definitions and standardised datasets are needed. Hernia, 2018, № 22, pp. 215–226.
- Ермолов А.С., Благовестнов Д.А., Алексеев А.К. и др. Хирургическое лечение пациентов с большими и гигантскими послеоперационными вентральными грыжами. Хирургия. Журнал им. Н.И. Пирогова, 2019. № 9. С. 38–43.
- Федосеев А.В., Рыбачков В.В., Трушин С.Н., Лебедев С.Н., Инютин А.С. Превентивное эндопротезирование брюшной стенки в группах риска развития послеоперационных вентральных грыж. Хирургия. Журнал им. Н.И. Пирогова, 2019. № 1. С. 32–36.
- Bueno-Lledó, J., Torregrosa-Gallud, A., Sala-Hernandez, A., Carbonell- Tatay, F., Pastor, P. G., Diana, S. B., & Hernández, J. I. Predictors of mesh infection and explantation after abdominal wall hernia repair. The American Journal of Surgery, 2017, № 213(1), pp. 50–57.
- Chandra R., Jacobson, R., Poirier J., et al. Successful non-operative management of intraabdominal hypertension and abdominal compartment syndrome after complex ventral hernia repair: a case series. The American Journal of Surgery, 2018, № 216(4), pp. 819– 823.
- Pawlak M., Tulloh B., de Beaux, A. Current trends in hernia surgery in NHS England. The Annals of The Royal College of Surgeons of England, 2017, № 102(1), pp. 25–27.
- Dietz U., Menzel S., Lock, J. et al. The treatment of incisional hernia. Deutsches Ärzteblatt International, 2018, № 115(3), pp. 31–37.
- Muysoms F., Miserez M., Berrevoet F., et al. Classification of primary and incisional abdominal wall hernias. Hernia, 2009, № 13, pp. 407–414.
- Способ ненатяжной пластики рецидивных вентральных грыж: Патент № 2739679 Российская Федерация, A61B 17/00 (2020.08), A61F 2/0063 (2020.08), A61L 17/04 (2020.08), № 2020126179; заявл. 03.08.2020; опубл. 28.12.2020. Коробка В.Л., Шаповалов А.М., Коробка А.В., Даблиз Р.О.
- Ткачук М.Г., Олейник Е.А., Дюсенова А.А. Спортивная морфология. Учебник: НГУ им. П.Ф. Лесгафта, Санкт-Петербург. СПб, 2019. 290 с.


